INTRODUCCIÓN
La estenosis aórtica (EAo) degenerativa es una patología cuya incidencia y prevalencia crecen junto con la expectativa de vida de la población. 1. De hecho, la etiología degenerativa se ha convertido en la más frecuente, desplazando a la valvulopatía reumática. 2
En la medida que creció en el mundo el número de octogenarios, el problema de cómo tratar la EAo degenerativa del anciano también se acrecentó.
Considerada clásicamente como una enfermedad del final de la vida y habitualmente asociada a otras patología cardíacas y no cardiovasculares, la aparición y popularización del reemplazo valvular aórtico percutáneo (TAVI), puso en el tapete una nueva opción terapéutica para estos pacientes, otrora librados a la evolución natural de la enfermedad. 3
Como ocurre con cierta frecuencia, la aparición de una nueva opción de tratamiento obligó a replantear la utilidad y la selección de pacientes candidatos al tratamiento clásico, el reemplazo valvular por cirugía “a cielo abierto” (CRVA). La necesidad de seleccionar pacientes para uno u otro tratamiento llevó a la creación de equipos multidisciplinarios de discusión sobre el mejor tratamiento de distintas afecciones. Así se creó el Heart Team (HT) o Valve Team para la EAo, sin poder hallar un nombre equivalente de uso corriente en español.
La discusión en el HT de la elección del tratamiento en la EAo degenerativa fue rápidamente incorporada por las guías de práctica clínica, 4) (5 aunque con un bajo nivel de evidencia al faltar estudios controlados de grandes dimensiones que pudieran demostrar su utilidad. Sin embargo, la necesidad de discutir el mejor tratamiento para estos pacientes complejos llevó rápidamente a su implementación, al punto de volverse un paso ineludible y exigido en la planificación de un TAVI. 6
En nuestro centro, organizamos el Heart Team hace 10 años, por lo que surgió la necesidad para analizar sus resultados y comparar las características de los pacientes asignados a cada tratamiento.
MATERIAL Y MÉTODOS
Diseño: retrospectivo y unicéntrico, con inclusión consecutiva de todos los pacientes con EAo grave evaluados por el HT entre enero de 2012 y julio de 2021. Los criterios de derivación al HT fueron: 1) casos ya seleccionados para TAVI, y 2) casos con incertidumbre, en la selección de la mejor estrategia entre TAVI, CRVA y tratamiento médico conservador (TMC). Se sugirió TAVI en pacientes con EAo grave comprobada, sintomáticos, que tenían variables que favorecían su indicación, como incrementado riesgo quirúrgico, añosos, frágiles y aptos para el procedimiento; y CRVA en pacientes de menor riesgo quirúrgico, no adecuados para TAVI o con necesidad de otra intervención. Aquellos que no cumplían criterios de intervención, en los que se interpretó que el tratamiento invasivo sería fútil, tenían una expectativa de vida menor que 1 año o rechazaban el procedimiento, continuaron con TMC.
Se definió EAo grave cuando el área valvular era 1 cm2 (o 0,6 cm2/m2), de acuerdo con la definición de las guías ESC (Sociedad Europea de Cardiología) de valvulopatías. 4 En casos de duda, especialmente en la modalidad bajo flujo/bajo gradiente, se utilizó el score de calcio de Agatston valvular en la tomografía computada, considerando grave un puntaje superior a 2000 en hombres y 1300 en mujeres. 5 Todos los pacientes intervenidos fueron evaluados con coronariografía por cateterismo y la gran mayoría también por tomografía computada multicorte con contraste.
Integrantes del HT: El HT estuvo integrado por, al menos, un cirujano cardiovascular, un cardiólogo intervencionista, un especialista en imágenes cardiovasculares y un cardiólogo clínico especialista en valvulopatías. El HT se reunió con una frecuencia semanal (virtual durante la pandemia). En caso de disenso se intentó lograr consenso mediante una nueva discusión. A lo largo de 10 años, se comparó anualmente el número de pacientes evaluados, las conductas propuestas y la concreción de las intervenciones. Los pacientes intervenidos fueron seguidos por contacto personal, telefónico o correo electrónico.
Score de fragilidad: Se midió el grado de fragilidad mediante la escala de Fried, una escala de 1 a 5, que considera movilidad, autosuficiencia, respuesta al handgrip, etc. 7 Se consideró frágil al paciente con un puntaje ≥2, de acuerdo con la mediana de los valores.
Análisis estadístico
Las variables cuantitativas se reportaron como media ± desviación estándar (DE) o mediana y rango intercuartílico (RIC) de acuerdo con su distribución, y fueron comparadas con test de Kruskal Wallis para comparaciones múltiples; las variables categóricas se reportaron como porcentajes y se compararon con test de chi cuadrado múltiple. Se consideró significancia estadística un valor de p<0,05. Se utilizó el paquete estadístico STATA 13.
RESULTADOS
De 841 pacientes evaluados, se asignaron a TAVI 455 (54%), de los cuales 385 (85% de los asignados) recibieron el tratamiento; se asignó a CRVA a 213 (25%), y de los cuales 183 (86% de los asignados) fueron operados y a TMC 173 (22%). (Figura 1)
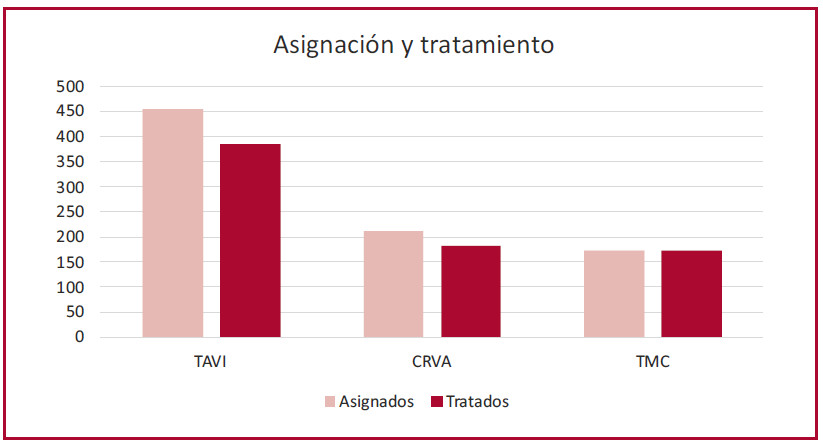
Fig. 1. Asignación del Heart Team y tratamiento efectivamente realizado CRVA: cirugía de reemplazo valvular aórtico; TAVI: reemplazo valvular aórtico percutáneo TMC: tratamiento médico conservador
El número de pacientes evaluados por el HT fue creciendo año tras año, con una caída marcada asociada a la pandemia COVID-19 (ver Figura 2).La proporción de pacientes sometidos a TAVI también aumentó de un 48% en la primera mitad de los pacientes evaluados a 65% en la mitad más reciente (p <0,05)
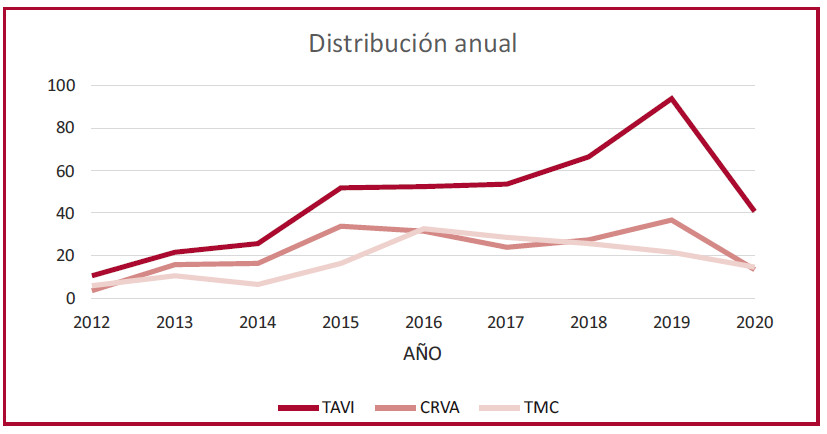
Fig. 2. Número de pacientes evaluados por el HT y conducta propuesta. La proporción asignada a TAVI aumentó significativamente con los años. La caída del año 2020 está asociada a la pandemia COVID-19 CRVA: cirugía de reemplazo valvular aórtico; TAVI: reemplazo valvular aórtico percutáneo TMC: tratamiento médico conservador
Las características basales de los pacientes asignados a cada tratamiento se resumen en la Tabla 1: la edad media fue de 85 ± 5 años, 46% eran mujeres, el área valvular aórtica ultrasónica fue de 0,67 ± 0,2 cm2, la fracción de eyección del VI (FEVI) de 55 ± 13%, 53% tenían enfermedad coronaria y 46% comorbilidades. Los pacientes asignados a TAVI eran mayores que los asignados a CRVA, tenían menor área valvular, mayor puntaje EuroSCORE 2 y eran más frágiles. Los asignados a TMC eran parecidos a los asignados a TAVI, salvo por mayor área valvular.
Tabla 1 Comparación de los pacientes asignados a TAVI, CRVA y TMC por el HT
| Total: 841 | TAVI:455 | CRVA: 213 | TMC: 173 | P | |
|---|---|---|---|---|---|
| Edad (años), media ± DE | 85 ± 5 | 87 ± 6 | 83 ± 8 | 86 ± 8 | <0,001* |
| Sexo masculino (%) | 54 | 54 | 61 | 57 | <0,05** |
| Area valvular, cm2, mediana (RIC) | 0,67 (0,5-0,8) | 0,65 (0,5-0,8) | 0,69 (0,6-0,9) | 0,70 (0,5-0,8) | <0,05*** |
| FEVI (%), media ± DE | 55 ± 13 | 55 ± 11 | 55 ± 12 | 54 ± 12 | NS |
| Comorbilidades (%) | 46 | 46 | 44 | 49 | NS |
| Enfermedad coronaria (%) | 53 | 55 | 57 | 44 | NS |
| EuroSCORE II, mediana (RIC) | 6,0 (4,2-7,0) | 6,1 (3,8-7,8) | 5,6 (2,6-6,2) | 6,1 (3,8-6,4) | <0,05* |
| Indice de Fragilidad, media ±DE | 1,49 ± 1 | 1,62 ± 1 | 0,91 ± 1 | 1,74 ± 1 | <0,05* |
*CRVA vs TAVI y TMC; **TMC vs CRVA y TAVI; ***TAVI vs CRVA y TMC
CRVA: cirugía de reemplazo valvular aórtico; DE: desviación estándar
FEVI: fracción de eyección del ventrículo izquierdo; RIC: rango intercuartílo
TAVI: reemplazo valvular aórtico percutáneo
TMC: tratamiento médico conservador
La sobrevida actuarial (IC 95%) al año y a los 2 años fue para TAVI 88% (84-91%) y 82% (77-86%), para CRVA 83% (76-88%) y 78% (70-84%) y para TMC 70% (60-87%) y 59% (48-68%) respectivamente, (p<0,001, Figura 3).
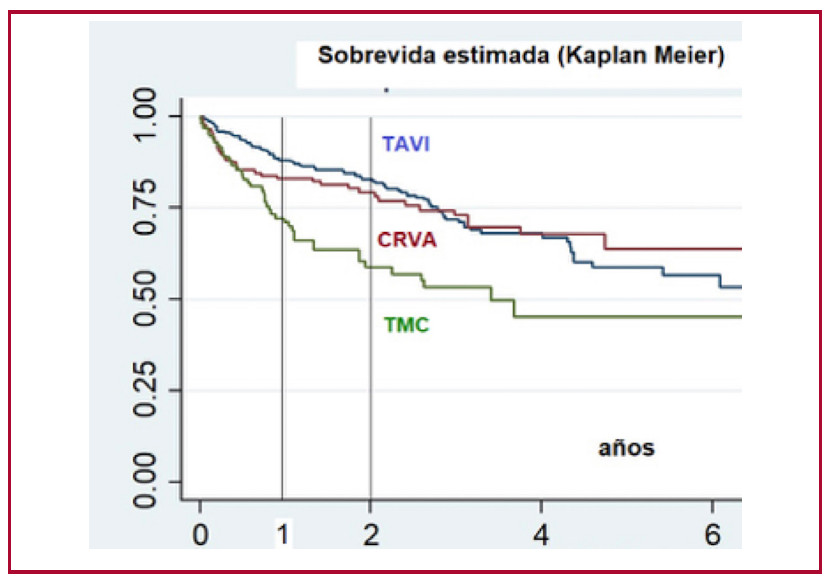
Fig. 3. Sobrevida actuarial de los pacientes sometidos a TAVI (implante percutáneo), CRVA (cirugía de reemplazo valvular) o TMC (tratamiento médico conservador) acorde a las recomendaciones del HT CRVA: cirugía de reemplazo valvular aórtico; TAVI: reemplazo valvular aórtico percutáneo TMC: tratamiento médico conservador
Los predictores independientes de mortalidad actuarial se detallan en la Tabla 2.
Tabla 2 Predictores independientes de mortalidad actuarial
| RR | IC 95% | p | |
|---|---|---|---|
| Edad | 1,04 | 1,01-1,06 | 0,002 |
| FEVI | 0,98 | 0,97-0,99 | 0,015 |
| Insuficiencia Renal | 1,58 | 1,16-2,17 | 0,004 |
| Diabetes | 1,52 | 1,07-2,15 | 0,018 |
| TMC | 1,99 | 1,41-2,81 | 0,001 |
FEVI: fracción de eyección del ventrículo izquierdo; RR; riesgo relativo; TMC: tratamiento médico conservador
DISCUSIÓN
La aparición de una nueva alternativa terapéutica como el TAVI en pacientes con EAo grave, que en gran medida vino a complementar el tratamiento de pacientes no quirúrgicos con alto riesgo operatorio, creó también la necesidad de un abordaje multidisciplinario dentro del equipo cardiovascular que maneja estos pacientes.
Así nació la necesidad de discutir cuál era la conducta más apropiada en cada caso por parte de intervencionistas, cirujanos, especialistas en imágenes, valvulopatías, etc. 8
Aunque la recomendación de las sociedades científicas es unánime y a menudo es un requisito de los financiadores de los procedimientos, es notable la falta de publicaciones referidos a los resultados de la práctica del HT, tanto en nuestro medio como en todo el mundo. 9) (10) (11) (12.
Por lo tanto, el objetivo de este estudio fue analizar los resultados del tratamiento de pacientes con EAo evaluados en el HT a lo largo de los primeros 10 años de funcionamiento.
Es importante destacar que durante este lapso se produjeron cambios tanto en las prótesis, como en las técnicas de implante, y se ganó experiencia en el diagnóstico, selección de pacientes y terapéutica. 13 Además, la aceptación del nuevo enfoque terapéutico permitió que más pacientes antes no intervenidos fueran evaluados. De hecho, en el análisis año a año, se observó un incremento sostenido en los pacientes evaluados, así como el número de TAVI indicados, que promedió la mitad de los pacientes evaluados, con una caída significativa asociada a la pandemia COVID-19, reflejo del daño colateral que sufrió esta población cardiovascular grave. 14
Aproximadamente la mitad de los pacientes fueron asignados a TAVI (porcentaje que aumentó a 60% en los últimos años al ser más aceptado el procedimiento), y el resto se asignó en partes iguales a cirugía o tratamiento conservador. Estos porcentajes son notablemente parecidos a los presentados recientemente por el HT del grupo italiano de Burzotta y col. sobre pacientes valvulares, donde el 77% eran EAo. 15
Los pacientes evaluados fueron mayormente octogenarios, con EAo grave (reconfirmada por el HT, una tarea importante de este equipo), mayoritariamente sintomáticos, con comorbilidades y de un riesgo quirúrgico estimado, al menos intermedio, con un EuroSCORE II, en promedio alrededor de 6. La FEVI promediaba el límite inferior normal y la mitad al menos tuvo enfermedad coronaria.
Los pacientes seleccionados para TAVI eran comparables con aquellos seleccionados para CRVA, salvo por el riesgo quirúrgico estimado mayor en los primeros, y el hecho de ser más añosos y frágiles. La sobrevida actuarial al año y 2 años (con TAVI 88 y 82%, con CRVA 83 y 78%, p = NS) parecen razonables con ambas estrategias y sugiere una selección adecuada del tratamiento, en un medio donde el acceso a las prótesis valvulares percutáneas es limitado por una cuestión de costos.
El grupo TMC merece un comentario aparte: es un grupo heterogéneo que abarca desde un subgrupo con menor severidad de la valvulopatía y ausencia de síntomas, es decir sin indicación de tratamiento intervencionista al momento de la evaluación, a otro descartado de intervención por comorbilidades graves, futilidad o estado terminal, pasando por pacientes que rechazan la intervención, de donde es difícil compararlo con los otros.
Como se observa en prácticamente todas las series, los pacientes no intervenidos tienen una sobrevida significativamente peor (70 y 59% a uno y 2 años), lo que avala la intervención en aquellos que sean candidatos a las mismas. De hecho, el TMC fue el principal predictor de mortalidad en el análisis multivariado (Ver Tabla 2), con un riesgo relativo de casi 2: los pacientes dejados en tratamiento médico (no intervencionista) tuvieron el doble de mortalidad en el seguimiento que los intervenidos (sean por TAVI o cirugía), más allá de otros predictores de riesgo.
Es importante destacar que los pacientes evaluados en el HT no fueron todos los pacientes con EAo sino aquellos considerados para TAVI. Aquellos con indicación de cirugía convencional o aquellos que no se contempló alguna intervención no fueron evaluados. Esta conducta es la más adoptada actualmente y parece ser el futuro del HT. 16
Nuestro estudio evidenció una mortalidad al año de 12% para TAVI, 17% para CRVA y 30% para TMC. El grupo portugués de Catia Costa y cols. 10 publicó un estudio similar sobre 473 pacientes evaluados por su HT a lo largo de 8 años: la mortalidad al año fue de 16% para TAVI, 11% para cirugía y 20% para manejo médico. Para el grupo español de Diego Iglesias y cols. 11 la mortalidad al año fue de 20% para TAVI y 18% para cirugía. A su vez, este estudio analizó el valor pronóstico de la decisión del HT en el pronóstico alejado y hallaron que esta decisión fue un predictor independiente de mortalidad alejada. Los resultados de nuestro estudio son también comparables a los de los grandes estudios, como PARTNER y SURTAVI. 17) (18 En nuestro medio, la única publicación referida a la utilidad del HT en EAo es la de Garmendia y col. sobre predictores de reinternación. 19
Limitaciones: Como ya se mencionó, existe en nuestro estudio un sesgo de selección, al incluir sólo los pacientes considerados candidatos para TAVI. 20) (21 Otra limitación es la naturaleza retrospectiva de la recolección de los datos, la participación de un solo centro (por lo que es difícil generalizar sus hallazgos) y las importantes restricciones económicas en la disponibilidad de válvulas percutáneas en nuestro medio, en especial en la primera mitad de la década evaluada.
CONCLUSIONES
A lo largo de 10 años de establecido un Heart Team para la selección de pacientes con EAo candidatos a TAVI, se asignaron a TAVI aproximadamente la mitad, y el resto se dividió por mitades en cirugía u observación. Los pacientes intervenidos parecen seguir la selección propuesta por el equipo. La sobrevida de los pacientes intervenidos parece similar hasta los 2 años con TAVI o CRVA, y razonable con ambas estrategias, lo que sugiere una selección adecuada del tratamiento. La peor evolución de los pacientes no intervenidos avala una estrategia invasiva en aquellos pacientes que son candidatos a una intervención.















