INTRODUCCIÓN
La escoliosis en niños <10 años de edad se define como escoliosis de comienzo temprano (ECT),1,2 puede ser de origen neuromuscular, sindrómico, congénito o idiopático.3 La evolución natural llevaría posiblemente a la progresión grave de la curva escoliótica o cifótica y a comprometer el desarrollo de órganos en pleno crecimiento, con más frecuencia, los pulmones y el corazón.4,5 Esta alteración motivaría una pronta instauración de un tratamiento para detener la progresión de la deformidad y lograr un desarrollo fisiológico.6
El desarrollo fisiológico del tórax y su contenido, en condiciones normales, transcurre con una velocidad variable de crecimiento que se extiende desde el nacimiento hasta la madurez esquelética.7 Una cirugía de fusión espinal temprana de columna ocasiona la pérdida potencial de crecimiento del raquis. En la bibliografía internacional, se sugiere evitarla, más aún cuando involucra la columna torácica en crecimiento, debido a la posibilidad de restricción del desarrollo de la caja torácica durante el crecimiento del niño inmaduro esqueléticamente.8 Múltiples técnicas ortopédicas y quirúrgicas con instrumentación de la columna o sin este procedimiento tratan de modular el crecimiento de la columna con deformidad, así como el desarrollo de la caja torácica y su contenido.9 Yang y cols. describen clasificaciones para optar por un determinado tratamiento,10 aunque las variadas causas de la ECT siguen siendo un desafío al seleccionar un tratamiento acorde para cada paciente en particular.
Una técnica muy utilizada es la de “crecimiento guiado” o “crecimiento amigable” que hace referencia a una forma de instrumentar la columna, de manera que permita el desarrollo de la caja torácica, el abdomen y la pelvis en los pacientes pediátricos.11,12 En 2019, Cheung y cols. publicaron la primera serie de pacientes con ECT tratados con barras magnéticas (BM).13 A partir de 2014, la Food and Drug Administration de los Estados Unidos autorizó el uso del sistema de crecimiento guiado por BM (MCGR Magnetically Controlled Growing Rods; NuVasive, CA, EE.UU.).13,14 Desde entonces, nuestra institución comenzó a utilizar BM para tratar la ECT. Otros autores han publicado resultados alentadores con esta técnica, y resaltan la posibilidad de disminuir la cantidad de distracciones sucesivas en el quirófano.14,15 Choi y cols., y Obid y cols. destacaron la ventaja de poder controlar la progresión de la curva escoliótica en forma eficaz y no invasiva, luego de la primera cirugía.15,16 Una vez colocado el sistema mediante una cirugía convencional, los controles y la distracción posteriores se realizan de manera ambulatoria y, en consecuencia, no solo podría disminuir la cantidad de cirugías y complicaciones, y el costo hospitalario, sino que también mejoraría la calidad de vida del niño.17,18
Sin embargo, en comparación con los sistemas tradicionales de crecimiento guiado, las BM no están exentas de complicaciones, su corto período de uso y seguimiento no genera una certeza sobre el perfil acabado de posibles complicaciones, tanto propias del sistema mecánico o por razones inherentes, como otro tipo de instrumentaciones.
El objetivo de este estudio fue evaluar, en forma retrospectiva, nuestra experiencia en una serie de pacientes con ECT tratados con el sistema de BM durante un seguimiento promedio de tres años.
MATERIALES Y MÉTODOS
Se evaluó retrospectivamente a 37 niños con diagnóstico de ECT, en una única institución de nivel III. El sistema de BM fue utilizado en una cirugía convencional, cuatro cirujanos senior estuvieron a cargo de las intervenciones entre 2014 y 2020.
Los criterios de inclusión fueron: pacientes con ECT operados con BM e historia clínica y estudios por imágenes pre- y posoperatorios completos. Los criterios de exclusión fueron: pacientes con ECT tratados con otros métodos, cirugía torácica/abdominal previa y antecedente de infecciones o tumores toracoabdominales.
Mediante espinogramas, se analizaron las variaciones del ángulo de Cobb de la curva escoliótica principal y el ángulo de cifosis/lordosis, antes de colocar las BM y después (n = 37).
Se registraron las variaciones de distancia T1-T12 y T1-S1 en escala. Las distancias de T1 a T12 y de T1 a S1 se definieron como las distancias comprendidas entre la línea paralela a la placa terminal superior de T1 e inferior de T12, y superior a T1 y superior a S1 en una radiografía posteroanterior de columna completa, respectivamente. Se documentaron los tipos de sistemas de construcción y los niveles de fijación.
RESULTADOS
Se evaluó a 37 pacientes, 19 niñas y 18 niños, con una edad promedio de 8.2 años en el momento de la cirugía (rango 4-12). Las etiologías de la ECT eran: escoliosis neuromuscular (atrofia medular espinal, miopática, encefalopatías crónicas no evolutivas) (17 pacientes), escoliosis sindrómica (Silver-Rusell, William, Prader-Willi, Escobar, Marfan, neurofibromatosis, genéticos, displasia esquelética) (14 pacientes), escoliosis idiopática infantil (3 pacientes), escoliosis congénita (3 pacientes) (Figura 1).
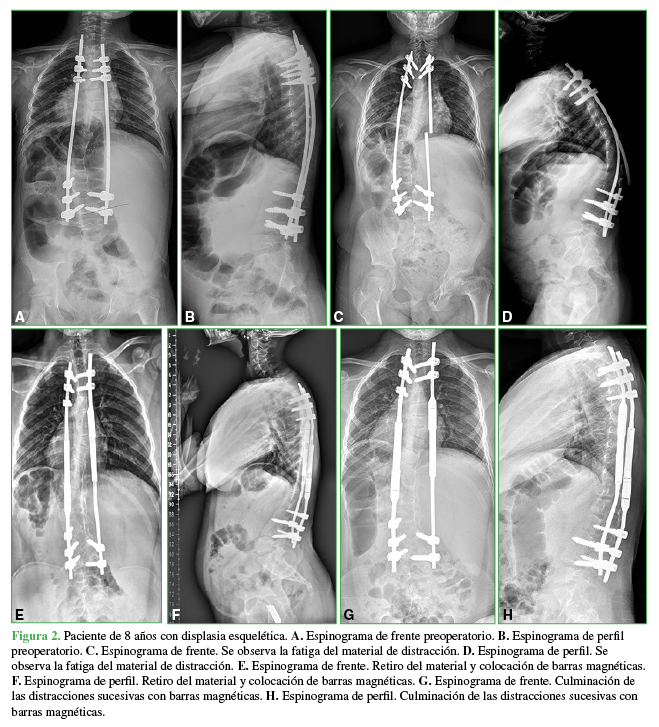
Las conversiones a BM se realizaron en pacientes con escoliosis de origen sindrómico (6 casos), escoliosis congénita (1 caso), escoliosis neuropática (1 caso) y en otro con escoliosis idiopática infantil tratada desde los 2 años de vida con corsé de yeso, bajo anestesia, sucesivos corsés termoplásticos y barras de crecimiento tradicionales, al agotarse la posibilidad de elongación, se decidió la conversión a BM (Figura 2).
La decisión de realizar construcciones de BM con doble barra (n = 22) y barra única (n = 15) se basó en la talla, el peso, la cobertura y la gravedad del cuadro. El promedio de niveles instrumentados fue de 5,1 (rango 4-6).

Propia
Figura 1 Paciente de 7 años con atrofia espinal tipo II. A. Espinograma de frente preoperatorio. B. Espinograma de perfil preoperatorio. C. Espinograma de frente luego de colocar la barra magnética. D. Espinograma de frente luego de colocar la barra magnética. E. Espinograma de perfil. Culminación de las distracciones de la barra magnética. F. Espinograma de perfil. Culminación de las distracciones de la barra magnética
Propia
Figura 2 Paciente de 8 años con displasia esquelética. A. Espinograma de frente preoperatorio. B. Espinograma de perfil preoperatorio. C. Espinograma de frente. Se observa la fatiga del material de distracción. D. Espinograma de perfil. Se observa la fatiga del material de distracción. E. Espinograma de frente. Retiro del material y colocación de barras magnéticas. F. Espinograma de perfil. Retiro del material y colocación de barras magnéticas. G. Espinograma de frente. Culminación de las distracciones sucesivas con barras magnéticas. H. Espinograma de perfil. Culminación de las distracciones sucesivas con barras magnéticas
Se dividió a los 37 pacientes en dos grupos: grupo 1 (n = 28), aquellos sometidos inicialmente a tratamiento con el sistema de BM, la edad promedio al operarse era de 8.1 años (rango 4-12), con un seguimiento promedio de 3.1 años (rango 1-6), desde 2014 hasta 2020.
En el grupo 1, el valor angular promedio de escoliosis era de 64° (rango 39°-101°) antes de la cirugía, y de 41°(rango 17°-80°) en el posoperatorio inmediato. El valor angular promedio de cifosis preoperatorio era de 51° (rango 22°-111°) y de 34° (rango 7°-82°) en el posoperatorio.
La distancia preoperatoria registrada promedio T1-T12 fue de 147 mm (rango 95-190) y de 169 mm (rango 104-217) en el posoperatorio inmediato. La distancia preoperatoria promedio T1-S1 era de 253 mm (rango 205-288) y de 306 mm (rango 215-354) en el posoperatorio inmediato (Tabla 1).
El grupo 2 estaba formado por la población de conversión de un sistema tradicional a uno de BM. Constaba de nueve pacientes, con una edad promedio en el momento de la cirugía de 7 años (rango 4-12). El valor angular promedio de escoliosis preoperatoria era de 56° (rango 39°-101°) y de 46° (rango 30°-76°) en el posoperatorio inmediato. El valor angular promedio de cifosis preoperatoria era de 39° (rango 7°-81°) y de 32° (rango 4°-52°) en el posoperatorio inmediato.
La distancia promedio preoperatoria T1-T12 era de 174 mm (rango 117-275) y de 183 mm (rango 138-275) en el posoperatorio inmediato. La distancia promedio preoperatoria T1-S1 era de 317 mm (rango 234-507) y de 329 mm (rango 249-507) en el posoperatorio inmediato (Tabla 2).
Se produjeron siete complicaciones. En el grupo 2, hubo dos casos de aflojamiento de tornillos proximales, una cifosis de la unión proximal y uno de falla mecánica a nivel del tambor de la BM. En el grupo 1, hubo un caso de rotura de barra, uno de falla mecánica en el magneto, sin que fuera posible dilucidar la causa. Los aflojamientos de tornillos distales ocurrieron solo en el grupo 2, con sistemas de doble barra (Figuras 3 y 4).
Se detectó una complicación alejada en el grupo 2, se trató de la exposición del implante e infección profunda por Staphylococcus aureus, en un paciente con escoliosis neuropática. El tratamiento consistió en limpieza, desbridamiento y retiro del implante, con buenos resultados.
DISCUSIÓN
Los sistemas de distracción tradicional requieren muchas cirugías en los niños con deformidad de la columna, lo que predispone a que las complicaciones sean más frecuentes, como infecciones o fusión espontánea debida a continuas agresiones quirúrgicas de los tejidos circundantes al implante; aun dilatando el tiempo entre cirugías, la tasa de complicaciones sigue siendo alta.19
La posibilidad de daño psicológico y la peor calidad de vida a causa de las múltiples cirugías y hospitalizaciones, como las reintervenciones sucesivas para la distracción,20,21 y el impacto socioeconómico, por los altos costos para el sistema de atención médica y también para los familiares, deberían ser tenidos en cuenta para decidir un tratamiento acorde a cada paciente.17,22,23
La técnica de distracción con BM fue diseñada como una opción más en el tratamiento para la ECT. La ventaja de poder realizar repetidas distracciones no invasivas y ambulatorias, sumado a que no requiere de procedimientos anestésicos, brinda una opción muy atractiva para la implementación de este sistema en pacientes con ECT.9,10,11,12
Bekmez y cols. demostraron una menor cantidad de cirugías a favor de las BM comparando el sistema de BM (n = 10) y las barras tradicionales (n = 10) en 20 casos.19 Rolton y cols. comunicaron la posibilidad de reducir los costos a partir del tercer año con respecto a un sistema tradicional en comparación con las barras de crecimiento convencionales,18,24 aunque Rushton y cols., en 2019, sugieren que las varillas deberían cambiarse aproximadamente a los tres años de la colocación, debido a la posible falla del sistema de distracción, lo que puede aumentar el costo.25
La colocación de BM es técnicamente similar a un procedimiento convencional, pero la distracción del sistema se realiza mediante un mecanismo interno de imanes, tal movimiento puede corroborarse mediante ecografía,26 lo que también reduce el riesgo de excesiva radiación.27,28 En nuestra práctica, hemos comenzado a usar este método ecográfico varios años atrás, que sí estima la distracción en milímetros, pero no valora el estado del implante ni el ángulo de la curva, y está sujeto a la variabilidad subjetiva inter- e intraobservador; por este motivo, creemos que es necesario tomar una radiografía, al menos, una vez al año para examinar el estado evolutivo de la deformidad y la instrumentación.
Es importante la comparación entre sistemas de BM con barra única o doble, si bien el sistema de doble barra lograría una mayor estabilidad y un mejor control mecánico de la columna vertebral,29,30muchas veces, el tamaño del paciente y la cobertura cutánea pueden no brindar óptimas condiciones, esto sugiere optar por un sistema de barra única.
Los intervalos de tiempos para la distracción y la cantidad de milímetros por distraer en cada procedimiento pueden variar desde un lapso de dos meses para la primera distracción o seis meses entre la primera y la segunda. En la bibliografía, no hay datos exactos sobre este tema,31 como tampoco sobre la cantidad de milímetros que se deben distraer, pero se sabe que las distracciones antes de los tres meses se asocian a una mayor posibilidad de falla en la instrumentación.32
Nuestro protocolo consistió en distracciones cada tres meses, todos los procedimientos se realizaron en el consultorio y no fue necesario el uso de quirófano, aun con dos intercurrencias de dolor. La cantidad promedio de distracciones fue de cuatro en el grupo 1 (n = 28) y de cinco en el grupo 2 (n = 9). La distracción del sistema fue, en promedio, de 4,49 mm para el grupo 1 y de 4,37 mm para el grupo 2.
Las complicaciones no son infrecuentes con este sistema de BM.33 Algunos autores, como Teoh y cols., y Lebon y cols., han publicado tasas de complicaciones altas a dos años de seguimiento, como la rotura de barras o del actuador, el aflojamiento de anclajes proximales, la metalosis local, el posible aumento de titanio en sangre con vanadio o sin él y la infección de la herida quirúrgica,34,35 aunque, en los últimos reportes, la frecuencia de complicaciones es variable, y se puede comparar con las de los sistemas de distracción tradicional, como lo demuestran Akbarnia y cols.,36 con un 66,7% de complicaciones en una población de 12 pacientes y Heydar y cols., con una tasa de complicaciones del 6% en una población de 16 pacientes.37
En nuestra serie de 37 pacientes, la tasa de complicaciones fue del 18,9%, comparable a la de las series de Ridderbusch y cols., 38y de Keskinen y cols.39 que informan un 20% (n = 24) y un 30% (n = 50), respectivamente. El aflojamiento de tornillos proximales, la falla mecánica de la barra y la rotura del tambor de la BM fueron las complicaciones más frecuentes en nuestra serie (5,4% cada uno). No fue posible determinar cuál fue la causa de la falla mecánica de la barra y, en algunos de nuestros casos que superaron el seguimiento posoperatorio de este estudio, se observó una importante metalosis alrededor del tambor de la BM durante la cirugía de fusión definitiva; cabe aclarar que, si bien los reportes de Cheung y cols., y de otros autores señalan el fracaso del deslizamiento de la barra, lo asocian a un mayor índice de masa corporal, edad, distancias entre los extremos de la construcción y distancias reducidas entre los imanes internos.40,41
Se produjo la fractura de la barra en nuestros grupos 1 y 2, ambos con sistemas de una y dos barras, Hosseini y cols.42 publicaron una tasa de roturas similares para cada sistema de una (1/8) y dos (2/15) barras. Choi y cols. comunican diferencia en la tasa de roturas similares para sistemas de 4,5 mm y 5,5 mm; en nuestros casos, ocurrieron solo en barras de 5,5 mm.15 Hubo una complicación tardía: un retiro del implante asociado a exposición del material e infección de la herida, esta complicación no es frecuente en las series publicadas.
La infección de partes blandas es frecuente en la mayoría de las series, nuestro único caso de infección se asoció a una exposición del material, esta asociación es aún menos frecuente, Choi y cols. solo informan un caso similar al nuestro.15 También se han descrito infecciones profundas o superficiales por dehiscencia, pero son pocos frecuentes.34,35
Las limitaciones de este estudio son la escasa cantidad de casos e incluir pacientes tratados en una sola institución, por lo que no se logra una homogeneidad para un mejor análisis, y el seguimiento a corto plazo, aunque los pacientes continúan bajo control.
CONCLUSIONES
Nuestros resultados muestran que el uso de BM como tratamiento para la ECT es confiable en la actualidad, controla y mantiene el desarrollo fisiológico de crecimiento toracolumbar. La baja tasa de complicaciones, en particular las infecciones, y la baja comorbilidad asociada a las pocas intervenciones quirúrgicas, nos llevan sostener que es un método seguro y eficaz para el tratamiento de la ECT.
Si bien los resultados a corto y mediano plazo son alentadores en nuestra serie, todavía persisten desafíos importantes e incógnitas sobre el comportamiento mecánico del implante en un seguimiento a largo plazo.



















