INTRODUCCIÓN
La Organización Mundial de la Salud (OMS) define a los cuidados paliativos (CP) como el “enfoque que mejora la calidad de vida de pacientes y familias que se enfrentan a los problemas asociados con enfermedades amenazantes para la vida, a través de la prevención y alivio del sufrimiento por medio de la identificación temprana e impecable evaluación y tratamiento del dolor y otros problemas, físicos, psicológicos y espirituales” 1 . Los CP tienen un rol central, ya que permiten a las personas llevar una vida digna y con alivio hasta el final. No están enfocados en curar la enfermedad, sino más bien en maximizar el confort y brindar cuidados basados en los valores y preferencias de los pacientes, especialmente desde el momento del pronóstico de fin de vida.
Los CP están reconocidos expresamente en el contexto del derecho humano a la salud. Sin embargo, se observan importantes diferencias en su forma de organización en los sistemas de salud y en el acceso que los individuos tienen a ellos 2 . Los sistemas nacionales de salud son responsables de incluir los CP en el proceso continuo de atención de quienes padecen afecciones crónicas que ponen en peligro la vida, vinculando dichos cuidados con los programas de prevención, detección precoz y tratamiento.
La evidencia demuestra que más del 50% de las personas prefieren ser cuidadas y morir en sus hogares 3 , 4 . A pesar de ello, cerca del 90% pasa un tiempo en hospitales en su último año de vida 5 . Hay un excesivo número de admisiones hospitalarias, muchas de las cuales podrían evitarse si se ofreciera apoyo comunitario de alta calidad a los pacientes.
Las enfermedades no transmisibles (ENT) son la principal causa de mortalidad en todo el mundo, y los cambios demográficos y de morbilidad de las sociedades evidencian que cada vez será mayor el número de personas que podrán verse afectadas por el sufrimiento prolongado de una enfermedad crónica, evolutiva y avanzada con pronóstico de vida limitado. En este sentido, las políticas y los programas dirigidos contra las ENT deben alinearse con planes nacionales robustos, que aspiren a implementar una atención centrada en las personas y dispensada a través de sistemas sanitarios sólidos e integrados 6 , 7 .
Los CP domiciliarios están destinados a pacientes que transitan una etapa avanzada de la enfermedad y apuntan a proporcionar los cuidados físicos y espirituales desde el propio hogar, procurando mejorar la calidad de vida a través del alivio de síntomas y el apoyo emocional.
En pacientes con enfermedades avanzadas en el final de la vida, los servicios de CP domiciliarios pueden alinear sus preferencias de cuidado con resultados sanitarios deseables. Desde la perspectiva del sistema de salud y de las políticas sanitarias, la decisión de invertir en CP domiciliarios se basa en el beneficio percibido con relación al incremento de costos. Sin embargo, la literatura ha mostrado falta de evidencia sobre la costo-efectividad de los CP domiciliarios para respaldar este tipo de decisiones políticas 4 , 8 .
El análisis económico de la incorporación de programas de CP permite evaluar el impacto financiero potencial de trasladar la actividad de los sectores de atención secundaria hacia los sectores de atención primaria, comunitaria y social. Con dicha herramienta se puede estimar la variación en los costos de cada subsistema que financia estos servicios, incluyendo a los pacientes y sus familias.
En particular, el Análisis de Impacto Presupuestario (AIP) busca calcular los resultados financieros de una intervención en un programa de cobertura específica o sistema de salud 9 . La necesidad de generar estudios de impacto presupuestario junto con estudios de costo-efectividad es cada vez mayor para evaluar la asequibilidad de las tecnologías sanitarias. La aplicación de evaluaciones económicas a los CP ha tenido un desarrollo muy lento, y la evidencia en ese ámbito sigue siendo escasa. El presente trabajo complementa otro estudio desarrollado por los mismos autores sobre costo-efectividad de CP domiciliarios, que está en proceso de evaluación para ser publicado.
Los recursos destinados al cuidado de la salud son escasos y la demanda en el sector está en constante avance, no solo en el contexto de poblaciones cada vez más añosas, sino también por los adelantos en la tecnología y las crecientes expectativas en la calidad de los servicios de salud. Estos presupuestos estrechos obligan entonces a considerar diferentes alternativas (por ejemplo, CP y otros tipos de cuidado). Un análisis racional y basado en la evidencia de costos y beneficios de diferentes tipos de intervenciones debería respaldar la correspondiente toma de decisiones.
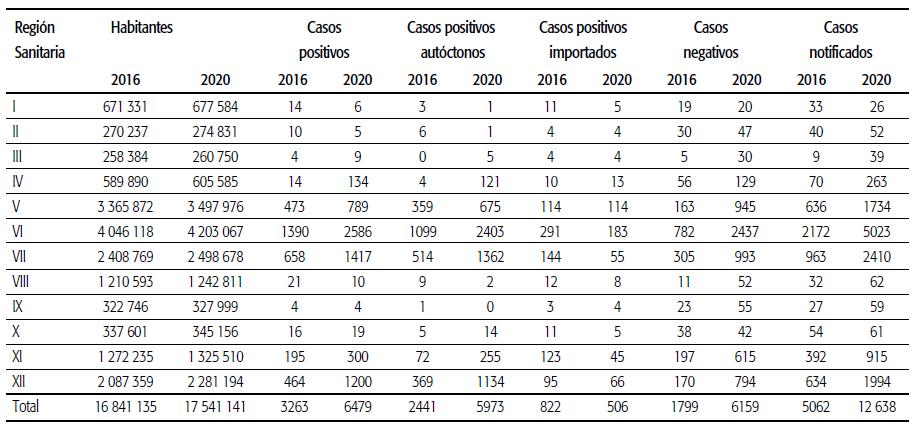
En 2018 fallecieron 63 873 personas por cáncer en Argentina 10 . Durante ese mismo periodo, el número de defunciones por cáncer fue de 1033 en Río Negro 11 y 917 en Neuquén 12 . El subsistema público de salud de Neuquén asiste al 28,2% de la población provincial, que no tiene otra cobertura, mientras que en Río Negro la cobertura por salud pública exclusiva es del 26,9% 13 . En estas dos provincias, ambos subsistemas brindan algún tipo de asistencia en CP mediante diversas modalidades de atención.
El objetivo del presente trabajo fue estudiar y estimar las consecuencias financieras de implementar un servicio de CP domiciliarios a pacientes oncológicos en final de vida. Se buscó poner en claro el consumo de recursos hospitalarios que podrían ser evitados si se incrementaran los servicios de CP en la comunidad.
MÉTODOS
Se desarrolló un modelo de AIP 14 desde la perspectiva del financiador. Se consideró un horizonte temporal de un año para analizar los resultados financieros de adoptar una estrategia de implementación de servicios de CP domiciliarios, en comparación con los cuidados habituales, para una cohorte de pacientes oncológicos en final de vida que demanden atención en los subsistemas de salud de Río Negro y Neuquén.
El AIP se construyó a partir de un modelo de Markov, desarrollado en Microsoft Excel, que permite simular los cuidados en final de vida y la utilización de recursos asociados a ello en la cohorte de pacientes. Los posibles estados del modelo son excluyentes, es decir, cada paciente puede estar en un solo estado en cada momento. Los pacientes entran al modelo desde el estado “Cuidados en el hogar”, a lo largo del tiempo pueden permanecer en ese estado, pasar a “Programa CP” o a “Internación en hospital”, de acuerdo con lo que se muestra en la Figura 1. Los posibles cambios de estado (transiciones) están definidos por la probabilidad de pasar de un estado a otro, que surge de la literatura publicada 15 , 16 . Cada paciente puede estar en un solo estado cada día. Se asume que cada ciclo tiene una duración de un día y que el horizonte temporal del análisis es de 365 días.
Se calculó el costo de la intervención (en este caso, los servicios de CP) menos el costo del comparador (determinado por los cuidados habituales). Se obtuvo el costo de tratar a toda la cohorte de pacientes por el servicio de CP, teniendo en cuenta los días que dichos pacientes pasan en el hogar o internados de acuerdo con los resultados del análisis del modelo de Markov; y a este resultado se le restó el costo total para el sistema de salud bajo el supuesto de que la cohorte de pacientes recibiera cuidados habituales.
La estructura del modelo requirió principalmente tres tipos de insumos para su correcto funcionamiento: la cohorte de población blanco, las probabilidades de transición entre los distintos estados y los costos asociados a cada tipo de cuidado.
Para calcular la cohorte hipotética de pacientes que podrían requerir los servicios de CP en su último año de vida, se utilizó el número de muertes por cáncer en Río Negro y en Neuquén durante 2018 (1033 y 917, respectivamente) y se estimó la proporción que habría sido atendida por cada subsistema de acuerdo con la información sobre tipo de cobertura de salud de la Encuesta Nacional de Factores de Riesgo 2018 13 .
Las probabilidades de transición se obtuvieron directamente de la bibliografía 15 , 16 y fueron validadas por expertos locales a través de entrevistas y discusión de resultados. Al considerar en este modelo una cohorte hipotética de
pacientes que transitan su último año de vida, las probabilidades de transición permiten calcular, al final de ese año, cuánto tiempo permanece en promedio cada paciente en cada estado.
Los costos asociados a los distintos tipos de cuidados se obtuvieron de nomencladores de prácticas sanitarias, a partir de fuentes de información de los ministerios de Salud 17 . Esta información, combinada con el tiempo en que la cohorte de pacientes transcurrió en cada estado, permitió estimar el costo total asociado a los cuidados en el último año de vida.
La información sobre el uso de recursos se obtuvo de la literatura y fue validada y ajustada por informantes clave, referentes en CP que se desempeñaban en los distintos subsistemas de salud incluidos en el estudio. Todos los costos fueron calculados para 2019 en pesos argentinos. En la etapa de resultados, los costos fueron expresados en dólares estadounidenses según tasa de cambio oficial (Banco Nación Argentina al 1 de julio de 2019, US$ 1 = ARS 43,40) 18 .
La estructura de cálculo de costos se realizó a partir de una definición teórica de la conformación de los servicios de CP incluidos en el análisis. Esta información fue validada y complementada con la bibliografía sobre uso de recursos y costos de servicios de CP en el final de la vida19-21.
Para cuantificar los costos de recursos humanos en salud pública de Río Negro, se tomó como referencia el Servicio de CP del Hospital de Cipolletti, que funcionaba en 2019 con los siguientes recursos: 4 médicas, 3 enfermeras, 1 trabajadora social con dedicación parcial, 1 terapista ocupacional con dedicación parcial, 1 psicóloga con dedicación parcial y 1 chofer. Asimismo, el servicio contaba con 4 guardias pasivas de profesionales médicos y 3 guardias pasivas de enfermería. Para la salud pública de Neuquén, se tomó como referencia el Servicio de CP del Hospital de Centenario, compuesto por 2 médicos, 3 enfermeras, nutricionista, psicólogo, asistente social, kinesiólogo y chofer, todos con dedicación parcial y sin guardias de CP. Por su parte, las obras sociales de ambas provincias contrataban servicios tercerizados, que cobraban un monto fijo por paciente por día.
Los datos de los sueldos brutos mensuales para cada especialidad se obtuvieron del Departamento de Sueldos del Ministerio de Salud en la Provincia de Río Negro y de la publicación de Sueldos Testigo del Ministerio de Economía e Infraestructura en la Provincia de Neuquén 22 . A partir de la cantidad de horas semanales destinadas por cada especialidad al servicio de CP, se calculó el costo anual de recursos humanos, multiplicando el sueldo bruto por 13 (a fin de incluir el salario anual complementario). Asimismo, se obtuvo el costo por hora dividiendo el valor anual por 52 semanas y luego por la cantidad de horas semanales trabajadas por cada especialidad. Además, se agregó el costo de las guardias pasivas realizadas por los profesionales médicos y enfermeros. En el caso de los profesionales que compartían tareas asistenciales de CP con otros servicios, se asignó el costo de su sueldo en la proporción de horas dedicadas al servicio en relación con la cantidad de horas semanales totales de su jornada laboral.
Se obtuvieron los requerimientos mensuales de insumos descartables y de medicamentos opioides que realizó el servicio de CP durante 2018, a partir de lo cual se calculó un promedio mensual de consumo y el respectivo costo. De este modo, se determinó el precio de compra de los medicamentos opioides en 2019, según tipo y presentación, por parte del Ministerio de Salud de Río Negro.
Para los insumos descartables no se obtuvo el precio de adquisición, por lo que se relevó su precio de venta al público en abril de 2021 a través de Internet y llamadas telefónicas a proveedores. Dicho precio unitario se ajustó con un 30% de descuento (habitual en compras por cantidad), y se lo llevó a valores de julio de 2019, deflactando el valor con el capítulo de Salud del Índice de Precios al Consumidor Nacional para la Región Patagónica 23 .
Se computaron estos costos tanto para Río Negro como para Neuquén.
En el servicio del Hospital Cipolletti se informó un consumo promedio de 30 litros de nafta por mes para los traslados del personal a los domicilios de los pacientes. Dicho consumo fue multiplicado por el precio unitario de la nafta en 2019 para obtener el costo mensual de combustible. Se utilizó este costo tanto para Río Negro como para Neuquén.
Se obtuvieron los requerimientos mensuales de equipos de soporte del servicio de CP. Se relevaron los precios unitarios de mercado en abril de 2021 de cada uno de los equipos. Se deflactó cada precio unitario por el capítulo Equipamiento y Mantenimiento del Hogar del Índice de Precios al Consumidor Nacional para la Región Patagónica 23 para estimar los precios a julio de 2019. Dado que algunos equipos tienen una vida útil que excede el año, se obtuvo el porcentaje de amortización anual y se estimó el costo de amortización anual de cada equipo. Este costo fue considerado tanto para Río Negro como para Neuquén.
Al sumar los costos mensuales descriptos anteriormente, se obtuvieron los costos directos mensuales del sistema de salud para proveer servicios de CP (Ver Tabla 1).
TABLA 1 Costos directos mensuales estimados de los Servicios de Cuidados Paliativos en hospitales del subsistema público de salud de Río Negro y Neuquén, Argentina, año 2019.
Se tuvo en cuenta que los servicios de CP del Hospital de Cipolletti y del Hospital Centenario proporcionan atención a un promedio de 81 y 60 pacientes por año, respectivamente. Para obtener el costo diario por paciente se dividió el costo mensual por 30 días y el número de pacientes atendidos en el servicio por mes. De esta forma, se obtuvo un costo directo del sistema de salud de USD 6,46 y USD 3,07 por paciente/día en Río Negro y Neuquén, respectivamente.
Para calcular los costos de los cuidados habituales se consideraron los requerimientos de consultas ambulatorias médicas y de enfermería, así como de hospital de día. Se utilizaron los resultados obtenidos en el trabajo de Coyle 19 respecto del uso de servicios por paciente en la semana anterior y posterior a la admisión a la investigación, se extrapolaron los requerimientos anuales y se calculó el costo anual a partir del costo unitario por consulta médica, de enfermería y de internación de medio día del Nomenclador Globalizado de la Provincia del Neuquén de 2019 17 . Asimismo, se incorporó el equipamiento del hogar, necesario para mejorar el confort de los pacientes. La estimación de los requerimientos se realizó siguiendo el trabajo de Coyle 19 , y el costo unitario para cada elemento se calculó de la misma forma que se hizo en el caso del equipo de soporte en la rama de intervención. No se incorporó el costo de infraestructura.
De esta forma, el costo diario de la estrategia de cuidados habituales ascendió a USD 3,85 por paciente en ambas provincias.
En la Tabla 2 se presentan los parámetros utilizados para el cálculo del impacto presupuestario.

TABLA 2 Parámetros utilizados en el Análisis de Impacto Presupuestario de la incorporación de Servicios de Cuidados Paliativos en el subsistema público de salud de Río Negro y Neuquén.
El número de días transcurridos en el hogar y en el hospital a lo largo del último año de vida de cada paciente, para cada estrategia, surgió como resultado del modelo utilizado (Figura 1), aplicando las probabilidades de transición diarias.
Utilizando la cohorte hipotética de pacientes oncológicos en el final de vida con demanda estimada anual de servicios de CP a los subsistemas públicos de salud de Río Negro y Neuquén, el número esperado de días transcurridos en los diferentes estados y los costos diarios asociados a cada estado, se procedió a calcular el costo anual de la estrategia de CP y de cuidados habituales.
En el primer caso, el cálculo consistió en multiplicar los días que cada paciente transcurría en el hogar por el costo diario de los CP más los días que transcurría en el hospital por el costo diario de internación. De esta forma se obtuvo el costo anual por paciente, luego multiplicado por la cohorte de pacientes esperados para obtener como resultado el costo anual para el sistema de salud. En el caso de la estrategia de cuidados habituales se siguió el mismo procedimiento, aunque se tomó el costo diario de los cuidados habituales por el número de días que transcurría el paciente en el hogar y el costo de internación por los días que transcurría en el hospital.
Para mostrar las posibles variaciones en los resultados del AIP respecto a modificaciones en los parámetros utilizados para la construcción del modelo, se desarrolló un análisis de sensibilidad de escenarios. Para ello, además del escenario base, se planteó uno con costos un 20% más bajos y otro con costos un 20% más altos. A su vez, se planteó la incertidumbre en relación con la efectividad de la intervención sobre las probabilidades de transición, mostrando dos escenarios con una variación de ±20% de los días que cada paciente transcurría en el hospital en la estrategia de CP, sin modificaciones en la estrategia de cuidados habituales y a los costos del escenario base.
El protocolo del presente estudio fue aprobado por los respectivos comités de bioética de las provincias de Río Negro y Neuquén.
RESULTADOS
El impacto presupuestario esperado para los subsistemas públicos de salud de Río Negro y Neuquén, que muestra la diferencia entre los costos totales de cubrir la demanda anual estimada de pacientes oncológicos en el final de vida con servicios de CP domiciliarios y los costos totales que afrontarían los financiadores al cubrir los requerimientos que surgen de la estrategia de cuidados habituales, se presenta en la Tabla 3.
TABLA 3 Análisis de Impacto Presupuestario de la incorporación de Servicios de Cuidados Paliativos en el subsistema público de salud de Río Negro y Neuquén.
En hospitales sin servicios de CP, la incorporación de un servicio organizado de CP domiciliarios produciría un ahorro anual de aproximadamente USD 277 000 en Río Negro y USD 569 000 en Neuquén. Si se incorporara el costo de infraestructura en los cuidados habituales, el ahorro podría ser mayor (ver Gráfico 1)

GRÁFICO 1 Análisis de sensibilidad según escenarios del Análisis de Impacto Presupuestario de la incorporación de Servicios de Cuidados Paliativos en el subsistema público de salud de Río Negro y Neuquén.
El Gráfico 1 muestra que en todos los escenarios planteados la estrategia de incorporar un servicio organizado de CP sigue siendo costo-ahorrativa desde la perspectiva de salud pública, tanto en Río Negro como en Neuquén.
DISCUSIÓN
Este estudio abordó el AIP para la provisión de CP a pacientes oncológicos en el final de la vida en el subsistema público de las provincias de Neuquén y Río Negro. El relevamiento de la bibliografía disponible sobre costo-efectividad de servicios de CP domiciliarios demostró que existen muy pocos estudios a nivel mundial que incorporen un análisis económico completo de dicha intervención.
Se ha demostrado que la incorporación de un programa organizado de CP resulta costo-ahorrativa desde la perspectiva del subsistema de salud pública, porque permite a los pacientes oncológicos en final de vida transcurrir más tiempo en sus hogares y reduce así las internaciones en 9,2 días en promedio. Es por ello que la estrategia de incorporación de CP reduce costos en el sistema de salud, desplazándolos desde el nivel terciario hacia el primario. Esto coincide con lo descripto por el trabajo de Georghlou, en el que se muestra que el traslado de tareas de cuidados desde servicios más costosos (internaciones) a menos costosos (cuidados domiciliarios) puede reducir los costos totales de cuidados de final de vida 24 .
El análisis de sensibilidad de escenarios mostró la robustez de los resultados, ya que en ninguno de los escenarios planteados la estrategia de incorporación de CP ha dejado de ser costo-ahorrativa.
El mayor inductor de costos de la implementación de CP está determinado por los recursos humanos, como en la mayoría de los servicios de salud.
Este trabajo, pionero a nivel nacional y regional, permitió estimar un primer resultado de evaluación económica sobre servicios domiciliarios de CP en pacientes oncológicos en final de vida en sistemas públicos de salud de dos provincias argentinas.
Una de las principales limitaciones fue el difícil acceso a información actualizada, tanto referida a costos como a registros de utilización de recursos. Asimismo, se trabajó con estructuras teóricas de costos por la imposibilidad de realizar microcosteo a partir de registros hospitalarios. En el contexto de la fragmentación, segmentación y heterogeneidad de los servicios de salud en Argentina, los resultados no necesariamente son directamente transferibles a otras provincias, por lo que se deben conocer sus estructuras de costos y su forma de organizar los servicios.
RELEVANCIA PARA POLÍTICAS E INTERVENCIONES SANITARIAS
La importancia de los cuidados en el final de vida está demostrada ampliamente en la literatura relevada, ya que mejoran el bienestar tanto del paciente como de su grupo familiar. La cuantificación de los costos (ahorro) de la estrategia de implementar CP podría incentivar a diferentes provincias para que amplíen su red de prestadores de estos servicios, que presentan una cobertura muy heterogénea a lo largo de Argentina 25 . Asimismo, se espera que este estudio contribuya al desarrollo de programas que garanticen el acceso a los servicios de CP a quienes los necesiten, sin importar la región geográfica ni la cobertura de salud.
RELEVANCIA PARA LA FORMACIÓN DE RECURSOS HUMANOS EN SALUD
Los resultados de este estudio contribuyen a resaltar la importancia de invertir en la formación de profesionales en CP, así como en áreas de gestión y desarrollo de políticas públicas, como ejemplo del análisis de intervenciones/programas de atención primaria de la salud que pueden mejorar la asignación de recursos entre los diferentes niveles de atención.