PUNTOS CLAVE
Conocimiento actual
• Los errores de medicación contribuyen al conjunto de errores médicos que pueden dañar al paciente; los más frecuentes son los de prescripción. La mayoría de los estudios publicados se reducen a errores tecnológicos.
Contribución del artículo al conocimiento actual
• El artículo aporta una intervención sencilla y de bajo costo, para reducir el error de prescripción. Si bien este estudio no ha podido reducir significativamente los even tos adversos relacionados a medicación después de la intervención, es de esperar que se reduzcan si se man tiene la intervención y se siguen midiendo sus resultados.
Según el informe del Institute of Medicine (IOM) de 1999 los errores de medicación (EM) son responsables de una de cada 854 muertes en pacientes hospitalizados1. Otro informe del IOM del 2001 titulado Crossing the quality chasm: a new health system for the 21 st century2 destaca cuatro puntos importantes sobre la seguridad de los me dicamentos en el sistema sanitario de EE.UU.: los errores son comunes y costosos, los sistemas causan errores, los errores pueden ser prevenidos y los eventos adversos son la principal causa de daño en salud. Otro informe del IOM del 2006 Preventing medicación errors: quality chasm series3 estimó que los medicamentos dañan al menos a 1.5 millones de personas al año en EE.UU., produciendo al menos 400 000 eventos adversos a medicamentos. Existen diversos estudios latinoamericanos como el que indica, que entre los principales eventos en los hospitales se hallan los relacionados con la medicación, desde la prescripción, dispensación, administración y vigilancia, por lo que es primordial establecer intervenciones y protocolos para un procedimiento efectivo y sin riesgos4.
En el año 2017 la OMS lanzó un reto mundial Medica tion without harm5 mostrando la relevancia de este objetivo en materia de seguridad del paciente.
Según Otero y col. en su informe “Errores de medica ción: estandarización de la terminología y clasificación”6, los errores de prescripción representan el 47% de los errores, un 34% para medicamento incorrecto, un 28% para dosis incorrecta.
El daño asociado a medicamentos se relaciona con una morbilidad frecuente en la gestión de salud7. Un estudio argentino en unidades cerradas de pediatría en contró que el error de prescripción fue de 13.9 cada 100 prescripciones; siendo la segunda categoría de este error, la omisión de dosis o medicamento. Con la aplicación de una intervención de mejora, la incidencia disminuyóa 6.3 errores por 100 prescripciones8. El objetivo de este estudio es evaluar el error de prescripción de medicación en pacientes hospitalizados antes y después de una inter vención de mejora múltiple y su relación con los eventos adversos a medicación.
Materiales y métodos
Estudio cuasi-experimental de tipo antes y después no con trolado. Se realizó en un Hospital de la provincia de Buenos Aires, de gestión privada, con una dotación de 250 camas, de alta complejidad.
Se estudiaron prescripciones de pacientes hospitalizados diferentes, tomados al azar sobre una muestra aleatorizada mediante Excel para Windows 7® de todas las prescripciones electrónicas. Los pacientes incluidos fueron adultos mayores de 17 años; fueron excluidos adultos mayores de 64 años. Los incluidos fueron de cualquier sala de hospitalización y con cualquier enfermedad, con una estadía de al menos 48 horas. El periodo de estudio fue el año 2017.
Se consideró daño por error de medicación (EM) a la de finicion del National Coordination Council for Medication Error Reporting and Prevention (NCCMERP): cualquier incidente prevenible que puede causar daño al paciente o dar lugar a una utilización inapropiada de los medicamen tos, cuando éstos están bajo el control de los profesionales sanitarios o del paciente o consumidor. Estos incidentes pueden estar relacionados con la práctica profesional, con los productos, con los procedimientos o con los sistemas, incluyendo fallos en la prescripción, comunicación, etique tado, envasado, denominación, preparación, dispensación, distribución, administración, educación, seguimiento y utilización9. Se usó la categorización del error de la mis ma fuente.
Se consideró medicamento inadecuado para enfermedad a aquel en el que el perfil riesgo/beneficio no fuera favorable para el paciente en cuestión, habiendo alternativas más se guras disponibles, dosis inadecuada (dosis desajustada, dosis inadecuada por peso, dosis incorrecta para enfermedad, etc.), omisión de medicamento, día de tratamiento inadecuado, interacción clínicamente relevante presente (se tomaron las consideradas A, B, C de Uptodate10, ”A”: son establecidas y sustentadas en ensayos clínicos, las “B” probables y susten tadas y las “C” sospechosas y sustentadas), otras contrain dicaciones absolutas y relativas, y alergias. Los fármacos incluidos en el error se clasificaron según la categorización ATC (Anatomical, Therapeutic, Chemical)11.
El daño por medicación que tuvo origen en el error de prescripción se detectó mediante la herramienta Global Tri gger tool12 del Institute for Healthcare Improvement, módulo de medicamentos. Esta revisión se hizo sobre todos los pacientes analizados. La tipificación del daño se tomó de la misma herramienta cuya versión original es del NCCMERP9.
La revisión de las prescripciones la hicieron dos farmacéu ticos especializados en seguridad del paciente y luego se hizo un test Kappa sobre una muestra ad hoc obteniéndose una concordancia buena: 0.78 (IC95% 0.65-0.81).
La base de datos utilizada para revisar información de medicamentos fue Uptodate ® versión agosto 2018. Los ajus tes de dosis se revisaron en esta base de datos tomándose la dosis peso, y los ajustes según función renal por Cl Cr (Cockroft Gault)13 y por función hepática según Child Pugh14
Todos los datos se extractaron de la historia clínica elec trónica que consiste en un sistema de órdenes entradas por computación (CPOE-Computarized, Physician, Order, Entry).
Se consideró polifarmacia a la presencia simultánea de más de 4 medicamentos según la OMS15, pluripatología16 a la presencia de más de dos enfermedades donde no es posible diferenciar la supremacía de una sobre otra, y fármacos de alto riesgo a los medicamentos que pueden causar daño grave cuando hay algún error en el curso de su utilización, la lista considerada en este estudio fue la del Institute for Safe Medication Practices (ISMP)17.
La intervención consistió en: -Estandarización del proceso y redacción de una política institucional de la misma, difusión de ella mediante clases presenciales a los diversos grupos de médicos de todos los turnos y áreas. - Seguimiento de los farmacéuticos de cada una de las prescripciones y sugeren cias al médico antes de prescribir. - Entrenamiento en cálculo de dosis en infusión continua a médicos, farmacéuticos y enfermeros. -Intervenciones ante un error de prescripción a cada usuario por mail con un paquete de recomendaciones.
El tamaño de la muestra fue calculado para un universo conocido, con un error del 5%, precisión del 3% y un intervalo de confianza del 95%. Se estimó un error de prescripción del 25%. Se calculó el tamaño del efecto obteniéndose un índice de 0.87 (IC95% 0.71-0.93). Se usó el paquete esta dístico SPSS21, IBM®. El estudio contó con la aprobación del Comité de Ética del centro donde se realizó el estudio (PRO-012529/18).
Resultados
Se analizaron 630 prescripciones correspondientes a 630 pacientes adultos, media de edad: 45.3 DE 14.6, rango 19-64 en la pre intervención y 601 prescripciones luego de la intervención, media de edad: 51.2 DE 16.5, rango (20-64). El porcentaje de error de prescripción antes de la intervención fue 28.8% (n = 182). El dominio más frecuente de error fue: dosis inadecuada 52.2% (n = 95), seguido de medicamento incorrecto 33% (n=60), de días de tratamiento inapropiado 4.4%(n = 8), otros 10.4% (n = 19): Luego de la intervención, el error descendió a 4.3% (n = 26), siendo el error más frecuente la dosis incorrecta: 76.9% (n = 20) y otros 23.1% (n = 6). El daño por medicación antes de la intervención se encontró en 6 pacientes (0.95 eventos adversos a medicamentos cada 100 admisiones), y luego de la intervención en 2 pacientes (0.33 eventos adversos a medicamentos cada 100 admisiones), p = 0.001. Es decir que en este estudio el error de prescripción es alrededor del 30% y el daño asociado a la medicación en el paciente es del 1%, esto se ve reducido ampliamente luego de la intervención de mejora.
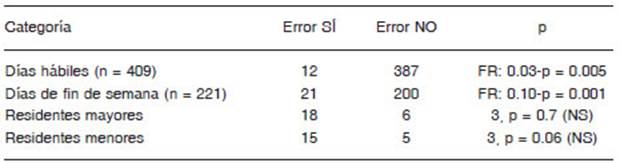
Las variables asociadas al error de prescripción se detallan en la Tabla 1. En ella se puede ver que los turnos de fin de semana vs. días hábiles están asociados al error y el estatus de médico residente no está asociado al error. Los parámetros del paciente asociados al error son la pre sencia de enfermedades pre-existentes o pluripatología, la polifarmacia y la presencia de medicamentos de alto ries go, no así el sexo, esto fue el resultado de una regresión logística ajustada por edad (Tabla 2). Los medicamentos de administración continua estarían más frecuentemente presentes en el error que los de administración discreta (111 vs. 71 en la pre intervención y 20 vs. 6 en la post intervención) (Tabla 3). Los medicamentos mayormente presentes en el error de prescripción fueron los siguientes grupos ATC: antiinfecciosos para uso sistémico (J01) n = 66 (36.3%), adrenérgicos y dopaminérgicos (C01) n = 51(28%), analgésicos de sistema nervioso central (N03) n = 32 (17.6%), antiinflamatorios no esteroideos (M01) n = 25(13.7%), inmunosupresores (L04) n = 4, (2.2%), otros (n = 4, 2.2%). Cabe destacar que, de los 5 grupos mayoritarios, 3 de ellos pertenecen a grupos de medicamentos de alto riesgo: analgésicos de sistema nervioso central, inmumo-supresores y adrenérgicos-dopaminérgicos según la lista del ISMP.
Discusión
Las intervenciones parecen haber tenido resultado positi vo en esta muestra de prescripciones y de estos pacien tes, pero haría falta un estudio controlado para aseverarlo. De todas maneras, la recomendación más común en los estudios sigue siendo la prescripción electrónica con sistemas de soporte de decisión (CDSS- Clinical Decision Suport System)18. Una revisión sistemática19 encontró que la tasa de errores de prescripción aumentó de 1.4% en 2007 a 3.2% en 2015 (p = 0.03). Tras la revisión de las herramientas del sistema de soporte a la decisión clínica, los errores de prescripción disminuyeron al 1% en 2016 (p < 0.0001). La tasa potencial de eventos adversos de medicamentos cayó del 2% en 2015 al 0.7% en 2016 (p = 0.006), y la tasa de error de prescripción de medi camentos, del 1% al 0.2% (p = 0.01) El presente estudio no estudió la aplicación de CDSS por imposibilidad tecno lógica y aplicó en cambio la estandarización del proceso y el seguimiento acompañado del entrenamiento en un CPOE (Computarized Physician Order Entry).
El error más frecuente ha sido, antes y después de la intervención de mejora, la dosis inadecuada, así lo denota también una revisión del año 2018 en sistemas con CPOE20.
El estudio mencionado manifiesta una reducción significativa en los errores por cada 100 recetas (10.4 antes vs. 7.3 después; reducción del riesgo absolu to = 3.1). El porcentaje de error de prescripción antes de la intervención fue del 28.8% (n = 182). La tasa de dosis inadecuada disminuyó de 8 a 5.4 por cada 100 recetas. En nuestro estudio, la dosis inadecuada fue de 52.2% (n = 95) y descendió a 4.3% (n = 26), mostrando una reducción significativa del error de prescripción y del error de dosificación.
Un estudio chileno21 mostró que el error de prescripción de medicamentos inyectables en pediatría es del 10% en dosis incorrecta o no prescripta, la primera categoría fue prescripción ilegible, si bien no es comparable a nuestro estudio, por varias razones, la dosis inadecuada o no pres cripta es un problema a resolver, no menor. Un estudio argentino22, evaluó una intervención múltiple en pediatría, obteniendo una reducción importante en la tasa de errores de prescripción. La intervención tuvo elementos similares a este estudio: seguimiento del prescriptor, educación, estandarización, difusión de normas de infusión, imple mentación de prescripción electrónica más la presencia de un farmacéutico en la sala, intervención, esta última muy conocida para la reducción del error de prescripción23.
Un estudio realizado en Colombia24, muestra que la dosis o concentración inadecuada está entre las pri meras categorías, similar a nuestro estudio. De todas formas, hay estudios25 que consignan que con sistemas de prescripción electrónica existen otros errores. La monitorización, medición y mejoramiento de la seguridad y calidad representan un gran desafío para el personal sanitario; también el desarrollo de estrategias educativas dirigidas al personal, la incorporación de farmacéuticos en la revisión de las prescripciones, entre otros21.
Otro estudio25 hallado, menciona que redujo los errores de prescripción en unidades cerradas y describe que las intervenciones de mejora implementadas incluyeron la estandarización del proceso de prescripción y la educación continua, medidas similares al presente estudio. En este estudio no se vio asociación de variables y aparición de error más fuertemente en residentes médicos mayores y menores, esto puede ser porque todos reciben la misma formación al ingreso, y los residentes son supervisados en su inicio de formación por médicos del staff no residentes en cada función que realizan. Sí se vio asociación a turnos de semana vs. fin de semana. En este estudio también se halló que la pluripatología y la presencia de medicamentos de alto riesgo están asociados al error de prescripción.
La estrategia en su conjunto fue útil para reducir los errores de prescripción. La gestión de intervenciones de calidad permiten mejorar los procesos, en este caso, el de prescripción.
Este estudio refleja la necesidad de implementar pa quetes de mejora en los procesos de medicación incluyen do estrategias educativas destinadas a los profesionales que manejan y usan medicamentos.