Recibido: 29-10-2022
Aceptado: 31-1-2023
INTRODUCCIÓN
La rinitis alérgica (RA) se define como un trastorno sintomático de la nariz, con inflamación de la mucosa nasal mediada por inmunoglobulina E (IgE) e inducida por la exposición de alérgenos.
Es una de las enfermedades crónicas más comunes de la infancia,1 sin embargo, es subdiagnosticada y subtratada.2 Representa un problema global de salud pública por su alta prevalencia, existencia de comorbilidades, afectación de la calidad de vida y gastos que ocasiona.
EPIDEMIOLOGÍALa RA aumenta su prevalencia a nivel mundial, fundamentalmente en países en vías de desarrollo, ligada a factores climáticos y ambientales.3'4 La prevalencia global de la RA en pediatría varía entre el 2 % y el 25 %.3
En Argentina, según el estudio ISAAC fase III, el 34,9 % de niños entre 13 y 14 años padecen RA.4 Otro estudio realizado por una encuesta telefónica informó que un 22,3 % de menores de 19 años tenían síntomas compatibles con RA.5 El informe ARIA estima que el 30 % de los pacientes con RA desarrollan asma y hasta el 80 % de los asmáticos tienen RA.6
En el mundo, se estiman 2 millones de días escolares perdidos por año, con afectación de la productividad laboral en los padres de esos niños.7 Según métodos que estiman el costo de la enfermedad, la RA genera un gasto de 24,8 mil millones de dólares anuales en EE. UU.7
FISIOPATOLOGÍA
La mucosa nasal es el principal acondicionador de aire del tracto respiratorio y la primera línea de defensa contra agentes infecciosos.
En la RA, tras la primera exposición a un alérgeno, una variedad de células inflamatorias como mastocitos, linfocitos T (LT), linfocitos B (LB), macrófagos y eosinófilos que infiltran el revestimiento mucoso se activan y promueven la producción de IgE específica (etapa de sensibilización) en individuos genéticamente predispuestos o atópicos. Ante una reexposición, se desencadena la liberación de diversos mediadores inflamatorios responsables de los síntomas.2,8
Esta respuesta alérgica se divide en dos fases: una inmediata (o temprana) y otra tardía. En la inmediata (primeras 2 horas), la unión del alérgeno a por lo menos dos moléculas de
IgE específicas de la superficie de mastocitos y basófilos desencadena la liberación de mediadores inflamatorios preformados (histamina y triptasa) y mediadores de novo, como prostaglandina D2, leucotrienos, factor activador de plaquetas, citocinas, quimiocinas, que son responsables de la vasodilatación, aumento de la permeabilidad vascular, secreciones mucosas y estimulación de fibras nerviosas, causando los síntomas de la RA. La fase tardía se desarrolla en las 2 a 8 horas siguientes e intervienen neutrófilos, eosinófilos y LT, atraídos y activados por mediadores liberados por mastocitos como factor de necrosis tumoral alfa (FNTa), leucotrieno B4, interleucina (IL) 5, IL-8 y quimiocinas, que además pueden modular la actividad de células dendríticas (CD), LT y LB e influir en células estructurales implicadas en el remodelamiento mucoso, característico de la cronicidad.9
El aumento de la actividad de histona deacetilasa y la falta de mucina 1 se asocian a inflamación alérgica y a la permeabilidad aumentada del epitelio de las vías respiratorias, lo que favorece su daño.10 El pasaje de alérgenos con actividad de proteasa (ácaros), humo de tabaco, infecciones y material particulado dan inicio a respuestas inmunes innatas a través de la liberación de alarminas -IL-33, linfopoyetina del estroma tímico (TSLP) e IL-25- que, a su vez, activan células linfoides innatas del grupo 2 (ILC2), que producen citocinas de tipo 2 in situ (IL-5, IL-13 e IL-4), claves en las respuestas adaptativas alérgicas TH2.11’12
MANIFESTACIONES CLÍNICAS Y METODOLOGÍA DIAGNÓSTICA
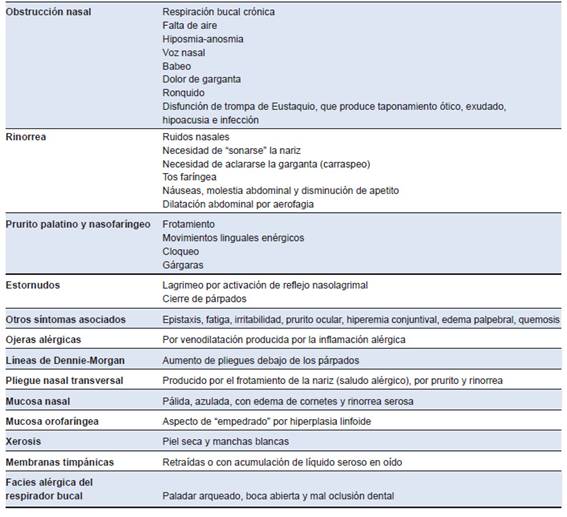
La presencia de dos o más de los siguientes síntomas de manera recurrente sugieren RA: estornudos (principalmente paroxísticos), obstrucción nasal, rinorrea acuosa, prurito nasal y conjuntivitis.2’13’14 Las manifestaciones y signos clínicos de la RA se detallan en la Tabla 1.
Se debe interrogar sobre las características de los síntomas, estacionalidad, influencia de los cambios ambientales y síntomas persistentes en ausencia de fiebre.2 La historia personal y familiar de atopía, la cronicidad o recurrencia de síntomas ayudan a pensar en etiología alérgica. Conocer desencadenantes y el impacto en la calidad de vida es crucial.2,13,14
La rinoscopia anterior (con espéculo nasal u otoscopio) evalúa la mucosa, el septo, los cornetes, el aspecto del mucus, pólipos y sangrado.2
Tabla 1: Manifestaciones y signos clínicos de rinitis alérgica y entidades asociadas
La asociación con eccema, sinusitis, otitis o conjuntivitis, y asma bronquial favorece el diagnóstico de RA.14
ESTUDIOS COMPLEMENTARIOS
Eosinófilos en sangre periférica: se
considera eosinofilia a un recuento mayor a 500 eosinófilos/mm3. Es un marcador poco sensible e inespecífico, ya que la RA puede cursar sin eosinofilia.3,15
IgE sérica total: de utilidad limitada, puede tener valores normales en la RA.2'8
Radiología convencional: evalúa alteraciones estructurales y comorbilidades. Se solicitarán radiografías de senos paranasales y cavum (establece compromiso de amígdala faríngea, hipertrofia del cornete inferior, hipertrofia adenoidea).2
Estudios complementarios especiales:A cargo del alergólogo.
1. IgE específica: permite el diagnóstico definitivo y etiológico de RA. Se puede demostrar IgE específica con técnicas in vivo -prueba cutánea de lectura inmediata (PCLI)-e in vitro.2,8 1 a. Pruebas in vivo
La PCLI es el método de elección. Tiene mayor sensibilidad, menor costo y los resultados son inmediatos.2’8’16 Pueden ser realizadas a cualquier edad. La presencia de IgE específica implica sensibilización, por lo que el resultado siempre hay que asociarlo a los síntomas.16 1 b. Pruebas in vitro
Detectan sensibilización IgE por radioinmunoanálisis (RIA) o enzimoinmunoanálisis (ELISA). Los resultados son equivalentes a la PCLI, pero más costosos. Útiles ante la imposibilidad de suspender antihistamínicos, dermografismo o dermatitis grave.2'8'16
2. Citología de mucosa nasal: el predominio de eosinófilos sugiere alergia, pero su ausencia no la descarta. Útil para evaluar respuesta al tratamiento y evolución.2'14
3. Tomografía computada: indicada en RA complicada, comorbilidades, fracaso del tratamiento convencional.2
4. Pruebas de provocación nasal: se expone al paciente el alérgeno sospechoso. Implica riesgos, se utiliza para investigación.2
5. Diagnóstico molecular por componentes: mide IgE específica a distintos componentes de un alérgeno o a componentes comunes de diversos alérgenos (técnica ImmunoCAP). Cuantifica simultáneamente IgE específica a varios componentes y puede diferenciar sensibilización a alérgenos específicos y reactividad cruzada. Tal información debe correlacionarse con la clínica.8,16
CLASIFICACIÓN
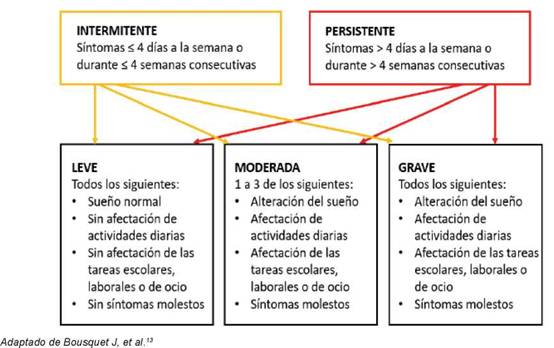
Según su duración, la RA puede ser
intermitente o persistente (Figura 1). El 80 % de
la RA en pediatría es persistente.2'8'1719
Según la gravedad e impacto en la calidad de vida, podemos dividir la RA en leve, moderada y grave.
De acuerdo al momento de presentación, se puede clasificar en estacional o perenne; esta última es la más frecuente con exacerbaciones estacionales.2’14’20’2'1
Otra forma de clasificarla es en sistémica o local; en este último caso con ausencia de IgE alérgeno específica sistémica, e IgE alérgeno específica local o prueba de provocación nasal positiva. La clínica es igual en ambas.20
COMORBILIDADES
Niños con RA persistente moderada a grave son los que presentan mayores comorbilidades, entre ellas: asma, sinusitis, otitis media con efusión, hipertrofia amigdalina, conjuntivitis, faringitis, eccema, alteraciones en el habla y audición, trastornos en el crecimiento, apnea obstructiva y/o alteraciones del sueño.2'8'21'22
El 40 % de los pacientes con RA tienen asma, mientras que el 80 % de los asmáticos tienen RA. Existe una estrecha relación entre la vía aérea superior (VAS) y la inferior a través de conexiones fisiológicas y patológicas, por lo que se considera una “vía aérea única”.22,23 El óptimo manejo de la RA podría mejorar el asma coexistente.1,2,8
Los síntomas de RA tienen un impacto en la calidad de vida de los niños, principalmente la obstrucción nasal que provoca respiración bucal, ronquidos, alteraciones en el sueño, somnolencia, bajo rendimiento escolar, problemas de conducta, ansiedad, frustración, dificultades en la práctica deportiva y baja autoestima.22'23
Figura 1: Rinitis alérgica: clasificación según duración e intensidad de los síntomas en pacientes no tratados
La medición de la gravedad y afectación de la calidad de vida a través de cuestionarios resulta fundamental para el seguimiento y manejo terapéutico. La escala visual análoga autoadministrada mide la propia percepción del impacto de los síntomas.23,24
TRATAMIENTO DE LA RINITIS ALÉRGICA
El objetivo es prevenir y aliviar síntomas, evitar complicaciones y mejorar la calidad de vida.2,25
Medidas no farmacológicas Control ambientalLa evitación de alérgenos e irritantes reduciría síntomas y el requerimiento de fármacos. Se debe educar al niño y a su familia al respecto (Tabla 2)28
Soluciones salinas nasales
Fluidifican las secreciones y eliminan alérgenos. Actúan como adyuvantes de corticosteroides intranasales (CI) y antihistamínicos.25’26
Tratamiento farmacológicoDebe ser dinámico, escalando o reduciendo la terapia de acuerdo a la respuesta obtenida.
Tabla 2: Medidas de evitación y control ambiental
Antihistamínicos Su uso en RA tanto por vía oral o local es de primera línea. Disminuyen el prurito, los estornudos y la rinorrea con efecto modesto en la congestión nasal. Tienen efecto en síntomas oculares y prurito palatino.2,27
Son clasificados como de primera generación (AH1pg) y de segunda generación (AH1sg). Los AH1pg tienen poca selectividad para el receptor H1 y se unen a receptores muscarínicos, colinérgicos, a-adrenérgicos, de serotonina y canales iónicos. Son lipofílicos, por lo que atraviesan la barrera hematoencefálica (BHE), producen somnolencia, disminución en la calidad del sueño y del rendimiento escolar. Pueden generar excitación psicomotriz. Por su vida media corta, se requieren varias dosis diarias. No se recomiendan AH1pg en RA.27
Los AH1sg tienen mayor potencia, selectividad y duración de acción. Al no atravesar la BHE, se los considera poco sedantes (cetirizina) o no sedantes (levocetirizina, loratadina, desloratadina, y fexofenadiana). Han demostrado seguridad, eficacia y efectos antiinflamatorios. Los AH1sg son la primera línea de tratamiento en RA intermitentes y moderadas leves. Pueden utilizarse en combinación con CI para RA persistentes moderadas y graves (Tabla 3).2A27,28
Corticoides intranasales (CI)De elección en RA intermitente o persistente moderada/grave. Son más efectivos para el tratamiento de la congestión, la rinorrea, el prurito y goteo posnasal que los antihistamínicos, antileucotrienos y antihistamínicos locales.8,29,30
Los efectos adversos son pocos frecuentes (5-10 %) e incluyen sensación de quemazón, escozor nasal, sequedad mucosa y epistaxis. Es importante la aplicación correcta, en dirección a los cornetes inferiores, para evitar el riesgo de perforación septal con el uso crónico.31
Las infecciones fúngicas localizadas son raras. El uso prolongado de CI no ha demostrado signos de atrofia de la mucosa nasal.8,31
Los pacientes con RA pueden verse expuestos a corticoides por otras rutas (vía oral o inhalada bronquial en asma concomitante); esto resulta en una dosis acumulativa y posible efecto de supresión del eje hipotálamo-pituitario-adrenal (HPA). De manera comparativa, la beclometasona tiene mayor biodisponibilidad sistémica, mientras que la fluticasona y la mometasona tienen una
Tabla 3: Antihistamínicos orales en pediatría
Los descongestivos (por ejemplo, pseudoefedrina) suelen presentarse combinados con los antihistamínicos orales. Actúan reduciendo la obstrucción nasal. De acuerdo a la dosis y la susceptibilidad individual, pueden manifestarse efectos indeseables, como nerviosismo, insomnio, cefalea, sequedad de mucosas, taquicardia y/o aumento de la tensión arterial. No se recomienda su uso en menores de 4 años.2'8'24
La oximetazolina y la nafazolina tópicas actúan en forma rápida. De igual forma que los descongestivos orales, se recomienda el uso durante un lapso menor a 10 días, debido a sus efectos adversos.8,24
Tabla 4: Dosis y formulaciones de los diferentes corticoides inhalados (CI)
Tratamiento inmunológico
Es toda estrategia terapéutica que tiende a modificar la actividad del sistema inmune a través de la inmumodulación. Evidencias científicas han demostrado la utilidad de vacunas con alérgenos (inmunoterapia alérgeno específica, ITAE) en la RA.37,38
La ITAE es la única terapia que puede modificar la historia natural de la enfermedad alérgica, disminuye el uso de medicación preventiva y de rescate, previene la aparición de nuevas sensibilizaciones y es capaz de reducir la hiperreactividad bronquial asociada a RA. La ITAE debe ser considerada, indicada, implementada y controlada por alergistas pediátricos, y debe acompañar el tratamiento farmacológico.2,38,39 Su acción involucra el incremento de anticuerpos IgG bloqueadores, el cambio del perfil de citocinas Th2 a Th1 y el incremento de LT reguladores que liberan citocinas inhibitorias -IL-10 y TGF p (factor de crecimiento transformante p)- resultando un mecanismo de tolerancia.38
Las PCLI son la mejor opción para la selección de pacientes que requieren ITAE. Existen dos tipos de pacientes pasibles de tratamiento: 1) quienes tienen síntomas persistentes, con sensibilidad a alérgenos perennes e inevitables; y 2) quienes tienen síntomas intermitentes, pero con una intensidad tal que modifican su actividad diaria.2,38 La coexistencia de rinitis y asma refuerza su indicación.38
La edad de inicio de la ITAE debe considerarse en niños de 5 o más años. La indicación por debajo de esa edad debe ser cuidadosamente evaluada por el alergólogo. Los pacientes alérgicos que no reciben ITAE tienen mayores posibilidades de presentar nuevas sensibilizaciones que limitarían la eficacia de un futuro tratamiento.2,38
La ITAE puede administrase por vía subcutánea o sublingual.
Se recomienda la ITAE durante 3 a 5 años. Los resultados que se obtienen con la ITAE se prolongan durante años luego de finalizado el tratamiento.2,8,38
BiológicosEl omalizumab (anticuerpo monoclonal anti-IgE) ha sido evaluado para tratar la RA.39,40 Diversos estudios demuestran su utilidad tanto para la disminución de síntomas como para medicación concurrente. Resulta beneficiosa también su combinación con la ITAE.40,41 Se han estudiado otros anticuerpos monoclonales: anti-
IL-5 (mepolizumab, benralizumab), anti-IL-4/13 (dupilumab).41-43 Serán indicados según criterios por el inmunoalergólogo.
DIAGNÓSTICOS DIFERENCIALES DE RINITIS ALÉRGICA
La causa más frecuente de rinitis en niños es la infecciosa (aguda o crónica) producida por virus, bacterias o micosis. Deben considerarse otras entidades, como pólipos, alteraciones estructurales (desviación septal, cuerpo extraño, atresia de coanas, adenoides), rinitis inducida por medicamentos (AINE u otros), hormonal, granunolomas (granulomatosis de Wegener, sarcoidosis, infecciosos, granuloma letal de línea media), defectos ciliares, rinorrea cerebroespinal, NARES (rinitis eosinofílica no alérgica) y otros desencadenantes (irritantes, alimentos, reflujo gastroesofágico).2,8,44
SITUACIONES ESPECIALES: RINITIS EN EL LACTANTE Y EN EL NIÑO PREESCOLAR
En este grupo etario, la rinitis infecciosa y la hipertrofia adenoidea son las causas más frecuentes de rinitis,44 sin embargo, la persistencia de síntomas orienta a un origen alérgico.44,45 Por razones anatómicas, la otitis media con efusión es la comorbilidad más frecuente, que puede agravarse por hipertrofia adenoidea.44
Se deben considerar antecedentes personales y familiares de alergia. La demostración de sensibilización por PCLI y/o IgE alérgeno específica es posible aunque menos exacta, por su menor sensibilidad antes de los 2 años.44,45 El tratamiento de la RA a esta edad es similar al de niños mayores, pero existen algunas consideraciones especiales:
a. Descongestivos orales o intranasales están contraindicados en menores de 4 años.46 b. Se prefiere el uso de AH1sg desde los 6 meses de edad.46-48 c. No utilizar CI antes de los 2 años.46,47 d. El montelukast, aprobado desde los 6 meses, no es fármaco de elección en preescolares, dado que su eficacia es inferior a los anti-H1 y CI.46 e. La ITAE se indica en casos seleccionados.44,46