INTRODUCCIÓN
El liquen escleroso y atrófico (LSA) es una rara dermatosis crónica, que puede comprometer tanto el área genital como extra genital 1. Fue descrita originalmente por Hallopeau en 1887 2.
Su prevalencia en la población general es de 1/300-1000 individuos. En un 85-98% de los casos se localiza en la región ano genital y solo un 15-20 % en la región extra genital 3.
Es una condición cutánea compleja, en su fisiopatogenia se han vinculado factores: hormonales, genéticos, inmunológicos, infecciosos o traumáticos 4.
CASO CLÍNICO
Se presenta el caso de un paciente de sexo femenino de 14 años de edad, sin antecedentes personales patológicos ni familiares de importancia.
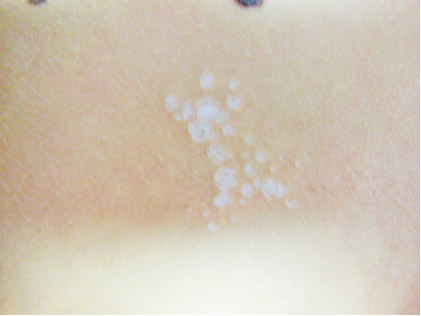
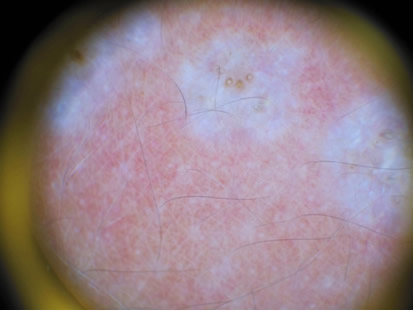
Concurre a la consulta en el Servicio de Dermatología, por lesiones lenticulares blanco-nacaradas, confluentes, localizadas en zonas interescapular superior e inferior (Fig 1) y otras de similares características más sutiles en tobillo derecho (Fig 2), con taponamiento folicular más evidente a la dermatoscopía (Fig 3); todas ellas asintomáticas. No presentaba lesiones en genitales ni mucosas.
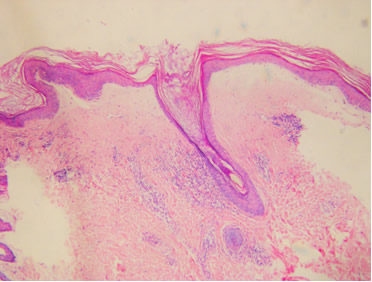
Con sospecha de liquen escleroso y atrófico, se realiza biopsia con punch de una lesión representativa, mostrando epidermis atrófica con discreta hiperqueratosis. En dermis prominente edema e infiltrado inflamatorio mononuclear, perianexial y perivascular. Hallazgos vinculables en primer lugar a liquen esclero atrófico. (Fig 4)
Se solicitó laboratorio completo con: hemograma, glucemia, función hepática, tiroidea, anticuerpos antiperoxidasa, antitiroglobulina, transglutaminasa, cuyos resultados fueron dentro de límites normales.
Se indica tratamiento con clobetasol crema durante un mes, luego se agrega tacrolimus ungûento al 0.1% 5 días a la semana y clobetasol crema 2 días a la semana, de modo oclusivo.
No se objetivó mejoría pero tampoco hubo progresión de las lesiones.
Actualmente continúa en controles.
DISCUSIÓN
LEA es una enfermedad inflamatoria crónica de la piel y las mucosas. Comúnmente afecta el área ano-genital, pero puede afectar cualquier superficie cutánea 5.
La prevalencia del liquen escleroso en la población general, se estima en 1 de cada 300-1.000 individuos. Es más frecuente en mujeres que en varones en una proporción 10/ 1. La localización extra genital se presenta en un 15-20% de los pacientes. En niños representa alrededor del 5-9% de los casos 6.
Respecto de la edad de aparición, presenta un pico entre la cuarta y quinta décadas de la vida y en los niños en etapa prepuberal 7.
Su etiología es desconocida, aunque se han involucrado factores: genéticos, enzimáticos, hormonales, infecciosos, traumáticos e inmunológicos. El LEA se ha relacionado con varios subtipos de HLA (A29, B21, B40, B44 y Aw31), al mismo tiempo que se han observado varios casos familiares. Se ha asociado también con deficiencias enzimáticas (proteasas del tipo elastasas, 5-alfa-reductasa), con infecciones víricas (VPH) y bacterianas (Borrelia burgdorferi, Mycobacterium fortuitum), con procesos traumáticos (se ha descrito fenómeno isomórfico de Kôebner en cicatrices y después de traumatismos físicos, por fricción o tras quemaduras solares); por último, con enfermedades autoinmunes como: tiroiditis, anemia perniciosa, diabetes mellitus tipo I, alopecia areata y vitiligo. Asimismo, un 30-40% de los pacientes con LEA presentan auto-anticuerpos de varios tipos. Los más frecuentes son los anticuerpos antitiroideos, antimicrosomales, anticélulas parietales y antinucleares. Los anticuerpos antiadrenales y antimitocondriales se detectan en una proporción menor 9.
El LEA extra genital se localiza con mayor frecuencia en: tronco, cuello, hombros y zonas de flexión como muñecas y cadera. El cuero cabelludo, palmas y plantas suelen estar respetados 7.
Las lesiones consisten en máculas o pápulas poligonales, que confluyen formando placas de color blanco-nacaradas, siendo específica la presencia de taponamientos córneos, que semejan comedones en la superficie de las placas y que corresponden a orificios de los anexos 10, como en el caso de nuestra paciente.
En casos raros, lesiones muy atróficas y con abundantes telangiectasias, pueden evolucionar hacia formas de liquen escleroso y atrófico hemorrágicas, con el desarrollo de grandes ampollas subepidérmicas de contenido hemático y cubiertas por una epidermis arrugada 11.
A diferencia de las genitales, las lesiones extra genitales son en su mayoría asintomáticas, aunque en ocasiones producen prurito, ardor y tensión local 7.
El diagnóstico se sospecha por la clínica y se confirma con la histopatología 6.
La histología varía según el estadio evolutivo. En las lesiones iniciales, a nivel epidérmico se observa: hiperque ratosis con ortoqueratosis, taponamiento folicular y dege neración vacuolar de la capa basal. En la dermis papilar hay intenso edema, homogeneización del colágeno e infiltrado linfocitario. Tanto los vasos como los linfáticos se encuentran dilatados. Es típica la pérdida de las fibras elásticas que no se observa en la morfea. En lesiones tar días, se constata hialinización y esclerosis de la dermis, acompañadas de un infiltrado linfocitario en la dermis reti cular 7,8. Hallazgos similares a los de nuestro caso.
A pesar que el diagnóstico clínico de un liquen escleroso bien diferenciado, raramente causa dificultades, las formas tempranas o las presentaciones inusuales requieren diferenciación de otras enfermedades, incluyendo: liquen plano atrófico, morfea, lupus discoide, entre otros. En estos casos, la histopatología contribuye al diagnóstico 12.
Las lesiones de morfea no suelen presentar los tapones córneos, como los que salpican la superficie de las placas de liquen escleroso y atrófico y en caso de duda, el estudio histopatológico resuelve el problema porque en la morfea las fibras elásticas están conservadas.
De todas formas, conviene recordar que en algunos pacientes coexisten lesiones de liquen escleroso y atrófico con placas de morfea y algunos autores, consideran al liquen escleroso y atrófico como una morfea de la dermis papilar.
El liquen plano atrófico es una fase residual del liquen plano, que deja lesiones atróficas y anetodérmicas y con frecuencia coexiste con lesiones activas, caracterizadas por las típicas pápulas violáceas de superficie brillante.
Las lesiones atróficas y residuales del lupus discoide, pueden mostrar una hipopigmentación y tapones córneos que recuerdan al liquen escleroso y atrófico, pero la histopatología también resuelve fácilmente este diagnóstico diferencial 11.
Se recomienda solicitar un laboratorio de rutina incluyendo hemograma, así como FAN, anticuerpos antitiroideos, antitiroglobulina, antiperoxidasa y antimicrosomales, tirotrofina ultrasensible (TSH), T3 T4 Libre7.
El tratamiento de LEA es primariamente médico y se enfoca en el alivio de la sintomatología, reducción de la atrofia, cicatrices y constricciones 13.
El uso de corticoides tópicos ultrapotentes, ha sido la primera línea de tratamiento de liquen escleroso, en todos los grupos de edad 5. Los ungüentos son los vehículos preferidos por su baja tasa de dermatitis de contacto y buena penetrancia. El más comúnmente usado es el propionato de clobetasol 13.
Los inhibidores tópicos de la calcineurina, como tacrolimus y pimecrolimus, son utilizados como terapia adyuvante para LEA, pero no se han mostrado efectivos para su tratamiento inicial 5.
Los retinoides orales (etretinato, isotretinoina, acitretin) han demostrado eficacia en el tratamiento de LEA recalcitrante en adultos 13.
Otros tratamientos mencionados en la literatura incluyen: fototerapia de banda estrecha 4, ciclosporina, metrotrexato 5, entre otros.
Reportamos el caso de un paciente de sexo femenino con diagnóstico de liquen esclero-atrófico extra genital. Resulta interesante el caso descrito en este trabajo, por tratarse de una entidad poco frecuente y que reúne las características necesarias para ser incluido en la casuística, siendo importante el estudio histopatológico para diferenciarlo de otras entidades.
En cuanto al tratamiento el mismo puede ser complejo y no siempre se obtiene buena respuesta. Una terapia de mantenimiento y seguimiento regular de los pacientes es recomendada.
Fig 1: lesiones lenticulares blanco-nacaradas, confluentes en zona dorsal.
Fig 2: lesiones lenticulares blanco-nacaradas, confluentes en cara externa de tobillo derecho.
Fig 3: foto dermatoscópica donde se objetiva taponamiento folicular.
Fig 4: foto histopatológica con tinción Hematoxilina/Eosina. Epidermis atrófica con discreta hiperqueratosis. En dermis prominente edema e infiltrado inflamatorio mononuclear perianexial y perivascular. Taponamiento folicular.