El trauma torácico es responsable del 25% de las muertes por trauma. Se estima que entre el 15 y el 30% de los pacientes con traumatismo cardiotorácico penetrante requieren tratamiento quirúrgico. Dentro de las complicaciones, aunque poco frecuente, se encuentra la estenosis coronaria iatrogénica debido a sutura quirúrgica.
La estenosis coronaria iatrogénica es una complicación inusual que conlleva alta tasa de morbimortalidad. Puede observarse tras un procedimiento quirúrgico, como en la cirugía de reemplazo valvular o tras la reparación de un traumatismo cardiotorácico penetrante.
La presentación clínica dependerá de la arteria coronaria afectada, el grado de lesión, su localización y extensión, así como también de la reserva miocárdica preoperatoria. Puede evidenciarse, durante el procedimiento, infarto agudo de miocardio, arritmia ventricular o shock cardiogénico, y en estos casos, debe realizarse bypass coronario de urgencia. Sin embargo, la presentación clásica es la aparición de angina inestable, insuficiencia cardíaca congestiva, arritmias ventriculares y muerte súbita luego de varios meses del procedimiento.
Presentamos un paciente de sexo masculino de 30 años, con antecedentes de miocardiopatía dilatada isquémico-necrótica no ateroesclerótica, con fracción de eyección ventricular izquierda (FEVI) reducida (35%) y aneurisma ventricular (Figura 1) por lesión iatrogénica, extrínseca, tras la sutura de la arteria descendente anterior, luego de una herida de arma de fuego y cirugía de urgencia. Evoluciona posteriormente con varias internaciones por episodios recurrentes de taquicardia ventricular monomorfa sostenida (TVMS) (Figura 2a) por lo que se decide colocación de un dispositivo cardiodefibrilador implantable (CDI) y ablación del sustrato, con evolución favorable.
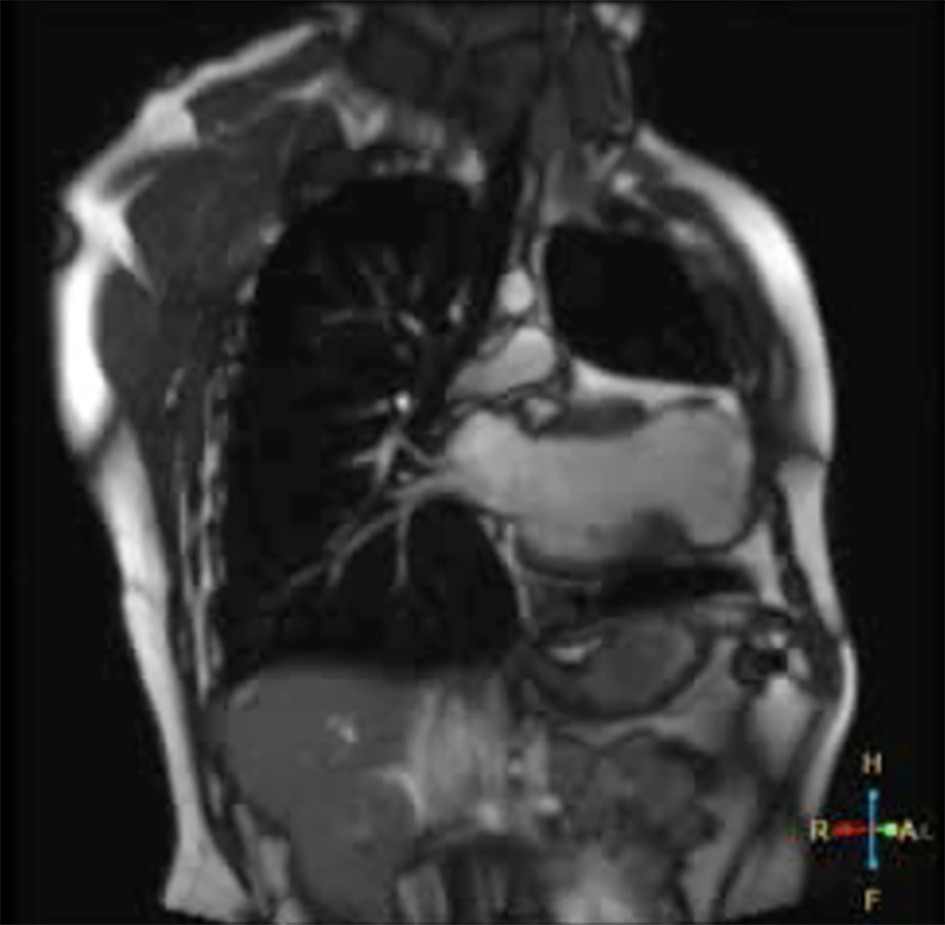
Fig. 1 Corte coronal de resonancia magnética en secuencia T2 donde se evidencia dilatación ventricular izquierda, la presencia de saco aneurismático apical, adelgazamiento miocárdico y señal de baja intensidad.
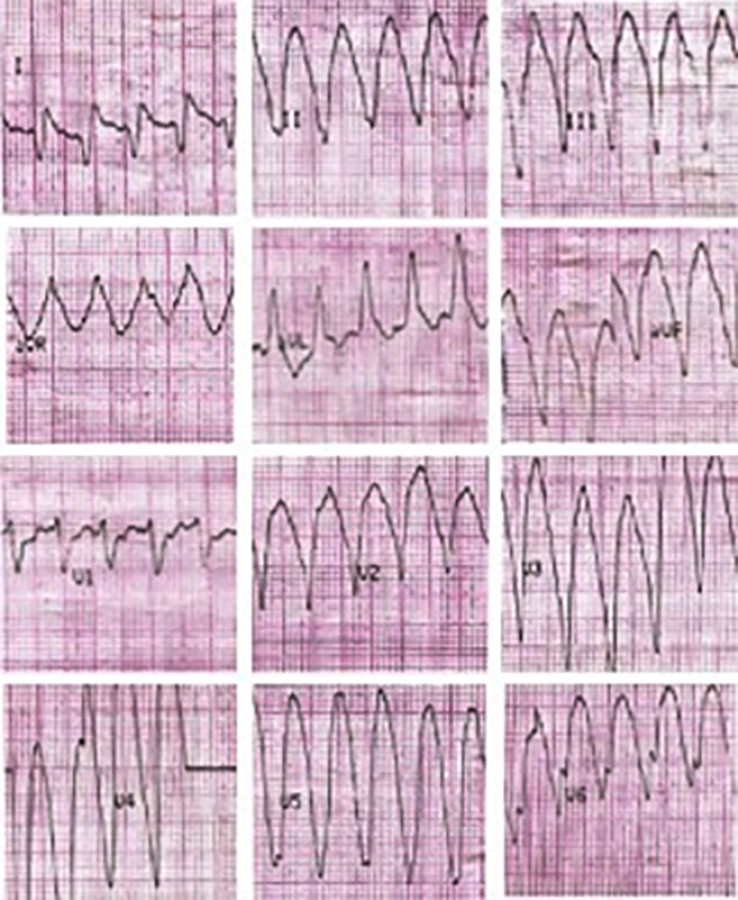
Fig. 2a Taquicardia ventricular monomorfa con complejo QRS ancho, regular, monomorfa a 190 lpm, con origen apical compatible con el aneurisma ventricular
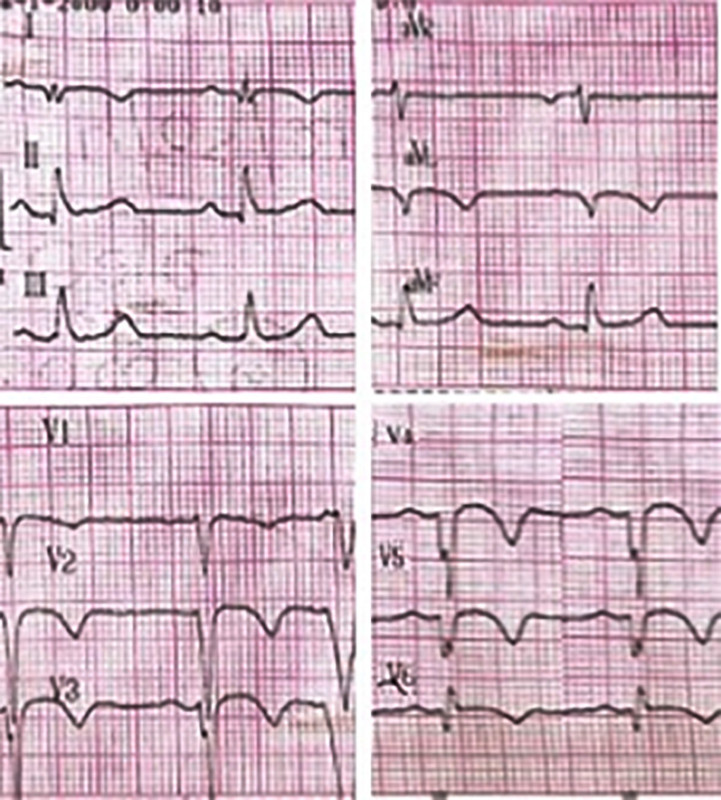
Fig. 2b Electrocardiograma posterior a la cardioversión eléctrica donde se observa ritmo sinusal a 65 lpm, con presencia de ondas Q y T negativas en cara anterolateral, compatible con secuela de necrosis y trastornos en la repolarización
Se realiza lectura semestral del dispositivo CDI. No se han detectado nuevos eventos arrítmicos hasta el momento (dos años luego de la ablación).
La taquicardia ventricular monomorfa sostenida (TVMS) es una causa importante de muerte súbita y morbilidad en los pacientes con enfermedad coronaria. Se origina en un tejido cicatrizal; puede aparecer en la fase subaguda o incluso años después del evento isquémico. La extensión de la necrosis miocárdica y el grado de disfunción del ventrículo izquierdo son predictores del riesgo de arritmias, mayor en aquellos con FEVI reducida e isquemia extensa. 1
La fisiopatología involucra un mecanismo de reentrada asociado a un evento isquémico, con cicatriz ya instalada o en desarrollo en más del 95% de los casos.
La fibrosis con haces de miocardio vivo entrelazados, crea el sustrato para un bloqueo de conducción fijo o funcional, con una conducción interrumpida y lenta que lleva al mecanismo desencadenante de la arritmia.
Los aneurismas ventriculares se observan en el ventrículo izquierdo en un 95% de los casos. Se definen por la presencia de cicatriz que genera deformidad de la cavidad, con una dilatación no contráctil y circunscripta del ventrículo. Puede asociarse a insuficiencia cardíaca congestiva grave, con gasto cardíaco bajo e incluso shock cardiogénico, embolismos sistémicos y taquicardia ventricular recidivante o combinación de los anteriores.
La primera opción terapéutica ante la detección de un aneurisma ventricular iatrogénico es la revascularización que puede lograrse mediante angioplastia transluminal coronaria (ATC) o by pass aorto-coronario, dependiente del momento en que se detecta el daño. Si se detecta durante la cirugía y/o el vaso se encuentra totalmente obstruido por una sutura, se opta por el by pass; en cambio si la detección es luego del cierre de la esternotomía, la ATC es la mejor opción para restaurar el flujo y evitar una nueva esternotomía. En ocasiones puede optarse por un procedimiento híbrido. Es importante destacar igualmente que los resultados a largo plazo de cualquiera de estas intervenciones son desconocidos. 2
En la actualidad contamos con distintas alternativas terapéuticas para la prevención secundaria de la TV.
Actualmente el CDI se ha convertido en el tratamiento de elección en sujetos con arritmia ventricular asociada a enfermedad coronaria; es una recomendación IA en pacientes con FEVI ≤35% en CF II-III de la NYHA, o en CF I con FEVI ≤30%, en prevención primaria, y en sobrevivientes a un paro cardíaco por TV o fibrilación ventricular (FV) no atribuibles a casusas reversibles o transitorias en prevención secundaria. Estudios reportados basados en el uso de este dispositivo en prevención secundaria, evidencian una reducción significativa en la tasa de mortalidad, la cual se debe a la reducción de la muerte súbita cardiaca, y no a la disminución del número de eventos arrítmicos. 3
Complementariamente se recomienda en estos casos, realizar terapia combinada con tratamiento farmacológico y/o ablación, siendo esta última de elección para aquellos con TVMS, debido a la menor tasa de recurrencia. 4
El abordaje utilizado para la ablación de la taquicardia ventricular depende de varios factores, como la inducibilidad, la sostenibilidad y la tolerancia clínica a la TV. A su vez, la combinación de imágenes anatómicas de la cicatriz miocárdica mediante tomografía computada (TC) y resonancia magnética nuclear (RMN), entre otros, contribuyen a detectar el sitio arritmogénico. 5
En los casos de TV no inducible o mal tolerada por inestabilidad hemodinámica o disfunción sistodiastólica ventricular, la ablación del sustrato puede realizarse mediante el uso de sistemas de navegación 3D. Con esta técnica, la energía de radiofrecuencia se administra en regiones con tejido cicatrizal que se correlacionan topográficamente con la región de origen del circuito de reentrada de la taquicardia, según sugiere el electrograma intracavitario, donde se registran potenciales anormales. Las áreas de voltaje extremadamente bajo se designan como cicatriz densa. Las lesiones por radiofrecuencia pueden generarse entonces en paralelo a la zona del borde de la cicatriz (donde la amplitud del electrograma bipolar, por técnica de marcapasos, suele estar entre 0,5 mV y 1,0 mV).
Cuando se puede inducir una TV semejante a la que presentó el paciente, la ablación se realiza en la zona en la que la arritmia fue generada, y una vez efectuada, se corrobora el éxito si no se logra inducir nuevamente. Si en cambio, no se logra reproducir, como ocurrió en este caso, la ablación se hace mediada por el sustrato anatómico y no es posible evaluar su efectividad. 6
En general, la ablación es eficaz de forma aguda, y produce la abolición de una o más TVMS relacionadas con la cicatriz en hasta el 77-95% de los casos. Sin embargo, la recurrencia de la TV con la misma morfología, o más a menudo con una morfología diferente, puede ocurrir en el 12-50% de los pacientes, y puede ser necesaria la reintervención. En consecuencia, la ablación exitosa de la TV no elimina la necesidad de un tratamiento con CDI o antiarrítmicos orales.
Debido a la alta tasa de morbimortalidad y recurrencia de la TVMS en pacientes con cardiopatía isquémica, se debe optar por un tratamiento efectivo, en la mayoría de los casos terapia combinada. Es de elección el implante de un dispositivo CDI para disminuir la incidencia de muerte súbita y el uso de ablación de sustrato y/o antiarrítmicos orales para evitar la recurrencia.















