INTRODUCCIÓN
En Latinoamérica el coronavirus se informó por primera vez el 26 de febrero de 2020, cuando Brasil confirmó un caso en Sao Paulo 1 . Desde entonces, los gobiernos de toda la región tomaron una serie de medidas para proteger a sus ciudadanos y contener la propagación de COVID-19. La llegada tardía del virus a Latinoamérica, en comparación con Asia y Europa, abrió una ventana de oportunidad que permitió a la mayoría de los países tomar medidas tempranas para retrasar el avance de la pandemia 2 . En Argentina, el Sistema Nacional de Vigilancia en Salud (SNVS 2.0) notificó el 3 de marzo de 2020 el primer caso confirmado de COVID-19. El 19 de marzo, mediante el decreto 297/2020, el Poder Ejecutivo Nacional dispuso el aislamiento social, preventivo y obligatorio (ASPO) 3 . Las personas debieron permanecer en sus residencias habituales o en la residencia en que se encontraban al inicio de la medida dispuesta. Debían abstenerse de concurrir a sus lugares de trabajo y desplazarse por rutas, vías y espacios públicos, todo ello con el fin de prevenir la circulación y el contagio del virus COVID-19 y la consiguiente afectación a la salud pública y los demás derechos subjetivos derivados, tales como la vida y la integridad física de las personas. En relación con la clasificación epidemiológica, al comienzo de la pandemia más del 50% de los casos confirmados en Argentina eran importados 4 . Luego estos descendieron sostenidamente a expensas de un aumento de los casos con antecedente de contacto estrecho y casos comunitarios 5 . El Área Metropolitana de Buenos Aires (AMBA) y Chaco fueron las primeras regiones donde se detectó la circulación comunitaria, e inmediatamente después se registró la transmisión local por conglomerados en Santa Fe, Córdoba, Tucumán y Tierra del Fuego. La cuarentena obligatoria duró 234 días: desde el 20 de marzo hasta el 9 de noviembre de 2020.
La expansión del COVID-19 durante la fase exponencial inicial dependió de las respuestas de intervención 6 . Sin embargo, la velocidad de contagio de esta enfermedad también puede explicarse a partir de las condiciones previas en cuanto a los factores sociales, demográficos y ambientales que caracterizan a cada población 7, 8 . En términos generales, los países de Latinoamérica cuentan con una población más joven y con características demográficas, étnicas y socioculturales distintas a las de Europa y Estados Unidos. La mayor parte de los países sudamericanos implementaron una serie de medidas dirigidas a detener la pandemia, aunque fue evidente la heterogeneidad en la fase de crecimiento de la crisis en la región. Después de Perú y Brasil, Argentina se encuentra entre los países con mayor cantidad de muertos por millón de habitantes. Estos valores demuestran que otros factores podrían haber causado afecciones desproporcionadas de COVID-19 en Argentina (por ejemplo, consecuencias derivadas de la nueva era del Antropoceno, como asentamientos urbanos de alta densidad poblacional y malas condiciones habitacionales en los principales aglomerados). A su vez, en términos sanitarios, estas condiciones conllevan una presión sobre el sistema de salud, que limita la capacidad analítica asociada a la adecuada evaluación de la pandemia en tiempo real 9 .
Es importante observar la evolución de la pandemia en un contexto local y una población con similares características genéticas, demográficas y socioculturales para diseñar políticas públicas que mejoren las capacidades de los individuos dentro de una ciudad. El noroeste argentino (NOA) se encuentra entre las regiones con mayor pobreza del país. Aunque presenta una reducción de las asimetrías regionales en cuanto al índice de pobreza 10 , sus indicadores de saneamiento, ingresos y trabajo siguen siendo bajos 11 . Tucumán cuenta con el principal conglomerado urbano del NOA y es la provincia con mayor densidad bruta del país. La población de Tucumán se distribuye de forma poco homogénea, con más del 90% concentrado en 5000 km 2 (menos de una cuarta parte de su superficie). El departamento Capital es el más densamente poblado con 6102 habitantes por km2, mientras que los restantes departamentos oscilan entre 5 y 464 habitantes por km 2 , con mayor densidad poblacional en los departamentos más cercanos a la capital.
Este estudio se propuso caracterizar la dinámica de infección de COVID-19 en la provincia de Tucumán durante el primer año de pandemia. Su objetivo general fue evaluar el impacto de COVID-19 en la etapa previa a la vacunación. Los objetivos específicos fueron: 1) describir la incidencia de COVID-19 a través de la curva epidémica de los casos acumulados y de casos activos y el porcentaje de contagios diarios; 2) calcular las tasas de mortalidad y letalidad por sexo y edad, tanto a nivel provincial como departamental; 3) identificar factores sociodemográficos relacionados con la incidencia y letalidad por COVID-19 por departamento.
MÉTODOS
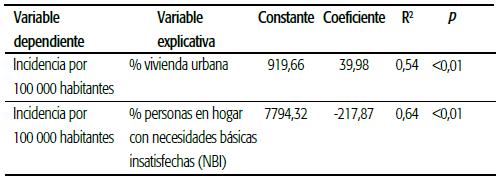
Tucumán, ubicada en el NOA con una superficie de 22 524 km2, tiene 64,3 habitantes por km2 y es así la provincia con mayor densidad poblacional bruta del país según datos del Instituto Nacional de Estadística y Censos (INDEC) de 2010. Su territorio está dividido en 17 departamentos, y Capital contiene aproximadamente el 40% de la población total. El 30% de la población pertenece al grupo de 0 a 14 años, es decir, se trata de un perfil relativamente joven 12 (ver Figura 1).
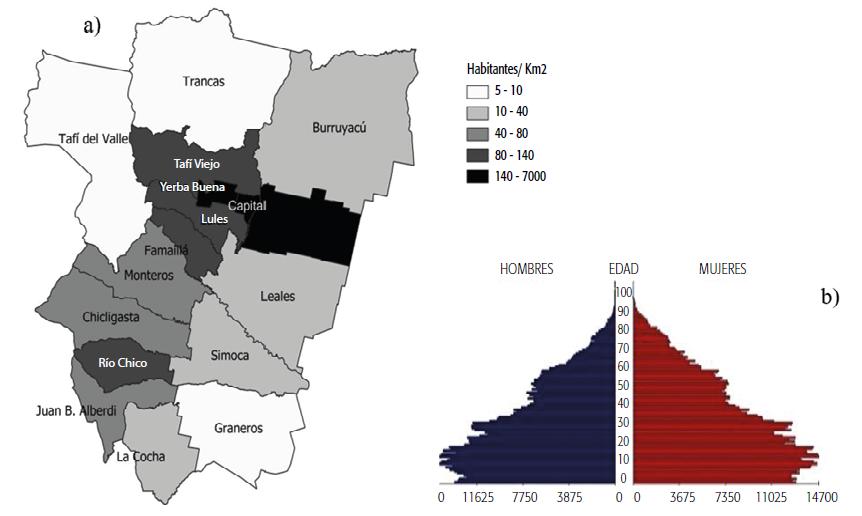
FIGURA 1 Provincia de Tucumán, densidad poblacional por departamentos. a): Detalle de la estructura poblacional por edades; b): Instituto Nacional de Estadística y Censos (INDEC) 2010.
Este estudio consideró solamente los casos residentes y excluyó todos aquellos cuyo domicilio declarado estaba fuera de los límites de Tucumán. Tafí del Valle es el departamento más turístico de la provincia, y muchos ciudadanos lo tienen como segunda residencia. Dado que allí no se pudo obtener información precisa de las residencias primarias y secundarias, algunos análisis excluyeron dicho departamento para evitar confusiones a la hora de interpretar resultados.
En lo que respecta al diseño, se trató de un estudio observacional de tipo ecológico con fuentes de datos secundarias.
Los casos confirmados de COVID-19 correspondientes al período marzo de 2020-marzo de 2021 se extrajeron de distintas fuentes complementarias: 1) reportes diarios del Ministerio de Salud de la Provincia de Tucumán (información pública, agrupada); 2) Sistema de Gestión Hospitalaria (información nominalizada, gestionada a través de la Dirección de Investigación en Salud, perteneciente al Sistema Provincial de Salud (SIPROSA). En ambas fuentes, los casos notificados fueron por fecha de diagnóstico y se clasificaron en confirmados, sospechosos y descartados sobre la base del diagnóstico clínico, epidemiológico y por laboratorio.
Cabe aclarar que las definiciones se modificaron en función del avance de la pandemia y de las necesidades epidemiológicas para la detección de casos y su control 13 . La construcción de tasas se realizó con información del Censo Nacional 2010 y su proyección poblacional. Las variables demográficas y socioeconómicas se obtuvieron del censo poblacional de 2010 14 y de la Dirección de Estadística de Tucumán 15 . Para cada departamento de Tucumán se calculó la densidad poblacional (habitantes por km2), el porcentaje de viviendas urbanas (sobre el total de viviendas por departamento) y el porcentaje de personas (sobre el total de la población departamental) en hogares con necesidades básicas Insatisfechas (NBI). INDEC considera vivienda Inconveniente (NBI 1), carencias sanitarias (NBI 2), condiciones de hacinamiento (NBI 3), Inasistencia escolar (NBI 4) e Incapacidad de subsistencia (NBI 5) como las cinco NBI en la población.
A la hora de analizar los datos, los casos acumulados de COVID-19 se computaron a partir de todos los diagnosticados como positivos, sin diferenciar casos activos de recuperados. Este indicador permite conocer el porcentaje de la población que ya fue contagiado por COVID-19 y tiene menor probabilidad de contagiarse nuevamente en el corto plazo. Del total de casos, solo una fracción es activa y tiene posibilidades de contagiar. En general, se asumió que el tiempo de cursado de la enfermedad es de 14 días. Para el cálculo de los casos activos, se consideró el período de 14 días como tiempo de recuperación. Se contabilizó a los enfermos activos a través de una suma móvil de los últimos 14 días y se eliminó a los que habían sido diagnosticados 14 días atrás. El porcentaje de contagios diarios se calculó a partir de la definición de casos activos (estimación de personas contagiadas por día cada 100 casos activos de COVID-19). Se asumió que al cabo de 14 días, si el paciente no fallecía, pasaba a ser un paciente recuperado.
La mortalidad acumulada es un indicador del porcentaje de pacientes diagnosticados con COVID-19 que murieron a lo largo de la pandemia. Por ser acumulativa, es una medida conservadora. La mortalidad de los últimos 14 días registra la proporción de pacientes que tuvieron COVID-19 en los últimos 14 días y murieron, es decir, se calcula como el cociente entre las muertes diarias y los casos activos. Puede constituir un mejor Indicador sobre la evolución del tratamiento de la enfermedad.
La tasa de letalidad se midió como el porcentaje de muertes sobre los casos positivos. Debido a que en Argentina la tasa de letalidad acumulada es muy estable y conservadora (a medida que aumentan los casos y las muertes, el valor es poco afectado por los nuevos registros), se realizó el cálculo en períodos móviles de 14 días.
Dado que la estructura poblacional podría diferir entre los distintos departamentos de Tucumán, se calcularon las tasas de mortalidad ajustadas por edad a través del método directo para evitar un efecto de confusión provocado por la diferencia de la estructura de edad en los departamentos al momento de comparar dichas tasas.
Se realizaron regresiones simples para evaluar la relación entre la incidencia de casos, la tasa de mortalidad y la letalidad de COVID-19 con las variables demográficas y socioeconómicas (proporción de población urbanizada y proporción de hogares con alguna NBI) a nivel departamental en la provincia de Tucumán.
Al momento de relacionar las variables epidemiológicas con las variables sociodemográficas, se excluyeron del análisis los casos pertenecientes al departamento de Tafí del Valle porque un gran porcentaje de casos reportados allí corresponde a segundas residencias, sobre todo en los meses de verano.
La construcción de las tasas se realizó a partir de la proyección poblacional para 2020 provista por la Dirección de Estadística de Tucumán 16 .
Los análisis estadísticos de los datos y los gráficos fueron realizados mediante el software R 17 .
Los datos utilizados para esta investigación se anoni-mizaron para preservar la privacidad y confidencialidad de los datos personales, conforme a la Ley 25326 de Hábeas Data.
El proyecto fue evaluado y aprobado por el Comité de Ética del Sistema Provincial de Salud de Tucumán. No fue necesaria la aplicación de consentimiento informado, ya que la Ley 25326 exceptúa a los estudios epidemiológicos.
RESULTADOS
En Tucumán, durante el primer año de la pandemia se registró un total de 83 733 casos (tasa de incidencia de 4941 por 100 000 habitantes, que representa el 4,9% de la población según la proyección de INDEC para 2020 en la provincia: 1 694 656 habitantes) (Figura 2). Los primeros cuatro meses (marzo a junio de 2020) mostraron un escenario de baja magnitud de casos, con circulación activa y un pico de 10 casos nuevos en junio. A partir de julio los casos comenzaron a aumentar drásticamente y alcanzaron la mayor cantidad diaria en octubre con 1400 casos nuevos (pico registrado el 17 de octubre de 2020) (Figura 3). Considerando los casos activos (Figura 3), el pico máximo de 16 798 se registró el 24 de octubre de 2020, luego el número descendió durante 2020 hasta alcanzar 1769 casos activos el último día del año y volvió a ascender posteriormente para llegar a un nuevo máximo de 4697 hacia fines de marzo de 2021.
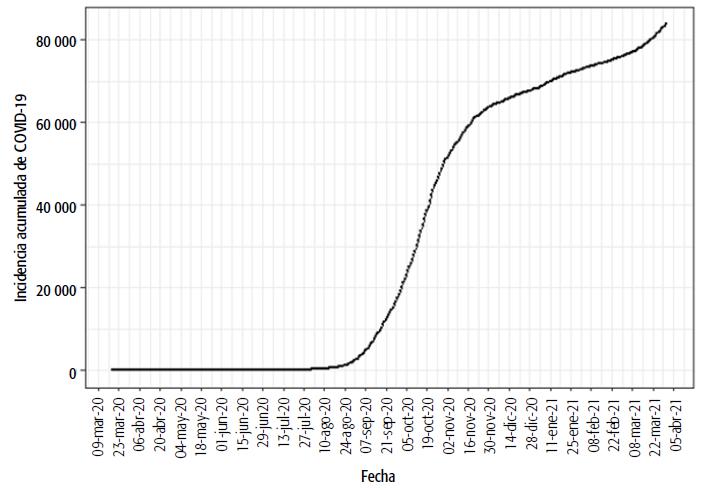
FIGURA 2 Casos acumulados de coronavlrus desde el 19 de marzo de 2020 al 31 de marzo de 2021, provincia de Tucumán (fechas correspondientes al momento del diagnóstico).
FIGURA 3 Casos diarios de COVID-19 (izq.) y activos diarios (der.) desde el 19 de marzo de 2020 al 31 de marzo de 2021, provincia de Tucumán (fechas correspondientes al momento del diagnóstico).
El porcentaje de contagios diarios de Tucumán fluctuó mucho en la primera mitad de 2020 debido a la variación en la cantidad de casos diarios reportados y la cantidad de casos activos. A comienzos de agosto de 2020 los porcentajes de contagios diarios empezaron a disminuir, y hacia fines de agosto/principios de setiembre determinaron nuevamente un aumento en la población de casos activos. A mediados de setiembre y hasta marzo de 2021 los porcentajes diarios de contagios no superaron el 13% y se mantuvieron cerca de su valor de reemplazo (7%) (Figura 4).

FIGURA 4 Porcentaje de contagios diarios de COVID-19 sobre la base de un período de contagio de 14 días, provincia de Tucumán, marzo de 2020 a marzo de 2021 (fechas correspondientes al momento del diagnóstico).
La tasa de mortalidad durante el primer año de pandemia en Tucumán fue de 93,29 por 100 000 habitantes. La mayor cantidad de fallecidos diarios se registró a fines de septiembre, octubre y noviembre de 2020, con un rango que fue desde 10 hasta 40 muertes diarias. Al inicio de la pandemia, el porcentaje de mortalidad fluctuó y fue más sensible a las nuevas muertes que se iban incorporando. Tras los primeros meses, ese porcentaje fue más estable y conservador porque, a medida que aumentaban los casos y las muertes, el valor se veía poco afectado por los nuevos registros. La mortalidad de los últimos 14 días (medida como el porcentaje de pacientes que tuvieron COVID-19 en los últimos 14 días y murieron) tuvo su valor máximo de 25% durante los primeros meses de la pandemia (marzo a mayo) y luego se estabilizó entre 0 y 0,50 hacia finales de 2020.
En la Tabla 1 se observa el perfil de los infectados y de los fallecidos por COVID-19 durante el primer año de la pandemia en Tucumán. Cabe aclarar que los números descriptos en el texto no coinciden con los valores totales de casos y de fallecidos de COVID-19 debido a que se excluyeron los casos en los cuales no estaba la información de la edad consignada. La incidencia de casos fue similar en varones y mujeres, y el grupo de 30-50 años representó las tasas más altas de incidencia en ambos sexos. Las tasas de mortalidad y letalidad en varones fueron mayores que en mujeres y, en ambos sexos el grupo mayor a 80 años presentó las mayores tasas.

TABLA 1 Tasas de contagio, mortalidad y letalidad (por 100 000 habitantes) de COVID-19 según sexo y edad en la provincia de Tucumán, marzo de 2020 a marzo de 2021.
A nivel departamental, la Tabla 2 muestra las tasas más altas de incidencia y de mortalidad en Capital, Tafí Viejo, Cruz Alta y Yerba Buena, que representan el 63,23% de la población total de la provincia (según proyección del INDEC de 2020). Los departamentos de Burruyacú, Monteros y Trancas registran las tasas de letalidad más altas.
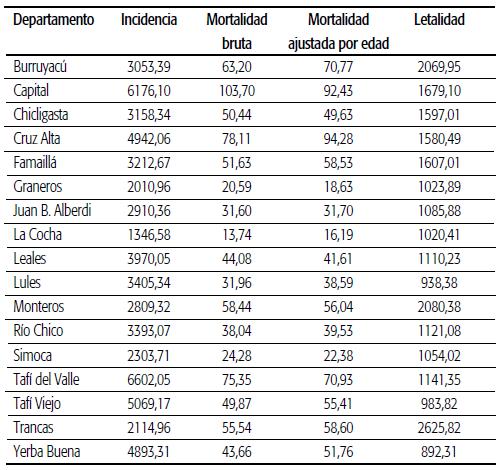
TABLA 2 Incidencia, mortalidad (bruta y ajustada) y letalidad de COVID-19 por 100 000 habitantes en departamentos de la provincia de Tucumán, marzo de 2020 a marzo de 2021.
Al analizar la letalidad por grupo de edad y por sexo en estos tres departamentos, los valores más altos corresponden a los varones de 80-90 años en todos los casos (ver material suplementario disponible en https://rasp.msal. gov.ar/pdf/Barrenechea e85 anexo.pdf). No se observan diferencias significativas entre el cálculo de las tasas de mortalidad brutas y ajustadas por edad para cada departamento (Tabla 2), lo que Implica que las estructuras por grupos de edad no tendrían grandes diferencias que confundan los resultados en los departamentos de Tucumán.
La Tabla 3 muestra las correlaciones entre las variables epidemiológicas y sociodemográficas, excluyendo al departamento de Tafí del Valle (donde gran parte de los infectados eran residentes secundarios dentro del período estudiado). La incidencia de casos aumenta junto con la densidad poblacional, y la densidad también se correlaciona positivamente con el porcentaje de viviendas urbanas. Sin embargo, la incidencia disminuye cuando aumentan las personas en hogares con alguna NBI. A su vez, las personas en hogares con NBI disminuyen a medida que aumenta el porcentaje de viviendas urbanas. La letalidad se correlaciona positivamente con el porcentaje de personas en hogares con capacidad de subsistencia (NBI 5), es decir, existe mayor letalidad cuando aumenta el número de personas en hogares con cuatro o más individuos por miembro ocupado y con un jefe que no ha terminado el tercer grado de escolaridad primaria. No obstante, esta relación está fuertemente influenciada por el departamento de Burruyacú, donde el porcentaje de personas en hogares con esta necesidad básica es muy alto (6,3%) respecto al rango de valores para el resto de los departamentos (1,3-3,7%). En la Figura 5 y la Tabla 4 se observa que más del 50% de la variación en la incidencia de COVID-19 en Tucumán está explicada por variaciones en los porcentajes de viviendas urbanas y de personas en hogares con alguna NBI.
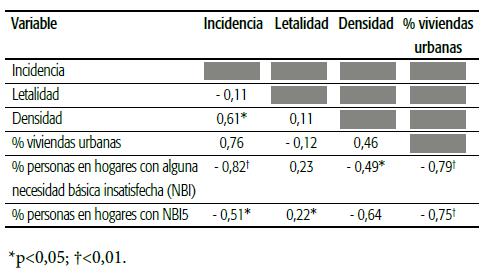
TABLA 3 Matriz de correlación entre las variables sociodemográficas y epidemiológicas en Tucumán, marzo de 2020 a marzo de 2021.
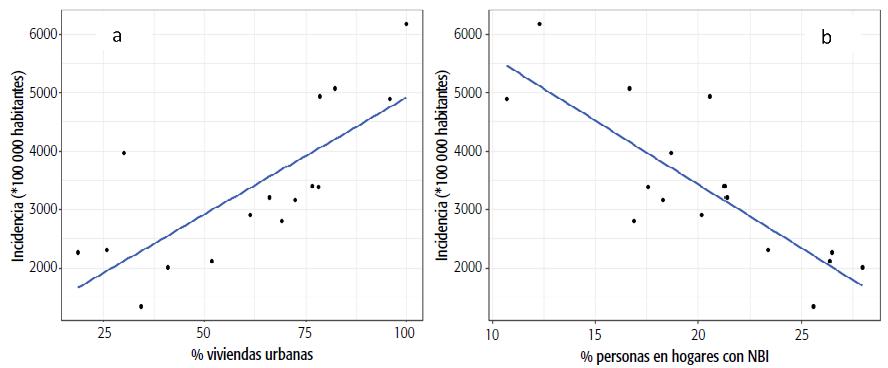
FIGURA 5 Modelo Lineal Simple entre: incidencia de casos y porcentaje de viviendas urbanas (a); incidencia y porcentaje de personas en hogares con alguna necesidad básica insatisfecha (NBI) (b) Provincia de Tucumán, marzo de 2020 a marzo de 2021.
DISCUSIÓN
Este trabajo describe la situación epidemiológica durante el primer año de pandemia de COVID-19 en la Provincia de Tucumán.
En Tucumán, como en el resto del país, el número de casos reportados a lo largo de la pandemia dependió de factores como la definición de caso sospechoso, las políticas y estrategias sanitarias, la capacidad para realizar más pruebas diagnósticas, etc. Estos factores no se mantuvieron estáticos durante todo el período de la pandemia, sino que fueron cambiando conforme se iba conociendo más sobre el COVID-19. Si se compara con el resto de las provincias 4 , la tasa de incidencia acumulada de Tucumán durante el primer año queda en la décima posición a pesar de que se trata de la segunda provincia con mayor densidad poblacional del país. Esta dinámica en la curva epidémica se relaciona estrechamente con las medidas tomadas al inicio de la pandemia: cuarentena decretada a nivel nacional, suspensión de clases, control de fronteras, reducción del arribo de pasajeros, búsqueda activa de casos y contactos, capacidad diagnóstica del Laboratorio de Salud Pública (LSP, SIPROSA) y campaña de comunicación, entre otras. Durante el mes de marzo de 2020 ingresaron a la provincia por vía terrestre y aérea 4966 ciudadanos tucumanos provenientes de Europa y países limítrofes, principalmente Brasil, Perú y Bolivia, mientras que en abril y mayo los ingresos se redujeron al 7% y al 5%, con alrededor de 350 y 250 arribos, respectivamente. Tucumán comenzó con 182 casos estudiados y culminó el primer año de pandemia con 300 000 casos en estudio, lo que significó un gran esfuerzo por parte del personal de salud de la provincia. Los porcentajes de letalidad fueron muy fluctuantes al inicio y durante agosto y setiembre, y luego se estabilizaron en torno al 2%, en coincidencia con el porcentaje de letalidad a nivel nacional.
A nivel departamental, San Miguel de Tucumán (Capital) y Yerba Buena registraron los primeros casos, principalmente a causa de quienes regresaban de viajes en el exterior. Con el avance de la pandemia todos los departamentos fueron afectados por el virus, pero el Gran San Miguel de Tucumán (GSMT) —conformado por los departamentos Capital, Cruz Alta, Yerba Buena, Lules y Tafi Viejo— concentró el mayor porcentaje de casos de la provincia. Este conglomerado urbano representa casi el 70% de la población de Tucumán y contiene a los departamentos con mayor porcentaje de viviendas urbanas de la provincia, lo que conlleva mayor densidad poblacional (y, por ende, mayor tasa de incidencia de casos de COVID-19). Las áreas con mayor densidad poblacional, en especial con mayor porcentaje de población adulta, también podrían funcionar como conglomerados de alta mortalidad, como se ha visto en el estudio de Leveau 18 sobre la difusión espacio-temporal de muertes por COVID-19 en Argentina. Sin embargo, según los presentes resultados, la incidencia disminuye cuando aumenta el porcentaje de personas en hogares con NBI. Esta evidencia, algo contraintuitiva, podría explicarse porque a medida que aumentan las viviendas urbanas en relación con las rurales, disminuyen algunas de las NBI. En tal sentido, los departamentos de Burruyacú, Graneros, La Cocha, Simoca y Trancas tienen una población urbana que no supera el 40% en la mayoría de los casos y los niveles de NBI más altos de la provincia. Al considerar los porcentajes de muertes respecto a los infectados, es decir, la letalidad, el más afectado es Burruyacú, al noreste de la provincia. Este departamento es uno de los que presenta porcentajes más altos de personas en hogares con NBI5, lo que habla de la capacidad de subsistencia, según indica la Dirección de Estadísticas de Tucumán 16 . Por otro lado, departamentos como Yerba Buena, con mejor calidad de vida, más del 90% de urbanización y el valor más bajo de NBI, presenta uno de los porcentajes de letalidad más bajos de la provincia.
Un estudio realizado en distintos barrios de la ciudad de Buenos Aires 19 evidenció que aquellos con mayores niveles de pobreza estructural tenían mayores niveles de mortalidad. Además de la composición de los hogares y las características de las viviendas, este trabajo demostró que los barrios con más NBI también presentaban mayores prevalencias de factores de riesgo y morbilidades (hipertensión arterial, obesidad, diabetes, insuficiencia cardíaca), que los hacían más vulnerables frente al COVID-19. Otro estudio, llevado a cabo en la ciudad brasileña de Sao Paulo, reveló una variación temporoespacial del riesgo de mortalidad entre áreas con distintos niveles socioeconómicos: en la semana epidemiológica 13 (del 22 al 28 de marzo de 2020) el mayor riesgo se ubicaba en áreas de nivel socioeconómico alto y luego dicho riesgo aumentó en áreas de nivel socioeconómico bajo 20 . Investigaciones efectuadas en Argentina y en otros países de América y Europa también hallaron asociaciones significativas entre número de muertes y residentes en condiciones de pobreza 21, 22 . Cabe entonces afirmar que el desconocimiento de la estructura, de las funciones y de la identidad de las ciudades impide dimensionar su capacidad de resiliencia y adaptación en la gestión. Las necesidades de salud pueden ser abordadas desde la percepción que la población tiene de sus propias necesidades o desde su valoración de la salud. Para ello, la información que posee con respecto a las posibilidades de mejorar su calidad de vida es una herramienta fundamental.
RELEVANCIA PARA POLÍTICAS E INTERVENCIONES SANITARIAS
Estos resultados muestran un espectro de situaciones frente a la llegada del COVID-19 durante el primer año en Tucumán. Factores como densidad poblacional, porcentaje de urbanización y porcentaje de hogares con NBI influyeron a la hora de determinar una mayor o menor incidencia y letalidad de casos de COVID-19 antes de la llegada de la vacuna. En este contexto, el presente estudio sirve como base para: estudiar la estructura y funcionalidad de cada departamento a través de indicadores epidemiológicos, sociodemográficos y culturales; identificar los grupos vulnerables de acuerdo con los indicadores mencionados anteriormente; garantizar la vacunación en esos grupos vulnerables.
RELEVANCIA PARA LA INVESTIGACIÓN EN SALUD
Este estudio aporta información clara y detallada sobre la situación de COVID-19 en Tucumán durante el primer año de pandemia. Sin embargo, aún falta investigar en profundidad algunos de estos hallazgos. A partir de aquí, es fundamental estudiar el comportamiento de los distintos departamentos frente a las medidas de restricción impuestas en la provincia y el efecto de dicho comportamiento sobre la incidencia del COVID-19 en la población. También es importante promover estudios que abarquen el período de vacunación, con preguntas vinculadas a la aceptación de la vacuna o relacionadas con su efecto sobre la población. Este tipo de investigaciones, donde se busca un equilibrio entre la necesidad, la demanda y la oferta de la ciudadanía en términos de condiciones de vida, es cada vez más necesario para aumentar la cobertura de los grupos vulnerables frente a eventos como el COVID-19 y para planificar políticas sanitarias que se ajusten a la disponibilidad de los recursos existentes en cada departamento y en la provincia en general.