INTRODUCCIÓN
Debido al aumento en la esperanza de vida, el número de personas con edad avanzada está en continuo crecimiento.
(1) Las recomendaciones sobre cómo tratar los factores de riesgo cardiovasculares en los ancianos son poco claras. Los puntajes disponibles para la estratificación
del riesgo cardiovascular, no permiten incluir edades extremas y, además, ponen foco en la muerte cardiovascular y no en otros factores pronósticos relevantes en este grupo etario como la incapacidad funcional o la demencia.
Los beneficios del tratamiento de los factores de riesgo fueron demostrados por múltiples ensayos clínicos en un amplio grupo de pacientes. Sin embargo, la población anciana ha sido excluida casi sistemáticamente en la mayoría de dichos estudios. (2)
En 2003, la Sociedad Argentina de Cardiología presentó un consenso de enfermedades cardiovasculares en el geronte, en el que resaltó la importancia de abordar integralmente a estos pacientes. (3) Recientemente se ha publicado en España un consenso para el manejo de los factores de riesgo en los pacientes octogenarios, con la participación de varias especialidades, entre ellas la cardiología y la geriatría. (4) La información actualizada en nuestro país sobre la prevalencia, el control y el manejo de los factores de riesgo en este particular grupo de pacientes es escasa.
Los objetivos de este trabajo fueron: 1) analizar la prevalencia de los factores de riesgo cardiovascular en una población ≥ 80 años; 2) analizar los tratamientos recibidos en prevención cardiovascular; 3) determinar el cumplimiento de las metas de presión arterial, C-LDL y control glucémico.
MATERIAL Y MÉTODOS
Realizamos un estudio descriptivo, transversal, multicéntrico, de muestras consecutivas obtenidas en consultorios de prevención cardiovascular de siete centros de cardiología de la Ciudad Autónoma de Buenos Aires y del Gran Buenos Aires. Se incluyeron sujetos con una edad ≥ 80 años, y se analizaron los factores de riesgo cardiovasculares, los antecedentes y el tratamiento farmacológico.
Se evaluó el cumplimiento de las metas lipídicas y de presión arterial recomendadas por el consenso español para la población octogenaria. (4) Se consideró que el paciente alcanzaba la meta lipídica cuando el valor de C-LDL era menor de 130 o menor de 100 mg/dL en prevención primaria y secundaria, respectivamente. La meta de presión arterial considerada fue menor de 150/90 mmHg.
Se consideró control glucémico en los pacientes diabéticos cuando el valor de HbA1c era menor del 7%. Se evaluó la fragilidad utilizando la escala de Edmonton: 0 a 4 puntos, ausencia de fragilidad; 5 o 6 puntos, anciano vulnerable; ≥ 7 puntos, anciano frágil. (5)
Análisis estadístico: Los datos continuos entre dos grupos se analizaron con la prueba de la t o con la prueba de Mann-Withney-Wilcoxon según la distribución de las variables.
El análisis de los datos categóricos se realizó con la prueba de chi cuadrado. Se realizó un modelo de regresión logística múltiple para evaluar qué variables se asociaron con una mayor probabilidad de recibir estatinas, analizando la edad, el sexo, los factores de riesgo y la fragilidad. Se definió estadísticamente significativo un valor de p < 0,05 (pruebas de dos colas).
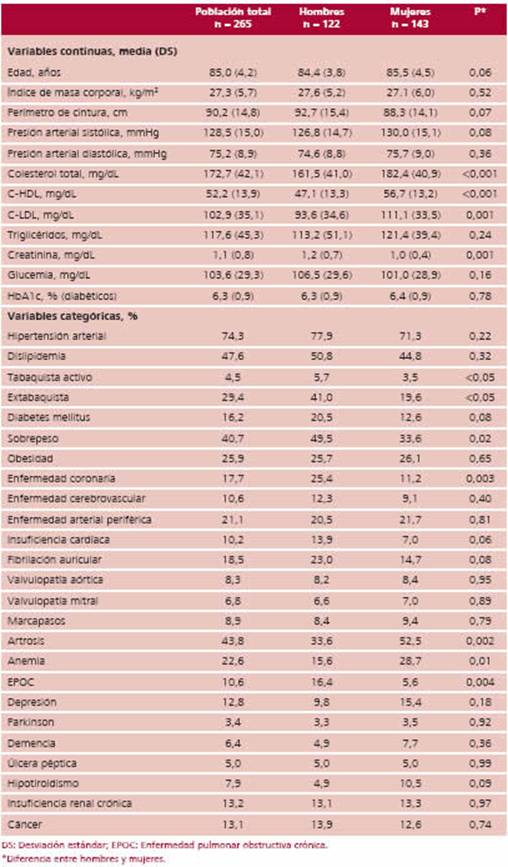
Tabla 1. Características de la población total y según el sexo
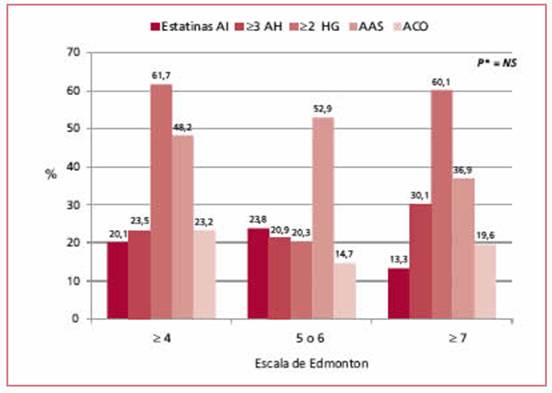
Fig. 1. Relación entre los tratamientos instaurados y el grado de fragilidad del anciano. AI: Alta intensidad; AH: Antihipertensivos; HG: Hipoglucemiantes; AAS: Ácido acetil salicílico; ACO: Anticoagulantes.
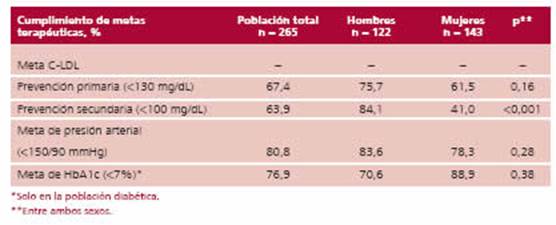
Tabla 2. Alcance de las metas en prevención cardiovascular
Consideraciones éticas
El protocolo fue evaluado por el Comité de Ética de la Sociedad Argentina de Cardiología.
RESULTADOS
Se incluyeron 265 pacientes (mujeres 54,0%, edad 85,0 ± 4 años, prevención secundaria 38,9%). Las características
de la población pueden observarse en la Tabla 1.
El 18,5% (n = 49) tenía antecedentes de fibrilación auricular (paroxística, permanente o persistente). El 30,6% recibía solo aspirina, mientras que el 67,4% estaba
anticoagulado (29 pacientes con acenocumarol y 4 con nuevos anticoagulantes orales). De los pacientes anticoagulados con acenocumarol, el 69,2% mostró el último RIN en rango terapéutico, aunque dicha proporción
fue 56,0% cuando consideramos las últimas dos determinaciones.
El 46,9%, el 22,9% y el 26,2% de los hipertensos recibía 1, 2 o ≥ 3 antihipertensivos, respectivamente. Los fármacos más frecuentemente utilizados fueron betabloqueantes, el 50,2%; los antagonistas de los receptores de angiotensina II (ARAII), el 35,9% y los inhibidores de la enzima convertidora de angiotensina (IECA), el 29,8%. Dichos fármacos también fueron los más utilizados en el subgrupo de pacientes hipertensos sin antecedentes coronarios y sin fibrilación auricular. El 18,5% y el 58,3% de los pacientes recibía aspirina en prevención primaria y secundaria, respectivamente. El número total de medicamentos diarios consumidos por la población fue de 6,0 ± 2,7 fármacos. El 50,6% recibía estatinas; los esquemas más usados fueron atorvastatina 20 mg/día (24,6%), atorvastatina 10 mg/día (23,9%) y rosuvastatina 10 mg/día (10,4%). El 18,9% recibía estatinas de alta intensidad. La presencia de dislipidemia (OR 15,8 IC95% 7,9-31,8; p < 0,001), el sexo masculino (OR 2,6 IC95% 1,3-5,1; p = 0,006) y los antecedentes cardiovasculares (OR 5,0 IC95% 2,5-10,3; p < 0,001) se asociaron con una mayor probabilidad de recibir estatinas.
El 80,8% de los pacientes alcanzó la meta de presión arterial. Asimismo, el 67,4% y el 63,9% de los sujetos lograron los objetivos terapéuticos de C-LDL propuestos
para prevención primaria y secundaria, respectivamente.
La meta lipídica en prevención secundaria fue alcanzada menos frecuentemente en las mujeres en comparación con los hombres (41,0% vs. 84,1%, p < 0,001). La proporción de pacientes que alcanzaron las metas en prevención cardiovascular se muestran en la Tabla 2.
Según la escala de Edmonton, el 41,2% de los pacientes
no mostró fragilidad, el 25,0% era un anciano vulnerable y el 33,8% presentó fragilidad manifiesta. La proporción de sujetos que recibía estatinas de alta intensidad, 3 o más antihipertensivos, 2 o más hipoglucemiantes, aspirina o anticoagulantes no fue significativamente distinta en los diferentes grupos de fragilidad (Figura 1).
DISCUSIÓN
El presente trabajo analizó un grupo particular de sujetos que presentan características epidemiológicas diferenciales y, probablemente, requieran objetivos terapéuticos distintos al resto de la población. En nuestro estudio, se verificó una alta prevalencia de comorbilidades, que son, además, moduladoras del riesgo vascular y causa de polifarmacia.
En nuestro trabajo, aproximadamente el 75% de la población mostró hipertensión arterial. Nuestros hallazgos coinciden con reportes previos, en donde la prevalencia de hipertensión arterial en sujetos mayores de 80 años fue considerable. (6) Recientes guías de hipertensión
arterial flexibilizaron las metas en los pacientes ancianos o, al menos, recomiendan individualizar el tratamiento en los sujetos más frágiles. (7, 8) Según las recomendaciones del último consenso español para el manejo de los factores de riesgo en octogenarios, (4) aproximadamente el 80% de nuestra población alcanzó la meta recomendada de presión arterial. Si bien todos los agentes antihipertensivos pueden utilizarse en ancianos, ciertas guías sugieren que los diuréticos y los antagonistas del calcio pueden ser preferibles en la hipertensión sistólica aislada. (7) En nuestra población, los antihipertensivos más usados fueron los ARAII, los betabloqueantes y los IECA. A pesar de ser controvertido,
la elevada utilización de betabloqueantes se mantuvo aún en la población sin enfermedad coronaria o fibrilación auricular.
La población añosa está subrepresentada en los ensayos
clínicos con estatinas. Como excepciones podemos citar al estudio PROSPER (incluyó sujetos de hasta 82 años) y el ensayo HPS (incluyó sujetos de hasta 80 años). (9, 10) Ambos estudios utilizaron estatinas de moderada intensidad (pravastatina 40 mg y simvastatina 40 mg). Las estatinas más utilizadas en nuestra población fueron la atorvastatina 10 y 20 mg/día, seguido por la rosuvastatina 10 mg/día. En prevención secundaria, solo 1 de cada 5 sujetos recibió estatinas de alta intensidad. La proporción de pacientes en nuestro trabajo que recibía estatinas fue más alta que en un estudio previamente publicado, en donde se evaluaron registros hospitalarios (el 22% y el 29% para prevención primaria y secundaria respectivamente). (11) El hecho de que nuestro trabajo analizó pacientes atendidos en consultorios de prevención cardiovascular podría explicar dichos hallazgos. Asimismo, aproximadamente dos tercios de la población alcanzó la meta de C-LDL, tanto en prevención primaria como secundaria. En este último caso, el objetivo se cumplió más frecuentemente en el sexo masculino.
Menos del 5% de los sujetos en nuestro trabajo fumaba activamente. Sin embargo, deberíamos actuar ante ellos como en los fumadores más jóvenes, ya que el tabaquismo continúa siendo un predictor independiente de morbimortalidad cardiovascular en el paciente anciano. (12)
Los ancianos con diabetes tienen mayores tasas de discapacidad y muerte en comparación con los individuos sin diabetes. (13) Sin embargo, no existen estudios aleatorizados que demuestren los beneficios del control intensivo de la glucemia en pacientes ancianos.
Además, el riesgo de hipoglucemia se encuentra aumentado en este grupo etario. En nuestro trabajo, la prevalencia de diabetes fue similar al reportado en un registro estadounidense. (14) Aproximadamente, tres cuartas partes de los diabéticos alcanzó la meta de HbA1c menor del 7%. Asimismo, todos los pacientes cumplieron la meta de HbA1c menor del 8,5% recomendada
por un reciente consenso español para el manejo de la diabetes en el anciano. (15)
Finalmente, nuestro trabajo mostró que el sexo masculino, la dislipidemia y los antecedentes cardiovasculares
se asociaron con una mayor probabilidad de recibir estatinas. Sin embargo, la fragilidad del anciano no influyó en la indicación de estas drogas, ni en la de otros tratamientos útiles en prevención cardiovascular.
CONCLUSIÓN
En esta población de octononagenarios, la prevalencia de factores de riesgo fue considerable, y una gran proporción
de pacientes alcanzó las metas recomendadas.
Los ancianos recibían múltiples medicamentos, y fue frecuente la utilización de estatinas. Aunque las decisiones
terapéuticas en los ancianos debería ser un proceso individualizado basado en el juicio clínico y en una valoración geriátrica integral, la fragilidad del anciano no influyó en la intensidad de los tratamientos instaurados.
Grupo de Investigación del Consejo de Epidemiología
y Prevención Cardiovscular: Walter Masson, Gustavo Calderón, Salvador De Francesca, Diana Millán, Ignacio Dávolos, Adriana Ángel, Augusto Lavalle-Cobo, Laura Vitagliano, Silvina Sagardia, Mariano Giorgi.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
(Véanse formularios de conflicto de intereses de los autores
en la web / Material suplementario).
BIBLIOGRAFÍA
1. Christensen K, Doblhammer G, Rau R, Vaupel JW. Ageing populations: The challenges ahead. Lancet 2009;374:1196-208. http://doi.org/b463sd
2. van Deudekom FJ, Postmus I, van der Ham DJ, Pothof AB, Broekhuizen K, Blauw GJ, et al. External validity of randomized controlled trials in older adults. A systematic review. PLoS One 2017;12:e0174053. http://doi.org/f9vn7p
3. Consenso de Enfermedades Cardiovasculares del Geronte. Sociedad Argentina de Cardiología - Sociedad Argentina de Gerontología y Geriatría. Rev Argent Cardiol 2003;71 (suplemento 2):1-10.
4. Gómez-Huelgas R, Martínez-Selle M, Formiga F, Alemán Sánchez JJ, Camafort M, Galve E, et al. Tratamiento de los factores de riesgo vascular en el paciente mayor de 80 años. Med Clin (Barc) 2014;143:134.e1-e11. http://doi.org/f2r9h3
5. Rolfson DB, Majumdar SR, Tsuyuki RT, Tahir A, Rockwood K. Validity and reliability of the Edmonton Frail Scale. Age Ageing 2006;35:526-9. http://doi.org/b3bs4b
6. Aprahamian I, Sassaki E, Dos Santos MF, Izbicki R, Pulgrossi RC, Biella MM, et al. Hypertension and frailty in older adults. J Clin Hypertens (Greenwich). 2017
7. Mancia G, Fagard R, Narkiewicz K, Redón J, Zanchetti A, Böhm M, et al. 2013 ESH/ESC guidelines for the management of arterial hypertension: The task force for the management of arterial hypertension of the European Society of Hypertension (ESH) and of the European Society of Cardiology (ESC). J Hypertens 2013;31:1281-357. http://doi.org/wmq
8. Actualización del Consenso de Prevención Cardiovascular. Sociedad Argentina de Cardiología. Área de Consensos y Normas. Rev Argent Cardiol 2016;84 (Suplemento 2).
9. Heart Protection Study Collaborative Group. MRC/BHF Heart Protection Study of cholesterol lowering with simvastatin in 20.536 high-risk individuals: a randomized placebo-controlled trial. Lancet 2002;360:7-22. http://doi.org/dv5h77
10. Shepherd J, Blauw GJ, Murphy MB, Bollen EL, Buckley BM, Cobbe SM, et al. Pravastatin in elderly individuals at risk of vascular disease (PROSPER): a randomised controlled trial. Lancet 2002;360:1623-30. http://doi.org/dr2gjc
11. Chokshi NP, Messerli FH, Sutin D, Supariwala AA, Shah NR. Appropriateness of statins in patients aged > 80 years and comparison to other age groups. Am J Cardiol 2012;110:1477-81. http://doi.org/f4gfbp
12. Gellert C, Schöttker B, Brenner H. Smoking and all-cause mortality in older people: Systematic review and meta-analysis. Arch Intern Med. 2012;172:837-44.