INTRODUCCIÓN
La insuficiencia cardíaca (IC) representa un síndrome complejo, cuya prevalencia se ha incrementado en los últimos años producto del envejecimiento poblacional, la presencia de múltiples comorbilidades y la mayor sobrevida de las enfermedades cardiovasculares. 1) (2) (3 A pesar del desarrollo de estrategias terapéuticas destinadas a reducir la mortalidad, la IC se asocia a una elevada morbilidad y a un progresivo deterioro funcional. 4 A su vez, las descompensaciones representan una de las principales causas de internación en adultos mayores de 65 años, con una elevada tasa de reinternaciones. 5
Varios autores han demostrado el impacto negativo en la calidad de vida de los pacientes con IC. Ello es producto de la limitación en la clase funcional (CF), de la pérdida de la independencia en las actividades de la vida diaria, y de la presencia de síntomas físicos y trastornos del estado de ánimo (comparables o superiores a los manifestados por los pacientes oncológicos), los cuales en ocasiones suelen ser subdiagnosticados y subtratados. 6) (7) (8
La Organización Mundial de la Salud (OMS) reconoce a los cuidados paliativos (CP) como “un enfoque para mejorar la calidad de vida de los pacientes y sus allegados que enfrentan problemas asociados a una enfermedad potencialmente mortal. Incluye la
prevención y el alivio del sufrimiento a través de la identificación temprana, la evaluación y el tratamiento correctos del dolor y otros problemas, sean estos de orden físico, psicosocial o espiritual’’. 9 En pacientes oncológicos la intervención temprana por equipos de CP ha demostrado mejorar la calidad de vida, reducir costos y admisiones hospitalarias. Por esto, resulta interesante evaluar si los pacientes con IC también podrían beneficiarse de los cuidados que ofrecen los CP en sus distintos niveles de atención.
El objetivo de la presente revisión es evaluar la evidencia existente sobre el impacto de la integración de los CP al tratamiento multidisciplinario de la IC, los factores limitantes en su aplicación y su factibilidad en la práctica clínica diaria.
CUIDADOS PALIATIVOS
Originalmente, los CP se han desarrollado en el marco de la atención de enfermos oncológicos en fase terminal con el objetivo de lograr control sintomático en el final de vida. 10 La creciente prevalencia de enfermedades crónicas no transmisibles y la morbimortalidad que generan ha llevado a una transición del modelo clásico de atención, en el cual se instauraban los CP exclusivamente en estadios terminales, hacia un modelo de atención integral en el que se destaca el inicio temprano de la atención paliativa en conjunto con el tratamiento activo de la enfermedad. En este último modelo, a medida que progresa la enfermedad y aumentan las necesidades de los pacientes, se intensifican los CP para acompañar al paciente y sus familiares. Se contempla, inclusive, la atención al grupo familiar durante el proceso de duelo tras la muerte del paciente. Este modelo organizativo genera un cambio de paradigma en la atención del paciente crónico en el que se jerarquiza tanto el tratamiento curativo como el paliativo, lo que permite una atención dinámica e integrada y se deja atrás el concepto original de los CP que se encontraban orientados al tratamiento de fin de vida. 11) (12) (13 (Figura 1).
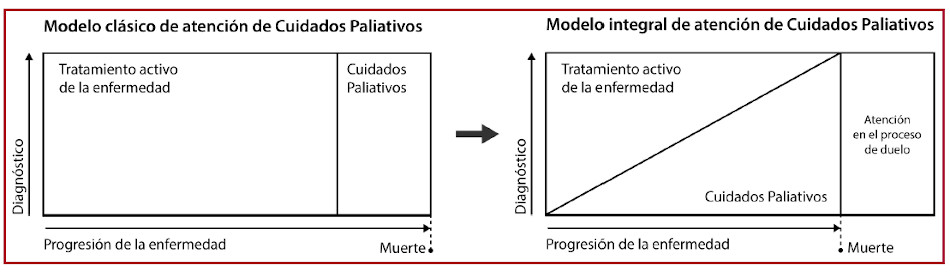
Fig. 1 Transición del modelo clásico de atención de cuidados paliativos hacia un modelo de atención integral en el que se destaca el inicio temprano de la atención paliativa, en conjunto con un tratamiento activo de la enfermedad. Modificado de Lynn J, Adamson D.M. Living well at the end of life: adapting health care to serious chronic illness in old age. WHO regional office for Europe. 2004.
En pacientes con enfermedades crónicas, los CP han demostrado un beneficio consistente en términos de mejora en la calidad de vida, control sintomático, reducción de hospitalizaciones y aumento de medidas anticipadas que priorizan el confort por sobre medidas invasivas al final de vida, con la consecuente reducción de gastos de salud, lo cual evita la futilidad. 14) (15
Se reconocen tres niveles de atención en CP: 16) (17
- Primer nivel o CP primarios: involucra la aplicación de competencias básicas de CP por parte de los profesionales del primer nivel de atención para brindar a los pacientes control sintomático.
-Segundo nivel o CP secundarios: considera la atención interdisciplinaria en la que los equipos de CP son interconsultados y brindan apoyo complementario. La formación específica de cada equipo varía de acuerdo con las necesidades del paciente. 11
- Tercer nivel o CP terciarios: la atención es realizada en centros asistenciales con equipos especializados en CP. Se brinda atención a pacientes muy complejos que precisan hospitalización.
El acceso a los CP se ha declarado derecho humano universal. 18 Según la OMS, Argentina se encuentra dentro de los países con crecimiento activo en el área de CP. 11 Sin embargo, aún existe inequidad en el acceso. En 2022 se sancionó la Ley Nacional de Cuidados Paliativos con la finalidad de garantizar el acceso a los CP en todos los ámbitos de atención.
Implementación de cuidados paliativos en la insuficiencia cardíaca: vayamos a la evidencia
En el estudio PREFER de diseño prospectivo, aleatorizado y abierto, se comparó un modelo de atención integral de seguimiento domiciliario por CP en conjunto con cardiólogos especialistas en IC, con el seguimiento por únicamente estos últimos, en pacientes con IC en CF NYHA III-IV (36 pacientes en cada grupo). Para analizar los resultados se utilizó la escala de evaluación de síntomas de Edmonton (ESAS) y el Cuestionario de Cardiomiopatía de Kansas City (KCCQ). El primero hace referencia a una herramienta a través de la cual se evalúa el promedio de intensidad de síntomas como dolor, disnea, astenia, náuseas, depresión, ansiedad, bienestar, falta de apetito e insomnio en un período de tiempo. El segundo corresponde a un cuestionario autoaplicable específico para IC, compuesto por 23 ítems que engloban 5 dimensiones autopercibidas por el paciente de su estado de salud: limitación física, síntomas (frecuencia, gravedad y estabilidad), autocuidado, calidad de vida y limitación social. La estrategia CP junto con especialistas en IC demostró que mejora de manera estadísticamente significativa la calidad de vida comparada con el grupo control (p = 0,05) así como también una mejora en la carga sintomática (p = 0,035). La implementación de cuidados integrales evidenció un cambio significativo en la CF a los 6 meses con respecto al control (39% vs 10%, p = 0,012). Adicionalmente, el grupo de intervención presentó una reducción de hospitalizaciones (p = 0,009). 19 Dichos hallazgos son consistentes con los publicados por Wong et al., que evidenciaron en pacientes dados de alta de una internación por IC reducción en el número de reinternaciones y mejoría sintomática con una estrategia de CP. 20
En el estudio PAL-HF se adjudicó aleatoriamente a 150 pacientes con IC avanzada (ICAv), recientemente hospitalizados, a recibir asistencia médica habitual, vs. esta última en conjunto con un seguimiento por CP. Los pacientes presentaban una edad media de 71 años, más del 70% se encontraba en CF NYHA III, con un promedio de 2,2 hospitalizaciones en el año previo al enrolamiento. Las puntuaciones del KCCQ evidenciaron una mala calidad de vida, con una carga sintomática intensa. Para analizar los resultados se utilizó el KCCQ y la escala Functional Assessment of Chronic Illness Therapy-Palliative Care (FACIT-Pal). Esta última hace referencia a un cuestionario autoaplicable de 46 ítems que evalúa la calidad de vida en los dominios físico, social-familiar, emocional y funcional. Incluye también aspectos específicos de CP. Se observó diferencia a favor de los pacientes asignados a la rama de seguimiento interdisciplinario con CP con una diferencia en el KCCQ de 9,49 puntos (IC 95% 0,94-18,05; p = 0,030) y una diferencia en la escala FACIT-Pal de 11,77 puntos (IC95% 0,84- 22,71; p = 0,035) con respecto a los pacientes bajo seguimiento convencional a los 6 meses de seguimiento. Asimismo, se observó un beneficio significativo con respecto al grado de ansiedad (p = 0,048) y de depresión (p = 0,020) también a favor del seguimiento interdisciplinario. 21
En una revisión sistemática de ensayos controlados aleatorizados de pacientes con ICAv, que compararon la implementación de CP más los cuidados usuales vs. estos últimos únicamente, se incluyeron 1050 pacientes. El seguimiento integral por CP asociado al cuidado estándar se asoció a mejoría en la calidad de vida, reducción de hospitalizaciones (OR 0,56; IC95%; 0,33-0,94) y reducción de la carga sintomática en comparación con los cuidados usuales. 22
Lo expresado refleja un beneficio consistente en términos de mejora en la calidad de vida y carga sintomática de los pacientes con ICAv. Sin embargo, cabe destacar la dificultad que plantea la inclusión y permanencia en trabajos de investigación de pacientes en estadios avanzados, lo que se ve reflejado en el bajo número de pacientes incluidos en estos. A la vez, dado que en la mayoría de los estudios se evalúan puntos finales subjetivos, debe tenerse en cuenta el potencial riesgo de sesgo al interpretar los resultados.
Barreras en la implementación de cuidados paliativos en pacientes con insuficiencia cardíaca
Las guías de práctica clínica de IC recomiendan considerar la integración de los CP a la atención de los pacientes. 23) (24 Sin embargo, un tercio de los pacientes se encuentran postrados al momento en que se inicia un seguimiento por CP. 25) (26 Esto deja al descubierto que existen barreras que fomentan la inequidad en el acceso a los CP entre los pacientes con IC.
Para algunos profesionales, el seguimiento por CP en conjunto con el tratamiento activo de la enfermedad engloba acciones contradictorias, dado que consideran que los CP se reservan exclusivamente para fases terminales de la enfermedad, como un recurso al que se recurre cuando los objetivos terapéuticos no se alcanzan y no existen alternativas para ofrecer. 27 Esto deja al descubierto el error conceptual existente a nivel poblacional en torno al término paliativos, así como la limitada formación en CP que poseen los profesionales de la salud. 28) (29
Por otro lado, diversos autores coinciden en que existe falta de comunicación entre los médicos y los pacientes con IC. Solo un 12% de los profesionales discuten anualmente el pronóstico con sus pacientes. 30) (31 Esto deriva en una dificultad en la planificación de cuidados avanzados, ya que la consulta con el médico de cabecera, con el paciente externado, constituye un contexto propicio para abordar las directivas anticipadas. Estas representan una declaración de voluntad que realiza el paciente en pleno uso de sus facultades mentales, con el objeto de que surta efecto cuando no pueda expresarla. De esta manera, se asegura que la atención sanitaria a futuro sea conforme a sus preferencias, garantizando así el cumplimiento del principio de autonomía y una mejor calidad de atención en el fin de vida. 32) (33) (34
Otro aspecto importante para tener en cuenta es la dificultad que plantea detectar el momento oportuno para la inclusión en un seguimiento por CP. Es frecuente que, tras una descompensación aguda, luego de instaurarse el tratamiento adecuado, el paciente pueda recuperarse y ser externado. Sin embargo, no suele regresar al estado que se encontraba previamente. Estos reiterados episodios de descompensación con posterior mejoría suelen ocasionar dudas en los médicos tratantes, lo que retrasa la inclusión en programas de CP. En una revisión sistemática que evaluó los criterios de derivación a CP, se evidenció que el 50% se realizó por persistencia de síntomas físicos y trastornos del estado de ánimo. Un 45% por una CF NYHA avanzada, y un 37% por hospitalizaciones frecuentes. 35 Para abordar esta problemática, se han propuesto diversos puntajes como el Heart Failure Survival Score (HFSS) y el Seattle Heart Failure Model (SHFM), 36 así como también se ha recomendado la utilización de la pregunta sorpresa “¿se sorprendería si este paciente falleciera en el próximo año?”, para el reconocimiento de pacientes con IC que se encuentran próximos al final de vida y así fomentar la consulta con CP. Straw et al. evidenciaron una asociación estadísticamente significativa entre la respuesta “no sorprendido” y la mortalidad por todas las causas a un año (p = 0,046).37 Es importante destacar que estas herramientas dejan al descubierto, lamentablemente, la idea de derivación a CP en estadios avanzados de la enfermedad. No obstante, podrían ser útiles para una valoración más objetiva del pronóstico de los pacientes, pudiendo orientar la planificación de cuidados avanzados.
Cuidados paliativos en la IC: sobre guías y recomendaciones
La Asociación de IC de la Sociedad Europea de Cardiología ha publicado varias recomendaciones en las que reconoce el valor de la implementación temprana de CP en el manejo multidisciplinario de la IC. 38 En la última edición de la guía sobre el diagnóstico y el tratamiento, se establece que los pacientes con IC podrían beneficiarse de la integración de CP al seguimiento, independientemente del estadio en que se encuentren, incluso si se plantea su implementación desde el momento del diagnóstico de la enfermedad y se aumentan los requerimientos de estos a medida que la enfermedad va progresando y avanzando. 23) (24 Este modelo organizativo genera un cambio de paradigma para el paciente con IC en el que se jerarquiza tanto el tratamiento curativo como el paliativo, lo que permite una atención dinámica e integrada, y deja atrás el concepto original de los CP centrados en el tratamiento de fin de vida. 13 A la vez, invita a los profesionales de salud a aplicar un enfoque paliativo desde el primer nivel de atención, que permite la detección de necesidades de los pacientes y facilita la derivación a equipos especializados para un manejo más específico cuando sea necesario. (Figura 2)

Fig. 2 Modelo de atención integral en la que se incorporan los cuidados paliativos, en sus distintos niveles, al tratamiento activo de la insuficiencia car díaca. Desde el momento del diagnóstico de la enfermedad, se crea una continuidad entre la intervención del especialista en insuficiencia cardíaca con las medidas de confort que brindan los cuidados paliativos, a la vez que se establecen los objetivos terapéuticos y la pla nificación de cuidados a futuro. Modificado de Kavalieratos et al. Palliative Care in Heart Failure: Rationale, Evidence, and Future Priorities. J Am Coll Cardiol. Octubre de 2017, 70 (15) 1919-1930.
El modelo de implementación temprana de CP ha demostrado ser beneficioso en pacientes oncológicos. 15 Sin embargo, con respecto al inicio de los CP desde el diagnóstico en pacientes con IC, no se ha encontrado evidencia objetiva que analice el impacto dado que la mayoría de los trabajos incluyen pacientes en estadios avanzados. Actualmente se encuentra en desarrollo el estudio The Early Palliative Care in Heart Failure Trial con un diseño aleatorizado, controlado, prospectivo, abierto y multicéntrico que incluyó 200 pacientes con IC con fracción de eyección ventricular izquierda preservada o deteriorada, que se encuentren en CF NYHA mayor o igual que 2. Los participantes se asignaron aleatoriamente a recibir cuidados estándar por cardiólogos especialistas, o por estos últimos asociados a CP. Como desenlace primario se evaluará la calidad de vida a los 12 meses. 39 Las conclusiones de dicho trabajo podrían proporcionar el impulso necesario para superar los desafíos actuales relacionados con el uso limitado de los CP y permitir una mayor aplicación desde estadios tempranos en pacientes con IC.
CONCLUSIONES
La IC representa una patología compleja, de creciente prevalencia, causante de un deterioro progresivo en la capacidad funcional de los pacientes con una elevada morbimortalidad asociada. La analogía existente con los pacientes oncológicos al evaluar la carga sintomática elevada y los beneficios demostrados de los CP al ser implementados desde estadios tempranos de la enfermedad invita a considerar un cambio de paradigma en la atención del enfermo con IC.
La implementación progresiva de CP, desde el diagnóstico y como parte de un manejo multidisciplinario de la IC desde un primer momento, tiene como principal objetivo detectar e intervenir en las necesidades específicas de cada paciente, optimizando su calidad de vida, mientras se mantiene un tratamiento activo de la enfermedad. Conforme esta enfermedad avanza y las opciones terapéuticas se van agotando, una comunicación adecuada y fluida resulta fundamental para establecer un plan de cuidados individualizado, orientado a una atención conforme a las preferencias del paciente y su entorno, que garantice su autonomía e intente evitar acciones fútiles que solo prolonguen su sufrimiento y su agonía.















