Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión impresa ISSN 0025-7680versión On-line ISSN 1669-9106
Medicina (B. Aires) v.67 n.6-2 Ciudad Autónoma de Buenos Aires nov./dic. 2007
Evaluación nutricional durante el embarazo. Nuevo estándar
Carlos Grandi, Guillermo Luchtenberg, Hugo Sola
Epidemiología Perinatal y Bioestadística, Maternidad Sardá, Buenos Aires
Dirección Postal: Dr. Carlos Grandi, Cabello 3150, 1425 Buenos Aires, Argentina. Fax: (54-11) 4943-7779 e-mail: cgrandi@intramed.net
Resumen
Los límites para el aumento de peso ideal de una mujer embarazada y el patrón de ganancia de peso han sido poco estudiados en nuestra región. Los objetivos fueron: 1) construir una nueva curva de distancia del índice de masa corporal (IMC) para evaluación nutricional de la embarazada; 2) calcular la ganancia media de peso semanal y total por trimestres, y 3) comparar la nueva curva con un estándar propuesto como referente. Se incluyeron 326 embarazadas antes de la 16ª semana en el Hospital Sardá (Buenos Aires) entre 2001 y 2002. Se midieron peso, talla, perímetro braquial y pliegue tricipital. Se calcularon media, desviación estándar y coeficiente de variación (CV). Los percentilos reales 3 al 97 del peso y del IMC materno para la edad gestacional entre la 12a y 42a semana se calcularon mediante interpolación polinómica. El CV alcanzó un valor máximo del 18.4% después de la 28a semana. El promedio del IMC preconcepcional fue de 24.2 kg/m2 ± 4.5 y el 96% de los recién nacidos fueron de término con un índice ponderal de 2.7 ± 0.2 g/cm3. Los incrementos de peso fueron 0.600 kg ± 0.473, 6.476 kg ± 3.739 y 5.388kg ± 4.233 para el 1°, 2° y 3° trimestres respectivamente. Se observó concordancia entre la media de la nueva curva y el límite superior de la categoría "normal" de la curva actualmente recomendada. Los nuevos estándares de la ganancia de peso según peso e IMC permitirán lograr un adecuado control del incremento de peso gestacional.
Palabras clave: Embarazo; Estado nutricional; Control prenatal; Índice de masa corporal
Abstract
Nutrition assessment during pregnancy. A new weight chart. Weight charts and patterns of weight gain for pregnant women in Argentina are scarce. The aims of the study were:1) to design a new reference weight gain chart to asses the nutritional status of pregnant women using the body mass index (BMI); 2) to estimate weight gain patterns, and 3) to compare it with a proposed reference chart. In 326 pregnant women before 16th week gestation at enrollment during 2001-2002 at the Sarda' Maternity Hospital (Buenos Aires), weight, height, mid arm circumference and skinfold were measured and body mass index was calculated. Mean, standard deviation, coefficient of variation and polynomial percentiles 3rd through 97th were generated for each gestational age between 12th to 42nd weeks. Maximum variability was 18.4% after 28th week, mean preconcepcional BMI was 24.2 ± 4.5 kg/m2 and 96% of newborns were at term with a mean Ponderal Index of 2.7 ± 0.2 g/cm3. Trimesters weight increments were 0.600 kg ± 0.473, 6.476 kg ± 3.739 and 5.388kg ± 4.233 for the 1st, 2nd and 3rd, respectively. Total weight gain achieved was 12.46 Kg ± 3.13. Compared with the reference curve, the new one showed concordance at the 50th percentile with the upper limit of the normal range. The new reference charts of weight gain for pregnant women using maternal weight and BMI may be useful in prenatal care to asses nutritional status during pregnancy.
Key words: Pregnancy; Nutrition assessment; Prenatal care; Body mass index
El peso al inicio del embarazo así como la ganancia neta de peso durante la gestación están significativamente asociados con el peso del recién nacido (RN)1.
Los límites para el aumento de peso ideal de una mujer que desea embarazarse y el patrón de ganancia de peso trimestral durante el embarazo han sido relativamente poco estudiados, especialmente en nuestra región2-4.
Una adecuada clasificación nutricional permitiría una mejor identificación de los riesgos asociados a desnutrición y obesidad materna: bajo peso del RN, enfermedades del embarazo, distocias y complicaciones del parto y puerperio5, 6.
Además contribuiría a evitar un incremento excesivo de peso en la embarazada reduciendo el riesgo de obesidad que en los últimos años se ha duplicado7, así como a contribuir a una asignación más eficiente de los recursos de la atención primaria.
A su vez, el Ministerio de Salud y Ambiente de la Nación, adoptó como estándar de referencia la curva publicada por el Centro Latinoamericano de Perinatología y Desarrollo Humanos (CLAP-SMR/OPS/OMS) que utilizó el peso materno durante la gestación de 43 embarazadas uruguayas en 19838, por lo que actualmente podrían existir cambios.
Para evaluar el estado nutricional del adulto tradicionalmente se ha utilizado la relación peso/talla, que se obtiene comparando el peso real con un peso de referencia o "ideal" para la talla, derivado de los datos de la Sociedad de Actuarios de EE.UU., que fueron generados hace más de 50 años9.
En los últimos años la Organización de las Naciones Unidas para la Agricultura y la Alimentación (FAO) y la Organización Mundial de la Salud (OMS) han propuesto evaluar el estado nutricional de la mujer embarazada por medio del IMC, que se obtiene dividiendo el valor del peso (kg) por el de la talla (m) al cuadrado. Este indicador ha demostrado una buena asociación con el grado de adiposidad y con el riesgo de enfermedades crónicas no transmisibles, y tiene la ventaja de ser fácil de calcular y de no requerir un estándar de referencia6, 10.
Por consiguiente, los objetivos del presente estudio fueron: 1) construir una nueva curva de distancia del IMC para evaluación nutricional de la embarazada; 2) calcular la ganancia media de peso semanal y total por trimestres, y 3) comparar la nueva curva con el estándar de Atalah y col.4, propuesto como nuevo referente en la región.
Materiales y métodos
Se trata de una investigación observacional y longitudinal tipo cohorte. Entre marzo de 2001 y abril de 2002 las embarazadas que concurrieron espontáneamente al Hospital Materno Infantil Ramón Sardá de la Ciudad Autónoma de Buenos Aires para su control prenatal antes de la 16a semana de gestación fueron invitadas a participar del estudio. Se adoptó este criterio de inclusión ya que es posible utilizar como indicador del estado nutricional pregestacional el peso del primer trimestre o antes de la 16a semana de gestación1.
Se excluyeron las mujeres con embarazo múltiple, malformaciones fetales graves y enfermedad Rh. Se eliminaron del estudio los casos de abandono del control prenatal, muerte fetal e hidrops fetalis.
Si la paciente aceptaba participar firmaba el consentimiento informado y en el primer control una obstétrica previamente entrenada media el peso, la talla, el perímetro braquial y el pliegue tricipital. Para las determinaciones de hematología y bioquímicas se le extraía sangre en el Laboratorio Central de la Maternidad12. En el puerperio inmediato se registraba el peso materno, además del peso, talla, perímetro cefálico, pliegues tricipital y braquial del recién nacido (RN), calculándose posteriormente el índice ponderal (IP, g × 100/ cm3).
El control prenatal se realizó según normas de la institución, a cargo de médicos obstetras que desconocían la condición de "participante" en el estudio, y las madres no tuvieron ninguna restricción dietética. La edad gestacional (EG) se estimó utilizando la fecha del último período menstrual, y en caso de discrepancia de ± 10 días con la estimación por biometría fetal antes de la 20a semana de gestación, se adoptó esta última13.
Para el cálculo de los estadísticos de cada semana de gestación y siguiendo las recomendaciones del Instituto de Medicina2 y del Estudio Colaborativo de la OMS6 se seleccionaron entre las 326 embarazadas que aceptaron participar aquellas madres sin antecedentes de enfermedad durante el embarazo, cuyo último control hubiera ocurrido 7 días o menos respecto de la fecha de parto y cuyos hijos pesaran más de 3000 g al nacer (n = 243), ya que tienen durante el embarazo pesos muy diferentes de aquellas madres cuyos RN son más pequeños, lo cual indica que este subgrupo puede constituir una base adecuada para establecer una referencia normativa10,14.
Para el análisis estadístico se dispuso de los pesos (kg) e IMC (kg/m2) maternos entre la 12a y 42a semana de gestación. Si el intervalo entre las fechas era menor de 1 semana se aceptaron como semanas completas. Para cada intervalo de clase se calcularon: media, desviación estándar (DS), coeficiente de variación en porcentajes y los percentilos reales 3,10,25,50,75,90 y 97. Para suavizar las curvas de peso materno e IMC para la edad gestacional y por el método de los cuadrados mínimos se exploraron modelos polinómicos ponderados de 2° a 5° grados. En base a la suma de los residuos cuadráticos (R2) se halló el polinomio de 4o grado como el más apropiado (y = a + b1x1 + b2x2 + b3x3 + b4x4 ). Las bondades del ajuste fueron analizadas por medio del error estándar del ajuste esperado en función de los desvíos cuadráticos entre el dato observado y el interpolado. Los gráficos se generaron en forma automática con el programa Microsoft Office Excel 2003.
Para el cálculo de las ganancias medias de peso (GP, en kg) se utilizaron las siguientes fórmulas15: Ganancia media de peso semanal del 1er trimestre (< 14a semana) = Ultimo peso 1er trimestre - Peso preconcepcional / EG del último peso del 1er trimestre. Ganancia media de peso semanal del 2o o 3er trimestre (14a - 27a y ≥ 28a semana) = Ultimo peso trimestre - Primer peso trimestre / No semanas entre observaciones (1a y última). Ganancia de peso total por trimestre: 1° y 2° trimestre = Ganancia del peso semanal del trimestre x 14; 3er trimestre = Ganancia del peso semanal del trimestre x 12. Ganancia de peso total al parto: Sumatoria de la ganancia de peso de los tres trimestres.
Se utilizaron los programas Excel (Microsoft) y Statistica (Versión 6.0, Statsoft, Tulsa, OK). El protocolo fue aprobado por el Comité de Etica de la Maternidad Sardá.
Resultados
El 76% de las mujeres eran argentinas, 10.4% bolivianas, 8% peruanas y 5.6% paraguayas; 61.5% provenían de la provincia de Buenos Aires, 79% vivían en unión estable y el 58% tenía educación secundaria completa. La edad media de las madres al ingreso fue 26.3 ± 5.7 años (IC 95% 25.5 - 27.1) y 41% eran primigestas.
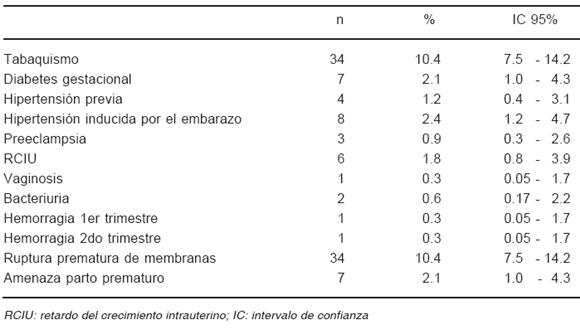
El primer control prenatal fue precoz (antes de la 16a semana de gestación), el promedio del número de visitas fue 8.2 ± 1.6, siendo la edad gestacional registrada "con dudas" en el 8.9% (IC 95% 6.3 - 12.4) (Tabla 1). Las enfermedades obstétricas fueron de baja incidencia, excepto la rotura prematura de las membranas ya que el protocolo del estudio exigía el registro tanto antes como durante el trabajo de parto (Tabla 2).
TABLA 1.- Características del embarazo (n = 326)
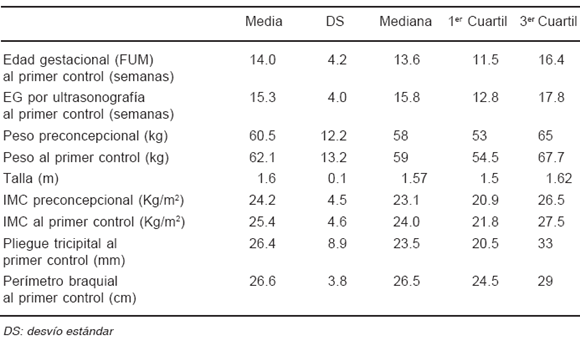
TABLA 2.- Hábitos y enfermedades durante el embarazo (n = 326)
Según estándares internacionales2, la proporción de madres con IMC bajo (<19.8 kg/m2) fue de 9.63%, normal (19.8 - 26 kg/m2) 63.4%, sobrepeso (26.1 - 28.9 kg/ m2) 14.9% y obesidad (≥ 29 kg/m2) 12.4%, siendo el promedio del IMC preconcepcional de 24.2 ± 4.5 kg/m2 .
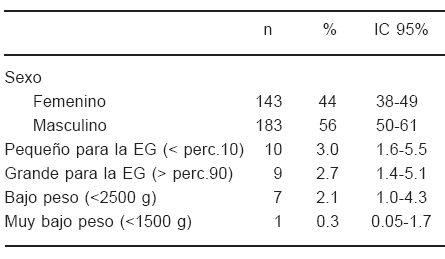
En la Tabla 3 se observan las caracter ísticas de las madres y de sus RN en el puerperio inmediato. El promedio del incremento del IMC desde el comienzo del control prenatal (14a semana) fue de 3.1 kg/m2, 12.2% (IC 95% 4.3 - 30), mientras que desde la etapa preconcepcional alcanzó 4.3 kg/m2,17.7% (IC 95% 7.3 - 37). El 96% de los RN fueron de término y el 94% de peso adecuado para la edad gestacional con un adecuado índice ponderal (2.7 ± 0.2 g/cm3), siendo baja la incidencia de bajo peso (< 2500 g) y muy bajo peso (< 1500 g), no registrándose deserciones, muertes fetales, malformación ni hidrops fetalis (Tabla 4).
TABLA 3.- Resultados maternos y neonatales (n = 326)

TABLA 4.- Características de los recién nacidos
Las Tablas 5 y 6 presentan los percentilos 3 al 97 del peso e IMC para las semanas 12 a a 40a respectivamente. La variabilidad, como era esperable, fue mayor a menor edad gestacional, alcanzando un valor máximo del 18.4% después de la 28 semana.
TABLA 5.- Media, DE, coeficiente de variación y percentilos 3 al 97 del peso materno (kg) según la edad gestacional (Sardá 2001- 2002, n = 243)
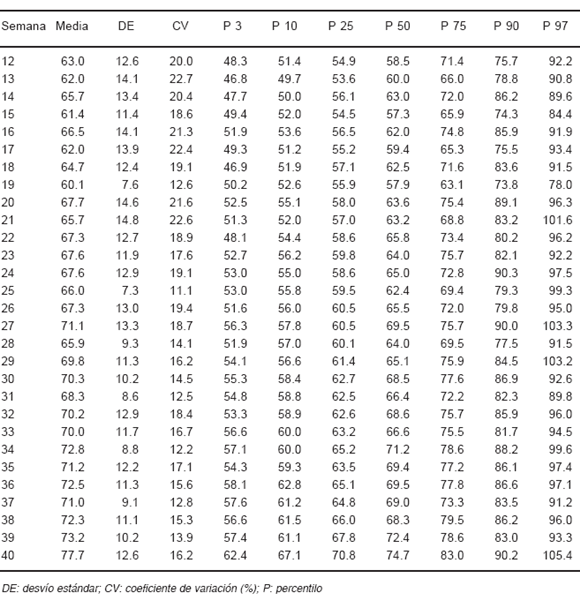
TABLA 6.- Media, DE, coeficiente de variación y percentilos 3 al 97 del IMC (kg/m2) según la edad gestacional (Sardá 2001- 2002, n = 243)

En la Tabla 7 se presentan los incrementos semanales de los tres trimestres, pudi éndose apreciar que, desde una ganancia casi neutra en el primero se alcanzó 476 gramos por semana en el tercero, siendo el segundo trimestre el de máxima ganancia de peso (6.47 kg). El incremento de peso total durante la gestación alcanzó a 12.46 ± 3.13 kg.
TABLA 7.- Ganancia de peso (kg) semanal, trimestral y total durante la gestación (Sardá 2001- 2002, n = 243)
En la Fig. 1 se presentan las curvas de distancia del IMC según la edad gestacional como percentilos 3 al 97 mediante la interpolación polinómica, pudiéndose observar curvas más estrechas hasta el percentilo 50. Los ajustes, estimados por el R2, oscilaron entre 0.925 para el percentilo 3 hasta 0.406 para el percentilo 97 (datos no presentados).

Fig. 1.- Curva de distancia (percentilos 3 al 97) del índice de masa corporal según la edad gestacional (Maternidad Sardá 2001-2002, n = 243)
En la Fig. 2 se puede apreciar una casi completa concordancia entre la media de nuestro estudio y el límite superior de la categoría nutricional "normal" de la curva de Atalah4, empleando el IMC.
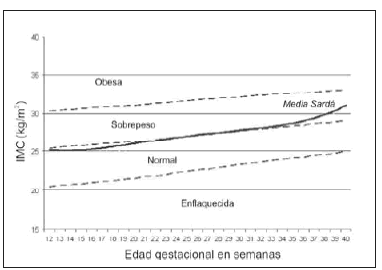
Fig. 2.- Media del índice de masa corporal según la edad gestacional (Maternidad Sardá 2001-2002) superpuesto a la gráfica de Atalah4
Discusión
Debido a que en la región se está utilizando una curva realizada en Chile4 y que nuestro país no cuenta con estándares actualizados elaborados con embarazadas se decidió efectuar el presente estudio que intenta describir simultáneamente dos indicadores muy trascendentes asociados a la salud materno-infantil (peso e IMC) y cuantificar la ganancia de peso semanal y trimestral. Tanto el peso materno, fácil de registrar, así como el índice de masa corporal, que sólo requiere el uso de un nomograma, son dos técnicas apropiadas y de bajo costo e importantes en el momento de detectar desviaciones durante el control prenatal.
La utilización de un único estándar o referencia para la evaluación de un parámetro biológico es una de las condiciones necesarias para la tarea clínica eficaz, para una evaluación de las intervenciones, para comparar información y para la confección e interpretación de estadísticas de salud. La OMS6 recomienda que para la evaluación nutricional deben emplearse dos tipos de tablas: referencias y estándares. Las tablas de referencia son confeccionadas con muestras de amplios sectores de la población sana de una región y son representativas de ella. Tienen solamente un carácter descriptivo.
Por el contrario, los estándares son confeccionados a partir de una muestra altamente seleccionada de la población sana, entendiendo por sano la ausencia de enfermedades específicas y de condiciones manifiestamente adversas para el crecimiento, así como en condiciones socioeconómicas y ambientales favorables. Tienen un carácter prescriptivo, o sea, muestran cómo debe ser el crecimiento durante la gestación y es el objetivo del presente estudio.
Como fortalezas del estudio pueden mencionarse la recolección prospectiva de los datos, la muestra altamente seleccionada y correspondiente a varias nacionalidades, la confiabilidad en la estimación de la edad gestacional, que los observadores (clínicos) desconocían los objetivos del estudio y la limitación del análisis a aquellos embarazos sin enfermedad y cuyo último control hubiera ocurrido con una anterioridad de 7 días o menos respecto de la fecha de parto y con un peso del RN mayor o igual a 3 kilogramos. Es de destacar que se incluyeran para análisis final 1920 datos antropométricos entre la 12a y 40a semanas de gestación, correspondientes a 243 embarazos.
Las limitaciones del estudio son la elevada variabilidad, observada especialmente en cortas gestaciones, y que no se analizaron los resultados según la clasificación del IMC propuesta por el Institute of Medicine (IOM)2, ambas debidas al escaso tamaño muestral. Sin embargo y hasta tanto se realice el estudio de validación de las presentes curvas y comparado con la curva chilena, actualmente recomendada en nuestro medio4, el percentilo 50 separa netamente la zona de normalidad del sobrepeso- obesidad, que alcanzó el 40% en el primer trimestre y se presenta como el principal desafío nutricional durante la gestación a enfrentar en futuros estudios5.
Esto concuerda con la Encuesta Nacional de Nutrición y Salud realizada por el Ministerio de Salud y Ambiente de la Nación, Argentina 2004 (datos no publicados) sobre 2692 mujeres no embarazadas entre 19 y 49 años del Gran Buenos Aires, donde la prevalencia de sobrepeso-obesidad alcanzó el 43.2%.
La muestra analizada presentó resultados maternos similares al de un estudio anterior, pero de mayor tamaño muestral, realizado en la Maternidad Sardá1, particularmente en la educación materna y antropometría, lo que sugiere la ausencia de sesgo de selección.
La baja incidencia de enfermedades médicas u obstétricas, excepto el sobrepeso/obesidad, presupone una población sana en términos generales.
La medición del perímetro braquial en las embarazadas está sujeta a controversia ya que supone que existe relación entre los pliegues cutáneos y la grasa total del cuerpo. Sin embargo, durante la gestación se produce una reubicación de los depósitos de grasa existentes desde localizaciones centrales a periféricas para dar cabida al feto en la cavidad abdominal14. El valor hallado en el presente estudio (26.6 ± 3.8 cm) concuerda con uno chileno (26.9 cm con IMC normal)4 .
La media del peso de nacimiento (3299 ± 488 g) fue similar a lo observado para el mismo período en la Maternidad Sardá16. El índice ponderal o índice de Roher parece ser más sensible que el peso del RN en identificar riesgos neonatales de morbilidad relacionados con alteraciones del crecimiento intrauterino, además de ser independiente del sexo17. En un estudio uruguayo del Sistema Informático Perinatal (OPS/OMS) que incluyó 26770 registros de madres sin enfermedades entre 1995 y 199918, el percentilo 50 del IP a la semana 40ª fue de 2.81 g/cm3, similar al de un estudio previo en la Maternidad Sardá19 (2.80 ± 0.37 g /cm3) y ligeramente superior al del presente, atribuible a los exigentes criterios de selección y mayor tamaño muestral. Filho y col., estudiando las características antropométricas de 549 RN a término en Pernambuco (Brasil) entre 1993 y 1994, hallaron un IP de 2.69 ± 0.19 g /cm3 20.
Más del 90% de los recién nacidos fueron clasificados como de peso adecuado para su edad gestacional (entre percentilos 10 y 90), mientras que las tasas de bajo peso (2.1%) y muy bajo peso (0.3%) estaban por debajo de los valores históricos, probablemente atribuible al estado nutricional preconcepcional, a los rigurosos criterios de selección y control prenatal y a la baja incidencia de enfermedades. No se puede descartar que la adhesión voluntaria al estudio haya provocado un sesgo de selección entre aquellas mujeres con mayor información y concientización sobre las ventajas del control prenatal precoz y periódico. Esto coincide con la tasa de prematurez observada (3.7%, IC 95% 2.1-6.5), muy inferior a la informada en toda la población en 2001 (8.6%, 7.9-9.3)16.
Siguiendo las recomendaciones de OPS/OMS10 la presente curva se confeccionó con el método polinómico (LMS) y evalúa la pendiente del crecimiento durante la gestación ("distancia"). La estimación del ajuste de las curvas puede considerarse adecuada, pudiendo emplearse en la práctica clínica para monitorear el estado nutricional durante la gestación. Las irregularidades en los percentilos 75 a 97 son atribuibles a las embarazadas con sobrepeso y obesidad (27.3%), lo que motivó gran variabilidad en la distribución del peso e IMC.
La tabla de referencia propuesta por Atalah, siguiendo como criterio de clasificación el propuesto por FAO/ OMS para mujeres no gestantes al comienzo del embarazo, es una construcción teórica basada en datos empíricos del IMC desde la 10a a la 42a semanas; se divide en cuatro "zonas" (enflaquecida, normal, sobrepeso y obesidad), aunque no se especifica cómo se calcularon los puntos de corte. Se estimó el incremento de peso ideal para las embarazadas dependiendo de su peso a la 10 a semana de gestación y que se asociaba a menor morbimortalidad materna y fetal4. Por consiguiente, la principal diferencia con la nueva curva propuesta es su metodología, especialmente la recolección prospectiva de los datos en una población seleccionada y la presentación como percentilos, que permite por un lado un mejor seguimiento clínico y, desde el punto de vista epidemiológico, categorizar adecuadamente a las embarazadas de acuerdo a FAO/OMS6,10.
En estudios recientemente publicados se ha señalado que el patrón de la ganancia de peso durante el embarazo, especialmente entre el segundo y tercer trimestres están asociados a crecimiento fetal, independientemente del estado nutricional materno pregestacional21-23.
Nuci y col.15, en una cohorte de 3082 embarazos (59% de la muestra inicial) del sistema público de salud del Brasil entre 1991-1995 y enroladas entre la 20ª y 28ª semanas de gestación, hallaron un incremento promedio de la ganancia de peso en el primer trimestres de 0.18 ± 0.35 kg/semana. En el segundo y tercer trimestre los incrementos fueron 0.43 ± 0.27 kg/semana y 0.40 ± 0.30 kg/semana, respectivamente. Nuestros resultados son muy similares para los dos últimos trimestres, atribuyéndose la diferencia con el primero al comienzo tardío del control prenatal y a la mayor incidencia de madres con sobrepeso-obesidad (30% versus 27.3%). Las ganancias de peso durante el segundo y tercer trimestres fueron similares a nuestro estudio (6.0 versus 6.4 kg y 5.3 versus 4.8 kg, respectivamente).
En un estudio retrospectivo que incluyó 2994 embarazadas en San Francisco entre 1980 y 1990, la ganancia de peso fue de 2.1 ± 3.3 kg en el primero, 7.7 ± 2.9 kg en el segundo y 6.6 ± 2.7 kg en el tercer trimestre, concluyendo que la ganancia de peso durante el segundo trimestre se relacionaba con el peso de nacimiento24. Hickey y col.25, en un estudio prospectivo que incluyó 415 madres no obesas en Alabama entre 1985 y 1988, comunicaron que la ganancia de peso semanal fue de 0.49 ± 0.22 kg y 0.46 ± 0.26 kg en el segundo y tercer trimestres respectivamente, similares a nuestro estudio.
La ganancia total de peso observada (12.4 kg) coincide con la recomendada por el Instituto de Medicina (IOM) en 19902 (11.5-16.0 Kg con IMC normal) y con un estudio anterior en la Maternidad Sardá (12.6 ± 5.2 kg)1.
En una exhaustiva revisión crítica Abrams y col. postulan que, aisladamente, la ganancia de peso gestacional (GPG) no es ni sensible ni específica para predecir malos resultados perinatales y que nadie debería esperar que sea un método de tamizaje o diagnóstico perfecto. Resaltan la importancia del patrón de la GPG por trimestres así como la ganancia de peso total como predictores del peso de nacimiento, parto prematuro y cambios en la composición corporal materna post-parto, a pesar de que la mayoría de las embarazadas estadounidenses no siguen las recomendaciones del IOM26.
En conclusión, en una población representativa de las embarazadas atendidas en la mayor maternidad pública de la ciudad de Buenos Aires, se construyeron estándares de la ganancia de peso según peso e IMC, con el objetivo de lograr un adecuado conocimiento del incremento de peso gestacional así como desarrollar, implementar y evaluar las mejores estrategias que aseguren a las madres el mejor resultado posible para sus hijos y para sí mismas.
Agradecimientos: Al Dr. Pablo Durán, Lic. Nutr. María T. Rinaudo y Obs. Alicia Pécora por la colaboración en la preparación del protocolo y en la recolección de los datos.
1. Grandi C. Relación entre la antropometría materna y la ganancia de peso gestacional con el peso de nacimiento, y riesgos de Peso Bajo al Nacer, Pequeño para la Edad Gestacional y Prematurez en una población urbana de Buenos Aires. Arch Latinoamer Nutr 2003; 53: 369-75.
2. IOM (Institute of Medicine). Nutrition During Pregnancy. Washington, DC: Subcommittee on Nutritional Status and Weight Gain During Pregnancy/ Subcommittee on Dietary Intake and Nutrient Supplements During Pregnancy/ Committee on Nutritional Status During Pregnancy and Lactation/ Food and Nutrition Board/ National Academy of Science. 1990.
3. Mardones F, Rosso P. Desarrollo de una curva patrón de incrementos ponderales para la embarazada. Rev Méd Chile 1997; 125: 1437-48.
4. Atalah E, Castillo C, Castro R, Aldea A. Propuesta de un nuevo estándar de evaluación nutricional en embarazadas. Rev Méd Chile 1997; 125: 1429-36.
5. Atalah E, Castro R. Obesidad materna y riesgo reproductivo. Rev Méd Chile 2004; 132: 923-30.
6. World Health Organization. WHO Collaborative Study: Maternal anthropometry and pregnancy outcomes. Bulletin of the WHO vol 73 (suppl), 1995.
7. Johnson J, Longmate J, Frentzen B. Excessive maternal weight and pregnancy outcome. Am J Obstet Gynecol 1992; 167: 353-72.
8. Fescina R. Aumento de peso durante el embarazo. Método para su cálculo cuando se desconoce el peso habitual. Bol Of Sanit Panam 1983; 95: 156-62.
9. Metropolitan Life Insurance Company. New weight standards for men and women. Stat Bull Metrop Life Insur 1959; 40: 1-4.
10. Krasovec K, Anderson MA. Nutrición materna y resultados del embarazo: Evaluación antropométrica. Organización Panamericana de la Salud/ OMS. Publicación Científica No. 529. Washington DC: OPS 1990.
11. Richardson D, Schwartz J, Weinbaum P. Diagnostic test in Obstetrics: A method for improved evaluation. Am J Obstet Gynecol 1995; 152: 613-18.
12. Perego M, Briozzo G, Durante C, Grandi C, Sola H . Estudio bioquímico-nutricional en la gestación temprana en la Maternidad Sardá de Buenos Aires. Acta Bioquím Clín Latinoam 2005; 39: 187-96.
13. Grandi C. Estimación del acuerdo entre dos métodos para medición clínica de la edad gestacional. Arch. argent. pediatr 2006: 104: 114-9.
14. WHO. Physical status: the use and interpretation of anthropometry. Report of a WHO Expert committee. WHO Technical Report Series 854, Geneva WHO, 1995.
15. Nuci B, Duncan B, Mengue S, Branchtein L, Schmidt M, Fleck E. Assesment of weight gain during pregnancy in general perinatal care services. Cad Saúde Pública 2001; 17: 1367-74.
16. Grandi C, Pensotti A, Enríquez D. Estadísticas 2001 del Hospital Materno Infantil Ramón Sardá. Rev Hosp Mat Inf Ramón Sardá 2002; 21: 180-88.
17. Dombrowski M, Berry S, Johnson M, Saleh A, Sokol R. Birth weight-length ratios, ponderal indexes, placental weights, and birth weight-placenta ratios in a large population. Arch Pediatr Adolesc Med 1994; 148: 508-12.
18. Caiza Sánchez M, Díaz Roselló J, Simini F. Indice ponderal para calificar a una población de recién nacidos a término. An Pediatr (Barc) 2003; 59: 48-53.
19. San Pedro M, Grandi C, Larguía M, Solana C. Estándar de Peso para la Edad Gestacional en 55706 recién nacidos sanos de una Maternidad pública de Buenos Aires. Medicina (Buenos Aires) 2001; 61: 15-22.
20. Filho J, Lira P. Study of body proportionally using Roher's Ponderal Index and degree of intrauterine growth retardation in full-term neonates. Cad Saúde Pública 2003; 19: 1603-10.
21. Neufeld L, Haas J, Grajeda R, Martorell R. Changes in maternal weight from the first to second trimester of pregnancy are associated with fetal growth and infant length at birth. Am J Clin Nutr 2004; 79: 646-52.
22. Strauss R, Dietz W. Low maternal weight gain in the second or third trimester increases the risk for intrauterine growth retardation. J Nutr 1999; 129: 988-93.
23. Sekiya N, Anai T, Matsubara M, Miyazaki F. Maternal weight gain rate in the second trimester are associated with birth weight and length of gestation. Gynecol Obstet Invest 2007; 63: 45-8.
24. Abrams B, Selvin S. Maternal weight gain pattern and birth weight. Obstet Gynecol 1995; 86: 163-9.
25 Hickey C, Cliver S, McNeal S, Hoffman H, Goldenberg R. Prenatal weight gain patterns and birth weight among nonobeses black and white women. Obstet Gynecol 1996; 88: 490-96.
26. Abrams B, Altman S, Pickett K. Pregnancy weight gain: still controversial. Am J Clin Nutr 2000; 71 (suppl): 1233S-41S.
Recibido: 24-01-2007
Aceptado: 11-07-2007














