Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión impresa ISSN 0025-7680versión On-line ISSN 1669-9106
Medicina (B. Aires) v.69 n.6 Ciudad Autónoma de Buenos Aires nov./dic. 2009
CASUÍSTICA
Granulomatosis de Wegener y tuberculosis. Una mala combinación
Luciana Molinari1, Javier I. Melamud2, Luciana Ferrari2, Pablo Landi2, Guillermo Semeniuk1, Silvia A. Quadrelli1
1Departamento de Neumonología,
2Departamento de Clínica Médica, Instituto de Investigaciones Médicas Alfredo Lanari, Facultad de Medicina, Universidad de Buenos Aires
Dirección postal: Dra. Luciana Molinari, Instituto de Investigaciones Médicas Alfredo Lanari, Facultad de Medicina, UBA, Combatientes de Malvinas 3150, 1427 Buenos Aires, Argentina Fax: (54-11) 4514-8709 e-mail: neumoluciana@gmail.com
Resumen
La enfermedad de Wegener es una vasculitis de pequeños y medianos vasos asociada a anticuerpos anticitoplasma del neutrófilo (ANCA). Dentro de los órganos blancos, el pulmón se encuentra comprometido en el 85% de los casos. Numerosas entidades deben ser consideradas en el diagnóstico diferencial, entre ellas, la tuberculosis pulmonar. Presentamos el caso de un hombre de 54 años de edad, con diagnóstico en el año 1996 de enfermedad de Wegener, que comienza en agosto de 2007 con expectoración hemoptoica, disnea de esfuerzo progresiva y esputo con baciloscopia BAAR (+), por lo que inicia tratamiento antituberculoso. La baciloscopia no se constata en dos lavados broncoalveolares contemporáneos. Evoluciona con deterioro de la función renal, púrpura palpable y anticuerpos anticitoplasma del neutrófilo patrón citoplasmático (ANCA-c) positivo. Se interpreta reactivación de su enfermedad de base. Inicia tratamiento inmunosupresor y hemodiálisis y suspende tratamiento antituberculoso. Un mes después del alta se reinterna con cuadro similar al previo, con esputo seriado positivo para BAAR.
Palabras clave: Granulomatosis de Wegener; Tuberculosis; Vasculitis; Anticuerpos anticitoplasma del neutrófilo (ANCA)
Abstract
Wegener's granulomatosis and tuberculosis. A bad combination. Wegener's disease is a vasculitis of small and medium-sized vessels associated with anti-neutrophil cytoplasm antibodies (ANCA). Within their target organs the lungs are involved in 85% of cases. Many entities are part of the differential diagnosis, including pulmonary tuberculosis. We present the case of a 54 years old man, diagnosed as Wegener's disease in 1996 which begins in August 2007 with cough, hemoptysis, progressive dyspnea on effort and serial sputum positive for AFB and then starts TB treatment. Subsequent bronchoalveolar fluids resulted negative for AFB. The patient evolved with impaired renal function, palpable purpura and positive anti-neutrophil cytoplasm antibodies cytoplasmic pattern (c-ANCA), interpreted as Wegener's disease relapse. He started hemodialysis and immunosuppressive therapy and tuberculosis treatment was stopped. One month after discharge was readmitted with a similar picture with serial sputum positive for AFB.
Key words: Wegener´s granulomatosis; Tuberculosis; Vasculitis; Anti-neutrophil cytoplasm antibodies (ANCA)
La enfermedad de Wegener es una vasculitis de pequeños y medianos vasos asociada a anticuerpos anticitoplasma del neutrofilo (ANCA). El pulmón se encuentra comprometido en el 85 % de los casos. Numerosas entidades forman parte del diagnóstico diferencial, entre ellas, la tuberculosis pulmonar (TBC).
La TBC es una infección granulomatosa crónica que ha resurgido recientemente. Afecta de manera particular a los pacientes inmunodeprimidos (tal como los infectados con HIV) y aquellos con condiciones socioeconómicas de pobreza y hacinamiento. La localización mas frecuente de la TBC es la pulmonar. La Argentina es un país de mediana incidencia de la enfermedad, con 31.1 casos cada 100 000 habitantes1.
Las infecciones micobacterianas, entre ellas la TBC, estimulan la respuesta inmunitaria humoral con formación de ciertos autoanticuerpos, entre ellos los ANCA2, 3. Por otra parte, en pacientes con TBC también se han descripto casos con hallazgos de vasculitis en cortes histológicos4. Estos datos son los que explican lo dificultoso del diagnóstico diferencial entre ambas entidades.
Caso clínico
Presentamos el caso de un hombre de 54 años de edad, con diagnóstico de enfermedad de Wegener en el año 1996 por episodios de hemoptisis, confirmada por biopsia pulmonar, tratado durante dos años con corticoides y cociclofosfamida endovenosa (3 g en seis meses), sin tratamiento inmunosupresor los últimos cinco años. En agosto de 2007 comienza con tos, expectoración hemoptoica y disnea de esfuerzo progresiva, por lo cual se le realiza radiografía de tórax que evidencia lesión cavitada parahiliar derecha. El esputo seriado muestra baciloscopia para bacilos ácido alcohol resistentes (BAAR) positiva el cual establece el diagnostico de TBC pumonar. El 16/08/2007 se realiza fibrobroncoscopia (FBC) con lavado bronquioalveolar (BAL) y cultivo para BAAR. El 28/08/2007 inicia tratamiento antituberculoso con cuatro drogas (isoniacida, rifampicina, pirazinamida y etambutol). Se recibe el resultado del BAL sin hallazgos patológicos, cultivo para gérmenes comunes y micobacterias negativo. La intradermoreacción PPD (2 UT) es negativa. El 4/09/07 la disnea progresa a clase funcional IV y velamiento difuso del campo pulmonar izquierdo en la radiografía de tórax (Fig. 1).

Fig. 1.- Radiografía de tórax: Imagen radioopaca redondeada parahiliar derecha e imagen intersticio alveolar en todo el campo pulmonar izquierdo.
El 5 de septiembre de 2007 ingresa al Instituto de Investigaciones Médicas Alfredo Lanari con insuficiencia respiratoria aguda, hemoptisis, descenso de la hemoglobina, artritis en tobillos y púrpura palpable en miembros inferiores. Hematocrito: 24%, GB: 6300 por mm3, VSG: 120 mm. Normotenso, febril (T: 38.3), taquipneico (FR: 28 por minuto), taquicárdico (FC: 95 latidos por minuto). La saturación de oxigeno era de 90 % respirando aire ambiente. Tenía púrpura palpable en miembros inferiores y rales crepitantes bibasales. No se observaban edemas periféricos, dedos en palillo de tambor ni cianosis. La tomografía de tórax mostraba una masa cavitada en lóbulo pulmonar inferior derecho (Fig. 2). Se realiza segunda FBC con BAL ante la sospecha de hemorragia alveolar, que evidencia sangre roja en vía aérea y posteriormente es informada con macrófagos cargados con hemosiderina. Evoluciona con insuficiencia renal aguda, sedimento de orina con trazas de proteínas y más de 15 glóbulos rojos por campo (> 5% dismórficos). Se interpreta el cuadro como reactivación de enfermedad de Wegener con compromiso pulmonar, renal y cutáneo. Requiere asistencia respiratoria mecánica y hemodiálisis durante 30 días.
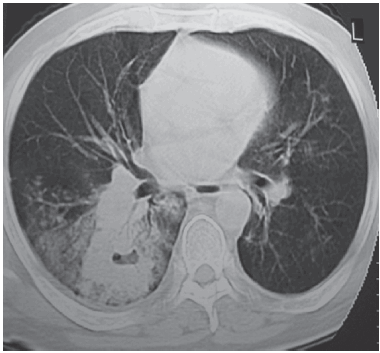
Fig. 2.- Tomografía de tórax: Imagen cavitada en LID, vidrio esmerilado en la periferia y broncograma aéreo.
La biopsia de piel muestra vasculitis leucocitoclástica necrotizante; ANCA C positivo(1/75) AntiMBG negativo. Anti ADN y factor reumatoideo (FR) resultan negativos.
Recibe tratamiento con 3 bolos de 1 g de metilprednisolona, 2 ciclos de ciclofosfamida (500mg) y 14 sesiones de plasmaféresis. Se suspende el tratamiento con cuatro drogas al recibirse el resultado de dos cultivos de BAL negativos para TBC, considerándose en ese momento que el primer esputo seriado con directo positivo habría sido un falso positivo y que esa primera muestra fue descartada sin realizarse cultivo de la misma. Presenta buena evolución, recupera la función renal, se otorga el alta hospitalaria con meprednisona 50 mg día y ciclofosfamida 50 mg día vía oral.
El 9 de noviembre, un mes después del alta, reingresa por tos con expectoración hemoptoica y fiebre. Se realizan hemocultivos periféricos, urocultivo y cultivos de esputos seriados. Los esputos son positivos para Mycobacterium tuberculosis y el cultivo de catéter de hemodiálisis positivo para Corynebacterium spp.
Reinicia tratamiento antituberculoso con cuatro drogas (isoniacida, rifampicina, pirazinamida, etambutol) y ceftriaxona 1 g cada 12 hs. Cumple tratamiento antituberculoso durante 9 meses, sin complicaciones, con negativización del esputo al primer mes de tratamiento.
Discusión
La granulomatosis de Wegener fue inicialmente descrita en 1931 por Klinger y caracterizada por Wegener en 1936, siendo su patrón anatomopatológico precisado por Goodman y Churg en 19545. La tríada clásica consiste en lesiones granulomatosas necrotizantes en el tracto respiratorio superior o inferior, vasculitis necrotizante focal casi siempre afectando los pulmones y glomerulitis con granulomatosis, trombosis capilar y necrosis.
El compromiso pulmonar ocurre aproximadamente en el 85% de los casos. Los síntomas respiratorios son inespecíficos e incluyen tos, disnea y hemoptisis. Pueden estar presentes en el pulmón nódulos pulmonares o capilaritis. La presencia de nódulos cavitados en lóbulos superiores sugiere angeitis granulomatosa activa. El compromiso renal está caracterizado por glomerulonefritis necrotizante focal y segmentaria, y en raros casos presencia de granulomas. Generalmente evoluciona en forma rápida a fallo renal. Las lesiones cutáneas están presentes en aproximadamente el 50% de los casos.
La biopsia no es requerida para el diagnostico si el paciente presenta la tríada clínica clásica: compromisos de vía aérea superior, pulmonar y renal con anticuerpos anticitoplasma del neutrofilo patrón citoplasmático (ANCA c) positivo. Si no presenta el cuadro completo se recomienda la biopsia. El resultado de la biopsia de senos paranasales es diagnostico entre el 40 y el 60% de los casos. La biopsia renal revela lesión compatible del 15 al 80% de los casos. El diagnóstico más fiable es el establecido por biopsia de pulmón, que por lo general revela vasculitis granulomatosa. La biopsia transbronquial tiene un bajo rendimiento, siendo de elección la biopsia pulmonar por toracoscopia video asistida (VATS), diagnóstica en el 90% de los casos6.
La TBC es una enfermedad infectocontagiosa, que afecta al pulmón en la mayoría de los casos, causando tos con expectoración hemoptoica, fiebre y disnea progresiva. Se conoce que la TBC se asocia, en algunas ocasiones, con las lesiones cutáneas del eritema nodoso, como ocurre en la granulomatosis de Wegener, y otras vasculitis asociadas a ANCA. La relación entre ANCA y TBC se ha descrito recientemente7. Sin embargo, las comunicaciones de su prevalencia son controvertidas, detectándose ANCA positivo hasta en el 30% de los pacientes con diagnóstico certero de TBC, siendo en el 52% anticuerpos anticitoplasma del neutrófilo patrón perinuclear (ANCA-p), en el 30% anticuerpos anticitoplasma del neutrófilo patrón citoplasmático (ANCA-c) y en el 9% con un patrón atípico8-9.
El ANCA es un importante marcador serológico usado para el diagnóstico de enfermedad de Wegener, en asociación con un cuadro clínico compatible y datos histológicos. Por lo tanto, los resultados de positividad del ANCA en pacientes con TBC pueden confundir el diagnóstico de Wegener.
Un ejemplo de este mimetismo al momento del diagnóstico se observa en la India, donde la incidencia de granulomatosis de Wegener es aparentemente similar a la observada en otros lugares, pero donde la elevada incidencia de TBC interfiere con el diagnóstico precoz y el tratamiento10.
No conocemos estudios que evalúen qué sucede en nuestro país, donde la incidencia de TBC también es relativamente elevada.
Ambas enfermedades comparten complejos sindromáticos similares que incluyen tos, fiebre, disnea progresiva y hemoptisis, así como hematuria y deterioro de la función renal. Si bien cabe destacar que la TBC es el primer diagnóstico en un paciente con tos, fiebre y esputo hemoptoico, y que el compromiso renal con hematuria y deterioro funcional sólo se observa en los pacientes con TBC renal. Ambas enfermedades pueden tener además imágenes similares tanto en la radiografía de tórax como en la TAC, que incluyen infiltrados alveolares a predominio en lóbulos superiores, con cavitación y adenomegalias mediastinales. Para completar el mimetismo clínico, ambos cuadros pueden manifestarse con anticuerpos ANCA positivos. Por lo tanto, en presencia de baciloscopia negativa y alta sospecha clínica de TBC, sería recomendable la realización de diagnóstico histológico.
1. Instituto Nacional de Enfermedades Respiratorias Emilio Coni. Situación de la Tuberculosis en la República Argentina. Ministerio de Salud de la Nación. República Argentina 2006. En: www.fisa.anm.edu.ar; consultado el 23/03/09 [ Links ]
2. Niles JL, McCluskey RT, Ahmad MF, Arnaout MA. Wegener's granulomatosis autoantigen is a novel neutrophil serine proteinase. Blood 1989; 74: 1888-93. [ Links ]
3. Van der Woude FJ, Rasmussen N, Lobatto S . Autoantibodies against neutrophils and monocytes: tool for diagnosis and marker of disease activity in Wegener's granulomatosis. Lancet 1985; 1: 425-9. [ Links ]
4. Gordon C, Luqmani R, Fields P, Howie AJ, Emery P. Two cases of 'Wegener's tuberculosis'. Br J Rheumatol 1993; 32: 143-9. [ Links ]
5. Godman GC, Churg J. Wegener's granulomatosis. Arch Pathol 1954; 58: 533-53. [ Links ]
6. Hoffman GS, Kerr GS, Leavitt RY, et al. Wegener's granulomatosis an analysis of 158 patients. Ann Intern Med 1992; 116: 488-98. [ Links ]
7. Choi CM, Kang CI, Jeung WK, et al. Role of the C-reactive protein for the diagnosis of TB among military personnel in South Korea. Int J Tuberc Lung Dis 2007; 11: 233-6. [ Links ]
8. Mahr A, Teixeira L, Jaureguy F, et al. Low sero-prevalence and poor specificity of anti-neutrophil cytoplasm antibodies (ANCA) in tuberculosis. Ann Rheu Dis 2004; 63: 314. [ Links ]
9. Pradhan VD, Badakere SS, Ghosh K, Pawar AR. Spectrum of anti-neutrophil cytoplasmic antibodies in patients with pulmonary tuberculosis overlaps with that of Wegener's granulomatosis. Indian J Med Sci 2004; 58: 283-8. [ Links ]
10. Bambery P, Sakhuja V, Gupta A, et al. Wegener's granulomatosis in North India. An analysis of eleven patients. Rheumatol Int 1987; 7: 243-7. [ Links ]
Recibido: 7-5-2009
Aceptado: 19-8-2009














