Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión On-line ISSN 1669-9106
Medicina (B. Aires) vol.70 no.1 Ciudad Autónoma de Buenos Aires ene./feb. 2010
ARTÍCULO ORIGINAL
Tuberculosis en trabajadores de salud
Claudio González1, Gloria Araujo2, Rosanna Agoglia3, Silvana Hernández2, Isabel Seguel2, César Saenz1
1Unidad Neumotisiología,
2Departamento de Enfermería,
3División Promoción y Protección de la Salud, Hospital J.M. Ramos Mejía, Buenos Aires
Dirección postal: Dr. Claudio D. González, Gándara 3132, 1431 Buenos Aires, Argentina. Fax: (54-11) 4521 2764 e-mail: claudiogonzalez57@hotmail.com
Resumen
El objetivo del presente trabajo fue abordar la problemática de la infección por tuberculosis (TB) en Trabajadores de la Salud (TS) a través de la experiencia en un programa de prevención y tratamiento de la TB en un Hospital General de Agudos de la Ciudad de Buenos Aires. Los objetivos del Programa fueron implementar acciones de educación para la salud, pesquisa periódica de TS, detección de casos de TB y efectuar acciones de control. Se definió infección TB como PPD 2 UT = 10 mm. Se realizaron dos estudios de prevalencia de infección. En 1998 fue de 31.7% (n = 533) y en 2008 de 35% (n = 670). Enfermería tuvo el mayor porcentaje de infectados. En 2008 se advirtió un aumento de la infección TB en los médicos (p = 0.02). Se estudiaron 45 TS en el grupo que repitió PPD a los tres meses del primer estudio de prevalencia. Se detectaron ochos virajes tuberculínicos (17%), todos en enfermeras. Se evaluaron 163 TS que estuvieron en contacto con 8 casos de TB diagnosticados en TS, 4 de los cuales eran enfermeras. El 39.9% presentó PPD positiva, no se detectaron casos nuevos de TB y se documentaron cinco conversiones tuberculínicas en enfermeras. Se evaluaron 127 TS de sectores con bajo riesgo, el 25.9% presentó PPD positiva (p = 0.01 comparando con el 39.9% en el grupo anterior). A pesar de las limitaciones en el recurso humano para realizar estudios de incidencia de TB, la protección personalizada, la educación en TB y la quimioprofilaxis podrían reducir los riesgos de TB en TS.
Palabras clave: Tuberculosis; Trabajadores de la salud; Infección; Riesgo
Abstract
Tuberculosis among health care workers. The objective of this work was to address the problem of tuberculosis (TB) infection among Health Care Workers (HCW), based on an experience in a TB Prevention and Treatment Programme at a General Acute Hospital in Buenos Aires City. The objectives of the programme were to provide health education and periodic screening of HCW, to detect TB cases and to implement control measures. TB infection was defined by a = 10 mm reaction to 2 UT PPD. Two prevalence studies of TB infection were performed. In 1998 infection prevalence was 31.7% (n = 533), and in 2008 it was 35% (n = 670). Nurses presented the highest percentage. An increase in TB infection prevalence was observed in 2008 among physicians (p = 0.02). A sample of 45 HCW integrating the first prevalence study group was analysed by applying 2 UT PPD three month later. Eight tuberculin conversions were detected (17%), all of them in nurses; 163 HCW who had contact with other eight HCW who developed TB were evaluated, four of whom were nurses. PPD reactions were positive in 39.9% with no any new case of TB detected among them. In nurses, five tuberculin conversions were observed. Other 127 HCW from low risk areas were also evaluated, 25.9% of whom had positive reactions to 2 UT PPD, while this percentage was 39.9% in the previous group (p = 0.01).Despite the scarcity of human resources that limit the planning of TB incidence studies, personal protective measures, teaching HCW about TB and chemoprophylaxis might reduce the risk of TB in this group.
Key words: Tuberculosis; Health care workers; Infection; Risk
La tuberculosis (TB) en trabajadores de la salud (TS) constituye un serio problema de salud pública. En una revisión sistemática se describen tasas de incidencia de TB en TS entre 69 y 5769 casos/100 000 y un riesgo atribuible respecto a población general entre 25 a 5361/100 000 TS en países con bajos o medianos ingresos1. Entre los factores relacionados con tan elevadas tasas se encuentran la exposición laboral en hospitales con alto número de admisiones por TB y el tipo de actividad desempeñada1, 2, 3-7. En relación con las tasas de conversión tuberculínica (TS con infección tuberculosa latente), se encontró relación con la edad, el tipo de hospital de procedencia, la presencia o no de condiciones de bioseguridad en dicho centro y el área de desempeño de la actividad1, 5-9.
En nuestro país, en un trabajo que comprendió 15276 TS pertenecientes a 15 centros, la tasa de incidencia promedio de TB fue de 111.3/100 000 TS (33.8-583.3/100 000), es decir que los TS tuvieron 3.58 veces más riesgo que la población general (IC 95%: 2.40-5.33, p = 0.001). En relación con las medidas de bioseguridad, dos de cada tres pacientes internados no cumplían condiciones de aislamiento respiratorio ni contaban con sistema de extracción forzada de aire y uso de filtros HEPA10.
En nuestro hospital, durante el año 1997 se registraron cuatro casos de TB entre los profesionales de la salud, lo que motivó la puesta en marcha de un programa destinado a la prevención y tratamiento de TB en el ámbito intrahospitalario.
El objetivo del presente trabajo fue describir la problemática de la infección por TB en TS dando a conocer nuestra experiencia luego de diez años de trabajar en un programa de prevención y tratamiento de TB en TS en un Hospital General de Agudos de la Ciudad de Buenos Aires. Los objetivos de dicho programa fueron: 1) implementar acciones de educación para la salud dirigida al personal expuesto y no expuesto a TB, 2) pesquisar periódicamente al personal para detectar TS infectados con mayor riesgo de enfermar, 3) detectar precozmente casos de TB en TS para su tratamiento, y 4) efectuar acciones de control en los TS y los contactos.
Materiales y métodos
En un Hospital General de Agudos con 450 camas, 12 326 egresos por año y 65 egresos con diagnóstico de TB al año, se evaluaron entre 01/06/1998 y 01/06/2008, 1268 TS mediante 1539 registros. Se consultó el padrón actualizado del personal para determinar su adhesión a los relevamientos, y se clasificaron las áreas bajo estudio según su nivel de exposición en riesgo alto, intermedio y bajo, de acuerdo a lo sugerido por el Centro de Control de Enfermedades de Atlanta, EE.UU. (CDC)11.
Se completó un formulario de cada TS con los siguientes datos: edad, sexo, actividad desarrollada, área de trabajo, resultado de PPD, antecedentes personales que pudieran implicar factores de riesgo de enfermar, tabaquismo y resultados de radiología u otros exámenes complementarios. Cada trabajador recibió una dosis de PPD 2 UT (Lote 194 Instituto Carlos Malbrán, ANLIS) aplicada según la técnica de Mantoux, con lectura entre 48-72 horas y un valor de corte = 10 mm para considerar una reacción como significativa de infección por Mycobacterium tuberculosis. Tanto la aplicación como la lectura fueron realizadas por personal de enfermería que había realizado el curso para vacunadoras del Programa Ampliado de Inmunizaciones (PAI). Se consideró convertidor tuberculínico a aquel TS previamente negativo que dentro de los dos años presentó reacción al PPD de 10 mm o más11-14. Todo TS con viraje tuberculínico o infectado con otros factores de riesgo de enfermar, recibió isoniazida 5 mg/kg por un período no menor a 6 meses, luego de descartar enfermedad.
El Programa se estructuró sobre los tres niveles de control recomendados por los organismos internacionales15:
a) Primer nivel: administrativo, dirigido por el médico coordinador del Programa, realizó las recomendaciones escritas necesarias para su funcionamiento, esto es, sobre el diagnóstico precoz de TB y el tratamiento de los mismos en la modalidad supervisada, condiciones de internación adecuadas (control de flujos de aire, puertas cerradas) y evaluación periódica de TS de diferentes áreas y grupos de riesgo.
b) Segundo nivel: medidas de ingeniería sanitaria para el control ambiental, dirigidas a prevenir la diseminación disminuyendo la concentración de partículas infectantes. Abarcan la ventilación de salida local para controlar la fuente de infección, la ventilación general para diluir y remover el aire contaminado, el control de los flujos de aire desde habitaciones de aislamiento y la desinfección mediante filtros particulados de gran eficiencia (HEPA) y la irradiación de luz ultravioleta (UVGI).
En nuestro caso, las medidas comprendieron la ventilación de salida local para controlar la fuente de infección y la ventilación general para diluir el aire contaminado.
c) Tercer nivel: medidas de protección respiratoria personalizada, uso de respiradores de partículas de alta eficiencia en el personal expuesto.
Las acciones en educación para la salud para los TS incluyeron charlas y talleres cuyos objetivos, contenidos y actividades siguieron las recomendaciones internacionales en este tema11. Dichas acciones fueron coordinadas por el médico responsable del Programa. Las actividades fueron desarrolladas por un psicólogo y un antropólogo con experiencia en la pesquisa de contactos en comunidades cerradas, conocimiento sobre la aplicación de medidas de bioseguridad en TB y sobre las actitudes de los TS frente a casos de TB. Se abordaron diferentes aspectos, como los factores que facilitan la transmisión de TB en el ámbito intrahospitalario, el rol de las medidas de bioseguridad y el papel de las medidas de protección respiratoria personalizada. Se realizó también un simposio sobre el tema, dirigido tanto a la población expuesta como no expuesta.
Las acciones no educativas implementadas fueron divididas para su análisis en cinco grupos, ordenados cronológicamente:
Grupo 1: primer estudio de prevalencia de infección realizado en el año 1998. Comprendió las áreas de los Departamentos de Urgencia (Terapia Intensiva y Guardia Externa), Clínica Médica, Materno-Infantil, Cirugía y Departamento de Diagnóstico. Se evaluaron enfermeras, médicos, técnicos, bioquímicos, psicólogos, estudiantes, kinesiólogos, personal de mantenimiento, instrumentadoras, obstétricas y personal administrativo.
Grupo 1a: muestra desagregada de la anterior, grupo de TS con reacción negativa que aceptó repetir una dosis de PPD 2 UT tres meses después de finalizado el estudio de prevalencia. Participó personal de Laboratorio, Anatomía Patológica, Guardia Externa y Neumotisiología.
Grupo 2: se estudiaron TS en contacto con casos de TB abierta (n = 8 TS) diagnosticados durante el período de observación, a saber: Obstetricia (tres casos), Anatomía Patológica (un caso), Clínica Médica (un caso), Cirugía (un caso), Fonoaudiología (un caso) y Administración Central (un caso).
Grupo 3: segundo estudio de prevalencia de infección, realizado en 2008, sobre las mismas áreas evaluadas en 1998.
Grupo 4: realizado durante el año 2008, correspondió a TS de áreas no evaluadas en cortes 1 y 3, consideradas de bajo riesgo: Farmacia, Esterilización, Odontología, Urología, Traumatología, Otorrinolaringología, Oftalmología, Oncología, Terapia Radiante, Radiología, Stroke y Voluntariado.
Todos los TS de los estudios 1, 3 y 4 fueron incluidos en un algoritmo diseñado para pesquisa periódica de infección por TB en profesionales de la salud. Los TS del Grupo 2, fueron evaluados con una dosis de PPD 2 UT y radiografía de tórax.
Los datos se presentan como media ± desvío estándar para variables numéricas y porcentajes para variables categóricas. Para comparar proporciones en dos grupos o más grupos, se utilizó prueba de χ2. Para comparar medias en dos grupos se utilizó prueba t de Student para muestras independientes. En todos los casos se consideró significativa una p < 0.05. Los cálculos se realizaron con el sofware Statistics Stata 9.2 (Stata Corp., Texas 77845 USA).
Resultados
En la Tabla 1 se presentan los datos descriptivos de las muestras de TS analizadas.
TABLA 1.- Descripción de las muestras analizadas
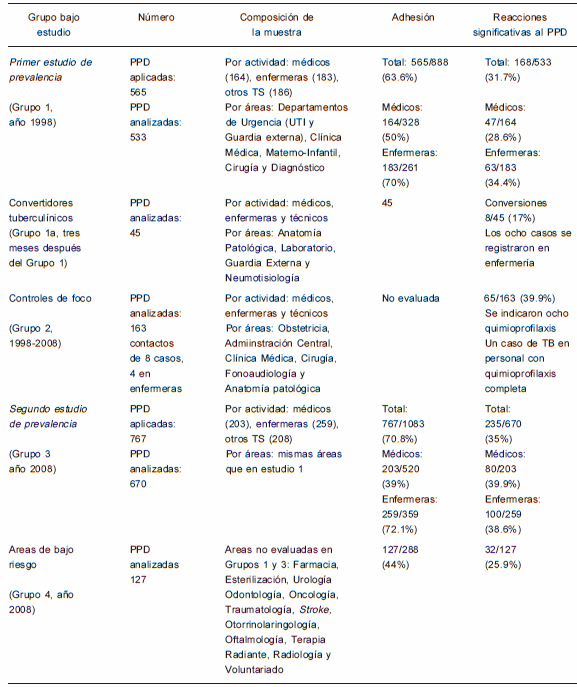
En 1998 (grupo 1), de un total de 888 TS en el padrón activo, se aplicaron 565 PPD (63.6%), y en 2008 (grupo 3), de un total de 1083 TS en el padrón activo se aplicaron 767 (70.8%). La diferencia fue estadísticamente significativa (p = 0.0008). Se descartaron 32 reacciones del grupo 1 por técnica inadecuada (6%) y 97 (14%) del grupo 3 se descartaron por la misma razón o por no haber concurrido los TS a su lectura. Finalmente, se analizaron los datos de 533 TS en el Grupo 1 y 670 en Grupo 3. La descripción y comparación de los Grupos 1 y 3 se resumen en la Tabla 2.
TABLA 2.- Comparación de resultados de estudios de prevalencia. Grupo 1 (año 1998) y Grupo 3 (año 2008)
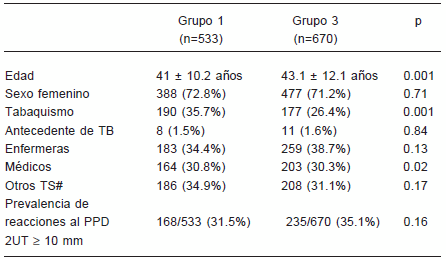
# Técnicos, bioquímicos, administrativos, etc.
La Fig. 1 muestra el algoritmo utilizado para la evaluación de los TS en ambos estudios de prevalencia.
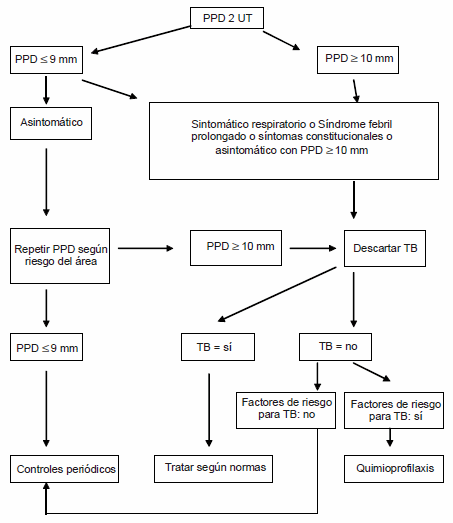
Fig. 1.- Algoritmo para relevamientos periódicos de prevalencia/incidencia de infección por tuberculosis en trabajadores de la salud.
Se solicitaron 168 radiografías de tórax en el Grupo 1 y 190 en el Grupo 3.
La adhesión a los controles de los médicos en ambos grupos fue menor a la respuesta de otros TS. En el Grupo 1 la adhesión de los médicos fue del 50%, 164 de los 328 del padrón realizaron el estudio; mientras que el 63.6% del resto de los TS (565/888) lo efectuaron (p = 0.000). De las 261 enfermeras del padrón en el Grupo 1, 183 (70%) respondieron, porcentaje que resultó significativamente superior al de los médicos (p = 0.008). Se observó una respuesta del 81.6% en técnicos-bioquímicos (62/76) del Grupo 1, porcentaje significativamente superior con respecto a los médicos (p = 0.002).
En el Grupo 3 la adhesión de los médicos fue del 39% (203/520) mientras que 767 de los 1083 (70.8%) de otros TS del padrón realizaron el control (p = 0.000).
En la Tabla 3 se muestra la composición de las muestras por áreas y el análisis comparativo de la prevalencia de infección entre Grupos 1 y 3.
Tabla 3.- Análisis comparativo de la prevalencia de infección TB en porcentaje, por áreas. Grupo 1 (año 1998) y Grupo 3 (año 2008)
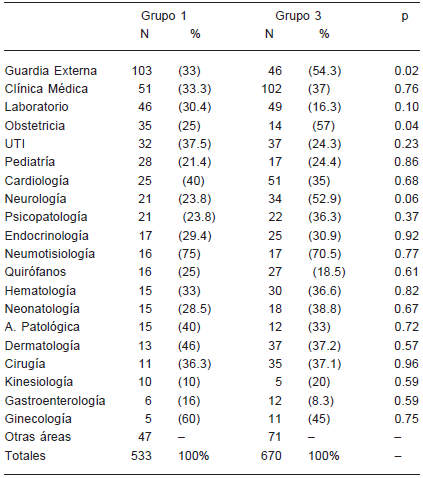
En la Fig. 2 se presenta la prevalencia de infección por actividad.
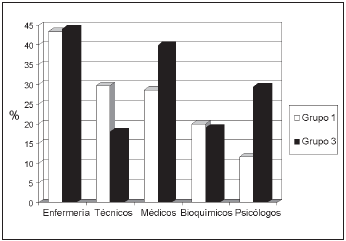
Fig. 2.- Prevalencia de infección por TB discriminada por actividad. Comparación entre Grupos 1 (n:565, 1998) y 3 (n:767, 2008).
Los médicos presentaron una variación de la prevalencia de infección por TB del 28.6% en el grupo 1, a 39.9% en el grupo 3 (p = 0.02).
De los 533 TS analizados en el grupo 1, 127 (23.8%) formaron parte del segundo estudio. Se decidió no realizar cálculos de incidencia por la baja representatividad de la muestra.
Se analizaron 45 TS en el grupo que repitió PPD a los tres meses del primer estudio de prevalencia (Grupo 1a) pertenecientes a las áreas de Laboratorio, Anatomía Patológica, Guardia Externa y Neumotisiología. El 70% eran mujeres (n = 31) con edad promedio de 39.3±10.2 años. Se detectaron ochos virajes tuberculínicos (17.8%), dos enfermeras de Neumotisiología y 6 enfermeras de Guardia Externa. En todos los casos se solicitó radiografía de tórax y se descartó TB. Las 8 enfermeras realizaron quimioprofilaxis con isoniazida al menos durante seis meses. Este hallazgo motivó intervenciones educativas en los sectores correspondientes, la provisión de respiradores de partículas de alta eficiencia (tipo N95) para el personal expuesto y supervisión del uso de los mismos por profesionales del Programa.
Se evaluaron 163 TS que estuvieron en contacto con 8 casos de TB en TS (Grupo 2) pertenecientes a las áreas de Anatomía Patológica, Obstetricia, Clínica Médica, Cirugía, Fonoaudiología y Administración Central. Los ocho casos, cuatro de los cuales fueron enfermeras, se trataron exitosamente con esquema de 4 drogas (isoniazida, rifampicina, pirazinamida y etambutol) durante 2 meses y rifampicina e isoniazida en la fase de mantenimiento hasta completar 6 meses de tratamiento.
El 86.7% de los 163 TS evaluados eran mujeres (n = 140) y la edad promedio fue de 42±12 años. El 39.9% presentó PPD positiva (n = 65) y se les realizó radiografías de tórax. No se detectaron casos nuevos de TB en los grupos evaluados. Se documentaron cinco conversiones tuberculínicas, todos en enfermeras, en las que se descartó enfermedad y se indicó quimioprofilaxis, con cumplimiento efectivo. Una de ellas desarrolló TB dos años después de haber completado el esquema.
Se evaluaron 127 TS de sectores con bajo riesgo, no evaluados previamente, de los 288 del padrón (44%) pertenecientes a las áreas de Farmacia, Esterilización, Odontología, Urología, Traumatología, Otorrinolaringología, Oftalmología, Oncología, Terapia Radiante, Radiología, Stroke y Voluntariado (Grupo 4). El 81% eran de sexo femenino (n = 81) y la edad promedio fue de 44.5±12 años. Se observó PPD positiva en 32 TS a quienes se les solicitó radiografías de tórax. La prevalencia de PPD positiva en el Grupo 4 fue de 25.9%, mientras que en el Grupo 2 (contactos directos de TS con TB en actividad) fue del 39.9% (p = 0.01).
Discusión
En nuestra experiencia, en los dos estudios de prevalencia realizados se alcanzó una respuesta a los relevamientos del 60 al 70%, lo que se inscribe dentro de lo observado en la bibliografía internacional16-19. Con referencia a la menor respuesta de los médicos, esta situación también se advierte en otras publicaciones16, 17, 20. Otros TS, como enfermeras, técnicos y bioquímicos, mostraron adhesiones del orden del 70 al 80%, lo que ameritaría un llamado a la reflexión en nuestros colegas médicos.
Con respecto a las tasas de prevalencia de infección por TB, se registraron tasas globales del 25% (en áreas de baja exposición, Grupo 4) al 40% (en contactos directos de TS con TB en actividad, Grupo 2), diferencia que resultó estadísticamente significativa. Tras un período de observación de 10 años, la prevalencia global de la infección en los cinco departamentos evaluados se mantuvo estable (31.7% a 35%). Sólo en Guardia Externa se registró una prevalencia de infección significativamente mayor en el último estudio. Dicho hallazgo se explicaría por la falta de medidas de control ambiental para pacientes internados con sospecha o confirmación de TB y en el uso discontinuo o inapropiado de respiradores de partículas por parte de los TS expuestos.
En una revisión reciente sobre países de bajo o intermedio ingreso per capita, Joshi y col. registran una media de 54% de prevalencia de TB en TS (IC 95%: 33- 79%)1. Debe mencionarse que, para una prevalencia de infección TB del 30% (como la que se observó en nuestro hospital), un corte de PPD = 10 mm tiene un valor predictivo del resultado positivo de 0.97, lo que hace de dicho corte un valor confiable para detectar infección por TB21.
En lo relativo a la prevalencia de la infección por actividad en ambos estudios de prevalencia, existen dos puntos de interés: el primero, el mayor porcentaje de infectados entre el personal de enfermería, y el segundo, un aumento significativo de médicos y psicólogos infectados en los últimos diez años. Entre enfermeras contactos de TS con TB, la prevalencia alcanzó el 54% y en ambos cortes se mantuvo por encima del 40%, valores que se repiten en otros trabajos procedentes de países con intermedia o alta prevalencia de la enfermedad1, 3, 7 10. El riesgo de infectarse se relacionaría más con la proximidad del contacto a la fuente contagiante que con el tiempo de exposición al mismo4, 7, 22, 23 . En una experiencia sobre la muestra del primer estudio de prevalencia, evaluamos por regresión logística multivariable de qué dependía que un TS presentara una reacción = 10 mm24. La actividad desempeñada y su área de desarrollo fueron las variables encontradas, aunque no se registró interacción entre ambas. Las enfermeras presentaron valores de PPD significativamente mayores que médicos y estudiantes, y un riesgo de infectarse también mayor con respecto a otros TS, riesgo que continuaba elevado aun si provenían de áreas catalogadas de bajo riesgo24.
Con relación al mayor porcentaje de médicos infectados en el segundo estudio de prevalencia, dicho hallazgo se podría relacionar con una mayor exposición de estos profesionales a fuentes infectantes con respecto a diez años atrás, sin que se observara en ellos el cumplimiento en tiempo y forma de medidas de protección respiratoria personalizada. No encontramos diferencias en otras variables como la edad o el tabaquismo que podrían influir en dicha prevalencia. Estos resultados sugerirían una vez más la necesidad de fomentar mediante acciones educativas la adhesión de los médicos a las medidas de bioseguridad disponibles.
En lo atinente al aumento de infección por TB entre psicólogos, creemos que esta situación podría explicarse por exposición ocasional a fuentes infectantes insospechadas como tales, ya que dichos profesionales no registraban contactos frecuentes y/o prolongados con pacientes con TB.
A partir del primer relevamiento, se registraron 8 virajes tuberculínicos en una muestra de 45 TS obtenida tres meses después de finalizado dicho estudio de prevalencia (Grupo 1a, año 1998). Los mismos se presentaron en seis enfermeras de la Guardia Externa y dos de Neumotisiología, lo que sugiere que habían estado expuestas a pacientes infecciosos durante ese período sin que mediaran medidas de bioseguridad adecuadas. Todos los TS cumplieron quimioprofilaxis y la situación motivó la provisión de respiradores de partículas de alta eficiencia para el personal potencialmente expuesto, el inicio de acciones educativas y la propuesta de aplicación de medidas de control ambiental.
Se observaron también 5 virajes tuberculínicos entre enfermeras del Grupo 2 pertenecientes al área de Obstetricia, que se sumaron a los tres casos de TB detectados entre sus compañeras en el lapso de un trienio. Se sospecha que los focos fueron pacientes bacilíferas no diagnosticadas de TB durante su atención en el embarazo. En este grupo de TS, las tres enfermeras con TB se trataron exitosamente y cinco recibieron quimioprofilaxis completa, aunque, llamativamente, una de ellas desarrolló TB pulmonar abierta dos años después.
La mayor debilidad de este trabajo radica en que sólo 127 de los 533 TS que formaron parte del primer estudio de prevalencia estuvieron en el segundo, por lo que la muestra resultó inaceptable para un cálculo de tasa de incidencia. La falta del recurso humano nos ha impedido realizar estos controles siguiendo la periodicidad sugerida por el CDC para obtener tasas de incidencias y/o tasas de conversión tuberculínica anuales. Según la bibliografía disponible, las tasas de conversión tuberculínica se encuentran entre 5% al 20% anual, pero pueden reducirse drásticamente si se optimizan las condiciones de bioseguridad para pacientes y TS1, 5, 20, 25-27. En Brasil, por ejemplo, para tasas de incidencia en la población general de 62/100 000, un reciente estudio multicéntrico muestra una prevalencia de infección TB en TS del 63.1% y una tasa de conversión tuberculínica del 10.7% anual6. Si bien la menor prevalencia de infección en TS observada en nuestra experiencia podría atribuirse a que el reactivo PPD usado en nuestro país (lote 194 del Instituto C. Malbrán) no es el mismo que el de referencia en Brasil y otros trabajos internacionales, esta hipótesis parece poco probable dado que el Instituto Malbrán prueba periódicamente el reactivo en uso. Además, la prevalencia de TB en Brasil es superior a la de la Argentina.
En cuanto a medidas de bioseguridad, aún al día de hoy no contamos en nuestro hospital con medidas de aislamiento respiratorio, sistemas de ventilación forzada o filtros HEPA, por lo que las medidas de protección respiratoria personalizada y las intervenciones educativas no están sostenidas por una política de bioseguridad definida.
Entre los logros de este Programa figuran la implementación y la aceptación por parte de los TS de intervenciones en diferentes niveles de Prevención. Esto es, prevención primaria en aquellos expuestos (educación para la salud y uso de protección respiratoria personalizada) y prevención secundaria en enfermos y TS infectados con mayor riesgo de enfermar (tratamiento y quimioprofilaxis en tiempo y forma, respectivamente).
Un segundo aspecto positivo de este trabajo lo constituye el considerable número de TS (más de 1200) incluidos en el Programa, así como el período de observación destinado a los mismos. Ambas características hacen de la presente experiencia, de acuerdo a la bibliografía actualmente disponible, una de las más completas realizada en nuestro país. El número de TS evaluados el último año permitiría, en un estudio longitudinal, la vigilancia epidemiológica sobre las tasas de incidencia y de conversión tuberculínica. Además, un tercio de la muestra total fue evaluada con radiografía de tórax, un examen complementario tan simple como necesario para una población con 30% de fumadores y alta exposición a infecciones respiratorias bajas.
En conclusión, el trabajo presenta los resultados de infección TB en TS en el marco de un programa interdisciplinario de prevención y tratamiento de la TB en el ámbito hospitalario, alertando sobre elevados porcentajes de infectados en la actividad enfermería, sobre el incremento en la frecuencia de infección TB en ciertos grupos como médicos y psicólogos y sobre la falta de una política sustentable en materia de bioseguridad para pacientes y TS. Asimismo, se recomienda fortalecer y sostener las intervenciones en Educación para la Salud que contribuyan a generar conciencia del riesgo de TB y la aplicación del tratamiento y quimioprofilaxis de la TB en tiempo y forma.
Agradecimientos: Los autores quieren agradecer a la Dra. Marina Khoury por su colaboración en el análisis estadístico, y a la Dra. Claudia L. Arguelles, del Instituto Carlos Malbrán, por su apoyo en el suministro del reactivo PPD 2 UT lote 194.
Conflictos de interés: Los autores no declaran conflicto de interés alguno.
1. Joshi R, Reingold AL, Menzies D, et al. Tuberculosis among Health Care Workers in low and middle income countries: a systematic review. PLOS MEDICINE 2006; 3: 2376-91. [ Links ]
2. Skodric V, Savic B, Jovanovic M, et al. Ocupational risk of Tuberculosis among Health Care Workers at the Institute for Pulmonary Diseases of Serbia. Int J Tuberc Lung Dis 2000; 9: 827-31. [ Links ]
3. Sotgiu G, Arbire AS, Cojocariu V, et al. High risk of Tuberculosis in Health Care Workers in Romania. Int J Tuberc Lung Dis 2008; 12: 606-11. [ Links ]
4. Hosoglu S, Tanrikulu AC, Dagli C, Akalin S. Tuberculosis among Health Care Workers in a short working period. Am J Infect Control 2005; 33: 23-6. [ Links ]
5. Ostrovsky Zeichner L, Rangel Frausto MS, García Romero E, Vázquez A, Ibarra MJ, León Rosales SP. Tuberculosis en los Trabajadores de la Salud: importancia de los programas de vigilancia y control. Salud Pública de México 2000; 42: 48-52. [ Links ]
6. Roth VR, Garret DO, Laserson KF, et al. A multicenter evaluation of tuberculin skin test positivity among Health Care Workers in Brazilian hospitals. Int J Tuberc Lung Dis 2005; 9: 1335-42. [ Links ]
7. Jiamjarasrangsi W, Hirunsuthikul N, Kamonratanakul R. Tuberculosis among Health Care Workers at King Chulalongkorn Memorial Hospital, 1988-2002. Int J Tuberc Lung Dis 2005; 11: 1253-8. [ Links ]
8. Mirtskhulava V, Kempker R, Shields KL, et al. Prevalence and risk factors for LTI among Health Care Workers in Georgia. Int J Tuberc Lung Dis 2008; 12: 513-9. [ Links ]
9. Alonso Echendue J, Granich RM, Laszlo A, et al. Ocupational transmission of M. tuberculosis in an university hospital in Lima, Peru. Clin Inf Dis 2001; 33: 589-96. [ Links ]
10. Palmero D, Alvarez R, Amigot B, et al. Tuberculosis en los Trabajadores de Salud de hospitales de la Argentina. Encuesta ALAT. Sociedad Iberoamericana de Información Científica. Colección Trabajos Distinguidos. Serie Medicina Respiratoria 2007; 1: 7-9. [ Links ]
11. Centers for Disease Control and Prevention. Guidelines for preventing the transmission of M. tuberculosis in health care facilities. CDC Recommendations and Reports, MMWR oct 1994; 43: 1-132. [ Links ]
12. American Thoracic Society. Diagnosis standards and classification of Tuberculosis. Am Rev Respir Dis; 142: 725-35. ATS/CDC Statement Committee on Latent Tuberculosis Infection Membership. Targetered Tuberculosis testing and treatment of latent tuberculosis infection. MMWR june 9 2000/49 (RR06): 1-54. [ Links ]
13. Programa Nacional de Control de Tuberculosis. Normas técnicas 2001. Ed. Ministerio de Salud de la Nación, VIGI+A Programa de Vigilancia de la Salud y Control de Enfermedades, República Argentina. [ Links ]
14. Caminero Luna, JA. Diagnóstico de la infección tuberculosa. Prueba de la tuberculina. En: Caminero Luna JA, Guía de la Tuberculosis para médicos especialistas. Unión Internacional contra la Tuberculosis y Enfermedades Respiratorias (UICTER) 2003, p 60-76. [ Links ]
15. Centers for Disease Control and Prevention. Guidelines for Preventing the Transmission of Mycobacterium tuberculosis in health-care settings, MMWR; 54: 1-89. [ Links ]
16. Lobue P, Catanzaro A. Effectiveness of a nosocomial tuberculosis control programme at an urban teaching hospital. Chest 1998; 113: 1184-9. [ Links ]
17. Chan J, Tabak J. Risk of tuberculosus infection among house staff in an urban teaching hospital. Southern Medical Journal 1985; 7: 1061-4. [ Links ]
18. Menzies R, Vissandjee B, Rocher I, St.Germain Y. The booster effect in two-step tuberculin testing among young adults in Montreal. Ann Intern Med. 1994; 120: 190-8. [ Links ]
19. Bock N, Metzger B, Tapia J, Blumberrg H. A tuberculin screening and isoniazid preventive therapy program in an inner-city population. Am J Resp Crit Care Med 1999; 159: 295-300. [ Links ]
20. Barret Connor E. The epidemiology of Tuberculosis in physicians. JAMA (5) 1979; 241: 33-8. [ Links ]
21. Rose DN, Schechter CB, Adler JJ. Interpretation of the tuberculin skin test. J Gern Inter Med 1995; 10: 635-42. [ Links ]
22. Craven R, Wenzel R, Atuk N. Minimizing tuberculosis risk to hospital personnel and students exposed to unsuspected disease. Ann Intern Med 1975; 82: 628-32. [ Links ]
23. Franchi A, Richeldi L, Parrinello G, Franco R. Room size is the major determinant for tuberculin conversion. Int Arch Occupational Envir Health 2007; 80: 533-8. [ Links ]
24. Gonzalez C, Jankilevich S, Sáenz C, Debanne S. Study of variables affecting tuberculin reactivity in health workers. Poster 1074 X International Congress of the European Respiratory Society, Florencia , Italia, 2000. [ Links ]
25. Yanai H, Limpakarnjanarat K, Uthaivoravit W, Mastro TD, Mori T, Tappero JW. Risk of Mycobacterium Tuberculosis infection among Health Care Workers, Chiang Rai, Thailand. Int J Tuberc Lung Dis 2003; 7: 36-45. [ Links ]
26. Dimitrova B, Hutchings A, Atun R et al. Increased risk of Tuberculosis in Samara Oblast, Russia: analysis of notification data. Int J Tuberc Lung Dis 2005; 9: 43-8. [ Links ]
27. Blumberg H, Sotir M, Erwin M, Bachman R, Schulman J. Risk of house staff tuberculin skin test conversion in an area with a high incidence of tuberculosis. Clin Infect Dis 1998; 27: 826-33. [ Links ]
Recibido: 29-1-2009
Aceptado: 5-8-2009














