Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión impresa ISSN 0025-7680
Medicina (B. Aires) vol.70 no.6 Ciudad Autónoma de Buenos Aires nov./dic. 2010
CASUÍSTICA
Esofagitis necrotizante aguda: Una entidad inusual
Silvana E. Pramparo1, Pablo M. Ruiz1, Rogelio Flores Valencia2, José Rodeyro (h)3
1Servicio de Clínica Médica,
2Servicio de Cirugía, Sector Endoscopia y Cirugía Percutánea;
3Servicio de Patología y Citodiagnóstico, Hospital Regional Río Gallegos
Dirección postal: Dra. Silvana E. Pramparo, Hamilton 530, 9400 Río Gallegos, Santa Cruz, Argentina Fax: (54- 02966)-420641 e-mail:silvapramparo@hotmail.com
Resumen
La esofagitis necrotizante aguda (ENA), también denominada esófago negro, es una rara enfermedad poco descripta en la literatura médica. Describimos el caso de un hombre de 80 años, con hemorragia digestiva alta quien desarrolló un esófago negro luego de un episodio de hipotensión. La necrosis fue confirmada histológicamente. Los pacientes se presentan con hematemesis y melena en más del 70% de los casos. Los hallazgos endoscópicos muestran una coloración negruzca de la mucosa esofágica. El diagnóstico se realiza con endoscopia y confirmación histológica. La mortalidad es alta (más del 50%) aunque relacionada a las enfermedades de base del paciente. Por último, podemos decir que la sospecha es muy importante en el diagnóstico de ENA, particularmente en pacientes ancianos con enfermedades asociadas y evidencia de hemorragia digestiva alta. En este trabajo describimos las características clínicas, endoscópicas e histopatológicas de un paciente con ENA.
Palabras clave: Necrosis esofágica aguda; Hemorragia digestiva alta; Esófago negro
Abstract
Acute esophageal necrosis: An unusual entity. Acute esophageal necrosis (AEN), also designated black esophagus, is a rare disorder that is poorly described in the medical literature. We present the case of an 80 years old man, with upper gastrointestinal bleeding who developed a black esophagus after hypotensive episodes. Necrosis was confirmed histologically. Hematemesis and melena are present in more than 70% of the cases. Endoscopic findings show black discoloration of the distal esophagus with proximal extension ending sharply at the gastroesophageal junction. Diagnosis is reached endoscopically with histological support. Mortality is high (up to 50%) even though related to the patient's underlying condition. Finally, we may say that to keep in mind the posibility of AEN is a key factor in its diagnosis, particularly in older patients with associated morbidity and evidence of upper gastrointestinal bleeding. In the present report we describe the clinical, endoscopic and histophatological characteristics of a patient with a diagnosis of AEN.
Key words: Acute esophageal necrosis; Upper gastrointestinal bleeding; Black esophagus
La esofagitis necrotizante aguda, también llamada esófago negro es una rara entidad sobre la cual se han informado muy pocos casos hasta la fecha. La descripción endoscópica de los dos primeros casos fue realizada recién en 1990 por Goldemberg et al. Se caracteriza por el hallazgo de una mucosa de coloración negruzca que afecta generalmente el tercio distal del esófago y termina abruptamente en la unión gastroesofágica. Si bien se asocia a una alta mortalidad no es necesariamente fatal.
El propósito de esta presentación es comunicar sobre esta causa poco usual de hemorragia disgestiva alta.
Caso clínico
Un hombre de 80 años de edad ingresó al hospital por un cuadro de 24 horas de evolución caracterizado por disfagia, hipo y vómitos en borra de café.
No tenía antecedentes de ingesta de cáusticos u otros agentes nocivos para la mucosa esofágica.
Tenía antecedentes de diabetes mellitus tipo 2 de 10 años de evolución mal controlada, hipertensión arterial, enfermedad vascular periférica, reemplazo valvular aórtico, tabaquismo y cataratas bilateral.
Al examen clínico se encontraba somnoliento, con temperatura axilar de 37 °C, presión arterial 90/50 mm Hg, pulso radial 120 por minuto, irregular. Tenía mucosas secas, primer ruido cardíaco variable, roncus aislados, abdomen blando con dolor difuso a la palpación profunda sin defensa, hipo perfusión en pierna izquierda sin flogosis, con isquemia en el cuarto y quinto dedo de pie izquierdo.
El laboratorio mostró: hematocrito 27%, hemoglobina 9 g/dl, glóbulos blancos 15.850/m3, plaquetas 200.000, tiempo de protrombina 51%,glucemia 914 mg/dl, urea 165 mg/dl, creatinina 2.87 mg/dl, sodio 110 mEq/l, potasio 4.12 mEq/dl, cloro 74.9 mEq/dl, cetonemia negativa, gases arteriales ph 7.39, pCO2 26 mm Hg, pO2 141 mm Hg, bicarbonato 16 mmol/l, saturación 99% con mascarilla, anión gap 19 mEq/l, hepatograma normal, albúmina 2.50 g/dl, eritrosedimentación 128 mm/hora. La radiografía de tórax no mostró alteraciones pulmonares, pero sí cardiomegalia grado II, el electrocardiograma evidenció fibrilación de alta respuesta ventricular y bloqueo completo de rama izquierda.
Se le realizó una video endoscopia digestiva alta, (Figs. 1 y 2) que mostró necrosis de la mucosa esofágica en toda su circunferencia desde los 23 a los 35 cm, extendiéndose proximalmente y con terminación abrupta en la unión gastroesofágica. Mucosa de coloración marrón oscuro y cubierta por exudado fibrino-necrótico, úlcera duodenal Forrest II. Se tomó biopsia de mucosa esofágica, (Fig. 3) la cual mostró necrosis de tipo isquémica del epitelio y corion con marcada estasis de los vasos submucosos, borrando la arquitectura normal; con taponamiento trombótico y ruptura del vaso con sangrado; desprendimiento del epitelio y necrosis en todo el espesor de la pared del órgano.
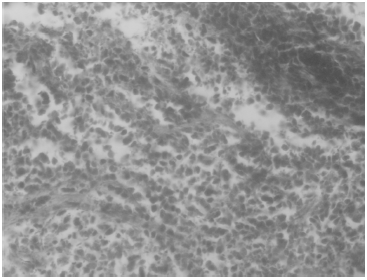
Fig. 1.- Fotomicrografías, biopsia de mucosa esofágica. Muestra necrosis de tipo isquémica.
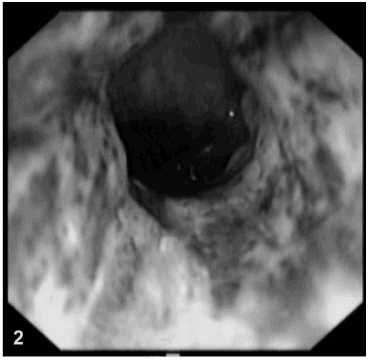
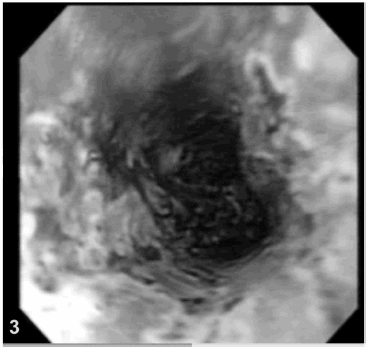
Figs. 2 y 3.- Se aprecia necrosis de la mucosa esofágica en toda la circunferencia. Cubierta con material fibrino-necrótico amarronado oscuro.
Se recibieron hemocultivo positivo para enterococcus faecalis, urocultivo negativo y cultivos de secreciones bronquiales negativos.
Se diagnosticó necrosis esofágica secundaria a shock hipovolémico, acidosis metabólica e isquemia arterial en pie izquierdo.
El paciente fue tratado con líquidos intravenosos, insulina, ampicilina y amikacina ajustado a clearence de creatinina y antibiograma, omeprazol endovenoso, sucralfato, nutrición enteral, heparina.
Presentó mejoría del estado de conciencia, normalización de la presión arterial, ritmo sinusal, normalización glucémica, recuperación de valores de la función renal. A la semana se repite la endoscopia digestiva alta, visualizándose mejoría de la mucosa esofágica, sin áreas de necrosis. A las 72 horas se constató progresión de la isquemia en pie izquierdo y sepsis. El paciente no autorizó la cirugía de amputación, evolucionó febril, soporoso y oligúrico. Falleció a los cuatro días.
Discusión
La esofagitis necrotizante aguda (ENA) también denominada esófago negro, es una enfermedad de descripción reciente. Hasta el año 2007 sólo se habían informado en la literatura médica 88 casos, de los cuales el 81.3% eran varones con una edad media de 67 años. Los dos primeros casos endoscópicos informados se publicaron en 19901, y definieron a esta entidad como la coloración oscura y difusa del esófago con los siguientes hallazgos en el procedimiento:
- Afección circunferencial del esófago con o sin exudados.
- Compromiso distal que se extiende proximalmente, pero con terminación abrupta en la unión gastroesofágica.
- Hallazgos histológicos uniformes con compromiso de mucosa y submucosa severo y difuso, sin células escamosas reconocibles, ocasionales fibras musculares desordenadas, hiperemia y escasos vasos trombosados sin un agente causal específico.
- Aparición del cuadro sin el antecedente de la ingesta de cáusticos u otros agentes lesivos para el esófago1, 2.
El diagnóstico se realiza por endoscopia digestiva alta en la cual se aprecian las características antes mencionadas; sin embargo, se debería tomar una muestra de biopsia para histología y realizar diagnósticos diferenciales. Si bien es rara la afectación esofágica transmural, la biopsia debería ser tomada con mucha precaución por el incremento del riesgo de perforación iatrogénica. A esta entidad se la debe diferenciar con: melanosis, como la observada en la esofagitis crónica, pseudomelanosis, melanoma, acantosis nigricans, ingesta de carbón y otros agentes corrosivos o cáusticos que provoquen necrosis esofágica3.
La epidemiología de esta enfermedad es escasa y confusa por varios motivos. En primer lugar existe muy poca literatura publicada por lo cual es una entidad poco conocida, y también por errores en el diagnóstico endoscópico con otras afecciones.
En el estudio realizado por Moreto y col5 se identificaron 10 casos en 80 000 endoscopias altas, y en el estudio de Augusto7 con 10 295 endoscopias se diagnosticó ENA en el 0.28%
La incidencia estimada en autopsias es de 10.3% y contrasta con la frecuencia descripta en endoscopias, menor de 0.3%.
Existen varias causas predisponentes, como edad avanzada, enfermedad cardiovascular, hipoproteinemia, insuficiencia renal, enfermedad hepática, estados de hipercoagulabilidad (anticuerpos anticardiolipinas, síndromes antifosfolipídicos, neoplasias). Causas infecciosas como herpes y citomegalovirus. Hiperglucemia, compromiso hemodinámico (hipotensión sostenida, shock, ruptura o disección aórtica), obstrucción al tracto de salida gástrico como vólvulos, vómitos severos luego de ingesta alcohólica. Cáncer, traumatismo por sonda nasogástrica y síndrome de Stevens-Johnson.
Se ha propuesto a la isquemia como patogénesis de la ENA, apoyado por el frecuente compromiso del tercio distal del esófago, segmento menos vascularizado y por los hallazgos histológicos altamente similares a los de la colitis isquémica.
Otros autores proponen un fenómeno patogénico en dos tiempos. En primer momento intervendría la isquemia, y posteriormente el reflujo de ácido y pepsina que exacerba y perpetúa la injuria local4. Es importante destacar que existe un estado de malnutrición, principalmente hipoproteinemia en un alto porcentaje de los casos informados, alcanzando hasta el 87.5%3-4.
La manifestación clínica más común de este cuadro es la hematemesis, vómitos en posos de café o melena5, 8, 9 .También pueden presentar epigastralgia, disfagia, vómitos, y síndrome anémico. La mortalidad es alta, llegando al 60%, pero no es necesariamente una enfermedad terminal. Los pacientes mueren por sus enfermedades comórbidas subyacentes y no por la extensión de la lesión esofágica9. Al repetirse la endoscopia a 48-72 horas de la primera se aprecia una regeneración de la mucosa esofágica.
La complicación más frecuente es la estenosis esofágica que ocurre en el 15% de los casos, la cual generalmente requiere dilatación. La mediastinitis y abscesos mediastinicos por ruptura esofágica secundaria a afección transmural es rara3, 5.
No existe tratamiento específico para la ENA. Se basa fundamentalmente en el tratamiento de las enfermedades de base, (condiciones predisponentes).
Se debe evitar la hipoperfusión sistémica para optimizar el flujo sanguíneo esofágico y reducir la injuria isquémica4, 5, 9. Es importante una hidratación adecuada y apoyo nutricional. Se recomienda reposo intestinal las primeras 24-48 horas. La sonda nasogástrica está recomendada si hay obstrucción de salida gástrica o vómitos persistentes3.
Se indica omeprazol a altas dosis para suprimir la secreción ácida y en cuanto se observe tolerancia a la ingesta oral, el uso de sucralfato como citoprotector de la mucosa esofágica al ligar la pepsina y estimular la secreción mucosa4, 6, 7.
El uso de antibióticos debe ser individualizado según el foco séptico, y no se recomienda de rutina3.
Para finalizar, se debe pensar en ENA en pacientes añosos, con múltiples enfermedades y clínica de hemorragia digestiva alta.
Conflictos de interés: No existen conflictos financieros o personales.
1. Goldenberg SP, Win SL, Marignani P. Acute necrotizing esophagitis. Gastroenterology 1990; 98: 493-6. [ Links ]
2. Castaño Llano R, Khalil O, Cárdenas Vázquez A. El esófago negro: ¿Patología infrecuente o desconocida? Rev Col Gastroenterol 2006; 21: 62-6. [ Links ]
3. Julián Gómez L, Barrio J, Atienza R, et al. Acute esophageal necrosis. An underdiagnosed disease. Rev. Esp Enferm Dig 2008; 100: 701-5. [ Links ]
4. Fernández G, Salomon S, Curti A, et al. Esófago negro en una anciana con melena. http://revista.medicina.edu.ar/vol02_01/09/indexphp. Consultado el 15/05/2010. [ Links ]
5. Moreto M, Ojembarrena E, Zaballa M, et al. Idiopathic acute esophageal necrosis: not necessarily a terminal event. Endoscopy 1993; 5: 534-8. [ Links ]
6. Glustein Daniel E. ¿Qué es el esófago negro? http://www.smiba.org.ar/med_interna/vol_04_2008/04_04.index.htm. Consultado el 08/05/2010. [ Links ]
7. Augusto F, Fernandes V, Cremers M, et al. Acute necrotizing esophagitis: a large retrospective case series. Endoscopy 2004; 5: 411-5. [ Links ]
8. Gurvits GE, Shapsis A, Lau N, et al. Acute esophageal necrosis: a rare syndrome. J Gastroenterol 2007; 42(1): 29-38. [ Links ]
9. Ramos R, Mascarenhas J, Duarte P, et al. Acute esophageal necrosis: a retrospective case series. Rev Esp Enferm Dig 2008; 100: 583-5. [ Links ]
Recibido: 15-3-2010
Aceptado: 26-7-2010














