Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Medicina (Buenos Aires)
Print version ISSN 0025-7680
Medicina (B. Aires) vol.73 no.2 Ciudad Autónoma de Buenos Aires Apr. 2013
ARTÍCULO ORIGINAL
Factores asociados y consecuencias clínicas de la anemia post trasplante renal
Mónica Freiberg1, Carlos Chiurchiu2, Raúl Capra1, Andrea Eckhardt1, Jorge de la Fuente2, Walter Douthat2, Javier de Arteaga2, Pablo U. Massari2
1Laboratorio de Hematología, Servicio de Bioquímica Clínica,
2Servicio de Nefrología y Programa de Trasplantes Renales, Hospital Privado, Centro Médico de Córdoba, Fundación Nefrológica de Córdoba
Dirección postal: Bioq. Mónica Freiberg, Hospital Privado Centro Médico de Córdoba, Av. Naciones Unidas 346, 5016 Córdoba, Argentina
Fax: (54-351) 468-8881 e-mail: monica.freiberg@hospitalprivadosa.com.ar
Resumen
Un porcentaje considerable de pacientes presentan anemia post trasplante renal. Su origen es multifactorial y sus principales etiologías dependen de la etapa post trasplante que se considere. Estudiamos en un grupo de 134 pacientes los factores asociados con anemia tardía (6 meses post trasplante) y sus implicaciones clínicas a mediano plazo. En el análisis de regresión múltiple, la duración de la oliguria post trasplante y el número de episodios de rechazo fueron las variables significativamente asociadas con esta complicación. La supervivencia del órgano mostró una diferencia significativa a los 36 meses entre los grupos (83% en los anémicos versus 96% de los no anémicos p < 0.01). No observamos diferencias en mortalidad o eventos cardiovasculares. Concluimos que la presencia de anemia al sexto mes post trasplante renal está independiente y significativamente asociada con factores que condicionan la masa renal funcionante que explicarían además la menor supervivencia del injerto renal observada en estos pacientes.
Palabras clave: Anemia post trasplante renal; Función renal; Supervivencia del injerto
Abstract
Associated factors and clinical implications of post transplant renal anemia. A considerable percentage of patients exhibit anemia post kidney transplant. Its origin is multifactorial and the main causes involved depend on the post transplant period considered. We studied in a group of 134 consecutive patients the associated factors and the clinical implications of "late anemia" (6 months post transplant). Multiple regression analysis showed that post transplant oliguria and acute rejection episodes were significantly associated with anemia. Graft survival at 36 months was significantly reduced in the anemic group (83 % versus 96%, p < 0.01). No differences in patients survival or rate of cardiovascular events were observed. We concluded that anemia at 6 months post transplant is independently and significantly associated with events that reduced functioning renal mass and kidney survival.
Key words: Renal post transplantation anemia; Delayed graft function; Graft survival
El trasplante renal (TxR) es considerado el tratamiento de elección para pacientes con insuficiencia renal crónica. En los últimos años, la supervivencia del paciente alcanza más del 95% y la del órgano supera el 90% al año post TxR, llevando a los pacientes a una mejor calidad y expectativa de vida comparada con aquellos que permanecen en hemodiálisis o diálisis peritoneal1.
No obstante ello, la mejoría en la calidad de vida en la etapa post trasplante puede ser afectada por factores tales como los efectos colaterales de la terapia inmunosupresora crónica, una función renal subóptima a la que se puede agregar anemia persistente o de novo. A pesar que la hemoglobina (Hb) suele mayoritariamente elevarse luego del trasplante, un porcentaje considerable de pacientes presentan esta complicación2.
En los últimos años se han desarrollado estudios ad hoc sobre prevalencia y relevancia clínica de la anemia post trasplante (APT), ya que en el pasado a los pacientes con TxR se los consideraba similares a aquellos con insuficiencia renal crónica prediálisis, y se extrapolaba la evidencia disponible en estos pacientes a aquellos con TxR. Sin embargo, ciertas condiciones tales como el uso de medicación inmunosupresora, el estado inflamatorio provocado por infecciones y la respuesta inmune hacia aloantígenos, hace que dicha extrapolación no sea aplicable. Por todo ello, parece esencial establecer evidencias directamente en la población trasplantada renal3.
El riesgo de desarrollar o empeorar una anemia preexistente puede surgir en los primeros meses post trasplante y también en el largo plazo. Por lo tanto, en la evaluación de la anemia de estos pacientes es importante distinguir entre anemia precoz o tardía, ya que esto contribuye a identificar diferentes etiologías y por ende orientar hacia un manejo diferenciado. La APT precoz aparece en el periodo post trasplante cercano (antes de los seis meses) y es debida principalmente a pérdidas sanguíneas, retraso en la función del injerto con insuficiente generación de eritropoyetina, déficit de hierro, infecciones, rechazo y drogas que inhiben la eritropoyesis medular4, 5. La APT tardía (luego de los seis meses), ha sido atribuida a disfunción renal crónica, drogas inmunosupresoras, agentes antivirales, infecciones y al uso de inhibidores de la enzima convertidora de angiotensina (IECAs) o antagonistas de los receptores de la angiotensina II (ARA II)4, 6.
Las implicaciones clínicas de la APT se relacionan con su probable nexo con la enfermedad cardiovascular, siendo esta la principal causa de muerte post trasplante tanto en el periodo inmediato como a largo plazo7. La anemia favorece el desarrollo de hipertrofia ventricular izquierda y falla cardiaca congestiva, la cual contribuiría a mayor mortalidad como consecuencia de eventos cardiovasculares7, 8. Esto explicaría las comunicaciones que señalan a la anemia como un predictor significativo de mortalidad como así también de falla a largo plazo del órgano implantado9,10.
Los datos sobre prevalencia de APT varían en función de la definición de anemia que se use. La más extendida en la mayoría de los estudios es la establecida en 1964 por la Organización Mundial de la Salud y que posteriormente fue adoptada por la Sociedad Americana de Trasplantes en 2001, que define como anemia a la concentración de Hb < 12 g/dl en mujeres y < 13 g/dl en varones. Algunos autores consideran otras definiciones basándose en las recomendaciones de las guías de la National Kidney Foundation, Kidney Disease Outcomes Quality Initiative (KDOQI) y la European Best Practice, que utilizan el punto de corte de Hb 11 g/dl como indicación de inicio de tratamiento con agentes estimuladores de eritropoyesis11, 12. En nuestro país, aproximadamente el 42.5% de los pacientes trasplantados presentan anemia crónica13, por lo tanto resulta de gran interés clínico conocer los factores asociados a la APT y evaluar si la misma afecta de forma significativa el resultado del trasplante a mediano plazo. Por otro lado, es bien conocido que la APT es multifactorial y poco se ha estudiado sobre la relación entre los índices hematimétricos y el tipo de anemia que ellos presentan14-16, por lo que resulta de interés también analizar si estos índices aportan datos relevantes en este tipo de pacientes.
El objetivo del presente trabajo fue examinar en una cohorte de pacientes trasplantados renales, cuáles son los factores asociados a la APT tardía y sus implicaciones clínicas a mediano plazo.
Materiales y métodos
Se realizó un estudio de cohorte retrospectivo en el que se incluyeron 134 pacientes que recibieron consecutivamente un trasplante renal en el Hospital Privado-Centro Médico de Córdoba entre los años 2001 y 2004, con un seguimiento medio post TxR de 4.5 ± 1.5 años. Se excluyeron aquellos pacientes que fallecieron o perdieron el órgano antes de los seis meses post TxR.
Se consideró como anémicos a aquellos pacientes con una Hb < 11 g/dl a los seis meses post trasplante9-12. Se recolectaron los siguientes datos pre TxR: edad, sexo, causa de IRC, tipo y duración de diálisis pre-TxR, Hb al momento del TxR, compatibilidad HLA con el donante, edad y tipo de donante (vivo o cadavérico) e isquemia fría para los que recibieron órgano cadavérico. En el período post-TxR, se estudiaron los valores de Hb a los 3, 6 y 12 meses post-TxR, creatinina sérica al alta, a los 3, 6 y cada 12 meses luego del TxR, presencia de retardo en la función del injerto (días de oliguria post TxR), episodios de rechazo agudo (comprobados por biopsia), hipertensión arterial, diabetes, régimen de inmunosupresores, uso de hipotensores, hipolipemiantes, eventos cardiovasculares e infecciones post TxR, supervivencia del injerto y del paciente a los 36 meses postTxR.
También se recolectaron los siguientes índices hematimétricos a los 3 meses post- TxR: volumen corpuscular medio (VCM), hemoglobina corpuscular media (HCM), concentración de hemoglobina corpuscular media (CHCM) y ancho de distribución eritrocitaria (ADE).
Para el análisis de comparación de variables continuas entre los dos grupos (con o sin APT), se utilizó test t para muestras independientes o Mann-Whitney según prueba de normalidad, y test de Chi cuadrado para comparar diferencias en variables discretas. La supervivencia del paciente al ingerto, se analizó con curvas de Kaplan-Meier y las diferencias se compararon según test Log Rank. Los factores que fueron significativamente diferentes entre los grupos y que estuvieron asociados a APT, fueron sometidos a un análisis de regresión simple y múltiple considerando a una p ‹ 0.05 como significativa. El análisis estadístico se realizó con el programa Stat View Version 4.53 y MedCalc.
Resultados
La Hb pre TxR media fue de 9.9 ± 0.3 g/dl. El 68.6% (n = 92) tenían una Hb < 11 g/dl al momento del TxR. A los seis meses post TxR 21.6% (n = 29) presentaban APT. No hubo diferencias significativas entre los pacientes con o sin APT a los 6 meses en relación a edad, sexo, duración de diálisis, Hb pre TxR, tipo de donante, número de miss match HLA, presencia de diabetes hipertensión arterial y uso de IECAs/ARAII. Todos recibieron un régimen inmunosupresor homogéneo. Las variables que resultaron significativamente asociadas a APT fueron: días de oliguria post trasplante, incidencia de episodios de rechazo agudo, creatinina al alta, edad de los donantes y los índices hematimétricos VCM, HCM, CHCM Y ADE determinados a los tres meses post trasplante (Tabla 1). La duración de la oliguria post-trasplante y el número de episodios de rechazo fueron las únicas variables que resultaron significativamente asociadas con APT al sexto mes en el análisis de regresión múltiple (Tabla 2).
TABLA 1.- Comparación de variables en pacientes con y sin APT (Hb < 11 g/dl)

APT, anemia post trasplante; F/M, femenino/masculino; IC, intervalo de confianza; Hb, hemoglobina; TxR, trasplante renal; V/C, vivo/cadavérico; HLA, antígenos de histocompatibilidad; DBT, diabetes; IECA, inhibidores de la enzima convertidora de angiotensina; HTA, hipertensión arterial; VCM, volumen corpuscular medio; HCM, hemoglobina corpuscular media; CHCM, concentración de hemoglobina corpuscular media; ADE, ancho de distribución eritrocitaria
TABLA 2.- Regresión múltiple de las variables asociadas con APT
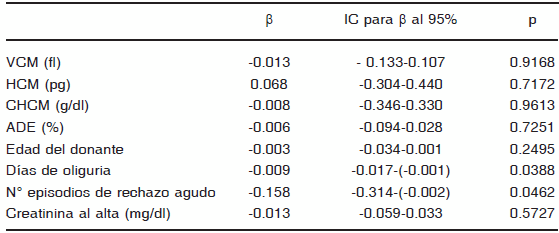
IC: intervalo de confianza
De los 134 pacientes trasplantados, 78 recibieron un órgano cadavérico con una isquemia fría promedio de 21.2 ± 9.1 horas. De éstos,18 pertenecían al grupo de los anémicos y tuvieron una isquemia fría promedio de 21.3 ± 9.8 horas, mientras que el resto pertenecían al grupo de los no anémicos con una isquemia fría de 21.1 ± 8.9 horas (p > 0.9).
La supervivencia del órgano mostró una diferencia significativa a los 36 meses entre los grupos (83% en los anémicos vs. 96 % de los no anémicos) (logrank: p < 0.01). (Fig. 1). La supervivencia de los pacientes (100% vs. 97%) y la incidencia de eventos cardiovasculares (3.0% vs. 3.8%) no mostró diferencias significativas entre grupos.

Fig. 1.- Supervivencia del injerto según presencia de APT.
Discusión
Nuestra serie muestra de manera clara que la presencia de anemia al momento del trasplante renal es un evento altamente prevalente en nuestro medio y un porcentaje importante de estos pacientes permanecen anémicos a los seis meses post TxR, etapa donde la mayor parte de los eventos agudos de la etapa peritrasplante han sido superados. Nuestros datos evidencian que la presencia de APT (Hb < 11 g/dl a los 6 meses post TxR) se asocia con aquellas condiciones clínicas que limitan la masa renal funcionante tanto en sus funciones excretoras como endócrinas. Entre ellas, los días de oliguria post trasplante, la mayor incidencia de episodios de rechazo agudo, la menor función renal al alta y la mayor edad de los donantes. Se conoce que todos estos factores influyen en la menor supervivencia del injerto al afectar negativamente la masa nefronal, y por igual razón consideramos que contribuyen en el desarrollo de APT tardía.
Estas observaciones han sido previamente comunicadas en series retrospectivas10, 17 y prospectivas9 en donde la APT se asoció con mayor incidencia de episodios de rechazo agudo y menor supervivencia del paciente e injerto. En nuestra serie no encontramos diferencias en la supervivencia del paciente, lo que puede explicarse por el tamaño de la muestra, el tiempo de seguimiento y la exclusión en el estudio de aquellos pacientes fallecidos en los primeros seis meses post TxR .
En nuestro programa de trasplantes es frecuente la utilización de órganos provenientes de donantes con criterios expandidos (principalmente añosos), con isquemia fría prolongada y consecuente oliguria post trasplante, ambas condiciones permitieron en nuestra serie explorar el modo en que estas variables inciden en el desarrollo de APT. Es por ello, que en nuestro análisis consideramos los días de oliguria post trasplante como la variable que mejor refleja la consecuencia de esta problemática. Al igual que en otras series10 detectamos una asociación directa y significativa entre ellos, lo que permite especular causalidad entre estos factores y la APT diagnosticada al sexto mes post TxR.
Los valores de creatinina al alta no resultaron significativamente asociados a APT en el modelo de regresión múltiple. Esto podría deberse a una limitación en el poder estadístico de la muestra o a que estos valores no representan aun en esta etapa tan cercana al trasplante, la definitiva función renal alcanzada por el órgano a lo largo de los seis meses post trasplante en los dos grupos de pacientes.
No detectamos mayor número de eventos cardiovasculares en los pacientes anémicos como fue citado en otros trabajos7, 8; nuevamente esto podría explicarse por las características del estudio y la baja tasa de eventos registrados en general, lo que no proporcionó el poder suficiente para encontrar diferencias.
La alteración en el VCM y la HCM fue descripta previamente en modelos univariados como variables asociadas al desarrollo de anemia a los 12 meses post TxR15. En nuestra serie, el estudio a los 3 meses post trasplante de los índices hematimétricos entre los dos grupos -anémicos versus no anémicos- mostró que si bien el VCM, la HCM, la CHCM y el ADE se encontraron dentro de valores normales, fueron significativamente diferentes entre grupos, con valores menores en la población anémica de los tres primeros índices, mientras que el ADE mostró valores ligeramente superiores en el grupo anémico. Esta diferencia en los índices, podría estar indicando distinto grado de alteración en el metabolismo del hierro entre ambos grupos. Dicha hipótesis no pudo ser confirmada al no disponerse de determinaciones seriadas del perfil ferrocinético de los pacientes.
El porcentaje de glóbulos rojos hipocrómicos fue descripto previamente como un factor de riesgo independiente para mortalidad16, mientras que los otros parámetros del perfil ferrocinético o la concentración de Hb no pudieron ser asociados con dicho riesgo. En nuestro trabajo, el análisis de regresión múltiple no mostró asociación significativa entre los índices hematimétricos estudiados y los resultados obtenidos post trasplante.
Concluimos que la presencia de anemia al sexto mes post Tx, está independiente y significativamente asociada con factores que condicionan la masa renal funcionante, tales como la severidad del retraso en la función inicial del injerto y la incidencia de episodios de rechazo que explicarían además la menor supervivencia del injerto renal observada en estos pacientes. Un estudio prospectivo permitiría confirmar estos hallazgos y también evaluar los beneficios de la corrección de la APT mediante agentes estimulantes de la eritropoyesis.
Conflictos de interés: los autores declaran no poseer conflictos de interés relacionados con el presente trabajo.
1. US Renal Data System. USRDS 2001 Annual Report. Bethseda, MD: National Institute of Heart, 2001. En: http://www.usrds.org/atlas.htm; consultado el 15/3/12. [ Links ]
2. Muirhead N. Erythropoietin and renal transplantation. Kidney Int Suppl 1999; 69: S86-S92. [ Links ]
3. Winkelmayer WC, Chandraker A. Post-transplantation anemia: Management and rationale. Clin J Am Soc Nephrol 2008; 3: S49-S55. [ Links ]
4. Shah N, Al-Khoury S, Afzali B, et al. Post-transplantation anemia in adult renal allograft recipients: Prevalence and predictors. Transplantation 2006; 81: 1112-8. [ Links ]
5. Goch J, Birgegård G, Wikström B, Tufveson G, Danielson BG. Serum erythropoietin levels in the immediate kidney-post-transplant period. Nephron 1992; 60: 30-4. [ Links ]
6. Yorgin PD, Scandling JD, Belson A, Sanchez J, Alexander SR, Andreoni KA. Late post-transplant anemia in adult renal transplant recipients. An under- recognized problem? Am J Transplant 2002; 2: 429-35. [ Links ]
7. Ponticelli C, Villa M. Role of anemia in cardiovascular mortality and morbidity in transplant patients. Nephrol Dial Transplant 2002; 17: 41-6. [ Links ]
8. Rigatto C, Foley R, Jeffery J, Negrijn C, Tribula C, Parfrey P. Electrocardiographic left ventricular hypertrophy in renal transplant recipients: Prognostic value and impact of blood pressure and anemia. J Am Soc Nephrol 2003; 14: 462-8. [ Links ]
9. Molnar MZ, Czira M, Ambrus C, et al. Anemia is associated with mortality in kidney-transplanted patients- a prospective cohort study. Am J Transplant 2007; 7: 818-24. [ Links ]
10. Chhabra D, Grafals M, Skaro AI, Parker M, Gallon L. Impact of anemia after renal transplantation on patient and graft survival and on rate of acute rejection. Clin J Am Soc Nephrol 2008; 3: 1168-74. [ Links ]
11. National Kidney Foundation - KDOQI clinical practice guidelines and clinical practice recommendations for anemia in chronic kidney disease, 2007 update of hemoglobin target. Am J Kidney Dis 2007; 50: 477-512. [ Links ]
12. Revised European best practice guidelines for the management of anaemia in patients with chronic renal failure. Section III: Treatment of renal anaemia. Nephrol Dial Transplant 2004; 19: 16-31. [ Links ]
13. Petrone H, Arriola M, Re L, et al. Comité Renal de la Sociedad Argentina de Trasplantes: National survey of anemia prevalence after kidney transplantation in Argentina. Transplant Proc 2010; 42: 288-90. [ Links ]
14. Winkelmayer WC, Kewalramani R, Rutstein M, Gabardi S, Vonvisger T, Chandraker A. Pharmacoepidemiology of anemia in kidney transplant recipients. J Am Soc Nephrol 2004; 15: 1347-52. [ Links ]
15. Turkowski-Duhem A, Kamar N, Cointault O, et al. Predictive factors of anemia within the first year post renal transplant. Transplantation 2005; 80: 903-9. [ Links ]
16. Winkelmayer WC, Lorenz M, Kramar R, Hörl WH, Sunder-Plassmann G. Percentage of hypochromic red blood cells is an independent risk factor for mortality in kidney transplant recipients. Am J Transplant 2004; 4: 2075-81. [ Links ]
17. Jones H, Talwar M, Nogueira JM, et al. Anemia after kidney transplantation; its prevalence, risk factors, and independent association with graft and patient survival: a time-varying analysis. Transplantation 2012; 93: 923-8. [ Links ]
Recibido: 1-VI-2012
Aceptado: 3-XII-2012














