Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Medicina (Buenos Aires)
Print version ISSN 0025-7680
Medicina (B. Aires) vol.73 no.4 Ciudad Autónoma de Buenos Aires July/Aug. 2013
CASUÍSTICA
Hipoglucemia inducida por carcinoma adrenal
Jimena Soutelo, Melina Saban, Florencia Borghi Torzillo, Ruben Lutfi, Mariela Leal Reyna
Servicio de Endocrinología, Complejo Médico Churruca-Visca, Buenos Aires
Dirección postal: Dra. Jimena Soutelo, Servicio de Endocrinología, Complejo Médico Churruca-Visca, Uspallata 3400, 1437 Buenos Aires, Argentina
Fax: (54-11) 4912-1258 e-mail: jimesoutelo@arnet.com.ar
Resumen El carcinoma suprarrenal es una neoplasia maligna infrecuente y de mal pronóstico. La presentación clínica más común es originada por la producción hormonal excesiva, mientras que el desarrollo de hipoglucemia sintomática es excepcional. Presentamos el caso de una mujer de 37 años que ingresó al hospital por síntomas de hipoglucemias graves, hipertensión arterial, hipopotasemia y amenorrea secundaria. En el laboratorio se halló hipoglucemia con insulina inhibida y niveles de andrógenos en rango tumoral. La tomografía computarizada (TC) de abdomen y pelvis mostró voluminosa formación heterogénea de aspecto sólido sin plano de clivaje con respecto al parénquima hepático e intenso realce con contraste. Luego de la extirpación de la masa retroperitoneal, evolucionó con valores de glucemia y potasemia normales, estabilizó la presión arterial y recuperó los ciclos menstruales.
Palabras clave: Carcinoma adrenal; Hipoglucemia; Factor de crecimiento insulino-simil II (IGFII)
Abstract
Adrenal carcinoma induced hypoglycemia. Adrenal carcinoma is a rare malignancy of poor prognosis. The most common clinical presentation is secondary to hormone production, while the development of symptomatic hypoglycemia is exceptional. We report the case of a 37 year old-woman admitted to hospital with severe hypoglycemia, hypertension, hypokalemia and amenorrhea. In the laboratory we found hypoglycemia, with low insulin levels, and androgen levels in tumor range. CT of abdomen and pelvis showed a heterogeneous lesion of solid appearance without a cleavage plane relative to liver parenchyma, and intense contrast enhancement. Retroperitoneal mass was removed, and the patient evolved without complications, blood glucose and potassium were normalized, blood pressure stabilized and menstrual cycles recovered.
Key words: Adrenal carcinoma; Hypoglycemia; Insulin-like growth factor II (IGFII)
El carcinoma suprarrenal, es una neoplasia maligna infrecuente y de mal pronóstico. Su incidencia es de 1 a 2 casos por millón de habitantes por año1. La edad promedio de presentación es 45 años, aunque puede manifestarse en cualquier edad exhibiendo una curva bimodal, con aparición antes de los 5 años y durante la cuarta y quinta décadas de vida. La presentación clínica más usual se debe a producción hormonal desmesurada de cortisol y/o andrógenos y, menos frecuentemente, de estrógenos o mineralocorticoides2.
Hipoglucemia se define como una glucemia inferior a 60 mg/dl y clínicamente por la tríada de Whipple: signos y síntomas de hipoglucemia que revierten con glucosa oral o alimentos. La etiología puede dividirse en 3 grandes grupos: hipersecreción de insulina o péptidos relacionados con la misma, incremento en la utilización periférica de glucosa y falla en las hormonas contrarreguladoras. Excluyendo al insulinoma, la hipoglucemia asociada con tumor, es ocasionada por la producción del factor de crecimiento insulino símil tipo II (IGF-II) en neoplasias reconocidas como tumores de células no islotes (NICTH)3.
Caso clínico
Una mujer de 37 años de edad ingresó al servicio de Clínica Médica con deterioro del sensorio secundario a hipoglucemia grave e hipokalemia moderada. Refirió como antecedentes: menarca a los 13 años, una hija sana de 8 años y haber recibido tratamiento con anticonceptivos orales por hirsutismo y acné durante 6 meses, que suspendió 3 meses antes de su internación, hallándose desde entonces con amenorrea. Al examen físico se presentó adelgazada; peso: 39 kg, talla 1.55m, IMC: 16.25 kg/m2, presión arterial 180/100 mm/Hg sin hipotensión arterial ni taquicardia ortostática y score de Ferriman Gallwey < 5. La exploración bioquímica descartó embarazo y confirmó la presencia de hipoglucemia hipoinsulínica asociada a hipogonadismo hipogonadotrófico, hiperandrogenismo y falta de supresión del cortisol plasmático con de dexametasona. Glucemia: 40 mg/dl (valor normal: VN: 70-110), potasio: 2 meq/l (VN 3-5.5), insulina: < 1 µIU/ml (VN: 2-14), péptido C: < 0.11 ng/ml (VN: 0.8-4) , FSH: < 0.20 mUI/ml(VN: 1.1-11.6), LH: < 0.20 mUI/ml (VN: 3-14.4), E2: < 20 pg/ml (VN: 30-300), testosterona total: 7.8 ng/ml (VN: 0.40-1.2), 17-OH progesterona: 49.40 ng/ml (VN: < 2), ß-HCG negativo, androstenodiona: 8.10 ng/ml (VN: 0.30-3.5), DHEAS: 9670 ng/ml (VN: 350-4300), IGF1: 40.2 ng/ml (VN: 95-285), IGFBP3: 0.4 mg/l (VN: 2-4), cortisol basal: 28.3 µg/ml (VN: 6-19), cortisol libre urinario: 102 µg/24 h (VN: 21-111), prueba de supresión con 1 mg de dexametasona vía oral: 21.1 µg/ml (VN: 3-5) y con 8 mg: inhibición menor de 50%, 5-OH indolacético y catecolaminas urinarias, actividad de renina, aldosterona sérica y las restantes determinaciones bioquímicas se encontraron dentro de los parámetros normales. La ecografía transvaginal fue normal. La tomografía computarizada de abdomen y pelvis mostró una lesión heterogénea de aspecto sólido de 13 × 12 × 12 cm sin claro plano de clivaje con respecto al parénquima hepático, intenso realce con contraste, que podría corresponder a una lesión primaria hepática; glándula suprarrenal izquierda normal. No se visualizó suprarrenal derecha debido a la lesión anteriormente descripta. No se observaron adenomegalias. (Fig. 1-A y B). Con el fin obtener mayor información respecto de la localización y relación tumoral con los restantes órganos y estructuras vasculares abdominales, se solicitó resonancia magnética nuclear de abdomen con y sin gadolinio, que reveló una voluminosa lesión expansiva de 14 x 12 x 12.2 cm con efecto de masa, vena renal y vena cava inferior comprimidas y con flujo conservado, arteria renal derecha elongada con calibre conservado, desplazamiento renal (Fig. 2 A y B).
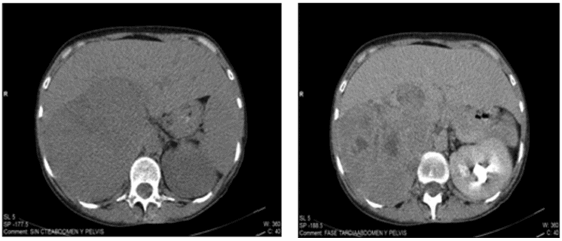
Fig. 1.- A y B: TC de abdomen y pelvis: lesión sólida heterogénea de 13 × 12 × 12cm en región adrenal derecha, sin claro plano de clivaje con el hígado.

Fig. 2.- A y B: RMN: Corte coronal y sagital que muestra en celda adrenal derecha forma voluminosa, lesión expansiva de 14 × 1 2 × 12.2 cm con efecto de masa, vena renal y vena cava inferior comprimidas y con flujo conservado, arteria renal derecha elongada con calibre conservado, con desplazamiento renal con calibre conservado.
Se realizó resección de la masa retroperitoneal por vía quirúrgica convencional. La paciente evolucionó sin complicaciones. Recibió corticoterapia endovenosa intra y postoperatoria, reposición endovenosa y por vía oral con cloruro de potasio por hipokalemia moderada.
Se otorgó el egreso hospitalario al sexto día postquirúrgico y se prescribió tratamiento con hidrocortisona 20 mg (8 h) y 10 mg (16 h), enalapril 5 mg/día, carvedilol 12.5 mg/día, cloruro de potasio 600 mg, 2 cápsulas c/12 horas.
La anatomía patológica informó: Macroscopia: pieza de adrenalectomía hemiseccionada que mide 19 × 15.5 × 11.5 cm y pesa 908 g. Color pardo claro con áreas amarillentas y otras hemorrágicas con necrosis focal que ocupa la totalidad de la pieza. Microscopia: proliferación neoplásica que reemplaza en casi su totalidad a la glándula suprarrenal, constituida por células con atipia citológica (grado nuclear 3) de citoplasmas amplios. Los núcleos presentan nucléolos evidentes, visualizándose formas bi y trinucleadas. Se destacan áreas de hemorragia y necrosis, no superando el conteo mitótico de 5 mitosis. El tumor se encuentra rodeado por cápsula fibrosa que muestra en sectores invasión, con imágenes sugestivas aunque no concluyentes, de embolias vasculares.
Aplicando los criterios de Weiss, la neoplasia exhibe necrosis, atipia citológica grado nuclear 3; compromiso capsular y componente de células claras no superior al 25% lo que apoyaría su carácter atípico. Se diagnosticó carcinoma de la corteza adrenal; carcinoma suprarrenal. Los resultados de la inmunomarcación fueron: sinaptofisina y MART 1 positiva, Ki 67: 10%. El perfil inmunofenotípico asociado a los hallazgos morfológicos apoya el origen cortical suprarrenal de la lesión. El automonitoreo glucémico domiciliario estuvo dentro de parámetros normales y no presentó hipoglucemias. La tomografía con emisión de positrones marcado con 18-fluorodesoxiglucosa (PET-TC 18-FDG) no evidenció tejido neoplásico ávido de FDG.
Transcurridos 11 meses de la cirugía, la paciente permanece asintomática, estable hemodinámicamente con presión arterial normal, aumentó 8.5 kg de peso; IMC: 19.7 kg/m2, restableció ciclos menstruales regulares y espontáneos después de los tres meses posquirúrgicos. Las determinaciones bioquímicas muestran los siguientes resultados: cortisol plasmático: 3.2 µg/dl, glucemia: 85 mg/dl, insulina: 7.5 µUI/ml, IGF-1: 124 ng/ml, IGFBP3: 3.9 mg/l, LH: 4.6 mUI/ml, FSH: 5.1 mUI/ml, E2: 54 pmol/l, DHEAS: 150 ng/ml, 17-OH progesterona: 0.10 µg/ml, testosterona: 0.15 µg/ml, testosterona biodisponible: 0.04 µg/ml (VN: < 0.15), androstenodiona: 0.30 ng/ml, natremia: 136 meq/l, potasemia: 4 meq/l. Recibe solo tratamiento vía oral con hidrocortisona 20 mg/día. Continúa seguimiento por el servicio de Endocrinología y Oncología, el cual indica radioterapia locorregional.
Discusión
La hipoglucemia es una emergencia endocrina. Las causas más habituales están relacionadas con tratamientos en diabéticos, deficiencias endocrinas y, menos frecuentemente, con el tumor de células beta productor de insulina.
El tumor NICTH compone un síndrome raro caracterizado por la presencia de un tumor sólido e hipoglucemia grave de ayunas determinada por vía independiente de la insulina4. En 1929 Nadler y Wolfer describieron por primera vez un caso de hipoglucemia asociado a un carcinoma hepático4, y los primeros en demostrar la presencia del factor de crecimiento insulino simil tipo II (IGF II) en un tumor productor de hipoglucemia, fueron Daughaday y col.5. La incidencia y prevalencia de los tumores NICTH no se conoce con exactitud, pero se estima que es cuatro veces menos frecuente que el insulinoma. Los tumores NICTH son 45% mesenquimáticos, 23% carcinomas hepáticos, 10% carcinomas adrenales, 8% carcinomas del tubo digestivo y también se han descripto en leucemias, linfomas y feocromocitomas6.
El carcinoma adrenal primario constituye el 0.02% de todos los cánceres y es muy agresivo7. Afecta más a mujeres que a hombres con una relación de 1.5:1. El 60% son funcionantes, y de estos el 45% se presentan con síndrome de Cushing, 25% generan cortisol y andrógenos, 10% se manifiestan solo con hiperandrogenismo y menos del 10% producen estrógenos y mineralocorticoides8. Los tumores que muestran hipoglucemia son muy infrecuentes y la misma resulta de un incremento en la captación tisular de glucosa producto de la liberación de IGF II. En ellos, a las manifestaciones clínicas de la hipoglucemia, se suman aquellas de los carcinomas adrenocorticales9.
El IGF II presenta gran homología estructural con la proinsulina y existe en tres formas diferentes. En los tumores NICTH, éstas se distribuyen de la siguiente manera: a) IGF II libre representa menos del 1% y tiene una vida media de aproximadamente 10 minutos; b) 20-30% se encuentra unido a una globulina transportadora de IGF (IGFBP) con una vida media de 30 minutos; y c) una forma binaria compleja de mayor peso molecular, denominada "Big IGF II" o prohormona que corresponde al 70-80%10. La Big IGF II, estimula en forma directa la captación de glucosa por el tumor y los órganos insulino-dependientes como músculo esquelético y tejido adiposo. Debido a la hipoglucemia y a los efectos inhibitorios directos de la Big IGF II sobre la célula beta del páncreas, tanto la producción hepática de glucosa como la secreción de insulina, están disminuidas11. Big IGF II también inhibe la secreción de hormona de crecimiento (GH), IGF I y la IGFBP3. A su vez, la disminución de la última, incrementa los efectos circulatorios de IGF II12.
Una limitación fue que en nuestro país no disponemos de los medios para la determinación de IGF II sérico, y por lo tanto no pudimos realizar su evaluación. Sin embargo, destacamos que de una serie de 44 pacientes con NICHT, 13 (entre ellos un caso de tumor adrenal) fueron Big IGF-II negativos4, y de igual modo que en nuestro caso, los 78 pacientes de la serie publicada por Fukuda y col. mostraron niveles de insulina, IGF I, IGFBP3 y GH muy bajos, los cuales retornaron a valores normales luego de la extirpación del tumor13. Como sucedió en nuestra paciente, aproximadamente el 50% de los casos de hipoglucemia se asocian con hipopotasemia. Se ha demostrado que la inyección subcutánea de IGF I reduce la potasemia y, por otro lado, se ha postulado que Big IGF II, de igual forma que la insulina, favorecería el ingreso celular de potasio y disminuiría su concentración en plasma10, 12, 13. Tampoco pudimos investigar IGF II en el tejido tumoral. Si se tiene en cuenta que el gen de IGFII es un gen "imprintado", es decir de expresión monoalélica, hubiese sido interesante evaluar si en la paciente hubo pérdida de "imprinting", es decir expresión bialélica del mismo. Se ha señalado la pérdida de "imprinting" como uno de los mecanismos de tumorigénesis adrenal y se ha demostrado que el incremento de la expresión de IGFII es consecuencia de desregulación o rearreglo en 11p15.514.
Hasta el momento, existen menos de 10 casos publicados de hipoglucemia asociada con tumor adrenal6, 15.
En nuestro caso, sospechamos que se trataría de un carcinoma adrenal NICTH productor de cortisol y testosterona, debido a que luego de la resección tumoral se obtuvo la recuperación tanto de las manifestaciones clínicas, como de los parámetros bioquímicos con excepción de los niveles de cortisol, testosterona y precursores esteroideos que permanecen bajos. Pensamos que la hipersecreción de cortisol ejercería un efecto inhibitorio indirecto en la biosíntesis esteroidea de la glándula suprarrenal contralateral, y si bien no pudimos demostrar la presencia de IGF II local ni sistémica, este podría estar involucrado en el desarrollo de la hipoglucemia e hipopotasemia dado que las concentraciones de insulina, péptido C, IGF I e IGFBP3 estaban previamente suprimidas.
Conflictos de interés: Los autores declaran no tener conflictos de interés.
1. Ng L, Libertino JM. Adrenocortical carcinoma: diagnosis, evaluation and treatment. J Urol 2003; 169: 5-11. [ Links ]
2. Chouairy CJ, Abdul-Karim F, MacLennan GT. Adrenocortical carcinoma. J Urol 2008; 179: 323. [ Links ]
3. Ishikura K, Takamura T, Takeshita Y, et al. Cushing's syndrome and big IGF-II associated hypoglycaemia in a patient with adrenocortical carcinoma. BMJ 2010; pii: bcr07.2009.2100. [ Links ]
4. Hizuka N, Fukuda I, Takano K, Okudo Y, Asakawa-Yasumoto K, Demura H. Serum insulina-like growth factor II in 44 patients with non-islet cell tumor hypoglucemia. Endocr J 1998; 45: S61-S65. [ Links ]
5. Daughaday WH, Emanuele MA, Brooks MH, Barbato AL, Kapadia M, Rotwein P. Synthesis and secretion of insulina-like growth factor II by a leiomyosarcoma with associated hypoglucemia. N Engl J Med 1988; 319: 1434-40. [ Links ]
6. Egughi T, Tokuyama A, Tanaka Y, et al. Hypoglucemia associated with the production of insulina-like growth factor II in adrenocortical carcinoma. Intern Med 2001; 40: 759-63. [ Links ]
7. Zini L, Porpiglia F, Fassnacht M. Conteporany management of adrenalcortical carcinoma. Eur Urol 2011; 60: 1055-65. [ Links ]
8. Lacroix A. Approach to the patient with adrenocortical carcinoma. J Clin Endocrinol Metab 2010; 95: 4812-22. [ Links ]
9. Fassnacht M, Libé R, Kroiss M, Allolio B. Adrenocortical carcinoma: a clinician´s update. Nat Rev Endocrinol 2011; 7: 323-35. [ Links ]
10. Kato A, Bando E, Shinozaki S, et al. Severe hypoglucemia and hypokalemia in association with liver metastases of gastric cancer. Intern Med 2004; 43: 824-8. [ Links ]
11. de Groot JW, Rikhof B, van Doorn J, et al. Non-islet cell tumour-induced hypoglycaemia: a review of the literature including two new cases. Endocr Relat Cancer 2007; 14: 979-93. [ Links ]
12. Le Roith D. Seminars in medicine of the Beth Israel Deaconess Medical Center. Insulin-like growth factors. N Engl J Med 1997; 336: 633-40. [ Links ]
13. Fukuda I, Hizuda N, Ishikawa Y, et al. Clinical features of insulin-like growth factor II producing non-islet-cell tumor hypoglucemia. Growth Horm IGF Res 2006; 16: 211-6. [ Links ]
14. Giordano T, Thomas D, Kuick R, et al. Distinct transcriptional profiles of adrenocortical tumors uncovered by DNA microarray analysis. Am J Pathol 2003; 162: 521-31 [ Links ]
15. Ikeda K, Mizuguchi M, Yoshida H, et al. Preclinical Cushing´s syndrome associated with non-islet cell tumor hypoglucemia; an addition report. Intern Med 2003; 42: 1151-2. [ Links ]
Recibido: 27-XI-2012
Aceptado: 21-III-2013














