Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Medicina (Buenos Aires)
Print version ISSN 0025-7680
Medicina (B. Aires) vol.74 no.1 Ciudad Autónoma de Buenos Aires Jan./Feb. 2014
ARTÍCULO ORIGINAL
Trasplante renal y disminución de la mortalidad en los programas de diálisis crónica
Walter G. Douthat, Pehuén Fernández, Jessica Rechene, Carlos R. Chiurchiu, Javier De Arteaga, Pablo U. Massari, Jorge De La Fuente
Servicio de Nefrología, Hospital Privado-Centro Médico de Córdoba,
Carrera de Posgrado en Nefrología, Universidad Católica de Córdoba,
Fundación Nefrológica de Córdoba, Argentina
Dirección postal: Dr. Walter G. Douthat, Servicio de Nefrología, Hospital Privado - Centro Médico de Córdoba, Naciones Unidas 346, 5016 Córdoba, Argentina
Fax: (54-351) 4688844 e-mail: wdouthat@hospitalprivadosa.com.ar
Resumen
El trasplante renal (TR) presenta mejor supervivencia, calidad de vida y costos que la diálisis en la insuficiencia renal crónica (IRC). Estudiamos pacientes en diálisis que recibieron TR durante 2010, las causas de finalización del tratamiento y la supervivencia en diálisis. Evaluamos si criterios más amplios para la aceptación de trasplantes hubieran afectado los resultados del procedimiento en ese período. Incluimos 118 pacientes en diálisis, edad media 56.9 ± 18.4 años, tiempo en diálisis 45.5 ± 59.6 meses, 35 (30%) presentaban diabetes como causa de IRC, y 58 (49%) estaban en espera del TR. Treinta y cuatro finalizaron diálisis, 18 por TR y 12 por fallecimiento. Las principales causas de muerte fueron cardiovasculares, 6 (50%) e infecciones, 2 (17%). La supervivencia al año fue 85% para el grupo total, 98% para los pacientes inscriptos en lista de espera y 72% para no inscriptos. Durante 2010 se realizaron 88 TR (62 con donantes cadavéricos [DC], 18 donantes vivos y 8 dobles trasplantes páncreas-riñón). Los receptores de DC tenían en promedio 50.7 años, 67 meses en diálisis, 8 (13%) eran diabéticos, 12 (20%) con TR previos y 3 cross match contra panel de anticuerpos > 20%. Los donantes tenían edad media 45 años, 28 (45%) con criterios expandidos y 27.7 h de isquemia fría. A los 11.4 meses de seguimiento, 13 (21%) presentó rechazo agudo, la supervivencia para injerto fue de 88% y 93% para pacientes. La principal causa de finalización de diálisis fue TR, sin detectarse que el empleo de DC afectara la supervivencia del TR.
Palabras clave: Trasplante renal; Diálisis; Insuficiencia renal crónica
Abstract
The role of kidney transplantation in reducing mortality in a chronic dialysis program. For patients with chronic renal failure (CRF), kidney transplant (KT) is a better alternative to dialysis in terms of survival, life quality and costs. We studied the general characteristics, causes and survival rate of the dialysis population in 2010. We evaluated broader criteria for acceptance of transplants has affected the results of the procedure in that period. A total of 118 dialysis patients were included; mean age 56.9 ± 18.4 years, dialysis duration 45.5 ± 59.6 months, main cause of CRF was diabetes in 35 (30%), and 58 (49%) were included in waiting list for KT. Of the 34 patients who finished dialysis in 2010, 18 (53%) were KT, while 12 (35%) died (cardiovascular 50%, infectious 17%). Survival at 12 months was 85% for the total group, 98% on waiting list and 72% those who were not enrolled. During 2010 there were 88 KT, 62 with cadaveric donors (CD), 18 with living donors and 8 with double pancreas-kidney transplants. Recipients of CD were 50.7 years old, with 67 months on dialysis, 8 (13%) diabetics, and 12 (20%) with previous KT. Donors had a mean age of 45 years, 28 (45%) expanded criteria, and 27.7 hours of cold ischemia time. During an approximate follow-up of 11.4 months, 13 (21%) suffered acute graft rejection, survival was 88% for graft and 93% for patients. We emphasize KT as the main cause of success as regards dialysis. No differences in risk factors were found to significantly affect graft or patient survival.
Key words: Kidney transplant; Dialysis; Chronic kidney disease
El número de pacientes tratados con diálisis crece permanentemente, lo que crea una gran presión en la demanda de servicios y en la economía de los sistemas de salud. Sin embargo, y a pesar de los avances de la medicina, la muerte es la principal causa de finalización del tratamiento con diálisis1. Paralelamente, la cantidad de pacientes ingresados en lista de espera para recibir un trasplante renal está en constante aumento y supera a los trasplantes realizados anualmente. En comparación con la diálisis, el trasplante renal ofrece mejores resultados en términos de supervivencia, calidad de vida y menores costos a largo plazo para el tratamiento del paciente con insuficiencia renal crónica terminal (IRCt)2-7. Por ello uno de los objetivos de los centros de diálisis para mejorar la supervivencia y la calidad de vida de la población con IRC debería ser que el número de pacientes trasplantados supere al número anual de fallecidos. Es un dato poco conocido si el aumento del número de pacientes trasplantados por un centro de diálisis implica aceptar la realización del procedimiento en pacientes con alto riesgo o con un elevado número de órganos con criterio expandido. Se define como donantes con criterio expandido a aquellos que presentan determinadas características consideradas subóptimas por edad, enfermedades previas, paro cardíaco previo a la ablación, causa de muerte o hallazgos anatomopatológicos del órgano.
Estudiamos la supervivencia de una población en diálisis de un hospital polivalente de la Argentina con el objeto de determinar las características de los pacientes incidentes (que comenzaron diálisis en el 2010) y prevalentes (que ingresaron al centro de diálisis antes del 01/01/2010) y las principales causas de finalización del tratamiento de diálisis durante el año 2010. Estudiamos las características de los donantes y receptores de trasplantes renales con donante cadavérico durante el año 2010 y la supervivencia de pacientes e injertos con el objeto de conocer si una política amplia y liberal de trasplantes podría afectar sus resultados.
Materiales y métodos
Se estudió la población que recibió tratamiento dialítico en la Unidad de Diálisis durante el año 2010 y los pacientes que recibieron trasplantes renales durante igual período en el mismo Servicio de Nefrología.
Se incluyeron todos los pacientes con IRCt en tratamiento con hemodiálisis o diálisis peritoneal durante el año 2010. Se consignó como prevalente la población que había ingresado al centro de diálisis antes del 1 de enero de 2010, mientras que como incidentes se consignaron los que habían comenzado diálisis en el transcurso de ese año. En ambos casos se registraron los pacientes con al menos 3 meses en diálisis a los fines de excluir los casos debido a insuficiencia renal aguda. Aquellos con seguimiento previo por IRC progresiva conocida por el Servicio de Nefrología y con menos de 3 meses en diálisis también fueron incluidos.
Se registraron los datos demográficos generales, las causas de IRCt, el tiempo de permanencia en diálisis y si estaban inscriptos en lista de espera para un trasplante renal. Como causa de IRCt se consignó el factor principal que lo llevó a perder la función renal. En aquellos que finalizaron su tratamiento dialítico antes del 31 de diciembre de 2010, se registraron como causas de fin de diálisis al trasplante renal, la muerte, el cambio de centro de diálisis, la pérdida de datos y el abandono voluntario del tratamiento. Se registró el número de fallecidos y como causa de muerte se determinó el factor principal del fallecimiento. Como causa cardiovascular se consignó el infarto agudo de miocardio, la muerte súbita, el shock cardiogénico y la vasculopatía periférica. Como causas infecciosas se incluyeron los casos relacionados con sepsis independientemente de la puerta de entrada y así fueron también incluidas las neumonías.
Se analizaron todos los pacientes con IRCt, tanto los pertenecientes a la Unidad de Diálisis propia como aquellos derivados para trasplante desde otras instituciones, que habían recibido un trasplante renal durante el año 2010 en el Programa de Trasplantes del mismo Hospital. Se estudiaron las características de los donantes, de los receptores y del trasplante. Se determinó el tipo de trasplante recibido como donante vivo, cadavérico o dobles trasplantes.
Para determinar si la población trasplantada presentaba alto riesgo de pérdida de la función del injerto o de muerte del paciente, se estudiaron los trasplantes realizados con donante cadavérico. Para los receptores, se consignaron los datos demográficos generales, las causas de IRCt, el tiempo de permanencia en diálisis, si había estado trasplantado en alguna otra oportunidad y el porcentaje de anticuerpos contra panel en el cross match. Se registraron los factores mórbidos cardiovasculares (cardiopatía isquémica, insuficiencia cardíaca congestiva, disfunción valvular o ventricular, arritmias y vasculopatía periférica).
Las características del donante consignadas fueron la edad, el sexo, las causas de muerte y creatinina sérica inmediatamente previa a la ablación (en aquellos en los cuales se poseía dicha información). Se consideró como donante con criterio expandido a los mayores de 60 años, o entre 50 y 60 años que fallecieron por accidente cerebrovascular.
Entre las características del trasplante se registró el tiempo de isquemia fría y el número de miss-match de anticuerpos HLA entre donante y receptor. Con referencia a la inmunosupresión, se consignó si se había utilizado inducción con timoglobulina, gammaglobulina endovenosa o un anticuerpo monoclonal anti-CD25 (basiliximab o daclizumab). Todos fueron tratados con triple esquema inmunosupresor (corticoides, anticalcineurínicos como tacrólimus o ciclosporina A y micofenolato mofetilo o sódico). Durante el período pos-trasplante se registró el tiempo total de seguimiento y la aparición de rechazo agudo confirmado con biopsia renal. También se determinó el estado del injerto al final del seguimiento (si continuaba con función renal, pérdida de la función renal con retorno a diálisis o nefrectomía). Se consignó el estado del paciente al final del seguimiento como vivo o fallecido.
Se realizó el análisis de supervivencia del paciente y del injerto hasta el final del seguimiento. Se consideró como vivo o con injerto funcionante a los que permanecían en tal situación al final del seguimiento.
Análisis del riesgo de pérdida del trasplante y del paciente: con el objeto de determinar los factores de riesgo de pérdida del implante y de muerte valoramos diferentes factores de riesgo.
Para estudiar el riesgo de muerte del paciente fueron analizados como variables dicotómicas, la edad = 50 años al momento del trasplante, la presencia de morbilidad cardiovascular, la diabetes como causa de IRC y el tiempo de permanencia en diálisis = 60 meses, y para riesgo de pérdida del injerto se consideró haber tenido algún trasplante previo, el porcentaje de miss match contra panel = 20%, el número de miss match contra donante > 3, la recepción de un injerto proveniente de un donante con criterio expandido y el tiempo de isquemia fría = 24 horas.
Para comparar dos variables continuas con distribución normal se utilizó el test de t de Student para datos pareados y entre variables continuas pertenecientes a dos grupos diferentes de pacientes, el test de t de Student para datos no pareados. Se compararon dos variables nominales mediante la prueba de Chi cuadrado. Se elaboraron las curvas de supervivencia de Kaplan & Meier y se realizó la comparación entre curvas mediante el test de Log-Rank. Para el análisis de la supervivencia de pacientes, se consideró como variable dependiente ("evento") la muerte por cualquier causa, mientras que se aplicó "censura" a aquellos pacientes que permanecían vivos al final del seguimiento. Para analizar la supervivencia del injerto se consideró como variable dependiente ("evento") la pérdida de la función del injerto por cualquier causa, mientras que se aplicó "censura" a aquellos injertos que mantenían su función al final del seguimiento. Para determinar los factores de riesgo de pérdida de la función del injerto o muerte del paciente trasplantado se analizaron los factores de riesgo mediante un análisis univariado, y para el estudio multivariado se utilizó la prueba de Cox. El soporte informático estadístico utilizado fue el programa Stat View versión 4.5.
Resultados
Se incluyó un total de 118 pacientes, con una edad media de 56.9 ± 18.4 años al momento del ingreso al estudio, de los cuales 41 (35%) eran mujeres. Aproximadamente la mitad de la población tenía edad igual o mayor a 60 años, mientras que 9 (7.6%) eran menores de 30 años. El tiempo medio en diálisis fue de 45.5 ± 59.6 meses, y las principales causas de insuficiencia renal crónica responsables del ingreso a diálisis fueron diabetes (29.7%), nefroangioesclerosis (14.4%) y glomerulonefritis (13.6%) (Tabla 1).
TABLA 1.- Características generales de la población en diálisis durante 2010

HD, hemodiálisis; DP, diálisis peritoneal; I, pacientes incidentes en diálisis en 2010; P, pacientes prevalentes en diálisis en 2010; DBT, diabetes; NAE, nefroangioesclerosis; GN, glomerulonefritis; PKD, poliquistosis renal
Noventa y seis (81.3%) estaban en hemodiálisis (HD) mientras que 22 (18.7%) se trataban con diálisis peritoneal (DP). Setenta y cinco (63.5%) eran prevalentes mientras que 43 (36.4%) eran incidentes. No existieron diferencias significativas en las edades de ambas poblaciones. Al final del seguimiento, 71.1% continuaban en diálisis. Si excluimos del análisis a dichos pacientes, de los 34 que finalizaron su tratamiento dialítico en 2010, el 52.9% (18) lo hizo debido a un trasplante renal, el 35.3% (12) por fallecimiento, mientras que 3 habían cambiado de centro de diálisis y en un caso había suspendido voluntariamente su tratamiento (Tabla 2).
TABLA 2.- Estado de la población en diálisis al 31/12/10
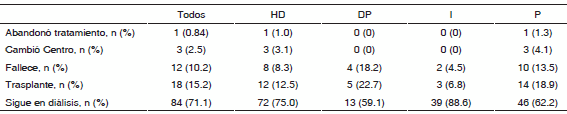
HD, hemodiálisis; DP, diálisis peritoneal; I, pacientes incidentes en diálisis en 2010; P, pacientes prevalentes en diálisis en 2010
Las causas de muerte de los pacientes en diálisis fueron sepsis o causas infecciosas en 2 casos, cardiovasculares en 6 (2 de ellos por muerte súbita en domicilio), 1 accidente cerebrovascular, 1 cáncer de útero y el restante por hemorragia digestiva secundaria a cirrosis.
Las causas más frecuentes de finalización del tratamiento para pacientes en hemodiálisis fueron el trasplante renal 50% (12) y la muerte 33.3% (8). Para los pacientes en diálisis peritoneal las proporciones fueron 55.5% (5) con trasplante renal y 44.4% (4) fallecidos (Tabla 2). Esta relación se mantuvo entre los pacientes incidentes 60% (3) y 40% (2), mientras que entre los prevalentes fue del 50% (14) y 35.7% (10) para trasplantados y fallecidos respectivamente (Tabla 2).
En la Figura 1 se observa la comparación entre pacientes que finalizaron diálisis por trasplante o por fallecimiento, considerando en el total también los que continuaban en tratamiento al final del seguimiento.

Fig. 1.- Distribución porcentual de pacientes de acuerdo a la causa principal de finalización de diálisis para la población total de pacientes del Hospital Privado estudiados durante 2010 (Todos) y para los que estaban en hemodiálisis (HD) o diálisis peritoneal (DP).
De los 118 pacientes dializados en la misma Unidad durante 2010, 58 (49.1%) se encontraban incluidos en lista de espera para trasplante renal. De los 12 fallecidos al final del seguimiento, solamente 1 (8.3%) se encontraba en lista de espera. En la Tabla 3 se consignan los porcentajes de pacientes en lista de espera en distintos países, incluido datos del año 2012 de Argentina.
TABLA 3.- Porcentaje de pacientes en hemodiálisis en lista de espera para un trasplante renal distribuidos por países
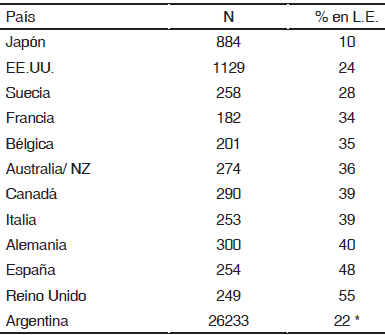
N, representa el número de pacientes en hemodiálisis por cada país ingresados al estudio DOPPS (referencia 10).
L.E. % de inscriptos en lista de espera para trasplante renal.
Numero total de pacientes en diálisis en Argentina en junio de 2012 y porcentaje de inscriptos en lista de espera para trasplante renal (referencia 13)
La supervivencia de la población total prevalente e incidente en diálisis durante 2010 fue del 85.2% a los 12 meses. Si se consideran solamente a inscriptos en lista de espera para un trasplante renal, la supervivencia fue del 97.6% mientras que para aquellos que no estaban inscriptos fue del 72.4% al año de seguimiento, respectivamente (Figuras 2 a y b).
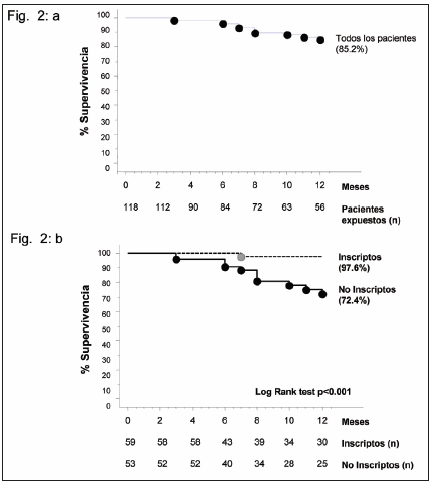
Fig. 2.- (a) Supervivencia de pacientes prevalentes e incidentes en diálisis del Hospital Privado durante 2010 y (b) separados de acuerdo a su condición en lista de espera para trasplante como inscriptos o no inscriptos.
La Unidad de Trasplantes realizó durante 2010, 88 trasplantes renales de los cuales 70.4% (62) fueron con donantes cadavéricos, 20.4% (18) con donantes vivos relacionados y 9.0% (8) dobles trasplantes cadavéricos de páncreas-riñón. Dieciocho (20.4%) trasplantados en 2010 pertenecían al propio centro de diálisis, que corresponde al 15.2% de todos los pacientes con IRC dializados en dicho centro: 15 de ellos recibieron un injerto de donante cadavérico y 3 de donante vivo relacionado (Tabla 2). Los restantes 70 fueron derivados desde otros centros de diálisis, y recibieron un trasplante renal de donante cadavérico en 47 casos (67.1%), 15 (21.4%) de donantes vivos y 8 (11.4%) doble trasplantes.
Analizamos las características de los donantes y receptores de los que recibieron un trasplante renal con donante cadavérico en nuestro centro durante 2010 y los resultados del trasplante en términos de supervivencia de pacientes e injertos (Tabla 4).
TABLA 4.- Características de los donantes y receptores y de los trasplantes renales con donante cadavérico en 2010

DBT, diabetes; IRC, insuficiencia renal crónica
Los receptores de un trasplante renal con donante cadavérico tenían una edad media de 50.7 ± 15.0 años, predominaba el sexo masculino, con un tiempo de permanencia en diálisis de 66.9 ± 47.6 meses, mientras que 13% de ellos presentaban diabetes como causa de IRC. A pesar de que uno de cada 5 pacientes había recibido un trasplante renal previo, solamente un 4% presentaba un cross match contra panel > 20% (Tabla 4). Los donantes renales presentaban una edad media de 45 años, con 1/3 de ellos del sexo femenino. Casi la mitad de los donantes reunían criterios expandidos (mayores de 60 años, o entre 50 y 60 años que fallecieron por ACV). El trasplante se realizó luego de un tiempo medio de isquemia fría de 27.7 ± 10.5 h, el número medio de miss match de anticuerpos HLA fue de 2.84 mientras que ~ 80% accedió al trasplante tras una inducción inmunosupresora con un anticuerpo monoclonal anti-CD25 (basiliximab o daclizumab), timo-globulina o gammaglobulina endovenosa (Tabla 4).
Los episodios de rechazo agudo, todos confirmados mediante biopsia renal, se presentaron en el 21% de los trasplantes. Al final del seguimiento 7 injertos eran no funcionantes y 4 pacientes habían fallecido (Tabla 4).
La supervivencia de los pacientes trasplantados con donante cadavérico a 20 meses de seguimiento fue del 93.5%, mientras que la del injerto fue del 88.5% (Figura 3).

Fig. 3.- Supervivencia de injertos y de pacientes que recibieron trasplante renal con donantes cadavérico durante 2010 en el Hospital Privado.
El análisis univariado y multivariado mostró una tendencia a menor riesgo de muerte del receptor del implante en pacientes menores de 50 años, con menos de 5 años en diálisis y sin morbilidad cardiovascular (Tabla 5).
TABLA 5.- Factores de riesgo de muerte del receptor de trasplante renal donante cadavérico
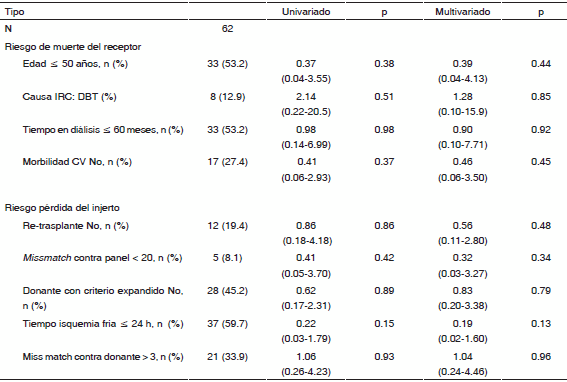
DBT, diabetes; IRC, insuficiencia renal crónica; CV, cardiovascular
Discusión
El número de pacientes en diálisis y de ingresantes a lista de espera para un trasplante renal crece anualmente. Junto con una mortalidad de pacientes con IRCt muy elevada, los pacientes en diálisis presentan mayores chances de mortalidad durante su período de tratamiento sustitutivo de la función renal que de llegar al trasplante. La cantidad de pacientes tratados con diálisis se ha duplicado en la mayoría de los países en la última década, lo que crea una gran presión en la demanda de servicios y en la economía de los sistemas de salud8, 9. Al mismo tiempo, la cantidad de ingresados en lista de espera para recibir un trasplante renal está en constante crecimiento y supera a los trasplantes realizados anualmente1, 10, 11.
Los datos de la Argentina siguen una tendencia similar. Según el Registro Argentino de Diálisis Crónica12 que procesa datos obtenidos a través del SINTRA (Sistema Nacional de Información de Procuración y Trasplante de la República Argentina)13, la cantidad de pacientes prevalentes que recibieron tratamiento con diálisis crónica en Argentina durante 2008 fue de 24 778 (623.4 por millón de habitantes), con un crecimiento interanual desde 2007 del 1.31%12.
A su vez, la mortalidad global de la población en diálisis continúa siendo muy elevada, especialmente por causas cardiovasculares e infecciosas3, 14-16. Según Foley y col.17, la mortalidad por causas cardiovasculares de la población en diálisis, es 100 veces superior a la de la población general en menores de 45 años y al menos 5 veces más alta en mayores de 75, independientemente de la edad, raza y sexo. Visto de otra manera, la probabilidad de morir por causas cardiovasculares en pacientes entre 20 y 30 años de edad en diálisis es similar a la de personas mayores de 75 años con función renal normal.
Ha sido demostrado que la supervivencia de los pacientes con un primer trasplante renal cadavérico es superior a la de los pacientes en diálisis que se encuentran inscriptos en lista de espera para un trasplante renal3. La tasa de muerte para los pacientes trasplantados fue de 3.8/100 por año, para los que están en lista de espera de 6.3 y para la población total en diálisis que incluye los no inscriptos en lista de espera de 16.1. Rabbat y col.18 demostraron que la mortalidad de pacientes en lista de espera está relacionada con la edad y la presencia de diabetes como causa de IRCt. Si bien el trasplante renal mejora la supervivencia de los pacientes con IRCt, en el período pos-trasplante renal inmediato el riesgo de muerte es 2.8 veces superior respecto a los que se encuentran en lista de espera. Este riesgo se iguala a los 106 días pos-trasplante y se invierte al superar este tiempo, siendo considerablemente inferior a largo plazo para los trasplantados3. En un análisis basado en las causas de IRCt, Port y col., compararon la supervivencia de la población que recibió un trasplante renal con donante cadavérico con aquellos inscriptos en lista de espera que permanecían en diálisis. Se observó una reducción significativa del riesgo de muerte en pacientes diabéticos pero no en aquellos con glomerulonefritis como causa de IRCt, demostrando que uno de los factores más importantes para establecer el beneficio del trasplante en términos de supervivencia es la causa de la IRCt11. Nuestro grupo ha mostrado recientemente que los resultados del trasplante son muy buenos incluso en población diabética o con alto riesgo cardiovascular19, 20. Sobre un total de 523 trasplantes renales consecutivos de los cuales el 6.6% eran diabéticos, no se encontraron diferencias significativas en la supervivencia entre diabéticos y no-diabéticos a 1, 3 y 5 años, siendo las mismas del 82.7, 70.9 y 63.0% vs. 87.6, 79.0 y 72.5% respectivamente19. Similares resultados fueron encontrados entre 157 pacientes trasplantados quienes presentaban antecedentes cardiovasculares. Comparada la supervivencia con pacientes sin antecedentes cardiovasculares no se encontraron diferencias significativas a 1, 5 y 10 años (89.5, 85.8 y 76.2 vs. 93.0, 87.7 y 83.8% para pacientes con y sin antecedentes cardiovasculares respectivamente)20.
En términos de supervivencia y de calidad de vida, diversos trabajos demuestran que la mejor opción para el tratamiento de pacientes con IRCt, es el trasplante renal2, 4-7, 21. Además, a mediano plazo el trasplante genera menores costos que la diálisis a mediano plazo, con implicancias no solamente en la supervivencia sino también en los gastos de los servicios de salud6, 9.
Las tasas de trasplantes renales no son uniformes entre diferentes poblaciones22. En los EEUU, ser de raza negra, tener bajos ingresos económicos o bajo nivel de educación, implica una menor probabilidad de recibir un trasplante renal3, 23. Se ha descripto además que la población de raza negra inscripta en lista de espera fue 31% menor a la de raza blanca10.
Existen amplias diferencias en el acceso al trasplante entre países, por factores como la tasa de procuración de órganos, económicos, culturales o religiosos10, 24. Los datos del estudio multinacional DOPPS II, sobre 4274 pacientes que recibían su tratamiento en centros de diálisis de EE.UU., Europa y Japón mostraron que las probabilidades de recibir un trasplante renal son mayores en personas jóvenes, de raza blanca, con menor morbilidad, mayor educación e ingresos económicos, con gran variabilidad entre los países10. Estas diferencias se manifiestan también entre centros de diálisis de una misma región con similares posibilidades de acceso a la distribución de órganos11, 12. Si bien no existen estudios que muestren las diferencias de criterios de los equipos médicos a la hora de aceptar un órgano o un receptor para el trasplante, nuestra hipótesis es que si los centros de diálisis y trasplantes adoptaran un criterio amplio para la aceptación de órganos y de las condiciones del potencial receptor, se podría incrementar el número de trasplantes realizados en una población, sin aumentar los riesgos del paciente ni afectar los resultados del trasplante.
Distintas publicaciones muestran que la muerte es la principal causa de finalización del tratamiento con diálisis. Esto refleja no solamente la elevada mortalidad de esta población, sino, tal vez, por qué muchos pacientes fallecen luego de haber estado un largo tiempo en lista de espera para recibir un trasplante renal1.
Un dato que distingue nuestra serie, es que la principal causa de salida de diálisis fue el trasplante renal con un 52.9% de los casos que finalizaron su tratamiento con diálisis en 2010 vs. el 35.3% que lo hicieron por fallecimiento. Esta proporción se mantuvo tanto si consideramos la modalidad de diálisis o si eran prevalentes o incidentes (Tabla 2). Los datos de la Argentina en 2008 muestran una relación inversa con una tasa de egresos por cualquier causa de 22.4 por cada 100 /pacientes por año de exposición al riesgo (P/AER); por muerte de 16.4 P/AER y por trasplantes de 3.8512. Nuestros datos muestran que la tasa de trasplantes es superior a la comunicada por otros países. Así, la tasa anual de trasplantes por cada 100 pacientes en diálisis fue de 11.2 en España, 9.3 en el Reino Unido, 5.2 en EE.UU, 4.1 en Alemania, 4.0 en Italia y del 0.3 en Japón8, 10, 25.
Si bien con este trabajo no estamos en condiciones de determinar las causas de esta relación de salida de diálisis a favor del trasplante, es importante remarcar que el porcentaje de pacientes inscriptos en lista de espera en nuestro centro para trasplante renal fue del 49.1% y se encuentra a la altura de los más altos publicados al respecto10, 11 y es superior el promedio de inscriptos en el país (Tabla 3)13. Los porcentajes de pacientes inscriptos en lista de espera en centros de diálisis participantes en el estudio DOPPS II muestran que existe una amplia variación entre los países desde un 10% en Japón hasta un 55% en el Reino Unido10. Un mayor porcentaje de pacientes en lista de espera incrementa las posibilidades de finalizar diálisis con un riñón trasplantado.
El análisis de los datos de la población trasplantada con donante cadavérico por nuestro centro no muestra que sea una población de mayor riesgo a la descripta en la literatura. Si bien nuestro centro trasplantó cerca de la mitad de los pacientes con riñones con criterios expandidos, hay datos que avalan que los receptores de estos órganos presentan buenos resultados en términos de morbimortalidad y presentan una mejoría en la expectativa de vida respecto de la población que lleva en lista de espera entre 3 y 9 años4. Una política similar en la aceptación de órganos para trasplante, además de una notable organización en el sistema nacional de procuración de órganos, ha situado a España entre las más altas tasas mundiales de pacientes trasplantados por millón de habitantes10, 26.
Los receptores de trasplantes con donantes cadavéricos en nuestro centro mostraban una edad cercana a los 50 años, predominando los hombres, y el porcentaje de diabéticos era del 13%. Los mismos presentaban un riesgo inmunológico moderado con casi un 20% de retrasplantes, un porcentaje bajo de miss match contra panel y de miss match contra antígenos HLA del donante cercano a 3. Así, el número de rechazos agudos confirmados con biopsia renal a casi un año del trasplante fue del 21.3%. Nuestros datos muestran que al final del seguimiento el 88.5% de los riñones provenientes de donantes cadavéricos continuaban funcionando, mientras que la supervivencia de la población fue del 93.5% (Figura 3). Tanto con un análisis univariado como con el multivariado no identificamos factores de riesgo que afecten significativamente la supervivencia del injerto o del receptor (Tabla 5). Finalmente, nuestra serie se distingue por presentar una mayor proporción de pacientes egresados de diálisis para trasplante renal comparados con los fallecidos. Los datos sobre los factores de riesgo de pérdida del injerto o de muerte de la población que recibió un trasplante renal con donante cadavérico en nuestro centro, mostraron números similares a los ya publicados con buenos resultados finales en términos de supervivencia de injertos y pacientes.
A pesar de las limitaciones de este estudio, impuestas por el escaso número de pacientes analizados, la frecuente combinación de un receptor añoso, con diabetes o con alto riesgo cardiovascular con un donante con criterios expandidos y/o largas horas de isquemia fría, lo cual habitualmente es considerado un motivo para no realizar el trasplante, no parece influir en los resultados de pacientes e injertos en esta serie.
Agradecimientos. A la Fundación Nefrológica de Córdoba, que financia la formación en nefrología de los médicos Pehuén Fernández y Jessica Rechene.
Conflictos de interés. Ninguno para declarar.
1. Nathan H, Conrad S, Held P, et al. Organ donation in the United States. Am J Transplant 2003; 3: 7-12. [ Links ]
2. Port F, Wolfe R, Mauger E, Berling D, Jiang K. Comparison of survival probabilities for dialysis patients vs. cadaveric renal transplant recipients. JAMA 1993; 270: 1339-43. [ Links ]
3. Wolfe R, Ashby V, Milford E, et al. Comparison of mortality in all patients on dialysis, patients awaiting transplantation, and recipients of a first cadaveric transplant. N Engl J Med 1999; 341: 1725-30. [ Links ]
4. Ojo A, Hason J, Meier-Kriesche H, et al. Survival in recipients of marginal cadaveric donor kidneys compared with other recipients and wait-listed transplant candidates. J Am Soc Nephrol 2001; 12: 589-97. [ Links ]
5. Evans R, Mannien D, Garrison L, et al. The quality of life of patients with end-stage renal disease. N Engl J Med 1985; 312: 553-9. [ Links ]
6. Meier-Kriesche H, Ojo A, Port F, Arndorfer J, Cibrik D, Kaplan B. Survival improvement among patients with end-stage renal disease: Trends over time for transplant recipients and wait-listed patients. J Am Soc Nephrol 2001; 12: 1293-6. [ Links ]
7. Wynn J, Distant D, Pirsch J, et al. Kidney and pancreas transplantation. Am J Transplant 2004; 4: 72-80. [ Links ]
8. Excerpts from the United State Renal Data System 2005 Annual Data Report. Am J Kidney Dis 2006; 47: 47-106. [ Links ]
9. Chertow G, Lee J, Kuperman G, et al. Guided medication dosing for in patients with renal insufficiency. JAMA 2001; 286: 2839-44. [ Links ]
10. Satayathum S, Pisoni R, McCullough K, et al. Kidney transplantation and wait-listing rates from the international Dialysis Outcomes and Practice Patterns Study (DOPPS). Kidney Int 2005; 68: 330-7. [ Links ]
11. Port F. Organ donation and transplantation trends in the United State, 2001. Am J Transplant 2003; 3: 7-12. [ Links ]
12. Marinovich S, Lavorato C, Celia E, et al. Registro Argentino de Diálisis Crónica 2009-2010. Informe 2011. En: http://san.org.ar/new/registro_san_incucai.php; consultado el 15/12/12. [ Links ]
13. Sistema Nacional de Información de Procuración y Trasplante de la República Argentina (SINTRA). En: http://sintra.incucai.gov.ar; consultado el 11/12/12. [ Links ]
14. Brown J, Hunt L, Vites N, et al. Comparative mortality from cardiovascular disease in patients with chronic renal failure. Nephrol Dial Transplant 1994; 9: 1136-42. [ Links ]
15. Silberberg J, Barre P, Prichard S, Sniderman A. Impact of left ventricular hypertrophy on survival in end-stage renal disease. Kidney Int 1989; 36: 286-90. [ Links ]
16. Goldwasser P, Mittman N, Antignani A, et al. Predictors of mortality in hemodialysis patients. J Am Soc Nephrol 1993; 3: 1613-22. [ Links ]
17. Foley R, Parfrey P, Sarnak M. Clinical epidemiology of cardiovascular disease in chronic renal disease. Am J Kidney Dis 1998; 32: 112-9. [ Links ]
18. Rabbat C, Thorpe K, Russell D, Churchill D. Comparison of mortality risk for dialysis patients and cadaveric first renal transplant recipients in Ontario, Canada. J Am Soc Nephrol 2000; 11: 917-22. [ Links ]
19. Bittar J, Cepeda P, de la Fuente J, Douthat W, de Arteaga J, Massari P. Renal transplantation in diabetic patients. Transplantation Proc 2006; 38: 895-8. [ Links ]
20. Bittar J, Arenas P, Chiurchiu C, et al. Renal transplantation in high cardiovascular risk patients. Transplantation Reviews 2009; 23: 224-34. [ Links ]
21. Hunsicker L. Survival advantage for renal transplantation. N Engl J Med 1999; 341: 1762-3. [ Links ]
22. Gaylin D, Held P, Port F, et al. The impact of comorbid and sociodemographic factors on access to renal transplantation. JAMA 1993; 269: 3-608. [ Links ]
23. Epstein A, Ayanian J, Keogh J, et al. Racial disparities in access to renal transplantation. Clinically appropriate or due to underuse or overuse? N Engl J Med 2000; 343: 1537-44. [ Links ]
24. Takagi H. Organ transplants still too few in Japan and Asian countries. Transplant Proceedings 1997; 29: 1580-3. [ Links ]
25. Sociedad Española de Nefrología. Registros de Enfermos Renales. En: http://www.senefro.org/modules.php?name=webstructure&idwebstructure=128. Consultado el 10/12/12. [ Links ]
26. Miranda B, Gonzalez Alvarez I, Cuende N, et al. Update on organ donation and retrieval in Spain. Nephrol Dial Transplant 1999; 14: 842-5. [ Links ]
Recibido: 18-I-2013
Aceptado: 9-VIII-2013














