Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión impresa ISSN 0025-7680versión On-line ISSN 1669-9106
Medicina (B. Aires) vol.77 no.1 Ciudad Autónoma de Buenos Aires feb. 2017
CASUÍSTICA
Síndrome de miembros inferiores post trasplante
María Florencia Borghi Torzillo, Paula Bavcar, Rubén Lutfi, Alberto C. Díaz
Servicio de Endocrinología, Complejo Médico Churruca-Visca, Buenos Aires, Argentina
Dirección postal: María Florencia Borghi Torzillo, Complejo Médico Churruca-Visca, Uspallata 3400, 1437 Buenos Aires, Argentina
e-mail: mfborghitorzillo@gmail.com
Recibido: 23-III-2016
Aceptado: 11-VII-2016
Resumen
El síndrome de miembros inferiores post trasplante (SMIPT) es una entidad poco conocida con una prevalencia del 5% en pacientes con trasplante renal. Su diagnóstico se basa en la clínica, afectando predominantemente miembros inferiores de forma simétrica y bilateral, centellograma óseo y resonancia magnética nuclear (RMN). Tiene una evolución benigna y se cura sin secuelas. Presentamos el caso de un hombre de 37 años con antecedentes de enfermedad de Berger en 1999 que requirió diálisis trisemanal por 4 años (2009-2013) y posterior trasplante renal en julio del 2013. Consultó en enero del 2014 refiriendo dolor intenso en ambos pies, de inicio súbito, recordando la fecha exacta del inicio del dolor, sin relación con traumatismo, que impedía su deambulación. En el centellograma óseo se observó fijación patológica del radiotrazador en pies sin diferencia de captación entre ambos. Si bien aún no hay tratamiento específico, la evolución de esta enfermedad es benigna.
Palabras clave: Trasplante renal; Síndrome de miembros inferiores post trasplante; Drogas inmunosupresoras.
Abstract
Post-transplant distal limb syndrome
The post-transplant distal limb syndrome is a not well known entity, with a prevalence of 5% in patients with renal transplant. Its diagnosis is based on clinical symptoms, bone scintigraphy and MRI, it has a benign course and the patient recovers without sequel. We present the case of a 37-year-old male, with medical history of hypertension, Berger's disease in 1999 that required dialysis three times a week for four years (2009-2013) and renal transplant in 2013. The patient consults on January 2014 referring severe pain in both feet, with sudden onset; he remembers the exact date of the beginning of the pain and denies trauma, pain prevents ambulation. The bone scintigraphy shows pathological uptake in both feet with no difference between the two. Although there is no treatment for this disease, it has a benign course.
Key words: Renal transplantation; Post-transplant distal limb syndrome; Immunosuppressive drug.
El síndrome de miembros inferiores post trasplante (SMIPT) es una entidad poco conocida. Se manifiesta dentro del primer año del trasplante de órganos sólidos, con una prevalencia del 5% en pacientes con trasplante renal. Si bien la fisiopatología es desconocida, se cree que la ciclosporina y el tacrolimus podrían estar involucrados1.
Se caracteriza por presentar dolor osteoarticular de miembros inferiores de forma bilateral y simétrica, sin presentar edema, eritema ni aumento de temperatura en las articulaciones afectadas. En el laboratorio puede observarse aumento de fosfatasa alcalina ósea (FAL ósea), sin hallarse correlación con los valores de parathormona (PTH) o de las cifras renales2. En las radiografías se observa osteoporosis en parches, edema y hemorragias óseas en la resonancia magnética nuclear y captación difusa en las epífisis de las articulaciones afectadas en el centellograma óseo3.
Si bien no hay tratamiento específico, la evolución es benigna y suele curar sin secuelas.
Caso clínico
Hombre de 37 años de edad que consultó al servicio de endocrinología en enero del 2014 por dolor intenso en ambos pies de inicio súbito que impedía su deambulación. Al interrogatorio recordaba la fecha exacta de inicio del cuadro y no refirió episodio de traumatismo. Al examen físico de miembros inferiores: pulsos, temperatura y movimientos conservados, no se observó edema ni cambios de coloración en la piel. Refirió como antecedente: enfermedad de Berger diagnosticada en 1999 que requirió diálisis trisemanal por 4 años y trasplante renal de donante vivo en 2013, por lo que al momento de la consulta se encontraba bajo tratamiento con tacrolimus. Aportó RMN con y sin gadolinio de ambos pies que reveló: afectación difusa del astrágalo, los huesos del medio pie y, en menor medida, del sector distal del calcáneo, demostrando cambios inflamatorios de los tejidos blandos adyacentes, preferentemente a las bases del primer al tercer metatarsiano (Fig. 1A).
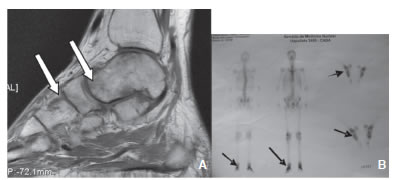
Fig. 1 A-B. A. RMN de pie: Afectación difusa del astrágalo, los huesos del mediopié y del sector distal del calcáneo, con cambios inflamatorios de los tejidos blandos adyacentes. B. Centellograma óseo donde se observa fijación patológica del radiotrazador en ambos pies.
Se solicitó análisis de laboratorio: hemograma, glucemia, ionograma y hepatograma fueron normales, FAL ósea de 31 mg/l (VR: 3.7-20.9), PTH 81 pg/ml (VR: 11-67), calcio de 11.1 mg/dl (VR: 8-10.5) calciuria 26 mg/24 h (VR: 50-250), albúmina 3.80 g% (VR: 3.5-5), fósforo 2 mg/dl (VR: 2.5-4.5), creatinina 1.96 mg/dl (VR: 0.40-1.30). El centellograma óseo corporal total mostró fijación patológica del radiotrazador en pies sin diferencia de captación entre ambos (Fig. 1B). La densitometría mineral ósea (lunar) de columna lumbar y cuello femoral bilateral fueron normales para edad y sexo.
Se indicó pamidronato 30mg endovenoso (previa autorización por nefrología) el 19/03/2014 y rehabilitación kinésico motora. Los exámenes de laboratorio post goteo de pamidronato: hemograma, hepatograma, ionograma sérico y urinario fueron normales, calcio 10.4 mg/dl, calciuria 46 mg /24 h, fósforo 1.8 mg/dl, fosfaturia 1091 mg/24 h, mg 1.90 mg/dl, creatinina 1.40 mg/dl, creatininuria 1782 mg/24 h (VR: 1000-1500), albúmina 3.80 g%, diuresis 2200 ml, PTH 124 pg/ml, FAL ósea 24 mg/l. Se observó mejoría en la deambulación.
Discusión
El SMIPT fue descripto por primera vez en 1991 por Lucas y col., y tres años después se informaron casos de pacientes con trasplante de órganos y dolor óseo que mejoraban con bloqueantes de los canales de calcio4. A partir de ese momento, se identificó como una entidad que mostraba incremento de la captación en la centellografía ósea, mostrando hiperperfusión, hipervascularización e hipermetabolismo óseo5.
Posterior al trasplante de órganos sólidos, un tercio de los pacientes pueden desarrollar dolor musculoesquelético por el hiperparatiroidismo secundario a la enfermedad renal, polineuropatía, deformidades óseas y gota. Sin embargo, en estos pacientes la causa más frecuente de dolor son las microfracturas generadas por la osteoporosis secundaria al uso de terapia inmunosupresora5.
Según los diferentes trabajos comunicados en la literatura, la incidencia de este síndrome oscila entre el 1% al 6% de los sometidos a trasplante de órganos sólidos, siendo más frecuente en el renal debido a la enfermedad ósea preexistente generada por el hiperparatiroidismo secundario, que luego puede evolucionar a terciario, la diabetes mellitus, la grave ateroesclerosis y acidosis2.
El síndrome de miembros inferiores post trasplante es una entidad invalidante, autolimitada, que cursa con dolor osteoarticular exclusivamente en miembros inferiores, presentándose de forma bilateral y simétrica2. Como observamos en nuestro paciente, en general, este cuadro ocurre dentro del año post transplante2, 5.
El diagnóstico se realiza inicialmente con la sospecha clínica, al interrogatorio el dolor es de inicio súbito, bilateral, simétrico generando impotencia funcional, sin ningún signo característico en el examen físico. Se da principalmente en rodillas y tobillos, que son regiones que deben soportar peso y están sometidas a estrés físico2, 3. En los análisis de laboratorio la fosfatasa alcalina ósea podría estar aumentada, como ocurre con nuestro paciente; sin ser esto patognomónico, y la PTH suele estar normal2. La RMN muestra edema de médula ósea en las zonas que presentan mayor dolor. Esto podría estar relacionado con alteraciones en el metabolismo y microcirculación ósea2, 3.
Si bien tiene una evolución benigna y cura sin secuelas aun sin tratamiento, es una entidad que afecta a muchos de los trasplantados, y aunque hasta ahora su fisiopatología sigue siendo motivo de controversia y deben realizarse más estudios para poder aclararla, tal vez se podría sugerir precaución con el uso de las terapias inmunosupresoras; teniendo en cuenta que una de las hipótesis planteadas involucra a los inmunosupresores inhibidores de la calcineurina, como la ciclosporina y el tacrolimus a altas dosis; la reducción de las mismas mejoró el dolor en algunos pacientes y, por último, este síndrome solo se presentó en pacientes bajo terapia inmunosupresora con estas drogas5-7.
En nuestro paciente la mejoría del dolor se vio luego de la aplicación de pamidronato 30 mg endovenoso. Existen controversias sobre la utilidad de bifosfonatos en estos casos, aunque está descripta la mejoría de los síntomas luego de su aplicación1. Pensamos que el mecanismo de acción de estas drogas podría inhibir la inflamación ósea en pacientes con SMIPT ayudando a mejorar el cuadro clínico. Consideramos que sería importante tenerlo en cuenta como una herramienta terapéutica, ya que en la actualidad no hay tratamiento específico para esta afección.
1. Franco M, Blaimont A, Albano L, Bendini C, Cassuto E, Jaeger P. Tacrolimus pain syndrome in renal transplant patients: report of two cases. Joint Bone Spine 2003; 71: 157-9. [ Links ]
2. Tillmann F, Jäger M, Blondin D, et al. Post-transplant distal limb syndrome: clinical diagnosis and long-term outcome in 37 renal transplant recipients. Transpl Int 2008; 21: 547-53. [ Links ]
3. Goffin E, Van de Berg B, Devogelaer JP, et al. Post-renal transplant syndrome of transient lower limb joint pain: description under a tacrolimus-based immunosupression. Clin Nephrol 2003; 59: 98-105. [ Links ]
4. Lucas VP, Ponge TD, Plougastel-Lucas ML, Gleiman P, Hourmant M, Soulillou JP. Musculoskeletal pain in renal-transplant recipients. N Engl J Med 1991; 325: 1449-50. [ Links ]
5. Grotz WH, Breitenfeldt MK, Braune SW, Allmann KH, Krause TM. Calcineurin-inhibitor induced pain syndrome (CIPS): a severe disabling complication after organ transplantation. Transpl Int 2001; 14: 16-23. [ Links ]
6. Gauthier VJ, Barbosa LM. Bone pain in transplant recipients responsive to calcium channel blockers. Ann Intern Med 1994; 121: 863-5. [ Links ]
7. Muñoz-Gomez J, Collado A, Gratacós J, et al. Reflex sympathetic dystrophy syndrome of the lower limbs in renal transplant patients treated with cyclosporin A. Arthritis Rheum 1991; 34: 625-30. [ Links ]














