Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Medicina (Buenos Aires)
versión impresa ISSN 0025-7680versión On-line ISSN 1669-9106
Medicina (B. Aires) vol.79 supl.3 Ciudad Autónoma de Buenos Aires set. 2019
ARTÍCULO ESPECIAL
Encefalitis autoinmunes. Receptor anti-NMDA y nuevos inmunofenotipos
Ricardo Erazo Torricelli
Hospital de Niños Dr. Luis Calvo Mackenna, Clínica Alemana de Santiago, Universidad del Desarrollo, Santiago, Chile
Dirección postal: Ricardo Erazo Torricelli, Hospital de Niños Dr. Luis Calvo Mackenna, Antonio Varas 360, Providencia, Santiago, Chile
e-mail: ricardoerazo@yahoo.com
Resumen
Las encefalitis autoinmunes (EA) se definen como síndromes neurológicos de instalación subaguda de compromiso de conciencia, alteración de la memoria de trabajo y trastornos psiquiátricos frecuentemente asociados a movimientos anormales y crisis epilépticas y que se producen por la acción de anticuerpos anti neuronales específicos que se fijan a receptores de neurotransmisores o proteínas de membrana. El anticuerpo anti NMDAR es el que origina la mayoría de los casos de EA en niños y adultos jóvenes, seguido por el anticuerpo anti LGI1 de presentación en el adulto. Las EA han aumentado en la última década, en la que se ha descrito un gran número de nuevos anticuerpos que producen en su mayoría síndromes neurológicos que involucran al sistema nervioso central, con predominio de signología psiquiátrica, excepto en niños en los que predominan movimientos anormales, crisis epilépticas y compromiso de conciencia. Se asocian frecuentemente a tumores en el adulto pero en los niños esta asociación es más rara. Todas las EA responden a terapia inmunomoduladora aunque en diferente medida según el tipo de anticuerpo involucrado. Generalmente la evolución a la mejoría es lenta y puede completarse en meses o incluso en un año o más. En esta revisión se destaca los principales cuadros de EA relacionados con anticuerpos específicos mencionando también los inmunofenotipos descubiertos recientemente.
Palabras clave: Encefalitis autoinmune; Encefalitis anti NMDAR; Anticuerpos antineuronales; Inmunoterapia.
Abstract
Autoimmune encephalitis. Anti-NMDA receptor and new immunophenotypes
Autoimmune encephalitis (AE) is defined as neurological syndromes of subacute installation of compromise of consciousness, alteration of working memory and psychiatric disorders associated with abnormal movements and epileptic seizures and that are produced by the action of anti-neuronal antibodies. They bind to neurotransmitter receptors or membrane proteins. Antibody to NMDAR is the origin of the majority of cases of AD in children and young adults, followed by anti-LGI1 antibody for presentation in adults. The AE has increased in the last decade, with a large number of new agents described that produce mostly neurological syndromes that involve the central nervous system, with predominance of psychiatric signaling, except in children and the predominant abnormal movements, epileptic seizures and compromise of conscience. They are frequently associated with tumors in adults but in children this association is more infrecuent. All AEs respond to immunomodulatory therapy although in different measures depending on the type of antibody involved. In general, the evolution to improvement is slow and can be completed in months or even in one year or more. In this review, the main EA clinical pictures related to specific antibodies are highlighted, also mentioning recently discovered immunophenotypes.
Key words: Autoimmune encephalitis; Anti-NMDAR encephalitis; Anti-neuronal antibodies; Immunotherapy.
Las encefalitis autoinmunes han adquirido una relevancia creciente en pediatría a partir de 20091, año en que Dalmau describió la primera serie de encefalitis por anticuerpos anti receptor NMDA en niños (1-17 años). Inicialmente, esta encefalitis se describió en mujeres jóvenes portadoras de teratoma ovárico en el año 20072, pero actualmente el espectro clínico e inmunológico se ha incrementado en forma significativa con la descripción de nuevos anticuerpos patogénicos en niños y adultos.
En esta revisión se hará un análisis de la historia, clínica, etiología y tratamiento de las encefalitis autoinmunes con énfasis en la expresión de estas entidades en la niñez.
Definición
Las encefalitis autoinmunes (EA) se definen como cuadros inflamatorios que afectan en forma subaguda al sistema nervioso central por acción de anticuerpos anti neuronales específicos y que se manifiestan por compromiso de conciencia, trastornos psiquiátricos, movimientos anormales, trastornos autonómicos y crisis epilépticas.
Cuando predomina la epilepsia se denomina “epilepsia autoinmune”3.También se incluyen dentro de las EA el espectro neuromielitis óptica (SNMO) y la encefalomielitis con signología neuropsiquiátrica4 .
Historia
El concepto de encefalitis no infecciosa comenzó en la década de 1960 con la descripción de “encefalitis límbica” relacionada con cáncer subyacente , agregando el término “paraneoplásica”3.
En los años 80 y 90 se describieron anticuerpos antineuronales intracelulares (anti-Hu, anti-Ma) que vinculaban los síndromes neurológicos con ciertos tipos de cáncer y los denominaron “anticuerpos onconeurales”. Finalmente, en la década del 2000 se descubren anticuerpos antineuronales de superficie, en especial el anticuerpo anti receptor NMDA, que muy pronto se identificó como agente causal de cuadros neuropsiquiátricos que responden a tratamientos inmunomoduladores. En la última década se detectaron nuevos anticuerpos de superficie (VKLG, anti LGI1, anti CASPR, etc.)3 que se describirán en esta revisión.
Epidemiología
Las EA se presentan en todas las edades pero predominan en la niñez y en adultos jóvenes.
La incidencia anual de todos los tipos de encefalitis es de 5 a 8 por 100 000 habitantes5 y un amplio estudio multicéntrico ha mostrado que las EA ocupan el tercer lugar de frecuencia después de las encefalitis infecciosas, usualmente virales y de la encefalomielitis aguda diseminada(EMAD), un clásico trastorno post infeccioso5.
Un estudio focalizado en la epidemiología de las encefalitis mostró que las EA por anticuerpos del recetor anti NMDA sobrepasa en incidencia a cualquier agente viral específico causante de encefalitis en el adulto joven6.
Se ha demostrado también que la encefalitis por anticuerpo LGI1, es la segunda más frecuente después de la encefalitis por anticuerpos anti NMDAR en el adulto joven7.
Bases diagnósticas
Recientemente Graus definió las categorías diagnósticas de EA en tres niveles: encefalitis posible, probable y definida, basado en la existencia de 1, 2 o 3 pilares diagnósticos: clínica compatible, exámenes compatibles (RM/LCR/EEG) y anticuerpos positivos4.
La encefalitis posible requiere solo la existencia de clínica subaguda de signología cognitiva o psiquiátrica. Cualquier signo neurológico no asociado a compromiso cognitivo y psiquiátrico no califica para el diagnóstico de EA4.
La encefalitis probable requiere de la signología clínica y de alteraciones de la resonancia cerebral y/o líquido cefalorraquídeo (LCR) sin detección de anticuerpos.
Finalmente la encefalitis definida necesita además la detección del anticuerpo antineuronal específico4.
Basados en estos conceptos, se acepta denominar como EA con anticuerpos (-) si están presentes 2 de los 3 pilares diagnósticos (Tabla 1). Recientemente, Bien puso énfasis en la detección de anticuerpo como pilar diagnóstico fundamental8.
Tabla 1. Criterios diagnósticos de encefalitis autoinmunes (modificada de Graus F, et al 4)

Anticuerpos antineuronales específicos
Los anticuerpos antineuronales que producen encefalitis se dividen en tres tipos: los intracelulares con pérdida neuronal frecuente por acción citotóxica de células T, con clínica más grave y mayor porcentaje de secuelas; los anticuerpos antineuronales de superficie y los anti receptores sinápticos que producen disfunción neuronal transitoria y reversible, generalmente en el corto plazo9.
Anticuerpos antineuronales intracelulares
Anti-HU, anti-Yo, anti-CRMP5 y otros. Estos anticuerpos están relacionados con síndromes neurológicos paraneoplásicos que incluyen la encefalitis límbica, síndrome mioclono-opsoclono , encefalomielitis progresiva y ataxia cerebelosa3, 10.
Anticuerpos antineuronales de superficie y receptores sinápticos
Anti MNDAR, AMPAR, VGKC, LGI1, CASPR-2, GLI-R, GABAa, GABAb y mGluR5.
Se describen a continuación las características clínicas de las encefalitis producidas por anticuerpos antineuronales, priorizando los de membrana celular y sinapsis3, 10.
Síndromes clínicos principales
Encefalitis por anticuerpos anti NMDAR
Esta encefalitis inmunomediada (por anticuerpo IgG anti sub-unidad NR1) es la más frecuente, especialmente en la niñez, y se caracteriza por aparición subaguda (más de 3 semanas y menos de 3 meses) de trastornos psiquiátricos, compromiso de conciencia, movimientos anormales, alucinaciones visuales, deterioro del lenguaje, disautonomía, catatonía y crisis epiléptica11, 12.
Generalmente se observan varios signos, pero muy ocasionalmente destaca solo uno de ellos: psicosis o epilepsia refractaria11, 12.
Existe una forma particular de encefalitis anti NMDAR que se presenta después de una encefalitis por herpes simplex (HS), más frecuente en niños y que podría confundirse con recidiva del HS. Sin embargo, la clínica de movimientos anormales persistentes (ocasionalmente asociados a crisis refractarias) más la presencia de anticuerpos anti NMDAR (y otros), confirman el diagnóstico. Generalmente no responden bien a la terapia inmunomoduladora13. En una casuística publicada por Titulaer14 y series pediátricas de encefalitis por anticuerpos anti NMDAR15, 16 se describen similares características clínicas destacando compromiso de conciencia, alucinaciones visuales, agitación psicomotora, distonías, disquinesias bucolinguales, compromiso de conciencia –especialmente en la infancia–, deterioro del lenguaje y crisis epilépticas (frecuentemente de fácil control), hipertensión arterial e hipoventilación central14-16.
La catatonía se describe más en pacientes adultos14.
Los estudios de laboratorio muestran LCR citoquímico normal o con pleocitosis y bandas oligoclonales frecuentemente positivas14-16. El electroencefalograma (EEG) está casi invariablemente alterado, generalmente con ritmo de base lento difuso o focal y actividad epileptiforme en un porcentaje significativo de casos. El ritmo delta brush es característico de esta entidad11, 12. La resonancia magnética (RM) cerebral es generalmente normal o muestra alteraciones hiperintensas en T2 y FLAIR en corteza mesial temporal, tronco cerebral, ganglios basales o cerebelo11-14. El SPECT y PET, muy infrecuentemente utilizados, aportan al diagnóstico16, 17, especialmente cuando el EEG y la RM son normales. El diagnóstico solo se confirma al detectar presencia de anticuerpos anti NMDAR en suero y especialmente en LCR11, 12.
La búsqueda de teratoma ovárico y testicular debe efectuarse siempre, pues suele asociarse a esta encefalitis, especialmente en mujeres jóvenes2, 11, 14. El tratamiento se basa en corticoides endovenosos (EV), inmunoglobulina EV y plasmaféresis como tratamientos de primera línea, y de rituximab y ciclofosfamida como fármacos de segunda línea. Generalmente se observa evolución a la mejoría en un plazo de 1-3 semanas con fármacos de primera línea. Si no hay ningún signo de mejoría en un plazo mínimo de 2-3 semanas se recomienda tratar con inmunosupresores como ciclofosfamida y rituximab11, 12.
Se deben administrar anticonvulsivantes para las crisis epilépticas y medicamentos para yugular los episodios de agitación psicomotora que pueden ser de difícil control. Se privilegian los benzodiazepínicos y se desaconsejan los neurolépticos por la asociación descripta entre encefalitis anti NMDAR y síndrome neuroléptico maligno11, 12.
La mejoría es lenta pero generalmente se observa recuperación total en un lapso de 2 a 18 meses11, 12, 14.
Encefalitis relacionadas con anticuerpos anti VGKC
Las encefalitis por anticuerpos anti canal de potasio dependiente de voltaje (VGKC) no se producen por anticuerpos dirigidos contra el complejo VGKC sino contra proteínas acopladas a él (LGI1 y CASPR-2). Los anticuerpos anti-LGI1 y anti-CASPR1 tienen rol patogénico demostrado y producen cuadros de encefalitis autoinmune3, 11, 12.
Encefalitis por anticuerpos Anti-LGI1
Esta encefalitis es la segunda en frecuencia después de la encefalitis por anticuerpos anti NMDAR.
El anticuerpo LGI1 (proteína del glioma 1 rico en leucina) produce signos de encefalitis límbica frecuentemente asociadas desde el inicio del cuadro a breves crisis tónicas o mioclónicas-like, también llamadas crisis distónicas facio-braquiales por su localización facial y de extremidades superiores7.
La resonancia cerebral muestra lesiones temporales mesiales hiperintensas en T2 y en 60% de los pacientes se detecta hiponatremia3, 7, 11.
El EEG presenta lentitud del ritmo de base frontal o temporal y/o actividad epileptiforme. Generalmente el cuadro es monofásico y responde a terapia esteroidal e inmunoglobulina EV, pero la recuperación completa a 2 años solo se observa en el 35% de los pacientes. La asociación con tumores es rara7, 11, 12.
Encefalitis por anticuerpos anti-CASPR-2
La encefalitis por anticuerpos anti proteína-like asociada a la contactina-2(CASPR-2), entidad propia del adulto, produce el síndrome de Morvan (insomnio, disautonomía, e hiperexcitabilidad del nervio periférico).
Destaca el dolor neuropático, calambres, neuromiotonía, hiperhidrosis, sialorrea, arritmia cardíaca y constipación12, 18. Rara vez produce cuadro de encefalitis límbica. El EEG, LCR y RM son normales. La EMG muestra mioquimia7, 11, 12.
El timoma es el tumor más frecuentemente asociado. El cuadro clínico mejora rápidamente con terapia esteroidal e inmunoglobulina7, 11, 12.
Encefalitis autoinmunes descritas recientemente en pediatría
En los últimos años se han descrito varios anticuerpos antineuronales y algunos de ellos aún no se han relacionado con entidades clínicas particulares. Otros sí se han asociado con cuadros neurológicos de encefalitis y varios de ellos afectan también a los niños.
Encefalitis por anticuerpos anti GABAa
Esta encefalitis descrita recientemente se presenta en adultos y niños (2 meses a 88 años)18 y se caracteriza por encefalopatía rápidamente progresiva y crisis epilépticas refractarias.
El estatus epiléptico y/o epilepsia parcialis continua se han observado cuando hay anticuerpos anti-GAD65 asociados11, 12, 19. Los primeros síntomas son trastornos cognitivos y de conducta. El LCR muestra pleocitosis, hipeproteinorraquia y bandas oligoclonales positivas. A diferencia de las encefalitis anti NMDAR, la RM cerebral muestra lesiones multifocales hiperintensas en T2/FLAIR11, 12, 19.
Excepcionalmente se asocia a timoma. El cuadro responde a inmunoterapia pero las crisis epilépticas requieren frecuentemente terapia bajo coma inducido para su control.
Ocasionalmente se observa además anticuerpos positivos anti NMDAR12.
Encefalitis anti mGluR5
Esta encefalitis por anticuerpos contra el receptor de glutamato 5 afecta ocasionalmente a niños10, 12. Produce cuadro de encefalitis límbica caracterizado por ataxia cerebelosa y amnesia grave. Si se asocia a linfoma de Hodgkin se denomina síndrome de Ofelia.
Responde bien a la inmunoterapia11, 12.
Encefalitis anti D2V
La encefalitis por anticuerpo anti receptor de dopamina D2V (encefalitis de ganglios basales, anteriormente denominada encefalitis letárgica) se observa también en el niño10. Se manifiesta siempre por movimientos anormales, encefalopatía, trastornos psiquiátricos y menos frecuentemente trastornos del sueño19. Responden a inmunoterapia pero se observan secuelas predominantemente motoras en el 50% de los pacientes11, 12, 20 .
Otras encefalitis autoinmunes del adulto
Es un grupo de encefalitis infrecuentes descriptas en los últimos años que hasta ahora no se han detectado en la niñez. La encefalitis anti GABAb produce síndrome límbico y crisis epilépticas en el adulto.
Puede asociarse a síndrome mioclono-opsoclono y ataxia cerebelosa. Se relaciona frecuentemente con cáncer pulmonar de células pequeñas8, 11, 12 .
La encefalitis anti AMPAR es más frecuente en mujeres adultas y produce signología de encefalitis límbica con predominio de signología psiquiátrica. Se asocia a tumores en 70% de los casos. Responden bien a inmunoterapia y extirpación del tumor8, 11, 12.
La encefalitis anti DPPX (por anticuerpos de la proteína 6 polipeptil-peptidasa), recientemente descrita, produce cuadro de encefalitis límbica con predominio de signología psiquiátrica precedida de diarrea grave. Ocasionalmente se asocia rigidez de tronco, ataxia cerebelosa e hiperexplexia10-12. La encefalitis anti IgLOG5 produce movimientos anormales del sueño, apnea obstructiva y trastornos conductuales.
Tiene mal pronóstico, con pobre respuesta a inmunoterapia10-12.
Los anticuerpos DNER, anfifisina y GluR1 producen cuadros de ataxia y/o rigidez muscular que responden en forma variable a la inmunoterapia. El anticuerpo anti neurexina 3 alfa produce cuadros de encefalitis. Los diferentes anticuerpos y sus características clínicas se detallan en la Tabla 2.
Tabla 2. Principales antígenos y síndromes en las encefalitis autoinmunes (modificada de Dalmaus J, et al12)
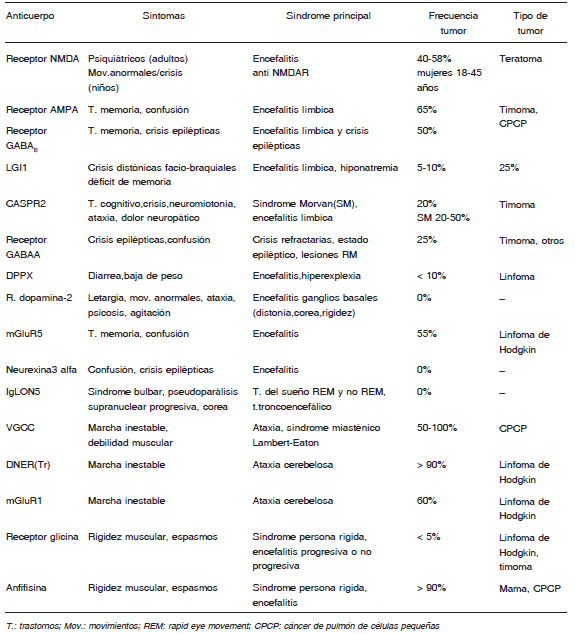
Conclusiones
Las EA por anticuerpos antineuronales específicos están en permanente aumento.
Existen muchos anticuerpos descriptos en los últimos años, pero no todos se relacionan invariablemente con encefalitis8. La clínica es fundamental para sospechar EA que se confirma con la detección del anticuerpo específico9, 10, lo que implica ser muy acuciosos en el estudio de anticuerpos para evitar falsos negativos y falsos positivos21. El diagnóstico correcto permite realizar el tratamiento óptimo aunque este debe iniciarse tempranamente solo con clínica y estudios compatibles con EA posible o probable4.
Conflicto de intereses: Ninguno para declarar
1. Florance NR, Davis RL, Lam C, et al. Anti-N-metil-D-aspartate receptor (NMDAR) encephalitis in children and adolescents. Ann Neurol 2009; 66: 11-8. [ Links ]
2. Dalmau J, Tüzün E, Wu HY, et al. Paraneoplastic anti-N-methil-D-aspartate receptor encephalitis associated with ovarian teratoma. Ann Neurol 2007; 61: 25-36. [ Links ]
3. Bien CG, Holtkamp M. ”Autoimmune Epilepsy”: Encephalitis with autoantibodies for epileptologists. Epilepsy Curr 2017; 17: 134-41.
4. Graus F, Titulaer Mj, Balu R, et al. A clinical approach to diagnosis of autoimmune encephalitis. Lancet Neurol 2016; 15: 391-404. [ Links ]
5. Granerod J, Ambrose HE, Davies NW, et al. Causes of encephalitis and differences in their clinical presentations in England: a multicenter population-based prospective study. Lancet Infect Dis 2010; 10: 835-44. [ Links ]
6. Gable MS, Sheriff H, Dalmau J, et al. The frecuency of autoimmune N-metyl-D- aspartate receptor encephalitis surpasses that of individuals viral etiologies in young individuals enrolled in the California Encephalitis Proyect. Clin Infect Dis 2012; 54: 899-904. [ Links ]
7. Van Sonderen A, Petit-Pedrol M, Dalmau J, Titulaer MJ. The value of LGI1, Caspr2 and voltage-gated potassium channel antibodies in encephalitis. Nat Rev Neurol 2017; 13: 290-301. [ Links ]
8. Bien CG. Diagnosing autoimmune encephalitis based on clinical features and autoantibody findings. Expert Rev Clin Immunol 2019; 15: 511-27. [ Links ]
9. Tanaka K. Recent update on autoimmune encephalitis/encephalopathy. Clin Exp Neuroimmunol 2014; 6: 1759-61. [ Links ]
10. Dalmau J, Geis Ch, Graus F. Autoaintibodies to synaptic receptors and neuronal cell surface proteins in autoimmune diseases of the central nervous system. Physiol Rev 2017; 97: 839-87. [ Links ]
11. Guasp M, Ariño H, Dalmau J. Encefalitis autoinmunes. Rev Neurol 2018; 66(Supl 2): S1-6. [ Links ]
12. Dalmau J, Graus F. Antibody mediated encephalitis. N Engl J Med 2018; 378: 840-51. [ Links ]
13. Armangue T, Moris G, Cantarín-Extremera V. Autoimmune post-herpes simplex encephalitis of adults and teenagers. Neurology 2015; 85: 1736-43. [ Links ]
14. Titulaer MJ, Mc Cracken L, Gabilondo I, et al. Treatment and prognostic factors for long-term outcome in patients with anti-NMDA receptor encephalitis: An observational cohort study. Lancet Neurol 2013; 12: 157-65. [ Links ]
15. Pérez E, Ruggieri V, Monges S, et al. Encefalitis aguda mediada por anticuerpos contra el receptor ionotrópico de glutamato activado por N-metil-D-aspartato(NMDAR): Análisis de 11 casos pediátricos en Argentina. Medicina (B Aires) 2013; 73(Supl. 1): 1-9. [ Links ]
16. Erazo R, González J, Quintanilla C, et al. Encefalitis subaguda por anticuerpos anti receptor de N-metil-D-aspartato: Serie de 13 casos pediátricos. Rev Chil Pediatr 2016; 87: 487-93. [ Links ]
17. Probasco JC, Solnes L, Najuri A, et al. Abnormal brain metabolism on FDG-PET/CT is a common early finding in autoimmune encephalitis. Neurol Neuroimmunol Neurinflamm 2017; 4: e352. [ Links ]
18. Caparó Oblitas RL. Encefalitis autoinmunes. Un nuevo diagnóstico para una antigua enfermedad. Medicina (B Aires)2018; Vol 78 Supl.II: 88-93 [ Links ]
19. Spatola M, Petit-Pedrol M, Simabukuro MM, et al. Investigations in GABAa receptor- associated encephalitis. Neurology 2017; 88: 1-9. [ Links ]
20. Dale RC, Merheb V, Pillai S,et al.Antibodies oto surface dopamine-2 receptor in autoimmune movements and psychiatric disorders. Brain 2012; 135: 3453-68. [ Links ]
21. McCraken L, Zhang J, Greene M, et al. Improving the antibody-based evaluation of autoimmune encephalitis. Neurol Neuroimmunol Neuroinflamm 2017; 4: e404. [ Links ]














