PUNTOS CLAVE
Conocimiento actual
• La epilepsia mioclónica juvenil se considera genética y generalizada. El concepto de una actividad eléctrica que ocupa todo el cerebro se reemplazó por el de una alteración de redes neuronales que afectan al tálamo y la corteza frontal. Las evaluaciones neuropsicológicas revelaron trastornos cognitivos leves, que pueden afectar la vida cotidiana.
Contribución del artículo al conocimiento actual
• Los pacientes en este estudio presentaron compromiso cognitivo con fallas en el funcionamiento atencional y las habilidades ejecutivas relacionadas con la flexibilidad e inhibición, compatibles con disfunción del lóbulo frontal. Los afectados son conscientes de sus dificultades.
Desde su descripción inicial en 1957, la epilepsia mioclónica juvenil (EMJ) ha sido reconocida como un síndrome epiléptico común en todo el mundo. Represen ta el 5-11% de todas las epilepsias. Las características típicas incluyen: edad de inicio de las crisis entre los 10 y 25 años, fotosensibilidad y la tríada de mioclonías, crisis tónico-clónicas generalizadas y ausencias, de las cuales solo las mioclonías son un criterio obligatorio. Hasta un 80% de los afectados pueden controlar sus crisis con el uso de valproato de sodio y un tercio de los mismos tienen la posibilidad de suspender los fármacos antiepilépticos. Las características del electroencefalograma interictal es tándar consisten en descargas generalizadas de espiga-onda o poliespigas de 4-6 Hz con predominio en región fronto-central1-5. Se la considera una epilepsia genética generalizada, cuya etiología multifactorial es compleja y heterogénea6. Además, el concepto de epilepsia genera lizada donde la actividad eléctrica ocupa todo el cerebro de inicio difuso y sincrónico bilateral sin lateralización o focalización ha cambiado en los últimos años y se lo ha reemplazado por el de una alteración de sistemas o redes neuronales; donde no está claro la organización, secuencia y la relación de las descargas epilépticas que afectan al tálamo, precúneo y corteza frontal7.
En la EMJ se observan alteraciones en las funciones ejecutivas del lóbulo frontal similares a los pacientes con lesión del mismo lóbulo, que afectan el normal desempeño en la vida cotidiana8-10. Detectaron fallas frontales en las pruebas que requerían flexibilidad mental y formación de conceptos y razonamiento abstracto¹¹. También se vieron involucradas funciones ejecutivas que requieren la coordinación de varios subsistemas fuera de los límites de los lóbulos frontales como la denominación, memoria verbal y visual¹².
Este perfil cognitivo con algunas fallas en áreas vin culadas a los lóbulos frontales, se ha descripto como un síndrome disejecutivo con fallas en la fluencia verbal fo nológica y las habilidades de planificación asociado como resultado a largo plazo en la evolución de la epilepsia como también a las descargas epilépticas de espigas y poliespiga-onda interictales¹³, 14.También los trastornos de la memoria verbal y visual en la EMJ los vincularon a la edad más joven de inicio de la epilepsia, antecedentes familiares y a las crisis de AS15.
Estas fallas de las funciones ejecutivas, respaldarían el modelo tálamo-fronto-cortical de la EMJ16. Además, los enfermos con EMJ pueden tener comorbilidad psiquiátri ca, como trastornos del estado de ánimo, síntomas de ansiedad, trastornos adaptativos, trastornos de conducta alimentaria entre otros, correspondiendo el 23% a tras tornos de ansiedad y el 19% a trastornos del ánimo17,18.
Cada vez hay más pruebas que la EMJ no es un síndrome electro-clínico homogéneo19,20 por lo que deter minar el perfil cognitivo y los síntomas psiquiátricos sería importante para el manejo de los mismos²¹. El objetivo de este estudio es determinar el desempeño cognitivo y síntomas anímicos de los pacientes con EMJ comparados con controles sanos.
Materiales y métodos
Estudio observacional analítico transversal prospectivo, de casos y controles.
Se evaluaron en forma prospectiva 30 pacientes con EMJ y 29 controles pareados por edad, género, y escolaridad desde julio de 2018 hasta julio de 2019. Neurólogos especialistas del centro de epilepsia realizaron a los pacientes una entrevista neurológica donde se pesquisaron, fecha de diagnóstico y tipo de crisis. Se excluyeron los que tenían otras enfermedades neurológicas concomitantes y enfermedades psiquiátricas acti vas en tratamiento. Se realizó una entrevista a controles y se excluyeron aquellos con enfermedades activas, tratamientos farmacológicos actuales y/o síntomas cognitivos.
Neuropsicólogos del Centro de la Memoria administraron una batería cognitiva estándar que incluyó: Mini examen del estado mental (MMSE)²², ²³; Test de Aprendizaje Auditivo Ver bal de Rey(RAVLT)24; Dígitos adelante y atrás25,26; Fluencia fonológica y semántica27; Test del Trazo-parte A y B (TMT a y b)28; Figura compleja de Rey copia y diferido (FCR copia y dif)29. Evaluación Frontal de INECO (IFS)30 y un cuestionario auto-administrado de dificultades ejecutivas (DEX)³¹. Sumado a esto los participantes completaron un inventario de depre sión validado para epilepsia (NDDI-E)³²; escala de depresión de Beck (BDI)³³; inventario de ansiedad (GAD-7)34; y escala de riesgo de suicidio (MINI)35.
Se calcularon pruebas t de student. Se utilizó el programa SPSS para el análisis estadístico. Se estableció la significan cia estadística en p < 0.05.
Todos los procedimientos realizados en el estudio estu vieron de acuerdo con los estándares éticos en cumplimiento de la declaración de Helsinki de 1964 y sus posteriores modi ficaciones, y recibieron la aprobación del comité de ética de nuestra Institución. Se requirió consentimiento informado por escrito para el estudio.
Resultados
Sin diferencias significativas en edad, sexo y escolaridad entre EMJ y controles (Tabla 1). Edad media de inicio de la epilepsia 15 años, R 9-30. Tiempo medio de evolución de la epilepsia 18 años, R1-47. 16 epilepsias (53%) presentó tres tipos de crisis, mioclonías, ausencias y convulsiones tónico-clónicas generalizadas; 11 (37%) dos tipos de crisis, mioclonías y convulsiones tónico-clónicas gene ralizadas; y 3 (10%) dos tipos de crisis, mioclonías y au sencias. El electroencefalograma de control fue normal en 21 de ellos (70%) y anormal en 9 (30 %). Una resonancia magnética de cerebro se realizó en 28 pacientes (93%) y fue informada normal. En tratamiento con ácido valproico, 14 EMJ (47 %); topiramato 9 (30 %); lamotrigina 4(13%); levetiracetam 3 (10%). Las crisis están controladas en 22 del grupo (73 %); permanecen con crisis 8 (27%).
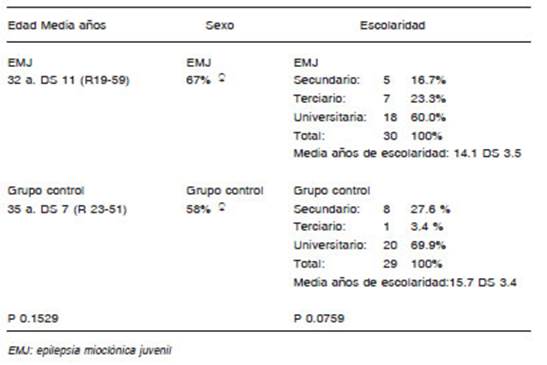
Tabla 1 Datos demográficos de la epilepsia mioclónica juvenil y el grupo control. Edad, sexo y escolaridad en número y porcentaje
En la evaluación cognitiva se encontraron diferencias significativas con controles, con un peor desempeño en los pacientes con EMJ, en el test IFS que evaluó fun ciones ejecutivas (t = -2.7 p = 0.0085); en el TMT-A que midió habilidades motoras, viso-espaciales de búsqueda visual y atención sostenida (t = 3.6 p = 0.006) y TMTB que midió funciones ejecutivas que implican flexibilidad mental y atención dividida (t = 2.6 p = 0.1616). Así mismo se observaron diferencias significativas, con un peor des empeño en pacientes con EMJ en la prueba de Dígitos Adelante que midió la amplitud atencional y la memoria de trabajo simple (específicamente el almacén fonológico con su bucle articulatorio) (t = -3.6, p = 0.0145); la flui dez verbal fonológica (t = -2.6, p = 0.0110) y semántica (t = -2.7, p = 0.0096) que midió capacidad de búsqueda activa de material verbal y velocidad de procesamiento. Las EMJ presentan un puntaje significativamente mayor en el cuestionario auto-administrado DEX, los pacientes son más conscientes de sus fallas ejecutivas (t = 3.18, p = 0.0164). Las restantes pruebas neuropsicológicas ad ministradas que midieron la memoria episódica (RAVLT y FCR), la memoria de trabajo más compleja (dígitos atrás), y las habilidades visuoconstructivas (FCR) no presenta ron diferencias significativas (Tablas 2 y 3). El tiempo de evolución prolongado, entre 18 y 47 años, se correlacionó con menor amplitud (span) atencional, menor puntaje en dígitos adelante (r = 0.51, p < 0.05).

Tabla 2 Resultados de las evaluaciones cognitivas para ambos grupos: 30 pacientes con epilepsia mioclónica juvenil y 29 controles para todos los test

Tabla 3 Resultados de las evaluaciones cognitivas y escalas de estados de ánimo para ambos grupos:30 pacientes con epilepsia mioclónica juvenil y 29 controles para todos los test
En la evaluación de los síntomas anímicos se encontra ron diferencias significativas con controles, con depresión en las escalas de evaluación en los pacientes con EMJ, mayor puntaje en las escalas NDDI-E (p = 0.0029) yBDI (p = 0.0003); el 80% compatible con depresión leve. Tam bién hubo diferencias significativas en la escala GAD-7 (p = 0.0080) con mayor ansiedad en los pacientes con EMJ. Sin diferencias en el riesgo de suicidio (p = 0.4764) respecto a controles.
Discusión
En la EMJ se ha observado particularmente mayores dificultades de las funciones ejecutivas y atencionales asociada a un compromiso de circuitos neuronales del lóbulo frontal36. Esto es avalado por un aumento de la excitabilidad cortical somatosensorial y motor en el regis tro del potencial evocado somato sensitivo en la EMJ37.
En la EMJ se determinó un perfil cognitivo similar a aquellos con epilepsia del lóbulo frontal38,39. Este estudio confirma lo observado por otros autores, mostrando que, a pesar de tratarse de una epilepsia generalizada genética y benigna, los pacientes presentan fallas en el funciona miento atencional simple y en las habilidades ejecutivas específicamente aquellas que requieren de la flexibilidad y búsqueda activa de palabras40-45.
Se detectaron diferencias significativas en la me moria de trabajo simple y no en la memoria de trabajo compleja. Otras investigaciones hallaron un deterioro en la memoria de trabajo utilizando neuroimágenes y para justificar el déficit de la función del lóbulo frontal a través de la conectividad reducida entre el área motora suplementaria y la corteza frontal polar46,47. Los mismos resultados no se obtuvieron usando las mismas técnicas, y concluyeron que tanto las lesiones estructurales como las funcionales deben ser interpretadas con cuidado y que las alteraciones de la memoria de trabajo pueden ser parcialmente responsables de déficits frontales ya que hay una activación de múltiples sitios encefálicos en donde se almacena temporalmente la información de la memoria activa48.
Así como han informado otros autores49 las fallas ejecutivas de los pacientes con EMJ fueron observadas también por pruebas de screening ejecutivo. Al igual que lo ya descripto, el desempeño en tareas de memo ria verbal y visual50,51 es similar a la de personas de su edad y escolaridad. Las pruebas de memoria episódica administradas (RAVLT y FCR) no presentaron diferencias significativas con el grupo control.
El mayor tiempo de evolución de la EMJ se relacionó con mayores fallas atencionales (demostrado con una menor amplitud atencional). Este hallazgo marca la importancia del diagnóstico temprano para establecer tratamiento adecuado (farmacológico y no farmacológico) para reducir el impacto cognitivo de los pacientes52,53. Los neurólogos se han abstenido de llamar a la EMJ benigna por la larga duración de la enfermedad, agravación de la epilepsia por carbamacepina o fenitoína entre el 10- 15 %; porcentaje de recurrencia durante la edad adulta entre el 80-90% en 2 años, incluso en aquellos que han pasado muchos años sin crisis epilépticas con dosis baja de fármacos antiepilépticos apropiados54. La mayoría de los pacientes, 53% presentaron tres tipos de crisis, factor que puede haber contribuido a las fallas cognitivas encontradas, aunque no es posible ponderar el efecto de cada una en particular. Los tratamientos más usados con el 77% fueron el ácido valproico y el topiramato; el primero produce enlentecimiento psicomotor dosis dependiente y el segundo déficits de atención y memoria. Esos factores pueden haber contribuido a las fallas encontradas, como lo referido por otros autores16,55, aunque no se determinó la concentración de fármacos antiepilépticos. Se descar tan lesiones estructurales por las resonancias normales en el 93%. El 73% de las EMJ no tenía crisis con el tra tamiento y el electroencefalograma de control fue normal en el 70%, ambas características no consideradas causas de los hallazgos cognitivos.
Es importante destacar que, de acuerdo a los resulta dos del estudio, estas fallas en las funciones ejecutivas y atencionales, no han sido hallazgos aislados en las evaluaciones cognitivas, sino que los pacientes tienen real conciencia de las mismas. Esto puede demostrarse con las diferencias significativas observadas en el DEX entre los pacientes y los controles. El compromiso subjetivo y objetivo en las funciones ejecutivas, tiene grandes impli cancias en el manejo y tratamiento de estos pacientes. Ignorar dichas alteraciones puede impedir el correcto abordaje del paciente, menor adherencia al tratamiento y mayores dificultades en la vida cotidiana, independien temente de la frecuencia de crisis.
El deterioro cognitivo se considera leve en la EMJ y a menudo pasa desapercibido, a diferencia de las en cefalopatías epilépticas con crisis mioclónicas, tónicas, ausencias y convulsiones tónico-clónicas generalizadas donde el deterioro cognitivo es grave y progresivo56.
Si bien el síndrome disejecutivo fue descripto como el perfil cognitivo de la EMJ¹³, 14, otro estudio, evidencia un perfil cognitivo diferente entre los pacientes con EMJ y sus parientes sin epilepsia comparados con controles normales; las fallas cognitivas son más globales y no se limitan a las áreas del funcionamiento ejecutivo57. Esto desestimaría referirse a un determinado perfil sino de características o fallas cognitivas predominantes.
Las escalas de depresión, ansiedad y suicidalidad utilizadas, indicaron puntajes superiores para depresión y ansiedad comparados con los controles normales y no hubo diferencia en la escala del riesgo de suicidio. La de presión, la ansiedad, el déficit de atención y los trastornos psicóticos tienen una alta prevalencia en las personas con epilepsia comparadas con otros trastornos crónicos en la población general58. Se estima que la comorbilidad psiquiátrica en pacientes con EMJ es heterogénea y varía de acuerdo a la metodología de la evaluación, la cronici dad de la epilepsia, la calidad de vida. La prevalencia de depresión en la EMJ se encuentra entre el 16.3 y el 49% en diferentes estudios59.
Se sugieren mecanismos patogénicos comunes entre la epilepsia, los trastornos depresivos y también la ansie dad que podrían explicar esta comorbilidad relativamente alta. Su relación es bidireccional, peor evolución de la epilepsia asociado a depresión y aumento de riesgo de epilepsia en personas con trastornos del ánimo60. Tanto la depresión como la ansiedad no son características y exclusivas de la EMJ sino de todas las epilepsias, por lo tanto, no constituye un rasgo o patrón de la EMJ.
Conclusiones: el estudio confirma que, a pesar de tratarse de una epilepsia generalizada relativamente benigna, los pacientes con EMJ presentan compromiso cognitivo con fallas ejecutivas, compatibles con disfunción del lóbulo frontal. Si bien estas alteraciones habían sido observadas previamente, existió una clara correlación entre las fallas objetivadas y las quejas referidas. Se observó mayor puntaje para depresión y ansiedad en los pacientes con EMJ. Estos resultados tienen grandes implicancias para el manejo de los pacientes. Reconocer estas alteraciones, ayudaría a mejorar el desempeño de los pacientes en la vida cotidiana y mejorar su calidad de vida.














