Se considera vapeo a la inhalación de aerosoles generados por el calentamiento de líquidos. Existen dis positivos que se comercializan libremente para realizar vapeo, siendo los cigarrillos electrónicos los más fre cuentes. Estos productos están asociados a la aparición de injuria pulmonar: injuria pulmonar inducida por vapeo (VAPI), injuria pulmonar asociada a vapeo y cigarrillos electrónicos (EVALI).
Presentamos el caso de una mujer de 54 años con antecedentes de tabaquismo y consumo de cigarrillo electrónico en los últimos 9 meses, quien fue ingresada a nuestro servicio de guardia por insuficiencia respiratoria secundaria a VAPI/EVALI.
Caso clínico
Mujer de 54 años con antecedentes personales de ex ta baquista de 30 paquetes /año, enfermedad de Graves que requirió tiroidectomía, dos episodios de neumonía aguda de la comunidad 5 y 3 años previos a la consulta, que mejoraron con tratamiento antibiótico. Tenía el esquema de vacunación contra neumococos al día. Desde 9 meses atrás empleaba cigarrillo electrónico (vapeo) sin consumo de extractos de cannabis.
Consultó por disnea clase funcional IV de 18 h de evo lución, sin tos, asociada a náuseas y cuatro episodios de vómitos sin dolor abdominal. Al examen físico de ingreso la presión arterial era de 150/80 mm/Hg, con frecuencia respi ratoria de 30/min, temperatura 38°C, saturación 84% al aire ambiente, mala mecánica ventilatoria, estertores crepitantes en ambas bases pulmonares, abdomen normal. Los exámenes de laboratorio al ingreso: Hto 37%, Gb 14 700 mm3 (neutrófilos 70%, eosinófilos 2%), creatinina 1.35 mg/dl, sedimento urinario normal, bilirrubina 0.6 GOT 30, GPT 37, FAL 100, VSG 60 mm/h, proteína C reactiva 236 UI, LDH 180 (normal), HIV negativo, serologías: FAN, factor reumatoideo, ANCA, anti- Scl-70, anti topoisomerasa negativos.
Se realizó tomografía de tórax sin contraste, que evidenció múltiples áreas de opacidad en vidrio esmerilado con tenden cia a la condensación que comprometía la língula y ambos lóbulos superiores e inferiores (Fig. 1a, flecha); acentuación de los septos inter e intra-lobulillares principalmente en lóbulos superiores, adoptando en ellos un patrón en empedrado loco (crazy paving) (Fig. 1b, flecha).
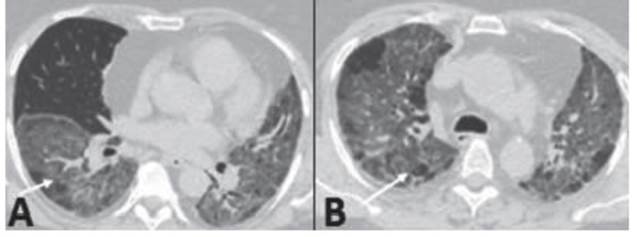
Fig. 1 Tomografía de tórax sin contraste que evidencia múltiples áreas de opacidad en vidrio esmerilado con tendencia a la condensación, comprometiendo la língula y ambos lóbulos superiores e inferiores (A, flecha); acentuación de los septos inter e intralobulillares principalmente en lóbulos superiores, adoptando en ellos un patrón en empedrado loco (crazy paving) (B, flecha)
Se realizó intubación orotraqueal y asistencia respiratoria mecánica por 7 días. Se efectuaron 2 hemocultivos, antígeno urinario para neumococo y diagnostico de coronavirus SARS-CoV-2 por PCR de hisopado nasofaríngeo, en dos oportuni dades. Todos ellos resultaron negativos. Cumplió tratamiento empírico vía EV con ampicilina sulbactam + claritromicina durante 7 días y recibió hidrocortisona 300 mg/día, vía EV, desde el inicio.
Se realizó fibrobroncoscopia con lavado bronquio-alveolar luego de iniciado el tratamiento antibiótico, cultivos para gér menes comunes, e investigación de hongos y micobacterias, tinción de Giemsa, Grocott-Gomori, Ziehl-Neelsen, negativos, examen citológico: neutrófilos 70%, eosinófilos 10%.
Se procedió a la extubación al séptimo día de internación.
El día 8 de internación se encontraba lúcida, saturación 96% al aire ambiente, buena mecánica respiratoria y semiolo gía pulmonar normal. Se realizó tomografía de tórax de control que demostró mejoría respecto a la previa. Se suspendió la hidrocortisona endovenosa y se rotó a prednisona 20 mg día vía oral. A las 48 h presentó nuevamente hipoxemia y taquipnea con semiología respiratoria normal. Se realizó an giotomografía de tórax que evidenció incremento de las áreas de opacidad en vidrio esmerilado, sin observarse defectos de relleno en las arterias pulmonares. Se hizo una espirometría que demostró trastorno restrictivo moderado-grave con defecto de difusión grave (FEV1/FCV: 82, FEV1: 52%, FVC: 49%, DLCO: 43%, TLC: 51%).
Se consideró realizar biopsia por videotoracoscopía pero se decidió no proceder dado el alto riesgo perioperatorio.
Inició pulsos endovenosos de metilprednisolona 1g/día por 3 días con rápida mejoría clínica y resolución de la hipoxemia en 72 h. Fue dada de alta con prednisona 1mg/kg día vía oral. Evolucionó con mejoría de la disnea llegando a realizar las actividades habituales de su vida diaria sin dificultad. La espirometría de control a los 90 días mostró: VEF1/CVF 85, FVC 55%, FEV1 60%, DLCO 68, TLC 62%. Se realizó tomo grafía de tórax a los 90 días que evidenció franca mejoría de los infiltrados pulmonares (Fig. 2).
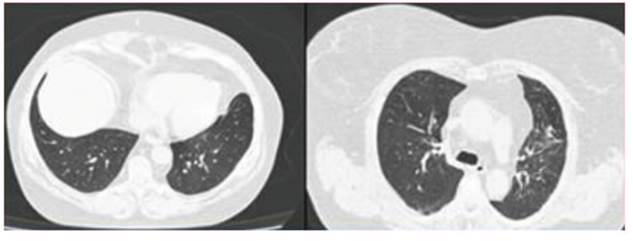
Fig. 2 Tomografía de tórax realizada a los 90 días que evidencia franca mejoría de los infiltrados pulmonares
Se interpretó el cuadro clínico como injuria pulmonar in ducida por vapeo y cigarrillo electrónico.
Discusión
Se considera vapeo a la inhalación de aerosoles genera dos por el calentamiento de líquidos que pueden contener diversas sustancias como aceites, saborizantes, tetrahidrocannabinol (THC), alcoholes, etc. Existen dispositivos que se comercializan libremente para realizar vapeo, siendo los cigarrillos electrónicos los más frecuentes. Estos productos están asociados a la aparición de VAPI/ EVALI. En EE.UU.se notificó un total de 2807 casos y 68 muertos por EVALI/VAPI hasta el 18 de febrero del 20201,2.
La patogenia del VAPI/EVALI aún es desconocida3. Aumenta el riesgo cuando se realiza vapeo con sustancias que contienen THC, vitamina E y nicotina4. En un informe sobre 17 biopsias de pacientes con sospecha de VAPI/ EVALI se demostró histológicamente patrones de injuria pulmonar aguda (neumonitis aguda fibrinosa, daño alveo lar difuso, neumonía organizada con bronquiolitis). Si bien no existieron hallazgos específicos, la vacuolización de los neumonocitos y los macrófagos espumosos se encontró en todos los casos4.
Si bien el VAPI/EVALI puede ocurrir en ambos sexos y a cualquier edad, la mayoría de los pacientes son varones jóvenes y el 22% son asmáticos1.
Las manifestaciones clínicas más frecuentes son la disnea y la tos (85%). Puede existir dolor torácico y hemoptisis. La fiebre ocurre en el 84% de los casos. Son comunes los síntomas gastrointestinales como náuseas, vómitos, diarrea y dolor abdominal. Al examen físico los pacientes presentan signos de respuesta inflama toria sistémica y están hipoxémicos (aproximadamente 58%); muchas veces evolucionan a la insuficiencia respiratoria6,7.
La mayoría de los pacientes presentan leucocitosis y todos tienen proteína C reactiva aumentada8 e imágenes pulmonares patológicas3,8. Cuando se realiza tomografía de tórax los patrones más frecuentes son de neumonía en organización, neumonitis por hipersensibilidad, neumonía eosinofílica aguda e injuria pulmonar aguda8.
La firbrobroncospía con lavado bronqueloalveolar (BAL) es útil para descartar infecciones. Los hallazgos en el BAL no son específicos; lo más frecuente es encontrar glóbulos blancos con predominio de neutrófilos y también se suelen hallar macrófagos espumosos8. El soporte res piratorio y los corticoides son la terapéutica de elección6,8; aproximadamente un 26% de los pacientes requieren asistencia ventilatoria mecánica. Los factores de riesgo que se asocian a aumento de mortalidad del EVALI son: edad mayor a 35 años, obesidad, asma, enfermedad cardíaca y enfermedad psiquiátrica previas9,10. Aún no es claro cuáles son las secuelas pulmonares a largo plazo del EVALI/VAPI.
Dado los antecedentes de vapeo con cigarrillo elec trónico y hallazgos clínicos radiológicos, sostenemos que nuestra paciente padeció de VAPI/EVALI. Durante la inter nación empeoró su cuadro clínico al bajarle los corticoides y volvió a mejorar con los pulsos de metiplrednisolona endovenosos. Al alta se encontraba sin requerimiento de oxígeno y con resolución de la disnea. Consideramos que los responsables de la asistencia médica en lugares de internación debemos tener al VAPI/EVALI presente como diagnóstico diferencial ante un paciente con insuficiencia respiratoria aguda, infiltrados pulmonares y antecedente de vapeo.














