PUNTOS CLAVE
• La falta de datos acerca de la evolución de los pacientes con pie diabético en Argentina dificulta la elaboración de pautas para su abordaje.
• Este artículo brinda información acerca de las tasas de amputación mayor (8.3%), muerte (4.49%) y cicatrización (58%) en un seguimiento a 6 meses junto con características de las úlceras que permitirán dirigir los recursos hacia políticas de salud más eficientes.
El pie diabético (PD) es una complicación que se presenta en el 19 al 34% de los pacientes con diabetes, con una incidencia anual del 2%1,2. En Latinoamérica, es el motivo de internación en el 3.7% de los casos y en el 20% de los internados con diabetes mellitus3. Las úlceras en PD se en cuentran asociadas a distintos grados de neuro patía y enfermedad arterial periférica (EAP) así como a otras características (infección, presen cia de osteomielitis, localización, presencia de neuroartropatía de Charcot (NC)) que le confie ren a esta enfermedad diferentes grados de gra vedad que pueden amenazar la conservación del miembro y la vida del paciente. Existen diferen tes formas de presentación de un paciente que consulta por una lesión en PD, que incluyen des de una úlcera superficial en la planta del pie que solamente requiere descarga adecuada y trata miento local, hasta formas complejas de presen tación denominadas ataque de pie diabético1,2 que constituyen una urgencia y comprenden una infinidad de relaciones entre distintos fac tores (isquemia, localización, grado de infección, compromiso de distintas estructuras, síndro me compartimental, área, afección ósea, entre otras). La identificación y tratamiento oportuno requiere la suficiente destreza del equipo tra tante y los recursos adecuados para evitar la amputación, aunque muchas veces este objetivo no pueda ser cumplido. En la actualidad, exis te una gran diversidad en los criterios de aten ción, métodos de diagnóstico y tratamiento de los pacientes. Está estudiado que la atención de los mismos debe darse en el marco de la inter disciplina, ya que su abordaje requiere de distin tas especialidades4. A pesar de esto, existe poco acuerdo entre las mismas a la hora de definir criterios quirúrgicos, tratamientos antibióticos y muchas veces criterios de internación, dado que los pacientes que padecen presentaciones graves de PD suelen cursar la infección sin fie bre ni síntomas sistémicos, motivo por el cual su cuadro es subestimado y subtratado, generando como consecuencia un retraso en la implemen tación del tratamiento adecuado que deriva en una alta tasa de amputación mayor. Más aún, los pacientes con isquemia crónica con amenaza de miembro (EAP crónica con lesión o gangrena), en pocos casos presentan claudicación intermi tente a pesar de tener obstrucciones significa tivas, y concurren a la consulta una vez que ha aparecido la lesión, en estadios terminales que requieren una rápida identificación y revascu larización, la cual muchas veces se demora por la accesibilidad y la complejidad de los estudios que requiere para su resolución. La heterogenei dad en la presentación, la gravedad de las lesio nes al momento de la consulta, la falta de datos locales concretos acerca de la evolución de los pacientes y de las tasas de amputación sumada a un desinterés por la afección de las distintas especialidades y a la creencia de que la amputa ción mayor es una solución mejor y más rápida que el intento del salvataje del miembro, gene ra escasez de pautas claras para la atención y el tratamiento. La falta de datos también alcanza a la evolución de los pacientes amputados, ya que quienes los tratamos en el ámbito público nota mos que menos del 20% de quienes padecieron una amputación mayor se equipa con prótesis, destinando al paciente a desarrollar su vida ma nejándose en silla de ruedas con una alta tasa de mortalidad a 5 años5,6. El PD constituye asi mismo una de las principales causas de ingreso hospitalario y una frecuente causa de interna ciones prolongadas. En la actualidad, se desco nocen datos acerca de las consultas por PD, su gravedad, la tasa de amputaciones mayores y la mortalidad de estos pacientes en nuestro país y en la región. El objetivo principal de este estudio fue la evaluación de todos los pacientes con diabetes que consultaron por una lesión nueva en el pie ya sea por guardia o consultorio en di ferentes instituciones de Argentina de distinto nivel durante un periodo de 3 meses, con el fin de clasificarlos según su riesgo, determinar las características de las lesiones y evaluar su evolución a 6 meses, describiendo el porcentaje de mortalidad, cicatrización y amputación mayor y su relación con diferentes factores.
Materiales y métodos
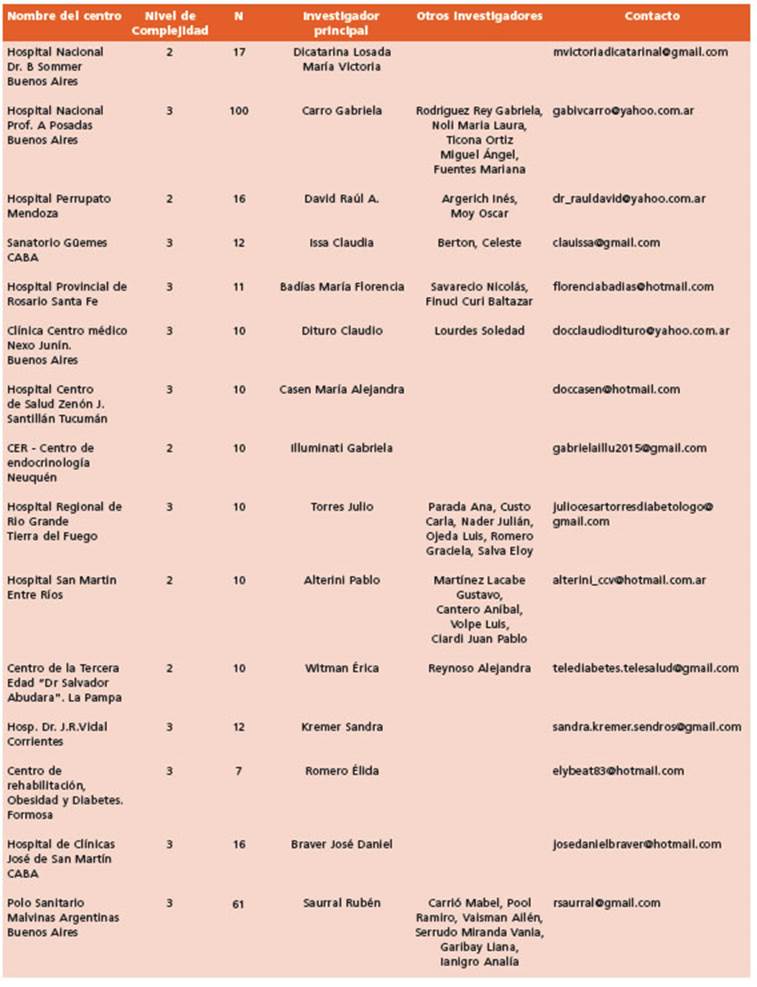
Se trata de un estudio prospectivo, observacional y longitudinal. Se realizó un muestreo no probabilísti co consecutivo no aleatorizado en ventana temporal de 3 meses en 15 centros de atención de pie diabético en Argentina de diferentes niveles de complejidad. Los mis mos fueron elegidos dado que los miembros del Comité de pie diabético de la Sociedad Argentina de Diabetes se desempeñan en los equipos de pie diabético de dichas instituciones, lo cual facilitó la recolección de datos. Las características de los centros participantes se muestran en la Tabla 1 y los niveles de cada centro referido a la complejidad de atención del pie diabético se muestran en la Tabla 2 7,8. La responsabilidad en la recolección de datos y en la veracidad de la información corresponde a los investigadores de cada centro. Se incluyeron pacien tes con diabetes mayores de 18 años que consultaron por una lesión nueva en pie entre el 01/04/22 y el 30/06/22. Se excluyeron pacientes embarazadas o aquellos que no firmaron consentimiento informado. Se registraron distintas variables de caracterización, tales como edad, sexo, años de evolución de la diabetes, tipo de diabetes (1, 2 u otros), antecedentes de enfermedad cardiovascu lar (accidente cerebrovascular, infarto agudo de miocar dio), hipertensión arterial, antecedentes de amputación mayor, antecedentes de amputación menor, insuficiencia renal crónica en diálisis, causa de la lesión (traumatismo, roce de calzado, corte de uñas, mal perforante, quemadu ra, micosis), tabaquismo , antecedentes de insuficiencia cardíaca. La infección fue valorada según la clasificación IDSA9 en infección leve: celulitis < 2 cm sin osteomieli tis ni síntomas sistémicos; infección moderada: celulitis > 2 cm, gangrena, absceso, gas, compromiso de tejidos profundos, osteomielitis e infección grave: presencia de síntomas y signos inflamatorios sistémicos (fiebre, leuco citosis, leucopenia, taquicardia, taquipnea.
La valoración de la isquemia se realizó mediante el ín dice tobillo brazo (ITB). El mismo se realizó con un equi po Doppler portátil con una sonda de 8 MHz y consiste en la presión más elevada del miembro (tibial posterior o pedio) sobre la más alta de los dos brazos. Se definió a los pacientes con isquemia leve a aquellos que tenían ITB de 0.7 a 0.89 o pulsos levemente disminuidos, isque mia moderada a quienes presentaban ITB de 0.50 a 0.69 o pulsos apenas palpables e isquemia grave a aquellos con ITB<0.5 o pulsos ausentes. Se definió sin isquemia a un valor de 0.9 a 1.4 o pulsos palpables. Un valor superior se interpretó como calcificación arterial y en dicha situación se tomaron en cuenta los pulsos al igual que en aquellos en quienes no se pudo realizar por algún motivo el ITB. Los pacientes se clasificaron según su riesgo utilizando la aplicación de la Sociedad Argentina de Diabetes “Clasifi caciones en pie diabético/score de riesgo” para Android. Se utilizaron las clasificaciones de San Elián (SEWSS), IDSA, Texas, SINBAD, WIfI9-13. WIfI consiste en clasificar a los pacientes con pie diabético y otorgar un riesgo de ampu tación mayor y un beneficio de revascularización según las características de la herida. Dicho riesgo va de 1 (muy bajo) a 4 (alto). San Elián es una escala en el cual la su matoria de puntos puede dar un puntaje de 6 a 30, siendo más graves y con peor pronóstico los valores mayores. SINBAD se trata de un puntaje, con variables dicotómicas que suman un punto al estar presentes y pueden sumar hasta 6 puntos como máximo. Valora sitio de la lesión, presencia de isquemia, neuropatía, infección, área y pro fundidad. IDSA es una clasificación que divide a las in fecciones en 4 categorías (sin infección, leve, moderada y grave) previamente descripta. Texas se trata de una tabla de 16 casilleros, donde se combinan 4 grados y 4 estadios, relacionando profundidad de la lesión con presencia de isquemia, infección o ambas. La neuropatía fue valorada por métodos clínicos (monofilamento, diapasón). La neu roartropatía de Charcot, se valoró según la presentación clínica y las radiografías. Se realizó un seguimiento a 6 meses, donde se registraron fecha de ingreso a quirófano, revascularización, porcentaje de amputación menor, re sultado primario (si se amputó, falleció o cicatrizó antes de los 6 meses) y el resultado en el seguimiento a 6 me ses (amputación mayor, muerte, pérdida del seguimiento, cicatrización o persistencia de la lesión). Se definió am putación mayor a la infrapatelar o supracondílea, ampu tación menor por debajo de ese nivel (transmetatarsiana, amputación de dedos) y cicatrización a las lesiones total mente epitelizadas.
Análisis estadístico
Para variables cualitativas se utilizaron en la descripción frecuencias, medidas de proporción e intervalos de confianza. Se realizó test de Chi2 para tablas de doble entrada para analizar la aso ciación de dos variables categóricas. Las variables continuas se describieron como media y desvío estándar o mediana y rango intercuartil según su distribución. Para la evaluación de los elementos de la escala de San Elián en relación con la mor talidad, cicatrización y amputación mayor se uti lizó regresión logística binaria con estudio de las variables categorizadas en forma individual. Para la comparación de medias se utilizó T de student y para la comparación de medianas test de Wil coxon Mann Whitney o Kruskal Wallis para más de 2 grupos. Se utilizaron los programas de esta dística VCCstat e INFOSTAT.
Reparos éticos
Se trata de un estudio descriptivo, los pacien tes se registraron con las iniciales del nombre y del apellido. No serán divulgados sus datos y cada médico se hace responsable de la veraci dad de los datos que envía para el análisis. Se observaron y tuvieron en cuenta como rectores la Declaración de Helsinki y sus modificaciones, la guía de Buenas Prácticas Clínicas, la resolu ción del Ministerio de Salud 1480/11, disposición de ANMAT 6677/10 y la ley de protección de da tos personales N° 25326. Se deja constancia que el investigador no tiene ningún tipo de conflicto de interés. El estudio fue aprobado por el Comité de Ética del Hospital Nacional Prof. A. Posadas con el código LMnP0S0/21 y por los comités de cada centro según responsabilidad de los inves tigadores.
Este es un estudio que recibió un subsidio de la Sociedad Argentina de Diabetes durante 2022. Los fondos del subsidio fueron destinados a la validación de la App y a la compra de 4 equipos Doppler para algunos de los centros que partici paron del estudio y carecían de este recurso. Se trata de un equipo Doppler portátil, con trans ductor de 8 MHz para la toma de datos de índice tobillo brazo.
Resultados
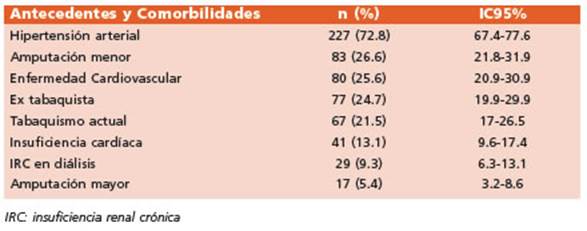
Se analizaron un total de 312 pacientes perte necientes a 15 centros de Argentina, de los cua les el 76.6 % (n = 239) fue de sexo masculino, con una media de edad de 58.1 (12.1). El 95% (n = 295) presentaba diabetes tipo 2. El 43% (n = 133) re quirió internación al momento de la primera visita. Los antecedentes y características de los mismos se resumen en la Tabla 3.
Características de las lesiones
La mediana del tiempo de evolución de las lesiones antes de la consulta fue de 20 días (7- 39). Las causas más frecuentes fueron trauma tismo en el 30% de los casos (n = 93), roce de cal zado en el 22% (n = 68), desconocido en el 18% (n = 57) y en el 30% restante corte de uñas, cuer pos extraños en el calzado y caminar descalzo entre otros. El 61% de los pacientes (n = 189) ha bía consultado previamente por la lesión a otro centro o profesional. La gravedad de las lesiones se valoró mediante distintas escalas. La media na de la escala de San Elián fue de 17 (14-20) que corresponde a moderada gravedad, con un 18.2%(n = 55) de pacientes con puntaje mayor a 21 (grave), 73% (n = 223) de 11 a 20 (moderado) y 7.9% (n = 24) menor a 10 (leve). Según la clasifi cación de WIfI, el 24.3% de los pacientes presen taba alto riesgo de amputación y el 31.8% mo derado. El resto se distribuyó entre riesgo bajo y muy bajo.
Enfermedad arterial periférica e infección
En relación con el compromiso vascular, se valoró la isquemia con ITB en 253 pacientes y mediante la palpación de pulsos en el resto. La mediana de ITB fue 0.90 (0.64-1.10), excluyendo del análisis a los pacientes con calcificación ar terial, es decir ITB>1.4 (n = 32).
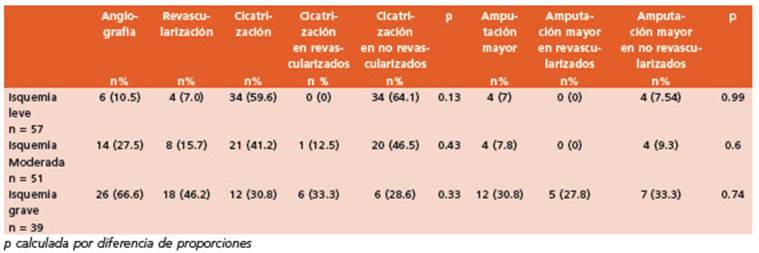
Los pacientes sin isquemia constituyeron el 52.9% del total (n = 165), aquellos con isquemia leve el 18.3% (n = 57), moderada 16.3% (n = 51) y grave 12.5% (n = 39). Se realizó angiografía en 50 pacientes (16%). La mediana de días a la angio grafía fue de 12 (3-34). En 32 (64% de aquellos en los que se realizó angiografía) se realizó algún tipo de revascularización (endovascular 68.8% (n = 22), quirúrgica 25% (n = 8) o ambas 6.3% (n = 2)). La mediana de días a la revasculariza ción fue de 14 (6-39). Los motivos por los cuales el resto de los pacientes no fueron revasculari zados fueron la insuficiencia renal, la isquemia no revascularizable, mal estado del paciente, pérdida extensa de tejido, retraso en la provisión de insumos (stent, balón). Con respecto al compromiso infeccioso, 234 pacientes (75%) pre sentaban algún grado de infección al momento de la consulta. La distribución de los pacientes según la gravedad de la misma (IDSA) se mues tra en la Figura 1.
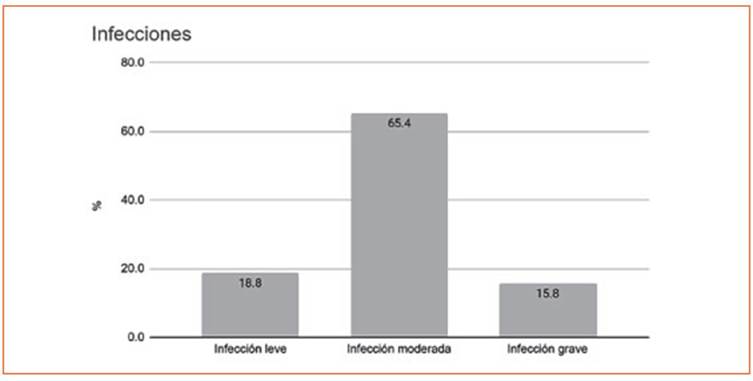
Figura 1 Distribución de los pacientes según la gravedad de las infecciones Infección leve: celulitis < 2 cm. Sin osteomielitis ni síntomas sistémicos Infección moderada: celulitis >2cm, gangrena, absceso, gas, compromiso de tejidos profundos, osteomielitis. Infección grave: presencia de síntomas y signos inflamatorios sistémicos (fiebre, leucocitosis, leucopenia, taquicardia, taquipnea
Neuroartropatía de Charcot
Durante los 3 meses de recolección de datos, se identificaron 29 pacientes con NC (9.3%), de los cuales 15 (51.7%) se encontraban en fase agu da, 3 (10.3%) en fase de coalescencia y 11 (37.9%) en fase de reconstrucción. El 48% de dichos pa cientes (n = 14) había consultado previamente a otros centros y no se le había indicado descarga. El tiempo de evolución de la sintomatología de la NC hasta el momento de consulta fue de 60 días (25-90). Cinco pacientes se presentaron sin úlcera (Texas A0), y de ellos 1 desarrolló una le sión al final del seguimiento.
Resultados del seguimiento
Durante el estudio, el porcentaje de ampu tación mayor total fue de 8.33% (IC95; 5.5-11.9) (n = 26) y el de amputación menor de 29.17% (IC95%; 24.2-34.6) (n = 91). En el seguimiento a 6 meses, el porcentaje de muerte fue de 4.49% (IC95%; 2.5-7.4) (n = 14), el 58.0% (IC95%; 52.9-64.2) (n = 181) cicatrizó, el 24.3% (IC95%;19.6-29.5) presentaba la herida aún abierta (n = 76) y 7.37% se perdió del seguimiento (n = 23). Durante el se guimiento, 25 pacientes (8%) (IC95%; 5.2-11.6) de sarrollaron una nueva lesión. De los que sufrie ron una amputación mayor antes de los 6 meses (n = 24), 5 fallecieron (20.8%) en contraste con el 3% de quienes no se amputaron (p = 0.001)
Los resultados del seguimiento a 6 meses para cada centro se describen en la Tabla 4. Los facto res del paciente y la gravedad de las heridas en relación con la amputación mayor y la morta lidad en la Tabla 5. En la Tabla 6, se realizó una regresión logística binaria con análisis de cada variable de la escala de San Elián por separado en forma categorizada en relación con muerte, cicatrización y amputación mayor. La afección de más de dos aspectos, isquemia moderada o grave, edema uni o bilateral, infección moderada o grave, profundidad de la lesión, área mayor a 10 cm2 y la fase de cicatrización (granulación o inflamación), fueron factores que se relaciona ron en forma inversa con la cicatrización. Las características que se asociaron a amputación mayor fueron la localización tarsal, aspecto to pográfico, localización múltiple, isquemia grave, edema bilateral e infección grave. Por último, aquellos relacionados a muerte fueron isquemia grave y localización en múltiples zonas. En la Tabla 7 se observa la evolución de los pacientes a 6 meses en relación con el grado de isquemia y procedimiento de revascularización.

Tabla 6 Características de las lesiones incluidas en la escala de San Elián relacionadas a amputación mayor, cicatrización y mortalidad OR IC95%
Discusión
La evolución de los pacientes con PD en Ar gentina en un análisis longitudinal multicéntri co no ha sido publicada previamente en nuestro conocimiento. Durante los últimos años, se han realizado algunos estudios en nuestra región con el fin de aportar datos locales acerca de la prevalencia de PD en la internación, la microbio logía local en las infecciones de pie diabético y el uso de clasificaciones3,10,14-16, aunque las tasas de amputación y mortalidad en estos pacientes no habían sido estudiadas hasta el momento. En este estudio, se pudo recabar información que previamente se desconocía en el país, acerca del porcentaje de amputación mayor, muerte, am putación menor y cicatrización en los pacientes que consultan por pie diabético en un segui miento a 6 meses. Si bien la tasa de amputación mayor a 6 meses fue del 8.33%, este número es variable de acuerdo con cada centro, como se observa en la Tabla 4, con cifras que van des de el 3.3% hasta el 27.3%. Esta alta variabilidad se podría explicar por la heterogeneidad en los equipos de atención, los recursos de los que se dispone para el tratamiento, la gravedad con la que llegan los pacientes y la falta de redes para la derivación oportuna. Muchos pacientes con sultan luego de varias semanas e incluso meses desde el desarrollo de la lesión, habiendo sido incorrectamente tratados, generando demoras en la instauración de un tratamiento adecuado. De hecho, en nuestro trabajo la mediana de días de evolución de la lesión fue de 20, el 61% ha bía consultado a otro médico previamente y el 43% requirió internación en la primera consulta dada la gravedad de la lesión. También es impor tante mencionar la diversidad de criterios para el abordaje quirúrgico que muchas veces queda a merced de la disponibilidad de quirófanos y la voluntad del cirujano de guardia que en general no es especialista en PD. Por lo general, los equi pos de PD carecen de un cirujano o traumatólo go con conocimientos y compromiso en el tema y, aunque lo tengan, muchas decisiones en la urgencia dependen de quien se encuentre aten diendo en ese momento. A pesar de haber guías nacionales e internacionales que mencionan los algoritmos de tratamiento de estos pacientes, la heterogeneidad de las lesiones, la pauci sin tomatología y el desinterés de los médicos por esta afección hace que muchas veces se tomen decisiones sin experiencia ni conocimiento de ésta. En algunos estudios se menciona que las creencias personales de los médicos resultan en tratamientos subóptimos cuando no hay pautas claras para la atención (tratamientos quirúrgi cos, infectológicos y revascularización)17,18.
En la Tabla 8 se describen los resultados de otros estudios similares en otros países que muestra una gran variabilidad en los resultados de las diferentes regiones en cuanto a amputa ción mayor, menor, cicatrización y muerte. Esto puede tener que ver con distintas razones (ade más de las enumeradas anteriormente) y por eso es importante el conocimiento de los datos locales. Un ejemplo de esto, lo constituye el por centaje de pacientes con isquemia en los distin tos estudios que pueden condicionar los resulta dos ya que la misma ha sido un factor asociado en forma constante con mala evolución (ampu tación y muerte). Forde y col. publicaron en 2020 un trabajo retrospectivo sobre el seguimiento de 98 pacientes con PD19. Se realizó un seguimiento a 5 años, reportando una tasa de amputación del 28.6% y una tasa de muerte del 13.3%. Esta tasa de amputación es mayor que en otros estudios y podría estar relacionada al elevado porcentaje de pacientes con isquemia (72% de los pacientes tenían diabetes, todos isquémicos) que puede influir en los resultados. También una muestra con un elevado porcentaje de pacientes con in fecciones graves como el ataque de pie diabético puede aumentar la mortalidad, tal como en el estudio de Vas y col.20. En este estudio se realizó un seguimiento de 106 pacientes con ataque de pie diabético a 18 meses. Dicho grupo de inves tigación informó una mortalidad del 40% al final del seguimiento, mayor que en otros estudios. Otros factores que pueden estar relacionados con las tasas de amputación y mortalidad son los recursos con los que se cuenta para preven ción, diagnóstico y tratamiento. En una revisión realizada sobre estudios en países de África21 sobre 56173 pacientes con diabetes, se reportó una tasa de amputación mayor del 15.5% y de muerte del 14.2% (95% C.I. 9.9-19.0) en contraste con el estudio Eurodiale18, donde se estudiaron distintos países de Europa y la tasa de amputa ción mayor fue del 5% y la mortalidad del 6%.

Tabla 8 Estudios publicados con seguimiento longitudinal de pacientes con pie diabético y factores relacionados a amputación mayor
Ciertas características de los pacientes y las lesiones se relacionan con la amputación ma yor en la mayoría de los estudios (Tabla 8), ta les como la edad, presencia de isquemia, IRC en diálisis, gangrena, neuropatía y ciertas escalas y clasificaciones. En nuestro estudio, la edad, la clasificación de WIfI, las escalas de San Elián y SINBAD, y el ITB se relacionaron con amputa ción mayor y muerte. El antecedente de enfer medad cardiovascular también se relacionó con esta última. Entre las características de las le siones, encontramos que la localización tarsal, afección múltiple, isquemia grave, edema bilate ral e infección grave se relacionaron con la am putación mayor. La presencia de neuropatía no se relacionó con amputación mayor a diferen cia del estudio original de la escala de San Elián (SEWSS)12. Cabe destacar que no se analizaron parámetros de control glucémico, neuropatía autonómica, microalbuminuria ni PCR (proteína C reactiva) en nuestro estudio.
Con respecto a la EAP, en nuestro estudio no se evidenció una mejoría estadísticamente sig nificativa de los resultados de los pacientes con isquemia que fueron revascularizados como se muestra en la Tabla 7, probablemente porque la muestra es insuficiente para realizar este análisis. Consideramos necesario realizar investigaciones acerca de los pacientes con isquemia aumentan do el tamaño de la muestra con el fin de evaluar la implicancia de la revascularización en los resul tados. La falta del diagnóstico precoz de la NC y sus consecuencias hacen a esta una enfermedad muy temible con graves consecuencias. El 48% de los pacientes de nuestro trabajo consultaron previamente y nunca fue reconocida su enfermedad ni le indicaron una descarga apropiada. Por últi mo, creemos necesario mencionar que la mor talidad de quienes una amputación mayor es de alrededor del 35 al 50% a los cinco años6,22, com parado con el 9% de la mortalidad por cáncer de mama, 30% de mortalidad por cualquier cáncer y únicamente inferior a la causada por cáncer de pulmón (80%)22. En nuestro estudio, de los pacien tes que sufrieron una amputación mayor antes de los 6 meses (n = 24), el 20.8% falleció dentro de dicho plazo. Pero además, si bien la muerte de estos pacientes en general es de causa cardiovas cular6,20el PD y la amputación mayor no sólo son marcadores de enfermedad sino que además son factores independientes de muerte prematura23. Por este motivo consideramos prioritaria la ne cesidad de evitar las amputaciones mayores que constituyen asimismo un aumento de los costos en salud, lucro cesante, asignaciones de ayuda económica, deterioro de la calidad de vida del pa ciente y de los familiares. Para esto es necesario conocer cuáles son las características de los pacientes que consultan en nuestro medio con el fin de priorizar la atención de aquellos factores más prevalentes y asignar y optimizar los medios para la prevención y el tratamiento de éstos en base a esa información. Es necesario determinar cuál sería la mejor distribución de los recursos, optimizando los estudios hemodinámicos para la atención de la isquemia (más de la mitad de los pacientes tenían algún grado de isquemia), mejorando la provisión de antibióticos para el tratamiento de la infección (el 75% presentaba infección), asignando el pago de módulos de trau matología a profesionales idóneos e interesados para reducir las tasas y los tiempos de interna ción (el 43% requirió internación y el 29% requirió un amputación menor), o destinando mayores recursos a la atención primaria para mejorar la prevención y la formación de los médicos de pri mer contacto y residentes en un enfoque com binado sobre prevención, detección sistemática, y protocolos de intervención agresiva de los fac tores de riesgo cardiovascular (más del 60% de los pacientes habían consultado a otro profesio nal previamente)23. Se necesitan acciones a nivel gubernamental que indiquen pautas claras en el tratamiento y arbitren los medios para sustentar los equipos interdisciplinarios que trabajan para disminuir las internaciones, las amputaciones mayores y la muerte. El conocimiento de los da tos locales acerca de la tasa de amputación, mortalidad, tasa de internación y características de los pacientes, permitirá mejorar la toma de de cisiones en cuanto a políticas de salud basadas en datos sólidos, acceso de las distintas institu ciones a recursos de diagnóstico y tratamiento, optimización de la referencia y contrarreferencia y capacitación de los distintos niveles en el diag nóstico oportuno y tratamiento de estos pacien tes con el fin de evitar las amputaciones mayores.