PUNTOS CLAVE
Conocimiento actual
• Desde mayo del 2022 se ha producido el mayor brote de viruela símica registrado fuera de las áreas endémicas. El 23 de ju lio la OMS decretó la emergencia de salud pública. Las series de casos publicadas des criben patrones de transmisión y cuadros clínicos diferentes a los conocidos previa mente.
Contribución del artículo al conocimiento actual
• Nuestro estudio describe las manifestacio nes clínicas y epidemiológicas en 75 casos confirmados de viruela símica en la Ciudad Autónoma de Buenos Aires, Argentina, en tre el 12/7/22 y el 6/10/22; son escasos los reportes en Latinoamérica en comparación con el hemisferio norte.
• Realizamos seguimiento posterior al día 28 desde el inicio de síntomas, lo que aporta información sobre complicaciones, evolu ción y secuelas.
Desde el 1 de enero de 2022 se han notificado casos de viruela símica a la Organización Mun dial de la Salud (OMS) en 110 Estados Miembros en las 6 regiones de la OMS. El 23 de julio la OMS concluyó que el brote mundial constituye una emergencia de salud pública de importancia in ternacional. Hasta el 25 de enero de 2023, se han notificado un total de 85 189 casos confirmados por laboratorio, incluidas 86 muertes1,2. El 28 de noviembre del 2022 la OMS comenzó a adoptar en inglés el nuevo término preferido “Mpox”3.
Según el boletín Epidemiológico Nacional de Argentina con información hasta el 24 de enero de 2023 se identificaron 1064 casos confirmados, siendo la Ciudad Autónoma de Buenos Aires (CABA), la provincia de Buenos Aires y la de Cór doba las jurisdicciones que concentraron el 95% de los casos4.
Si bien está descripta la transmisión por con tacto directo con fluidos corporales de animales vivos y/o muertos, por mordeduras o arañazos o por la ingesta de carne mal cocida de un animal infectado, durante este nuevo brote mundial la mayoría de los sujetos infectados no han infor mado consumo ni contacto con animales afec tados o viajes al continente Africano5. Esto ha llevado actualmente a replantear las principales vías de transmisión, considerándose al contac to piel con piel, mucosas y secreciones durante las relaciones sexuales como la principal vía de transmisión.
En las series de casos descriptos desde el ini cio del brote en 20226-12 la mayoría de la pobla ción infectada corresponde a hombres que tie nen sexo con hombres (HSH). En esta población las lesiones cutáneas se observan con mayor frecuencia en las regiones genitales, perianales y periorales. En muchos de los casos descriptos, se han identificado nuevas formas de presenta ción clínica, tales como proctitis, amigdalitis y edema peneano, y también coinfecciones con otros microorganismos productores de infecciones de transmisión sexual (ITS). La mayoría de las series publicadas corresponden a países europeos, siendo escasa la información prove niente de Latinoamérica. Se han publicado re cientemente estudios de México13 y Brasil14. Son aislados los casos publicados provenientes de Argentina6,10,15,16. En este estudio, se presentan las características epidemiológicas, demográ ficas, la evolución clínica y las complicaciones asociadas a la viruela símica de una serie de ca sos confirmados de esta enfermedad asistidos en dos centros de la Ciudad Autónoma de Buenos Aires, Argentina.
Materiales y métodos
Tipo de estudio y diseño
El estudio fue realizado en el Centro de Estudios In fectológicos Dr. Stamboulian en conjunto con el Centro de Educación Médica e Investigaciones Clínicas (CEMIC), ambas instituciones privadas de la Ciudad Autónoma de Buenos Aires. Se trata de un estudio observacional, des criptivo de cohorte retrospectivo en su primera instancia, prospectivo al final del mismo. Se desarrolló en el periodo comprendido entre el 12 de julio de 2022 y el 6 de octubre de 2022.
La población de estudio incluyó a 75 pacientes, todos mayores de 18 años, que concurrieron a los centros parti cipantes y en quienes se confirmó el diagnóstico de virue la símica por prueba de detección molecular de monkey pox virus por RT-PCR (polymerase chain reaction real time) de material proveniente de lesiones cutáneas, orofaríngeas, hisopado anal y/o saliva. En todos los casos, la participa ción fue voluntaria y anónima, donde solo los investiga dores conocen la identidad de los pacientes.
Criterios de inclusión
- Pacientes adultos ≥ 18 años.
- Diagnóstico confirmado de viruela símica por prueba RT PCR.
- Sujetos que acepten los procedimientos del estudio.
Criterios de exclusión
- Pacientes que no comprendan las características del estudio.
- Sujetos con diagnóstico clínico, pero no molecular de enfermedad.
Fuente de información e instrumento de recolección de datos
Se confeccionó un formulario de notificación de caso utilizando como base la ficha de denuncia obligatoria de viruela símica utilizada por el Ministerio de Salud de la Nación de la República Argentina. A la misma se añadió, en el caso de los pacientes viviendo con el virus de la in munodeficiencia humana (HIV), el valor de linfocitos T CD4 y carga viral (CV) para HIV más próximo al momento del diagnóstico de viruela símica. Además, se registró el esquema de tratamiento antirretroviral (TARV) que el pa ciente se encontraba recibiendo al momento del diagnós tico de viruela símica. Toda la información fue recopilada por el personal médico. Se utilizó la plataforma de Google Forms para todas las fichas descriptas.
A partir de los 28 días de inicio de la enfermedad se realizó un contacto telefónico con los pacientes con el objetivo de recolectar información sobre complicaciones, hospitalizaciones y secuelas. Se interrogó a los partici pantes sobre el impacto que tuvo la infección en su es fera psicológica, laboral y social. Esta última entendida como el efecto generado tanto por las restricciones para realizar sus actividades habituales laborales, familiares y grupales, y su posible consecuencia económica, como también por el estigma y la discriminación social. Se uti lizó una ficha creada para tal fin en la plataforma Google Forms.
Por último, se les propuso a todos los participantes, completar de manera voluntaria una encuesta que fue enviada por correo electrónico. En la misma se interrogó sobre conductas sexuales: relaciones sexuales dentro de los 21 días previos al inicio de síntomas de viruela símica, número de parejas sexuales en ese periodo, número de parejas sexuales en los últimos tres meses y prácticas se xuales (sexo anal, vaginal y oral receptivo e insertivo), por el uso de aplicaciones de citas para encuentros sexuales, drogas recreativas durante las relaciones sexuales, rela ciones sexuales con trabajadora/es sexuales, diagnóstico de ITS en el último año, uso de profilaxis pre exposición (PrEP) y profilaxis post exposición (PPE) para infección por HIV en los últimos 12 meses. Dado que las encuestas fueron anónimas no se pudo conocer cuántos de los pa cientes que no utilizaron PrEP y PPE estaban coinfectados con HIV.
El análisis de los datos fue descriptivo. Para las varia bles continuas se utilizó mediana, y para las variables de dispersión se utilizó rango. Las variables categóricas se informaron como valores absolutos y porcentajes.
El estudio fue aprobado por el Comité de Ética en In vestigación Clínica (CEIC) - Stamboulian y el Comité de Ética en Investigación del CEMIC.
Durante la etapa retrospectiva del estudio se eximió la toma de consentimiento informado (CI) dado que se trata de un registro anónimo de datos clínicos pro venientes de las historias clínicas y las fichas de noti ficación epidemiológica. Durante la etapa prospectiva del estudio se obtuvo el CI de los voluntarios, se envió la encuesta online y se realizó la llamada telefónica a partir del día 28 del inicio de los síntomas. La encuesta de conductas sexuales fue completada en línea por los participantes quienes consintieron su participación en forma digital.
Resultados
Características demográficas y epidemiológicas
Se incluyeron 75 pacientes con diagnóstico confirmado por prueba de RT- PCR de viruela símica. El 100% de los participantes se identifi caron con sexo biológico masculino y hombres cisgénero. Setenta (93.3%) se identificaron como HSH, en 5 voluntarios (6.7%) se desconoce. La mediana de edad fue de 38 años (RIC 33-41 años, rango 22 - 56 años).
Tres (4%) pacientes refirieron antecedente de vacunación antivariólica en la infancia, 66 (88%) no tenían antecedentes de vacunación y en 6 (8%) se desconoce.
Se interrogó a todos los participantes sobre el antecedente de contacto con un caso sospe choso o confirmado de viruela símica en los 21 días previos a la fecha de inicio de síntomas. Cincuenta y seis (74.7%) pacientes respondieron no haber tenido dicho contacto y 19 pacientes (25.3%) presentaron este antecedente, en 16 el contacto incluyó relaciones sexuales (Tabla 1).
Coinfección con HIV
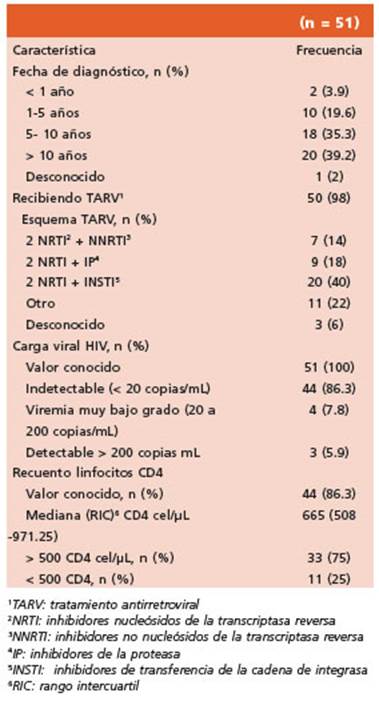
De los 75 pacientes, 51 (68%) estaban coinfec tados con HIV. La mayoría (n = 38, 74.5%) había recibido el diagnóstico 5 años o más previo al diagnóstico de viruela símica y 50 (98%) estaban recibiendo TARV. Todos los pacientes coinfecta dos tenían al menos un examen de laboratorio en el último año. Se pudo acceder al resultado de la CV del 100% de los pacientes infectados con HIV, siendo en 44 (86.3 %) la CV < 20 copias/ mL) y en 4 (7.8%) viremias de bajo grado (entre 20 copias/mL y 200 copias/mL) y en 3 (5.9%) la CV fue mayor a 200 copias/mL. En 44 (86.3%) pa cientes se conoció el recuento de linfocitos CD4, la mediana fue de 665 cel/μL (RIC 508 -971.25, rango 264-1246) y 33 (75%) de los participantes tenían un recuento mayor a 500 cel/μL. Ninguno de los pacientes presentó antecedente de inmu nocompromiso por otra causa. Las característi cas de esta población se muestran en la Tabla 2.
Presentación clínica
Cincuenta y nueve sujetos (78.7%) presen taron síntomas sistémicos, siendo el síntoma más frecuente el aumento de la temperatura corporal (n = 54, 91.5%), en 37 (62.7%) de los 59 pacientes fiebre mayor a 38.5 ºC y en 17 (28.8%) registros subfebriles entre 37 y 38 °C. Siguieron en orden de frecuencia cefalea (n = 33, 55.9%), mialgias (n = 29, 49.2%) y astenia (n = 23, 39%). En 26 (44.1%) de los participantes los síntomas sistémicos se presentaron previo a la aparición del exantema, en 21 (35.6 %) fueron simultá neos y en 12 (20.3%) aparecieron posteriores al mismo.
Se observaron adenomegalias localizadas en 44 (58.7%) pacientes, siendo la región inguinal la más frecuente (n = 33, 75%), 38 dolorosas (86.4%). De los 33 pacientes con adenomegalias inguina les, 32 (97%) tuvieron lesiones anogenitales; de los 16 (36.4%) pacientes con adenomegalias cer vicales, 14 (87.5%) mostraron lesiones en cara o mucosa oral y/o perioral. Las manifestaciones sistémicas se muestran en la Tabla 4.
El 100% de los pacientes presentaron ma nifestaciones mucocutáneas. El exantema se manifestó con variedad de lesiones: papulares (n = 41, 54.7%), vesiculares (n = 29, 38.7%) y pus tulosas (n = 28, 37.3%) al momento de la consulta. Sesenta (80%) pacientes presentaron lesiones en la región anogenital, 45 (60%) en miembros su periores y 33 (44%) en cara. En 49 sujetos (65.3%) hubo 3 o más regiones comprometidas. El 92% desarrollaron menos de 20 lesiones (n = 69).
En 49 (65.3%) pacientes las lesiones se pre sentaron con dolor, siendo el mismo tanto con tinuo como irruptivo. En el 46.9% de los casos el dolor fue leve (n = 23), o moderado (n = 16, 32.7%.). Cuarenta (81.6%) utilizaron analgésicos para el manejo del dolor, antiinflamatorios no esteroideos fueron los más habituales (n = 36, 90%). Ocho (20%) requirieron tratamiento con opiáceos.
El exantema se presentó con prurito en 30 (40%) casos, 6 (20%) utilizaron antihistamínicos. Las características del exantema se exponen en la Tabla 4.
Complicaciones y secuelas
A partir del día 28 del inicio de los síntomas se realizó una comunicación telefónica con los pacientes y se interrogó sobre la evolución, com plicaciones y secuelas. Treinta y cuatro (45.3%) pacientes presentaron complicaciones, siendo la proctitis la más frecuente (n = 17, 50%), segui da por edema de pene (n = 8, 23.5%) y sobrein fección de las lesiones (n = 8, 23.5%) con reque rimiento de tratamiento antibiótico. Ninguno de los pacientes requirió hospitalización.
Del total de los participantes, 40 (53.3%) presen taron secuelas, en 37 (92.5%) estaban presentes en el día 28 post diagnóstico. La secuela más frecuen te fue cicatriz cutánea (marcas o manchas) en 35 (87.5%) de los participantes, 4 (10%) refirieron dolor persistente y 2 (5%) dificultad en la funcionalidad del área afectada. Diecinueve (25.3%) refirieron que la infección tuvo un impacto en el desarrollo de sus actividades habituales, siendo el impacto psicológico el más frecuente (n= 15, 78.9%), segui do por el social (n= 8, 42.1%). (Tabla 5).
Encuesta sobre conductas sexuales
De los 75 participantes, 36 (48%) respondieron la encuesta. Treinta y cuatro (94.4%) mantuvie ron relaciones sexuales los 21 días previos al ini cio de los síntomas, 8 (22.2%) tuvieron una única pareja sexual en ese periodo, 20 (55.6%) tuvieron 5 o más parejas sexuales en los 3 meses previos.
Durante los 12 meses previos al diagnóstico de viruela símica 31 (86.1%) pacientes usaron aplicaciones de citas para encuentros sexuales, 19 (52.8%) utilizaron drogas recreativas durante las relaciones sexuales, 4 (11.1%) mantuvieron relaciones con trabajadores sexuales y 20 (55,6%) participantes tuvieron diagnóstico de otra ITS, 3 (8.3%) utilizaron PrEP y 4 (11.1%) PPE. Los resul tados se muestran en la Tabla 6.
Discusión
El presente trabajo describe una serie de 75 casos confirmados por PCR de viruela sími ca diagnosticados en dos centros de la Ciudad Autónoma de Buenos Aires, con información epidemiológica, manifestaciones clínicas, y un contacto telefónico a los 28 días para evaluar evolución y secuelas, y una encuesta sobre con ductas de riesgo.
De acuerdo con la información epidemiológi ca disponible hasta el momento en Argentina, la población más afectada está compuesta en su mayoría por hombres cisgénero (97.9%), frecuen temente identificados como HSH7. Los resulta dos del presente estudio coinciden con otras pu blicaciones que identifican a la población HSH como de mayor riesgo de adquirir viruela símica y apoyan la sospecha de la vía de transmisión por contacto sexual2,6,7,17. Nuestro trabajo no in cluye la determinación del virus en muestras de semen lo que podría contribuir a determinar su rol en la transmisión. Al momento de consul tar a los pacientes, de los 36 que respondieron la encuesta sobre conductas sexuales de riesgo encontramos que 17 (47.2%) tuvieron más de 2 parejas sexuales y 9 (25%) más de 5 durante las tres semanas previas al inicio de los síntomas. Además, 20 (55.6%) había contraído una ITS en el año previo.
En cuanto a la forma de presentación en to dos los casos incluyó manifestaciones cutáneas, primariamente pápulas en 41 (54.7%) pero tam bién vesículas y pústulas. Sesenta (80%) de los pacientes presentaron lesiones en la región ano genital y en menor medida otras regiones como miembros superiores y cara, dato que no con cuerda con otras publicaciones en donde las le siones faciales se encontraron hasta en un 90% de los casos2,4,18,19. El número total de lesiones fue menor a 20 en 69 (92%) de los pacientes. En su mayoría presentaron síntomas sistémicos (fie bre, mialgias y astenia) pero fue llamativo que menos de la mitad 26 (44.1%) de ellos los presen tó en la fase prodrómica y 33 (55.9%) concomitante o posterior al desarrollo del compromiso mucocutáneo, hallazgo que no concuerda con la literatura en la cual los síntomas sistémicos se presentan con mayor frecuencia previo a la apa rición del rash20,21. En concordancia con los datos publicados en otros países (Portugal, Alemania, España, Reino Unido, Brasil y México7,9,11,13,14,17), la evolución de los pacientes fue favorable, con cuadros leves y autolimitados. Ninguno de los pacientes del estudio requirió hospitalización. En otras series de casos el número de hospitali zaciones también fue reducido y los principales motivos de hospitalización fueron manejo del dolor asociado a proctitis y sobreinfección bac teriana de piel y partes blandas.
En nuestro trabajo no encontramos asocia ción entre la coinfección con HIV y cuadros graves. Esto puede deberse a que la población de pacientes que viven con HIV incluidos en el estudio presentó, en una alta proporción, carga viral indetectable y altos niveles de linfocitos CD4, lo cual posiblemente se asocie a una alta adherencia al tratamiento antirretroviral que se observa en los centros participantes.
En cuanto al antecedente de vacunación para viruela, no se pudo determinar su efecto en la evolución de la infección ya que nuestra pobla ción, en su mayoría, nació después de 1980, por lo que no recibió vacunación en la infancia y no hay actualmente en el territorio argentino ac ceso a la vacunación al momento del desarrollo de este estudio. Es necesaria más investigación para comprender el impacto de la vacunación en el brote actual.
Al realizar la comunicación telefónica pos terior al día 28 del diagnóstico pudimos docu mentar la evolución de los pacientes y de esta manera observamos que más de la mitad de los pacientes presentaban complicaciones y secuelas. En concordancia con otras series7,17, aproximadamente la mitad, 34 (45.3%) de los pacientes presentaron complicaciones siendo las más frecuentes proctitis, edema de pene y sobreinfección bacteriana. De esta misma for ma, fue frecuente la presentación de las lesio nes con dolor, en la mayoría de los casos de leve a moderado. Está descripta la presencia de prurito con el rash y la proctitis. Observamos este síntoma en 30 (40%) de los casos, y si bien se proponen antihistamínicos orales y agentes tópicos no esteroideos para tratamiento sinto mático22, solo una quinta parte de los pacientes recibió tratamiento.
En este trabajo todos los enfermos presenta ron manifestaciones cutáneas, sin embargo, hay series de casos de proctitis secundaria a virue la símica sin signos de exantema23,24. Siendo la proctitis la complicación más frecuente resul ta fundamental el reconocimiento precoz, así como el diagnóstico diferencial con otras etiolo gías, debido que al compartir la vía de transmi sión con otras ITS existe la posibilidad de coin fección.
Se destaca en este trabajo la frecuencia de secuelas cutáneas (presente en 35 de los pacien tes, 46.6%), descriptas como cicatrices posterio res a la resolución del rash.
El 25.3% de los pacientes refirió haber sufri do un impacto social o psicológico producto del diagnóstico de viruela símica relacionado con el prolongado tiempo de aislamiento y con el estigma vinculado a la población de riesgo. Es fundamental que el sistema de salud se encuen tre alerta para lograr un diagnóstico temprano y el control de los posibles contactos de riesgo, y también para el manejo de las implicancias so ciales que la viruela símica conlleva. Considera mos que el abordaje de esta infección debe ser multidisciplinario.
Nuestro trabajo presenta limitaciones. En pri mer lugar, es un trabajo observacional que in cluye únicamente casos de viruela símica con firmados por RT-PCR. Para considerarlo como caso sospechoso se debe cumplir con los cri terios establecidos por la autoridad sanitaria nacional. Por este motivo es posible que no se hayan incluido pacientes oligosintomáticos o con presentaciones atípicas. En segundo lugar, se incluyeron dos instituciones privadas de la Ciudad Autónoma de Buenos Aires en las que se atienden pacientes con cobertura médica. Estos resultados pueden variar en poblaciones que re ciben atención dentro del sistema público o en otras regiones del país.
Debido a su carácter retrospectivo, no se pudo realizar un screening sistemático de otras ITS y por esa razón no hemos hecho una descripción de coinfección con otras ITS.
Como conclusión de esta serie de casos de viruela símica de la Ciudad Autónoma de Bue nos Aires podemos afirmar que, al igual que en otras series publicadas, la mayoría de los casos fueron leves. Casi todos se observaron en HSH, en particular en aquellos con múltiples parejas sexuales. En cuanto a la presentación clínica, un alto porcentaje de los casos presentó le siones anogenitales y los síntomas sistémicos fueron previos, simultáneos o posteriores a la presentación de dichas lesiones. La presencia de secuelas, el impacto social y emocional de esta enfermedad junto con las características antes mencionadas, hacen necesario un enfo que multidisciplinario en todos los niveles del sistema de salud y programas de información y educación dirigidos a la comunidad para re ducir el riesgo de transmisión, facilitar el diag nóstico y tratamiento temprano y, al mismo tiempo, minimizar el estigma que produce en los que la padecen.