Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075On-line version ISSN 1668-3501
Arch. argent. pediatr. vol.104 no.6 Buenos Aires Nov./Dec. 2006
ARTÍCULOS ORIGINALES
Sedación y analgesia en los procedimientos diagnósticos y terapéuticos en el paciente pediátrico
Dres. María C. Claro*, María C. Podestá*, Andrea Rosales*, María A. Fernández Barbieri*, Lic. Teresa Méndez* y Enf. Alejandra Gómez*
* Equipo de Oncología. Hospital Materno Infantil de San Isidro.
Correspondencia: Dra. María Celia Podestá. mboscaro@fibertel.com.
Aclaración de intereses: Ninguno para declarar.
RESUMEN
Introducción. El control del dolor agudo, la ansiedad y el temor del niño forma parte de la atención del paciente y su calidad de vida.
Objetivo. Describir nuestra experiencia en sedación y analgesia en procedimientos dolorosos de corta duración con la asociación de midazolam y ketamina.
Población, material y método. Se incluyeron 75 pacientes de 6 meses a 15 años, entre junio de 1999 y junio de 2002. Se excluyeron pacientes con contraindicación de ketamina, sin el ayuno requerido y con descompensación hemodinámica. Se evaluaron el nivel de sedación y analgesia, los efectos colaterales y el síndrome del despertar. Se consignaron la frecuencia cardíaca, frecuencia respiratoria, saturación de oxígeno y presión arterial cada 5 minutos. Se utilizó midazolam a 0,1 mg/kg/dosis y ketamina a 1 mg/kg/dosis, por vía intravenosa.
Resultados. Se realizaron 150 procedimientos en 75 pacientes: punción lumbar: 65; punción de médula ósea o biopsia: 36; punción de médula ósea y lumbar: 26; punción pleural o colocación de tubo de drenaje pleural: 13; reducción de fractura: 10. Se alcanzó el nivel deseado de sedación y analgesia en 80% de ellos, la recuperación fue menor de 30 minutos en el 80% de los casos.
El 2% de los procedimientos presentó descenso de la saturación por debajo de 85%, que se corrigió con oxígeno. Un paciente presentó depresión respiratoria, uno tuvo alucinaciones visuales que revirtieron con contención emocional y 2 presentaron sialorrea.
Conclusiones. En nuestra experiencia, la asociación de midazolam y ketamina fue segura y eficaz para la sedación y analgesia de procedimientos dolorosos fuera del quirófano.
Palabras clave: Ketamina; Midazolam; Sedación; Analgesia; Procedimiento.
SUMMARY
Introduction. Keeping children's acute pain and fear under control favours a comprehensive care and a better quality of life.
Objective. To share our pediatric working experience based on the use of midazolam and ketamine association in the management of acute pain during brief pediatric procedures.
Population, material and methods. 75 patients (aged 6 months to 15 years old) were treated between June 1999 and June 2002. Patients with contraindication for the use of ketamine low tolerance, without due fastening o hemodinamically imbalanced were excluded. Level o sedation, pain relief, side effects and wakening syndrome were evaluated. Heart rate, respiratory rate, oxigen saturation and blood pressure were recorded every 5 minutes. Midazolam 0.1 mg/kg and ketamine 1 mg/kg were used intravenous.
Results. 150 procedures were carried out in 75 patients: Lumbar puncture: 65; bone marrow puncture and/or biopsy: 36; bone marrow puncture and lumbar puncture: 26; pleural puncture (PP) and/or thoracotomy tube: 13, and reductions of fractures: 10. A suitable level of sedation and pain relief was achieved in 80%, recovering took less than 30 minutes in 80% of the cases. A decrease in oxygen saturation below 85% was seen in only 2%, and was corrected with oxygen supply. There was 1 patient with respiratory distress, 1 with visual hallucinations which reverted with emotional support and 2 patients experienced sialorrhea.
Conclusion. In our experience, the association of midazolam and ketamine was safe and effective for analgesia and sedation in painful procedures performed at the bed-side of pediatric patients.
Key words: Ketamine; Midazolam; Sedation; Analgesia; Procedures.
INTRODUCCIÓN
El tratamiento del dolor es obligatorio por razones humanitarias, que exigen al médico aliviarlo. Reconocer la necesidad de control del dolor agudo, la ansiedad y el temor del niño, es un nuevo desafío que apunta a la atención integral del paciente y a su calidad de vida, mejorando la eficiencia del acto médico.1,2
Además, desde el punto de vista fisiopatológico, la supresión del dolor frena la respuesta neuroendocrina inicialmente beneficiosa, pero posteriormente inútil y perjudicial.
Según lo publicado en diferentes series, 3-5 los niños y sus familias frecuentemente recuerdan los procedimientos dolorosos como la experiencia más estresante durante la internación. Estos procedimientos, cuando se realizan con analgesia insuficiente tienen efectos adversos, tanto físicos como psíquicos, los cuales están relacionados en forma inmediata con el subsiguiente fracaso, por falta de colaboración o inmovilidad.
Posteriormente los niños pueden presentar trastornos del sueño, cambios de carácter, inapetencia, pesadillas y fracaso en la escolaridad.3,4
La técnica clásica de inmovilización mediante contención física, es simplemente inaceptable, ya que actualmente se puede brindar una sedoanalgesia efectiva y segura en la mayoría de los pacientes.1,3,5,6
En pediatría, la valoración del dolor y la aplicación de analgésicos y sedantes han recibido clásicamente escasa atención, por lo cual desde este trabajo intentamos compartir con la comunidad médica pediátrica el siguiente concepto: la realización de procedimientos dolorosos sin una adecuada sedación y analgesia no es ética ni científica. En este sentido, nuestro propósito es difundir este concepto y transmitir nuestra experiencia en relación con el control seguro y eficaz del dolor en pacientes pediátricos.5,7,8
Para este fin se utiliza, entre los analgésicos, a la ketamina, porque es el único fármaco que produce por sí solo los cuatro efectos buscados para realizar un procedimiento doloroso de breve duración: sedación, analgesia, amnesia e inmovilización.9 A estos efectos se le suman la depresión respiratoria leve, la frecuente preservación de los reflejos protectores de la vía aérea y la estabilidad hemodinámica, perfil que ha hecho de ella, uno de los agentes más usados para los procedimientos dolorosos fuera del quirófano.7,9-11
Para evitar el síndrome del despertar, que con frecuencia causa la ketamina, se administra una benzodiacepina, el midazolam, porque por sus características farmacocinéticas y la escasa intensidad de sus efectos sistémicos, se aproxima al sedante ideal.11
OBJETIVO
Transmitir nuestra experiencia como pediatras respecto a la utilización de sedación y analgesia para el control del dolor agudo fuera del quirófano en niños que requieren procedimientos dolorosos de breve duración, ya sean diagnósticos o terapéuticos. Se presentará el protocolo de sedación/analgesia que se utiliza actualmente en nuestro Hospital y los procedimientos que se efectúan para garantizar la seguridad y calidad de atención del paciente.
POBLACIÓN, MATERIAL Y MÉTODO
Diseño: Estudio descriptivo de corte transversal. Se tomaron registros del control de dolor de 75 niños (edad comprendida entre los 6 meses y los 15 años de edad) que requerían la realización de un procedimiento doloroso de breve duración, entre junio de 1999 y junio de 2002, en el Hospital Materno Infantil de San Isidro. Se observaron y registraron el nivel de sedación y analgesia, los efectos colaterales y el síndrome del despertar. Se consignaron en una planilla la frecuencia cardíaca (FC), frecuencia respiratoria (FR), saturación (SAT) y presión arterial (PA) cada 5 minutos.
El régimen de sedación/analgesia empleado para el control del dolor fue la combinación de midazolam (a 0,1 mg/kg) y ketamina (1 mg/kg).
Protocolo para la realización de procedimientos de sedación/analgesia utilizado en el Hospital Materno Infantil de San Isidro
En primer término, aquellos pacientes atendidos en el Servicio que requieren la realización de un procedimiento doloroso de breve duración se diagnostican según su estado de salud, utilizando los criterios de clasificación de la Sociedad Estadounidense de Anestesia12 (Tabla 1).
TABLA 1. Estado de salud de los pacientes según criterios de clasificación de la Sociedad Estadounidense de Anestesia

Las indicaciones de ayuno y las prescripciones dietéticas recomendadas a los pacientes que requerirán el procedimiento se consignan en la Tabla 2.13
TABLA 2. Indicaciones de ayuno y prescripciones dietéticas

En la práctica habitual, de los pacientes que requieren la realización de un procedimiento doloroso de corta duración, se registran los datos demográficos, diagnósticos, indicación del procedimiento, dosis y vía inicial y de ser necesario, dosis subsiguientes. Además el grado de sedación y analgesia se controla con un puntaje basal y cada cinco minutos, con registro de los efectos colaterales y su evolución.
Según la Academia Estadounidense de Pediatría14 se define a la sedación según dos tipos:
• Sedación consciente: estado de depresión mínima de la conciencia, controlado médicamente que permite mantener permeable la vía área de modo continuo e independiente y respuestas apropiadas a los estímulos físicos, verbales o de ambos tipos.
• Sedación profunda: estado controlado médicamente de depresión de la conciencia en el que el paciente no es despertado fácilmente. Puede acompañarse de la pérdida parcial o total de reflejos protectores, incluida la incapacidad de mantener permeable la vía aérea de manera independiente y una respuesta voluntaria a estimulación física o verbal.
Debido a que el estado de conciencia y los riesgos de la sedaci ón profunda pueden ser indistinguibles de la anestesia general, se utilizan puntajes de evaluación y control3,4,15,16 (Tablas 3 y 4).
TABLA 3. Evaluación de la sedación durante el procedimiento

TABLA 4. Evaluación de la analgesia durante el procedimiento

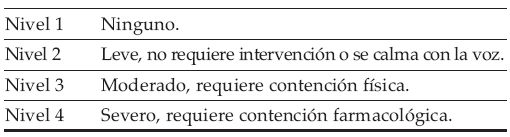
Con el fin de medir el síndrome del despertar, caracterizado por la aparición de alucinaciones y reacciones disfóricas que frecuentemente causa la ketamina, se utiliza un puntaje descriptivo (Tabla 5).13
TABLA 5. Síndrome del despertar
Los datos del monitoreo del procedimiento se vuelcan en una planilla en la que se consignan frecuencia cardíaca, frecuencia respiratoria, registro de saturación de oxígeno continuo y tensión arterial cada cinco minutos. La observación precisa y continua del paciente forma parte del procedimiento.
En aquellos pacientes con enfermedad cardíaca subyacente9 se realiza registro electrocardiográfico durante el monitoreo.
Los fármacos utilizados en el procedimiento son midazolam a 0,1 mg/kg/dosis y ketamina a una dosis inicial de 1 mg/kg/dosis, a infundir en 60 segundos c/u, con una diferencia de 5 minutos (5') entre las mismas.9,17 En los pacientes con menor reserva respiratoria, se administra 25% a 50% de la dosis inicial. Posteriormente a la administración de midazolam, a los cinco minutos se aplica la ketamina programada. En los casos en los que fuera necesario utilizar dosis subsiguientes, éstas son de 0,5 mg/ kg/dosis. En nuestra experiencia con este procedimiento, no se superó la cifra de 3 mg/kg/dosis total.
Esta medicación debe administrarse en forma lenta para evitar efectos colaterales. En pacientes con insuficiencia hepática se prevé la disminución de la dosis un 25% a 50% de la inicial.17
Para la analgesia local se utiliza infiltración local con lidocaína o bien, como anestesia de superficie, un gel compuesto de prilocaína y lidocaína denominado EMLA.16,18
La realización de estos procedimientos implica la disponibilidad de los materiales y el equipo necesario para el manejo adecuado de la vía aérea y demás maniobras de reanimación.19
Todos los pacientes se monitorean durante la recuperación, evaluando el nivel de conciencia, la capacidad de respuesta verbal según la edad, presencia de visión doble y tolerancia oral. El tiempo de recuperación se incluye como parte de la finalización del procedimiento. Las condiciones del alta se enumeran en la Tabla 6.
TABLA 6. Condiciones del alta

RESULTADOS
Se incluyeron 75 niños, entre los 6 meses y los 15 años de edad que requirieron la realización de una intervención dolorosa de breve duración, atendidos en nuestro hospital entre junio de 1999 y junio de 2002. Se observaron los siguientes resultados:
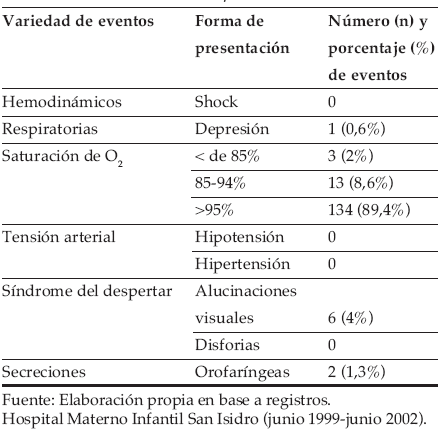
En los 75 pacientes se realizaron en total de 150 procedimientos, consignados en la Tabla 7.
TABLA 7. Procedimientos realizados

• Se alcanzó el nivel deseado de sedación en el 80% de los casos y de analgesia en el 84%. Nivel deseado de sedación: 2-3: 121 procedimientos (80%); nivel deseado de analgesia: 3-4: 127 procedimientos (84%).
• El tiempo de recuperación fue menor a 30 minutos en el 80% de los procedimientos.
• En el 2% de los procedimientos se constató descenso transitorio de saturación de oxígeno por debajo de 85%, que se corrigió con la administración de O2 por máscara.
• Sólo 1 paciente presentó depresión respiratoria que revirtió con desobstrucción de la vía aérea mediante extensión del cuello y administración de O2.
De los 150 procedimientos, el 4% tuvo alucinaciones visuales que cedieron con contención emocional y en el 1,3% aumento considerable de las secreciones bronquiales, luego del procedimiento, que revirtió con la aspiración, sin modificaciones del patrón respiratorio.
Los eventos relacionados durante los procedimientos se enumeran en la Tabla 8.
TABLA 8. Eventos durante los procedimientos
DISCUSIÓN
El manejo del dolor agudo y de la ansiedad, en niños sometidos a técnicas diagnósticas o terapéuticas fuera del quirófano ha avanzado sustancialmente en los últimos 15 años.9
Se han publicado en la literatura gran variedad de protocolos, para diferentes procedimientos oncológicos, endoscopias y cuidados intensivos, que se basan en la asociación necesaria de sedantes (en general benzodiacepinas) y opioides.4,8,9
Por tal motivo, se debe conocer la farmacocinética y farmacodinamia de los fármacos más adecuados para la obtención del efecto deseado y el tipo de procedimiento, ensayando su uso, familiarizándose con sus efectos, y de esta forma confeccionar un protocolo propio.17
Es fundamental conocer la vida media de cada fármaco, titular su efecto y prever la duración para que no desaparezca la sedación o la analgesia antes de lo deseado.17
El presente trabajo se propuso transmitir nuestra experiencia como pediatras en el control del dolor agudo mediante la utilización del protocolo de sedación y analgesia fuera del quirófano empleado en nuestro hospital.
Desde esta perspectiva, al igual que lo demostrado en trabajos similares y en la bibliografía, consideramos que la combinación de midazolam y ketamina es una asociación efectiva para la realización de procedimientos dolorosos de breve duración.
La combinación de los efectos y propiedades de ambos fármacos es beneficiosa y útil para lograr analgesia y ansiólisis con mínimos efectos riesgosos.
El midazolam es el fármaco más comúnmente utilizado para la sedación en niños y también en adultos.16,17 Esta benzodiacepina de acción ultracorta puede administrarse por múltiples rutas.
Según la dosis administrada, produce escalonadamente: sedación consciente (ansiólisis), efecto anticonvulsivante, amnesia anterógrada, sedación profunda (hipnosis), efecto relajante muscular y anestesia.
Este fármaco se caracteriza por tener gran variabilidad en la dosis necesaria para producir el grado de sedación buscado. Las dosis elevadas, así como la infusión rápida, conllevan el riesgo de depresión respiratoria.
La coadministración con opioides potencia el riesgo de hipoxia y apnea. Es importante tener presente que no posee efecto analgésico.9,18
Los efectos del midazolam se revierten con el flumazenilo (fármaco antagonista); su posología es inversa a la del midazolam, de modo que dosis bajas revierten efectos profundos y dosis altas revierten efectos superficiales.
Por lo expuesto, acordamos como dosis total máxima de midazolam: 2 mg, en coincidencia con otros trabajos similares.3,9
Otros protocolos3,9,21,20 describen la presencia de náuseas, vómitos e hipo, que en nuestra población no se registraron.
Sólo un paciente presentó depresión respiratoria que revirtió con desobstrucción de la vía aérea mediante la extensión del cuello y administración de oxígeno.
La ketamina es un analgésico derivado de la fenilciclidina. A dosis bajas produce anestesia disociativa; a dosis intermedias, analgesia-sedación asociada a amnesia anterógrada y a dosis altas, anestesia general.17
Su mecanismo de acción es poco conocido y están implicados los receptores N-metil-D-aspartato (NMDA).
La ketamina es el único fármaco que produce, por sí solo, los cuatro efectos necesarios para la realización de un procedimiento doloroso de breve duración: sedación, analgesia, amnesia e inmovilización.17,21
A éstos se suma la producción de adecuada analgesia cutánea y tejidos de sostén (por inhibición de los receptores NMDA).
Aunque este fármaco tiene efecto inotrópico negativo, no produce depresión hemodinámica, ya que activa el sistema simpático a través del sistema nervioso central y a nivel periférico (impide la recaptación de aminas simpaticomiméticas), con aumento de la frecuencia cardíaca, la resistencia periférica y la tensión arterial.
Clásicamente se ha aceptado que produce elevación de la presión intracraneal. Aunque disminuye la frecuencia respiratoria y deprime los reflejos protectores de la vía aérea, preserva la función respiratoria al mantener el tono muscular de la pared torácica y de la vía aérea superior.17,21
La administración por vía EV debe ser lenta (más de un minuto).
Luego de la administración de ketamina observamos un leve descenso de la saturación de oxígeno, con remisión espontánea en pocos minutos; este efecto se consignó en otros estudios.9,10,15
Es importante resaltar que la aparición de nistagmo precede a la modificación del estado de conciencia.
Este fármaco es un potente alucinógeno e incrementa las secreciones salivales y traqueobronquiales. Cuando se administra solo produce sueños y pesadillas, especialmente en adultos y adolescentes; estas manifestaciones son poco frecuentes en niños.6,17,18
En aquellos pacientes en los que el procedimiento se prolongó más allá del tiempo analgésico de la ketamina se utilizaron dosis subsiguientes, correspondientes al 50% de la dosis inicial.5,17
El uso de ambos agentes en forma simultánea permite el inicio del efecto analgésico más precozmente, con menores reacciones disfóricas, amnesia del procedimiento, menor riesgo de depresión respiratoria y la posibilidad de utilizar menor dosis de ambas, así como ausencia de cambios en el monitoreo hemodinámico.
Los episodios de caída de la saturación arterial de oxígeno coincidieron con la realización de punciones lumbares, por lo cual recomendamos la vigilancia de la posición del cuello, durante este procedimiento.
En ningún caso fue necesario administrar ventilación con máscara y bolsa.
Nuestros resultados son similares a los publicados utilizando la asociación de ambos fármacos.5,9,17
El efecto sedante/analgésico con este régimen fue efectivo, con un tiempo de recuperación en la mayoría de los pacientes no mayor de 30 minutos.5
Las alucinaciones visuales estuvieron presentes en un pequeño número de pacientes, y desaparecieron sin utilizar medicación específica.
Es importante destacar que el grado de efectividad está relacionado, además, con el estado emocional previo al procedimiento. Los pacientes con menor ansiedad, y a los que se les había preparado con anterioridad, requirieron menores dosis que las citadas anteriormente.
Nuestra observación, coincidente con otros datos publicados,5,9,21 confirma que el empleo de medidas no farmacológicas (juego de roles, relajación, distracción) antes el procedimiento, se acompañaron de menor necesidad de medicación para lograr el efecto deseado, así como de una reducción del tiempo de recuperación.
En nuestras observaciones pudimos identificar también que la reducción del dolor, sobre todo en pacientes que deberán ser sometidos a repetidos procedimientos a lo largo de, por lo menos, dos años en el caso de leucemias, impacta significativamente sobre el estado emocional del niño y su familia. Al inicio de un tratamiento oncológico, la familia y el niño se encuentran sometidos a un alto nivel de estrés y angustia, por lo cual aliviar el dolor genera confianza en el equipo tratante, a la vez que repercute positivamente sobre la actitud y adherencia al tratamiento y la calidad de vida durante su realización.
Si bien en este trabajo no incluimos el abordaje de los aspectos emocionales del niño y su familia, esto podría ser motivo de estudios posteriores, con evaluación de la importancia de la utilización combinada de estrategias farmacológicas y no farmacológicas en la reducción del dolor.
A modo de comentario, queremos señalar que, a medida que nos familiarizábamos con el uso de estos fármacos, comprobamos que en algunos casos obteníamos adecuada sedación/analgesia con menores dosis.
CONCLUSIONES
A partir de nuestra experiencia, el protocolo y procedimiento de sedación/analgesia que se aplica actualmente en nuestro Hospital, resulta efectivo y eficaz para garantizar la seguridad y calidad de atención del paciente.
La asociación de midazolam y ketamina, coincidentemente con lo demostrado en estudios similares, ha demostrado ser segura y eficaz, para la sedación y analgesia en la realización de procedimientos dolorosos de breve duración.
De acuerdo con el objetivo planteado en este trabajo, se presentó nuestra experiencia como equipo pediátrico con el propósito de que contribuya al debate sobre la temática del diagnóstico y tratamiento del dolor en niños.
ANEXO 1

ANEXO 2

1. Jacox A, Carr DB, Payme R, et al. Manejo del dolor por cáncer. Guía Clínica Práctica N° 9. AHCPR Publication. N° 94-0592 Rockvill, MD. Agency for Health Care Policy and Research US. Department of Health and Human Services. Public Health Services. March 1994. [ Links ]
2. Doyle D. Oxford Textbook of Palliative Medicine. New York: Oxford University Press 2a Ed, 1998. [ Links ]
3. Rivello M, Onoratelli M, Selandri M, Malthabe, Sasbon M, Mendilarzu J. Ketamina más benzodiacepina para procedimientos dolorosos en niños: eficacia y seguridad. Medicina Infantil 1998; 5(1):22-26. [ Links ]
4. Valdivielso Serna A. Dolor agudo analgesia sedación en el niño (1) detección y valoración. An Esp Pediatr 1998; 48:81-88. [ Links ]
5. Parker R, Mahan RA, et al. Efficacy and safety of intravenous procedures in children. Pediatrics 1997; 99(3):427- 431. [ Links ]
6. World Health Organization and International Association for the Study of Pain: Cancer pain relief and palliative care in children. Geneva, Switzerland: World Health Organization, 1998. [ Links ]
7. Quireshi F, Mellis P, et al. Efficacy of oral ketamine for providing sedation and analgesia to children requiring laceration repair. Ped Emerg Care 1995; 11(2):93-97. [ Links ]
8. Valdivielso Serna A, Casado Flores J, Bartolomé S. Acute pain, analgesia and sedation in children (V): analgesia and sedation in pediatric intensive care. An Esp Pediatr 1998; 49:193-208. [ Links ]
9. Krauss B, Green S. Sedation and analgesia for procedures in children. N Engl J Med 2000; 13(342):938-945. [ Links ]
10. Dachs R, Innes GM. Intravenous ketamine sedation of pediatric patients in the emergency department. Ann Emerg Med 1997; 29(1):146-149. [ Links ]
11. Howes MC. Ketamine for paediatric sedation/analgesia in the emergency department. Clinical Topical Review Emerg Med J 2004; 21:2775-2780. [ Links ]
12. Proudfoot J. Analgesia, anesthesia, and conscious sedation. Emerg Clin North Am 1995; 13(2):357-379. [ Links ]
13. Guidelines for monitoring and management of pediatric patients during and after sedation for diagnostic and therapeutic procedures. Committee on Drugs. Pediatrics 1992; 89(6):1110-1115. [ Links ]
14. Committee on Drugs Section on Anesthesiology. Guidelines for the elective use of conscious sedation, deep sedation, and general anesthesia in pediatric patients. Pediatrics 1995; 76(2):317-321. [ Links ]
15. Casado Flores J, Serrano González A. Niño críticamente enfermo. Ed. Díaz De Santos SA. Madrid, 1996. [ Links ]
16. Valdivielso Serna A, Casado Flores J, Gómez M. Dolor agudo, analgesia y sedación (IV): analgesia y sedación para procedimientos y en sala de urgencias. An Esp Pediatr 1998; 49:91-104. [ Links ]
17. Valdivielso Serna A. Dolor agudo, analgesia y sedación en el niño: Farmacocinética y farmacodinamia de los analgésicos no opioides. An Esp Pediatr 1998; 48:183-194. [ Links ]
18. Berde CB, Sethna NF. Analgesic for the treatment of pain in children. N Engl J Med 2002; 14(347):1094-1103. [ Links ]
19. American Academy of Pediatric. Guidelines for monitoring and management of pediatric patients during and after sedation for diagnostic and therapeutic procedures (RE 9252). Part 1. Pediatrics 1992; 89(6):1110-1115. [ Links ]
20. Friedman A, Mulhern R, et al. Midazolam premedication for pediatric bone marrow aspiration and lumbar puncture. Med Ped Oncol 1991; 19:499-504. [ Links ]
21. Marx C, Stein J, et al. Ketamine-midazolam versus meperidine- midazolam for painful procedures in pediatric oncology patients. J Clin Oncol 1997; 15(1):94-102. [ Links ]














