Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos argentinos de pediatría
versión impresa ISSN 0325-0075
Arch. argent. pediatr. vol.108 no.6 Buenos Aires nov./dic. 2010
ARTÍCULO ORIGINAL
Perfil etiológico de la neumonía adquirida en la comunidad en niños de 2 a 59 meses en dos zonas ecológicamente distintas del Perú
Etiology of community acquired pneumonia in children 2-59 months old in two ecologically different communities from Peru
Dr. Justo Padilla Ygredaa, Dr. Felipe Lindo Péreza, Dr. Raúl Rojas Galarzaa, Dr. José Tantaleán Da Fienoa, Dr. Víctor Suárez Morenob, Dr. César Cabezas Sánchezb, Lic. en Biología Sara Morales de Santa Gadeab y Lic. en Biología Gisely Hijar Guerrab
a. Instituto Nacional
de Salud del Niño.
Lima, Perú.
b. Instituto Nacional
de Salud. Lima,
Perú.
Correspondencia:
Dr. Justo Padilla
Ygreda: justopadilla@
gmail.com
Conflicto de intereses:
Ninguno que declarar.
Recibido: 18-3-10
Aceptado: 12-8-10
RESUMEN
Introducción. La neumonía adquirida en la comunidad
es un importante problema de salud
pública y la población pediátrica es la más afectada.
El objetivo del estudio fue comparar el perfil
etiológico y las características clínico-radiológicas
de la neumonía adquirida en la comunidad,
en menores de 5 años, en dos zonas ecológicamente
distintas del Perú.
Materiales y métodos. Se evaluaron niños atendidos
en consulta externa o emergencia de Establecimientos
de Salud de Puno y Lima.
Se estudiaron 12 patógenos mediante cultivos
(bacterianos y virales), reacción en cadena de la
polimerasa para S. pneumoniae y H. influenzae,
enzimoinmunoanálisis para M. pneumoniae e inmunofluorescencia
indirecta para C. pneumoniae y virus (del hisopado nasal y faríngeo).
Resultados. Se incorporaron 193 niños con diagnóstico
clínico y confirmación radiológica de
neumonía entre julio y noviembre del 2006. Se
identificó al menos un patógeno respiratorio en
el 63,7% (123/193) de los pacientes evaluados.
El 55% de las infecciones fueron virales, el 21%
bacterianas y el 12% coinfección viral y bacteriana.
Los agentes más frecuentemente identificados
fueron virus sincicial respiratorio (38,3%
del total y 69,8% entre las neumonías virales) y
S. pneumoniae (18,6% del total y 90% de las neumonías
bacterianas). En Lima predominaron los
casos de neumonía grave y la asociación de neumonía
con sibilancias; esta última asociación, no
se comunicó en Puno.
Conclusiones. Se halló un germen patógeno en
el 63,7% de los casos de neumonía y la proporción
y distribución de agentes identificados fue
similar en los centros de Lima y Puno, de características
ecológicas y climáticas muy disímiles.
La asociación de neumonía con sibilancias sólo
fue comunicada en Lima.
Palabras clave: Neumonía; Niños; Etiología.
SUMMARY
Introduction. Community acquired pneumonia
(CAP) is a major public health problem, being
the most affected the pediatric population. The
aim of this study was to compare the etiology,
clinical and radiological features of CAP in under-
five-year-old children.
Methods. Children have been attended at the
Practice or Emergency Room from Puno and
Lima health facilities. Twelve pathogens were
studied using cultures (bacterial and viral), reaction
polymerase chain to S. pneumoniae and H.
influenzae, enzyme-linked immunosorbent assay
for M. pneumoniae and indirect immunofluorescence
test for C. pneumoniae and viruses (nasal
and pharyngeal swabs).
Results. One hundred and ninety three children
were enrolled with clinical and radiological confirmation
of pneumonia between July and November
2006. At least one pathogen was identified
in 123 (63.7%) of 193 patients. Fifty five percent
had viral infection, 21% bacterial infection and
12% presented viral and bacterial co-infection.
The most frequent etiologic agents were respiratory
syncytial virus (38.3% from all, 69.8% of
viral pneumonias) and S. pneumoniae (18.6% from
all, 90% from bacterial pneumonias). In Lima,
the cases of severe pneumonia predominated.
The association of pneumonia with wheezing
was reported in Lima, however, it hasn't been
reported in Puno.
Conclusions. We found a pathogen in 63.7% of
the patients and there were no differences in the
proportion and distribution of different identified
etiological agents between Lima and Puno health
facilities, whose ecological and climatic features
are very different. The association of pneumonia
with wheezing was only reported in Lima.
Key words: Pneumonia; Children; Etiology.
INTRODUCCIÓN
Las infecciones respiratorias agudas
(IRA) representan un gran problema
de salud entre los menores de 5
años en los países en desarrollo.1
En América, las IRA se ubican
entre las primeras cinco causas de
defunción de menores de 5 años y representan
la causa principal de enfermedad
y consulta a los servicios de salud.2 Aunque de manera aislada, la prevalencia
de la neumonía es descrita en estudios de algunas
zonas de Latinoamérica (se comunica hasta
un 60% de las IRA).3
En el Perú, en el 2005 se señaló a las IRA como
la primera causa de muerte (39 por cada 100 mil
habitantes) en menores de 5 años.4 A pesar de su
importante incidencia, en la práctica diaria es muy
difícil identificar el microorganismo causante en
la mayoría de los casos de neumonía adquirida
en la comunidad (NAC) en pediatría.5 Más aun
en Perú existe poca información sobre el tema.
Desde el año 2002, durante el invierno se han
incrementado los casos de IRA, incluidas las
neumonías, en la región sur de la sierra del Perú,
debido al fenómeno climático denominado "friaje".6 Este fenómeno poco usual (incursión de
masas de aire polar) produce el descenso hasta
menos 20 °C en regiones por encima de los 4000
msnm y no ha sido comunicado para Lima, capital
de Perú,7 lo que podría determinar patrones
epidemiológicos diferentes.
Se realizó un estudio prospectivo en dos zonas
ecológicamente distintas del Perú, con el objetivo
de comparar el perfil etiológico y las características
clínico-radiológicas de la NAC en menores
de 5 años.
POBLACIÓN Y MÉTODOS
El presente estudio es descriptivo, prospectivo.
Se evaluaron niños con sospecha clínica de neumonía,
en la consulta externa o la emergencia del
Centro de Salud Santa Adriana y el Hospital Carlos
Monge Medrano, Juliaca (Puno) y del Centro
de Salud Canto Grande, SJL (Lima).
San Juan de Lurigancho (SJL), el distrito más
populoso de Lima (812 656 habitantes)8 se halla a
200 msnm, presenta una temperatura ambiental
de 17-19 °C (época invernal) y una estructura socioeconómica
urbana de nivel pobre y muy pobre.
Juliaca (departamento de Puno, a 1165 km
de distancia de Lima, al sureste de Perú), situada
a 3825 msnm, presenta una población de 218 485
habitantes de nivel socioeconómico similar a SJL,8 con temperatura ambiental de -9 °C a 17 °C (época
invernal).
Los niños se consideraron como elegibles para
el estudio si cumplían con todos los criterios
de inclusión y no presentaban ningún criterio de
exclusión.
Criterios de inclusión
1. Paciente de 2 meses a 59 meses.
2. Sospecha clínica de neumonía:
- Historia de fiebre mayor o igual a 38 ºC axilar
más cualquiera de los siguientes:
< 1 año: Frecuencia respiratoria mayor de 50/min, retracción intercostal o tiraje;
≥ 1 año: Frecuencia respiratoria mayor de 40/min, dificultad respiratoria o disnea.
3. Radiografía de tórax compatible con neumonía (presencia de infiltrado alveolar, intersticial, o mixto, con derrame o sin él) según criterio del médico evaluador.
Criterios de exclusión
1. Inmunodepresión conocida de cualquier etiología,
excepto la causada por desnutrición grave.
2. Antecedente de hospitalización previa las dos últimas semanas.
3. Antecedente de neumonía previa (confirmada
con radiografía de tórax) dentro de las 8 semanas
previas al episodio actual.
4. Evidencia de enfermedad respiratoria crónica,
neurológica, cardíaca, hepática, malformaciones
congénitas, anemia drepanocítica, reflujo
gastroesofágico o neoplasias malignas.
5. Diagnóstico o sospecha de tuberculosis pulmonar
o en tratamiento antituberculoso al momento
de la evaluación.
6. Paciente con sibilancias actuales y antecedente
de, por lo menos, un episodio de sibilancias
previo.
Luego de la obtención del consentimiento informado,
firmado por los padres o tutores de los
pacientes elegibles, se tomaron los datos para la
historia clínica y las muestras de sangre e hisopado
nasal y faríngeo para identificación de patógenos
respiratorios. Asimismo, se calculó el estado
nutricional (Clasificación de Waterloo9 y tablas de
la OMS10) y se verificó el estado de inmunizaciones
para H. influenzae y Streptococcus pneumoniae (tarjeta de vacunas) y el antecedente de uso previo
de antibiótico.
De los 5 ml de sangre extraídos, se inocularon
2 ml en el frasco de cultivo BACTEC (©Becton,
Dickinson, NJ, EE.UU.) de tipo Peds PLUS/F para
su incubación a 35-37 ºC. Un ml fue separado
en un crioval y conservado a 4-8 ºC para el posterior
procesamiento de la reacción en cadena de la
polimerasa (RCP) para S. pneumoniae y H. influenzae.
De los 2 ml de sangre restantes, se extrajo el
suero y se conservó en crioval a 4-8 ºC para el posterior
procesamiento de ELISA para anticuerpos
IgM anti-Mycoplasma e IFI para anticuerpos IgM
anti-Chlamydia.
Las muestras de hisopado nasal y faríngeo se
conservaron en medio de transporte a 4-8 °C hasta
su procesamiento.
La clasificación de la gravedad de la neumonía
se basó en criterios clínicos establecidos por
la OMS.10 Se consideró neumonía grave la presencia
de retracción subcostal con respiración rápida
o sin ella.
Se consideró neumonía muy grave si el paciente
era incapaz de beber o tenía convulsiones,
cianosis central, sueño anormal o dificultad para
despertarse, estridor en niño tranquilo o malnutrición
clínica grave.
La terapia indicada y la decisión de hospitalización
o no, fueron decididas de acuerdo al criterio
de los médicos tratantes, independientemente
de su ingreso al estudio.
Radiología
Todas las radiografías de tórax fueron evaluadas
posteriormente por dos radiólogos independientes
y enmascarados entre sí (informe
estandarizado). En caso de discordancia, el informe
dirimente fue realizado por un tercer radiólogo.
Si el informe final resultaba negativo para
neumonía, el paciente era retirado del estudio.
Diagnóstico microbiológico y molecular
Para el estudio bacteriológico (cultivos) se
utilizó el equipo Bactec© modelo 9050, que permitió
la monitorización del crecimiento bacteriano
cada 10 minutos durante 1 semana. Además,
se realizaron subcultivos de las muestras de todos
los frascos, inoculando la muestra en placas
de agar-sangre de carnero y agar-chocolate suplementado
e incubados a 35-37 °C durante 24 h
en una atmósfera de CO2 al 5%. La identificación
de S. pneumoniae se realizó en el Instituto
Nacional de Salud según las pautas señaladas
por los Centros para el Control y la Prevención
de Enfermedades, Atlanta, Georgia, EE.UU. y la
Organización Mundial de la Salud.12 Adicionalmente,
para detectar S. pneumoniae y H. influenzae
en sangre, se realizó PCR in house y PCR en
tiempo real, respectivamente, según pautas previas
con algunas modificaciones,13-16 mediante el
equipo de extracción Qiaamp Blood Kit, según las
recomendaciones de los fabricantes (QIAGEN
GmbH, Alemania).
Para identificar los gérmenes atípicos se utilizó la prueba de ELISA (anticuerpos IgM anti-
Mycoplasma) e inmunofluorescencia indirecta (IFI)
(anticuerpos IgM anti-Chlamydia); para los virus
(influenza A y B, parainfluenza 1, 2 y 3, adenovirus
y sincicial respiratorio) se realizó la IFI y cultivos
del hisopado nasal y faríngeo.
Todas las muestras se procesaron en el Instituto
Nacional de Salud (Lima).
Consideraciones éticas
Los Comités de Ética en Investigación del Instituto
Nacional de Salud del Niño y del Instituto
Nacional de Salud revisaron y aprobaron el protocolo
y el formato de consentimiento informado.
Tamaño muestral y análisis estadístico
Basados en la prevalencia de NAC en Lima y
Puno (134 y 116,4 por mil, respectivamente), considerando
una significancia de 95% y un error estándar
de 2%, se calculó el tamaño muestral para
ambas zonas (A para Lima= 140 y B para Puno=
123) con un total de 263 pacientes.
Se utilizó el paquete estadístico SPSS versión
13,0 (SPSS Inc. Chicago, EE.UU., 2004) para el análisis
de los datos. Se realizó análisis descriptivo
univariado y bivariado. Se utilizaron las pruebas
ji al cuadrado, prueba z de diferencia de proporciones,
la prueba de la mediana y la prueba U de
Mann Whitney (no distribución normal). Un valor
de p< 0,05 se consideró como estadísticamente
significativo.
RESULTADOS
Pacientes
Desde junio a diciembre del 2006, fueron evaluados
379 pacientes (176 en Lima y 203 en Puno)
y se incorporaron 196 (94 en Lima y 102 en Puno).
Fueron excluidos 3 pacientes (Puno), inicialmente
ingresados por el médico evaluador, por informe
radiológico no compatible con neumonía. No hubo
diferencia en la distribución proporcional de
los pacientes entre Lima y Puno con relación a la
edad, género, estado nutricional, antecedente de
vacunación y empleo de antibióticos. Ninguno de
los pacientes había recibido vacuna antineumocócica
(Tabla 1).
Tabla 1. Comparación de características epidemiológicas y clínico-radiológicas
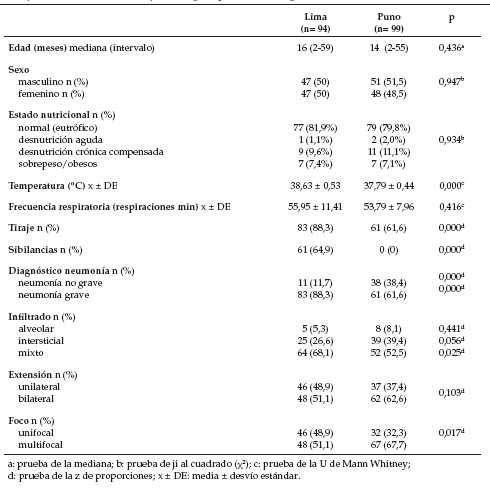
En Lima predominó el diagnóstico de neumonía
grave. El 64,9% de los niños de Lima presentó sibilancias asociado al cuadro neumónico, a diferencia
de Puno, que no comunicó caso alguno; es
importante resaltar que ello ocurrió, a pesar de
que los profesionales que laboraban en el estudio,
de ambas localidades, contaban con la misma
capacitación y empleaban idénticos criterios
diagnósticos. Tanto en Lima como en Puno, no
se diagnosticaron casos de neumonía muy grave.
Los hallazgos radiológicos fueron similares en
ambos grupos (predominio del patrón de infiltrado mixto, con extensión bilateral y multifocal). El
derrame pleural se comunicó en 4 pacientes de
Lima y 3 de Puno.
Etiología
Se identificó al menos 1 patógeno respiratorio
en el 63,7% (123) de los pacientes (Tabla 2). No
hubo diferencia entre los agentes identificados en
Lima y en Puno.
Tabla 2. Casos de neumonía con agente identificado

Las bacterias como agente único o en coinfección (Tabla 3) fueron identificadas en el 20,7% (40) del total de pacientes. Se identificó a S. pneumoniae en 36 casos (18,6% del total de los pacientes y 90% de los pacientes con neumonía bacteriana identificada). Además, se estableció la presencia de H. influenzae en 2 casos (de Lima) y M. pneumoniae en otros 2.
Tabla 3. Agentes etiológicos identificados y pruebas diagnósticas
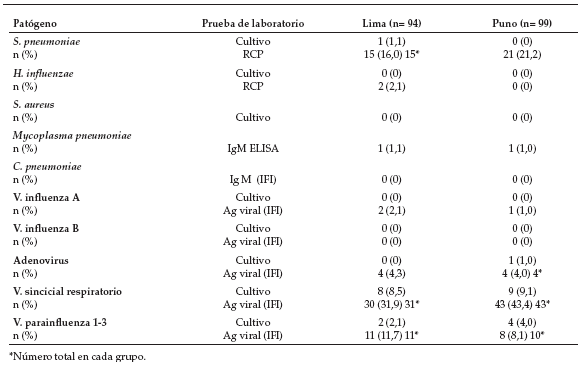
Tabla 4. Agentes etiológicos identificados según grupo etario

Los agentes virales (Tabla 3) fueron identificados
en 106 (55%) pacientes, como agentes únicos
o en coinfección. El virus sincicial respiratorio se
identificó en 74 pacientes (38,3% del total y 69,8%
entre las neumonías virales) seguido por los virus
parainfluenza en 21 pacientes (10,9% del total y 19,8% de las neumonías virales). También se
identificó al virus de la influenza A (3 casos) y el
adenovirus (8 pacientes).
De las bacterias identificadas por reacción en
cadena de la polimerasa (38) sólo una (S. pneumoniae)
fue aislada por hemocultivo. De los virus
identificados por IFI (106), 24 fueron aislados también
por cultivo.
En 23 casos (11,9% de los pacientes) se identificó la presencia simultánea de 2 potenciales agentes
etiológicos de neumonía, con predominio de S. pneumoniae con el virus sincicial respiratorio
(Tabla 5).
Tabla 5. Agentes etiológicos identificados y coinfección*

DISCUSIÓN
Este estudio representa la primera aproximación
sistemática del perfil etiológico de la NAC en niños menores de 5 años en dos poblaciones peruanas.
La identificación de los agentes etiológicos de
neumonía, especialmente en niños, implica una
mayor dificultad para su estudio debido a múltiples
factores, que incluyen: la imposibilidad de
obtener muestras adecuadas por su carácter invasivo,
la dificultad en diferenciar entre colonización
y agente causal de neumonía, así como la
falta de disponibilidad de métodos diagnósticos
adecuados en el primer nivel de atención,17 especialmente
en los países en vías de desarrollo. Dependiendo
del número de pruebas utilizadas, la
evidencia de la identificación del potencial agente
etiológico puede ser obtenida en el 24-85% de
los casos.18-20 Con el fin de mejorar el rendimiento
diagnóstico, en nuestro estudio se utilizaron pruebas
microbiológicas, serológicas y moleculares.
En el presente estudio se identificó 1 patógeno
en el 63,7% de los niños con NAC. El 11,9% de
los pacientes presentaron coinfección, de los cuales
el 10,4% tuvo infección mixta viral-bacteriana,
lo que concuerda con lo comunicado por estudios
previos.21,22,25
Como en otras poblaciones,23,24 predominó la
infección viral en los 2 grupos de niños estudiados.
Los virus fueron identificados en 54,9% de
los casos (86,17% de casos con agente identificado),
y el VSR fue el más frecuente. Es importante
señalar el rendimiento superior de las pruebas de
inmunofluorescencia indirecta frente a los cultivos
virales en nuestro estudio.
La presencia de bacterias fue documentada en
el 20,7% de los niños y S. pneumoniae fue el más
importante (90% de los casos con infección bacteriana
identificada). En este estudio sólo se hallaron
2 casos (1%) de infección por H. influenzae. El
bajo porcentaje de identificación de H. influenzae podría explicarse por la amplia cobertura de inmunización
contra este agente, instaurada en el
calendario de inmunizaciones en nuestro medio
desde el año 2004.
Como se describe en estudios previos,18,25 el
VSR y el S. pneumoniae fueron los agentes más
comunes.
Diversos estudios13-16,25-28 han demostrado la
utilidad de las pruebas moleculares para determinar
el agente causal de la neumonía, en sangre
y secreciones respiratorias. En relación a la detección
de H. influenzae, no hemos encontrado informes
de una prueba de PCR para detectar este
patógeno en sangre, por lo cual hemos adaptado
un protocolo para este tipo de muestra.16 En nuestro
estudio hemos utilizado PCR para identificación
del ADN de la bacteria a partir de muestra
sanguínea, lo que nos permite descartar el papel
de colonizador cuando es detectado en muestra
nasal u orofaríngea.27
Nuestro estudio identificó 2 casos de M. pneumoniae y ninguno de C. pneumoniae, en contraste
con otras investigaciones,5,18,25,29 en las cuales la
creciente incidencia de estos patógenos es cada
vez más importante en menores de 5 años.
Es interesante mencionar la constancia en la
distribución de los agentes etiológicos de la NAC
en diferentes zonas climáticas.17,18,24 La proporción
y distribución de agentes identificados fue similar
en los centros de Lima y Puno, de características
ecológicas y climáticas muy disímiles. Un estudio
realizado en la ciudad de Cuzco, Perú,30 mostró similares
resultados en cuanto a la identificación de
bacterias. A pesar de los años, al parecer, la distribución
sigue siendo la misma, lo cual se corrobora
en las poblaciones de nuestro estudio. Asimismo,
estudios como los de Brasil31 y Uruguay,32,33 desde
hace 30 años, confirman, al menos en algunos
países latinoamericanos, la misma predominancia
en cuanto a bacterias.
Igualmente, se evidencia una distribución regular
de la etiología en relación a la edad de los
pacientes (virus a edades tempranas y bacterias
en niños mayores).17,24 Esta característica ha sido comunicada en numerosos trabajos epidemiológicos,
convirtiendo a la edad en uno de los mejores
predictores de etiología.25
Sin embargo, en contraste a estudios previos,
11,19,25 no se hallaron diferencias en el perfil
etiológico entre menores y mayores de 1 año, aunque
la proporción de infección bacteriana mostró una tendencia a incrementarse con la edad.
El porcentaje de casos de NAC (36,3%) en los
que no se pudo identificar patógeno alguno, probablemente
se deba a que este estudio no contempló la implementación de pruebas para algunos
agentes como rinovirus, metapneumovirus humano
y el recientemente descubierto bocavirus,34-36 entre otros. Asimismo, el pobre rendimiento de
los hemocultivos (un solo caso identificado en este
estudio) podría explicarse por el alto porcentaje
(77,7%) de uso de antibioticoterapia previa, en los
niños estudiados. Se decidió incluir pacientes con
antecedente de haber recibido antibioticoterapia
la semana previa a su ingreso al estudio, debido a
la alta prevalencia de uso de antimicrobianos en
niños con NAC que acudían a centros de atención
de acuerdo al estudio piloto previo.
A pesar de que no fue un objetivo planteado
durante el estudio, de las características clínicoepidemiológicas
y radiológicas estudiadas, ninguna
estuvo asociada con algún agente etiológico
en particular.37 Es necesario resaltar, además, la
marcada diferencia en la presentación de sibilancias
entre los d os centros de estudio, hallazgo que
consideramos requiere estudios adicionales para
su análisis.
A diferencia de informes previos, en este estudio
no se encontraron casos de neumonía muy
grave, hecho que podría explicarse por ser éste un
estudio realizado en centros de atención primaria,
mientras que la mayoría de estudios publicados
analizaron las neumonías a nivel hospitalario.38 Es
importante remarcar que los criterios de inclusión
en este estudio lograban una mejor especificidad
diagnóstica al requerir el antecedente clínico y la
radiografía de tórax anormal, el método de diagnóstico
más certero y no invasivo en centros de
nivel terciario.37
CONCLUSIONES
1. La proporción y distribución de agentes identificados fue similar en los centros de Lima y Puno, de características ecológicas y climáticas muy disímiles.
2. Los virus fueron los agentes más frecuentes en ambas zonas, predominando el virus sincicial respiratorio.
3. S. pneumoniae fue la bacteria más frecuentemente identificada y la segunda causa más importante de neumonía, tanto en Lima como en Puno.
4. La coinfección fue encontrada en el 11,9% de los pacientes, predominando notablemente la infección mixta viral-bacteriana.
5. En Lima se comunicaron sibilancias asociadas a neumonía en más de la mitad de los casos, a diferencia de Puno.
Agradecimientos
• Procesamiento de muestras y capacitación del personal del estudio:
Dr. Carlos Guevara Effio, Dra. Lilian Patiño Gabriel, Ing. Armando Barrientos A., Lic. Edwin Cabezudo, Lic. Yvonne Torres Carpio, Lic. Susana Díaz Velasco, Lic. Ana Cecilia Ortiz y Lic. Carlos Padilla Rojas.
• Médicos radiólogos:
Dra. Trinidad del Pino, Dr. Tomás O Higgins y Dr. Miguel Amoretti.
• Personal profesional en los Centros de Salud de Puno y Lima:
Dra. Yovana Huaco Gonza, Dr. Sergio Rado, Lic. Liliam Dueñas Melo, Lic. Pamela De la Cruz y Lic. Isabel Sulcca.
• Revisores:
Dr. Eduardo Gotuzzo, Dr. Fernando Ferrero, Dr. Gerardo Weisstaub y Dr. Ricardo Pinto.
Financiación
Este estudio se realizó gracias a los fondos para
investigación del Instituto Nacional de Salud
del Niño y del Instituto Nacional de Salud de Lima,
Perú.
1. Williams BG, Gouws E, Boschi-Pinto C, Bryce J, et al. Estimates of world-wide distribution of child deaths from acute respiratory infections. Lancet Infect Dis 2002; 2:25-32. [ Links ]
2. Benguigui Y, López FJ, Schmunis G, Yunes J. Infecciones respiratorias en niños. Washington, D.C.: OPS; 1997. Pág. 496. [ Links ]
3. Fuchs S, Fischer GB, Black RE, Lanata C. The burden of pneumonia in children in Latin America. Paediatr Resp Rev 2005;6:83-87. [ Links ]
4. Ministerio de Salud. Análisis de la Situación de Salud del Perú, 2005. Lima: Dirección General de Epidemiología, Ministerio de Salud; 2006. Pág. 217. [ Links ]
5. Mc Cracken G. Diagnosis and management of pneumonia in children. Pediatr Infect Dis J 2000;19:924-8. [ Links ]
6. Instituto Nacional de Defensa Civil. Compendio Estadístico de SINADECI 2002. Lima: Instituto Nacional de Defensa Civil; 2003. Pág. 359. [ Links ]
7. Servicio Nacional de Meteorología e Hidrología del Perú. Friaje 2006. Lima 2006. [Acceso: 9-12-2009]. Disponible en: http://www.senamhi.gob.pe/pdf/estudios/firaje2006.pdf. [ Links ]
8. Instituto Nacional de Estadística e Informática. Encuesta demográfica y de salud familiar. ENDES continua 2004- 2005. Lima 2006. [Acceso: 9-12-2009]. Disponible en: http://www.mesadeconcertacion.org.pe/documentos/documentos/ doc_00529.pdf. [ Links ]
9. Waterlow JC, Buzina R, Keller W, Lane JM, et al. The presentation and use of height and weight data for comparing the nutritional status of groups of children under the age of 10 years. Bull World Health Organ 1977;55:489-498. [ Links ]
10. Organización Mundial de la Salud. WHO Child Growth Standards. Geneva 2006. [Acceso: 9-12-2009]. Disponible en http://www.who.int/nutrition/media_page/en/index.html. [ Links ]
11. World Health Organization. Management of the child with a serious infection or severe malnutrition: guidelines for care at the first-referral level in developing countries. WHO/FCH/CAH/00. Geneva: WHO; 2000. Pág. 177. [ Links ]
12. Manual for the Laboratory Identification and Antimicrobial Sensitivity Testing of Bacterial Pathogens of Public Health Importance in the Developing World. World Health Organization. Geneva: WHO; 2003. Pág. 385. [ Links ]
13. Lorente ML, Falguera M, Nogués A, Ruiz González A, et al. Diagnosis of pneumococcal pneumonia by polymerase chain reaction (PCR) in whole blood: a prospective clinical study. Thorax 2000;55:133-7. [ Links ]
14. Murdoch D, Anderson TP, Beynon KA, Chua A, et al. Evaluation of a PCR assay for detection of Streptococcus pneumoniae in respiratory and nonrespiratory samples from adults with community-acquired pneumonia. J Clin Microbiol 2003;41:63-6. [ Links ]
15. Mayoral C, Noroña M, Baroni MR, Giani R, et al. Evaluación de una PCR anidada en pacientes pediátricos para diagnóstico de neumonía adquirida en la comunidad. Rev Argent Microbiol 2005; 7:184-8. [ Links ]
16. Morozumi M, Nakayama E, Iwata S, Aoki Y, et al. Simultaneous detection of pathogens in clinical samples from patients with community-acquired pneumonia by real-time PCR with pathogen-specific molecular beacon probes. J Clin Microbiol 2006;44:1440-6. [ Links ]
17. Sinaniotis CA. Viral pneumoniae in children: incidence and aetiology. Paediatr Respir Rev 2004;5:S197-S200. [ Links ]
18. Juvén T, Mertsola J, Waris M, Leinonen M, et al. Etiology of community-acquired pneumonia in 254 hospitalized children. Pediatr Infect Dis J 2000;19:293-8. [ Links ]
19. Tumer R, Lande A, Chase P, Hilton N, et al. Pneumonia in pediatrics outpatient: cause and clinical manifestations. J Pediatr 1987;111:293-8. [ Links ]
20. Claesson BA, Trollfors B, Brolin I, Granström M, et al. Etiology of community-acquired pneumonia in children based on antibody responses to bacterial and viral antigens. Pediatr Infect Dis J 1989;8:856-62. [ Links ]
21. Nohynek H, Eskola J, Laine E, Halonen P, et al. The cause of hospital-treated lower respiratory tract infection in children. Am J Dis Child 1991;145:618-22. [ Links ]
22. Ruuskanen O, Nohynek H, Ziegler T, Capeding R, et al. Pneumonia in childhood: etiology and response to antimicrobial therapy. Eur J Clin Microbiol Infect Dis 1992;11: 217-23. [ Links ]
23. Gendrel D, Raymond J, Moulin F, Iníguez JL, et al. Etiology and response to antibiotic therapy of community-acquired pneumonia in French children. Eur J Clin Microbiol Infect Dis 1997;16:388-391. [ Links ]
24. Heiskanen-Kosma T, Korppi M, Jokinen C, Kurki S, et al. Etiology of childhood pneumonia: serologic results of a prospective, population-based study. Pediatr Infect Dis J 1998;17:986-91. [ Links ]
25. Michelow IC, Olsen K, Lozano J, Rollins NK, et al. Epidemiology and clinical characteristics of community-acquired pneumonia in hospitalized children. Pediatrics 2004; 113:701-07. [ Links ]
26. Drummond P, Clark J, Wheeler J, Galloway A, et al. Community acquired pneumonia-a prospective UK study. Arch Dis Child 2000;83:408-12. [ Links ]
27. Murdoch DR. Nucleic acid amplification tests for the diagnosis of pneumonia. Clin Infect Dis 2003;36:1162-70. [ Links ]
28. Wubbel L, Muniz L, Ahmed A, Trujillo M, et al. Etiology and treatment of community-acquired pneumonia in ambulatory children. Pediatr Infect Dis J 1999;18:98-104. [ Links ]
29. McIntosh K. Community-acquired pneumonia in children. N Engl J Med 2002;346:429-37. [ Links ]
30. Valcárcel M, Cayo D. Etiología bacteriana de las neumonías en pacientes pediátricos del Hospital Regional del Cuzco, MINSA. SITUA: Abril-Agosto 1999, Año VII Nº 14. [ Links ]
31. Ejzenberg B, Fernandes V, Rodrigus Neto AJ, Baldacci E, et al. Pesquisa de etiologia bacteriana em 102 crianças internadas com o diagnóstico de pneumonia aguda. Pediatr (S. Paulo) 1986;8:99-106. [ Links ]
32. Mogdasy MC, Camou T, Fajardo C, Hortal M. Diagnóstico etiológico de la neumonía bacteriana del niño. Rev Med Uruguay 1994;10:34-38. [ Links ]
33. Pírez MC, Berrondo C, Giacometti M, Demiguel M, et al. Neumonía bacteriana adquirida en la comunidad en niños hospitalizados. Arch Pediatr Urug 2003;74(1):6-14. [ Links ]
34. Van den Hoogen BG, Osterhaus DM, Fouchier RA. Clinical impact and diagnosis of human metapneumovirus infection. Pediatr Infect Dis J 2004;23:S25-32. [ Links ]
35. Brieu N, Guyon G, Rodière M, Segondy M, et al. Human bocavirus infection in children with respiratory tract disease. Pediatr Infect Dis J 2008;27:969-73. [ Links ]
36. Cilla G, Oñate E, Pérez-Yarza EG, Montes M, et al. Viruses in community acquired-pneumonia in children aged less than 3 years old: high rate of viral coinfection. J Med Virol 2008;80:1843-9. [ Links ]
37. Giménez F, Sánchez A, Battles JM, López JA, et al. Características clínico-epidemiológicas de la neumonía adquirida en la comunidad en niños menores de 6 años. An Pediatr (Barc) 2007;66:578-84. [ Links ]
38. Lynch T, Platt R, Gouin S, Larson C, et al. Can we predict which children with clinically suspected pneumonia will have the presence of focal infiltrates on chest radiographs? Pediatrics 2004;113:e186-e189. [ Links ]














