Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.109 no.6 Buenos Aires Nov./Dec. 2011
http://dx.doi.org/10.5546/aap.2011.e122
PRESENTACIÓN DE CASOS CLÍNICOS
Malrotación intestinal con vólvulo, asociada a hiperglucemia grave por estrés
Intestinal malrotation with volvulus associated with severe stress hyperglycemia
Dr. Manuel D. Bilkisa, Dr. Martín Bou-Khaira, Dr. Honorio Labaronniea y Dr. Julián Onaindiaa
a. Departamento de Urgencias. Hospital de Niños "Ricardo Gutiérrez". Buenos Aires, Argentina.
Correspondencia: Dr. Manuel D. Bilkis: mbilkis@gmail.com
Conflicto de intereses: Ninguno que declarar.
Recibido: 13-7-11
Aceptado: 16-8-11
RESUMEN
Se presenta un niño de 2 años internado con diagnóstico de debut diabético, con glucemia de 500 mg% al ingreso, sin cetosis ni acidosis metabólica. Presenta también vómitos biliosos y amarronados, con deposiciones sanguinolentas. Se opera con diagnóstico presuntivo de obstrucción intestinal aguda, hallándose vólvulo intestinal secundario a malrotación intestinal congénita. Luego de la cirugía normaliza la glucemia. Se asume el cuadro como hiperglucemia sin cetosis, de característica graves, por estrés, secundaria a vólvulo por malrotación intestinal. Esta asociación, aún no ha sido descripta.
Palabras clave: Hiperglucemia; Hiperglucemia sin cetosis; Malrotación intestinal; Vólvulo.
SUMMARY
A 2-year-old boy was admitted with diagnosis of diabetes debut, with blood glucose of 500 mg% on admission, without ketosis or metabolic acidosis. He also presented bilious vomiting and brownish bloody stools. He was operated with a presumptive diagnosis of acute intestinal obstruction. The fnal diagnosis was volvulus, secondary to congenital malrotation. After surgery, he normalized blood sugar levels. The clinical setting was assumed as hyperglycemia without ketosis, with characteristic of severity caused by stress, secondary to volvulus in malrotation. This association has not yet been described.
Key words: Hyperglycaemia; Stress hyperglycaemia; Midgut volvulus; Intestinal malrotation.
doi:10.5546/aap.2011.e122
INTRODUCCIÓN
La hiperglucemia no necesariamente significa diabetes. Sament y Schwartz (1957) diferenciaron la hiperglucemia sin cetosis y la cetoacidosis diabética. Entre la etiología de la hiperglucemia sin cetosis se destacan infecciones y otras alteraciones (hipermetabolismo, hipercatabolismo, aumento de movilización y oxidación de grasas y resistencia a la glucosa e insulina en sépticos y traumatizados [estresados] y que responden al aumento de hormonas contrarreguladoras [glucagón, cortisol y noradrenalina]).1
En los niños con abdomen agudo quirúrgico, el hallazgo de malrotación intestinal constituye el 7% de los casos, siendo un hallazgo
poco frecuente.2
La malrotación intestinal está dada por los errores en la rotación del intestino medio alrededor de la arteria mesentérica superior y la subsiguiente fijación en la cavidad peritoneal.3 Esta malrotación se da entre la 6ª y 12ª semanas gestacionales.
Frente a un paciente recién internado en sala con diagnóstico de debut diabético, el conocimiento previo de casuística de hiperglucemia sin cetosis1 y la aparición de sintomatología abdominal aguda, nos llevó al diagnóstico etiológico.
Más tarde, la resolución quirúrgica se acompañó de la posterior normalización metabólica de la hiperglucemia, lo cual corroboró nuestra presunción.
Estas dos patologías aún no han sido descriptas asociadas.1,4-6
CASO CLÍNICO
Niño de 2,5 años con antecedente de hematemesis hace un año; presenta fiebre, irritabilidad, vómitos biliosos y amarronados de 24 h de evolución.
En la urgencia se constata regular estado general, irritable, mucosas semihúmedas, palidez cutáneo-mucosa, relleno capilar normal, pulsos periféricos presentes. Abdomen blando, depresible e indoloro, temperatura: 38,9ºC; frecuencia respiratoria: 40 por minuto; frecuencia cardíaca: 140 por minuto; tensión arterial: 100/50; saturometría O2: 98%.
Se realiza hemograma: leucocitos 23 700 por mm3, C 4/ S 74/ E 1/ L 17/ M 4; plaquetas 343 000 por mm3; hematócrito 38%; EAB: 7,30/ 42,2/ 20,5/ -5,6; Sodio: 136,1 mEq/L; Potasio: 2,99 mEq/L; Cloro: 106 mEq/L; hepatograma normal; tiempo de protrombina: 62%; KPTT: 30 seg; urea: 21 mg/dl, ácido úrico: 3,7 mg/dl; glucemia inicial: 500 mg/ dl; se repite: 470 mg/dl, tira urinaria: densidad: 1010, pH: 5, glucosuria: ++++, cetonuria: negativa.
Con diagnóstico de debut diabético se indica expansión con solución Ringer, luego plan endovenoso a 3000 ml/m2/día e insulina corriente 0,1 U/kg intramuscular. Se interna en sala.
Alli constatamos glucemia post-expansión e insulina, de 241 mg/dl, con nuevo EAB 7,35/ 43,3/ 18,8/ -5,9. Interpretamos el cuadro como hiperglucemia sin cetosis secundaria.
Interrogamos a la madre: antecedente de una internación hace un año con vómitos amarronados y sanguinolentos de etiología desconocida y autolimitados. Suspendemos el aporte exógeno de insulina.
Aparecen deposiciones sanguinolentas; se realiza radiografía de abdomen de pie (Figura 1) e interconsulta con cirugía.

Figura 1. Radiografía de abdomen previo a la cirugía. Se observa dilatación de asas intestinales con falta de relleno distal. La flecha señala imagen lineal aérea en la zona en que luego, durante la cirugía, se halló el apéndice cecal.
Con diagnóstico de obstrucción intestinal aguda se opera. Se constata malrotación y vólvulo intestinal sin necrosis. Se realiza operación de Ladd (se devolvula intestino, liberación de adherencias, rectificación del marco duodenal, apendicectomía y localización del colon en hemiabdomen izquierdo y yeyuno e íleon en hemiabdomen derecho). (Figura 2).
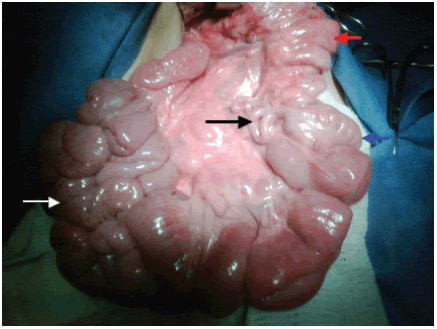
Figura 2. Imagen del campo quirúrgico abdominal del niño con malrotación intestinal. Se observa: flecha negra: apéndice cecal a la izquierda; flecha azul: ciego en hemiabdomen izquierdo; flecha roja: colon ascendente y flecha blanca: asas de intestino delgado en hemiabdomen derecho.
Luego de la cirugía desarrolla una neumonía izquierda; los hemocultivos y el cultivo de líquido peritoneal son negativos. Recibe 7 días de antibióticos endovenosos. Durante toda la internación (diez días) y en el seguimiento posterior, las glucemias son menores a 150 mg/dl con glucosurias normales.
Al 10° día de internacíon se solicita hemoglobina glucosilada: 6,9% (valor normal: hasta 6,4%) e insulinemia: < 0,6 mU/L (valor normal 5-15 mU/L).
DISCUSIÓN
Fuera de la diabetes, la hiperglucemia puede ser de causa exógena (ejemplo: uso de corticoides y L-asparaginasa en la inducción de la leucemia aguda)1 o endógena por estrés y está dada por la elevación del cortisol, glucagón, hormona de crecimiento, catecolaminas y varias citocinas que estimulan la glucogenólisis y la gluconeogénesis. La glucemia retorna a la normalidad cuando el factor que produjo el estrés desaparece.4,5 En nuestro caso, esa normalización ocurrió con la corrección quirúrgica del vólvulo.
Weiss y cols.,4 estudiaron 72 casos de hiperglucemia por estrés y definieron como "extremos" a aquellos con glucemia ≥ 300 mg/dl al ingreso. En nuestro caso, tenía 500 mg/dl al ingreso. En dicha muestra, un 87% de los casos fueron sin cetosis, al igual que nuestro caso, que no presentó ni cetosis ni acidosis.
La hiperglucemia por estrés es común en enfermedades respiratorias, trauma y enfermedades neurológicas. Está asociada a la gravedad del cuadro clínico, incrementa su morbimortalidad y, por lo tanto, es un marcador temprano de gravedad en la urgencia.
Los pacientes que presentaron hiperglucemia por estrés tienen mayor predisposición a recurrir con igual respuesta o con hipoglucemia frente al estrés. No hay suficientes datos, pero algunos pocos pacientes probablemente desarrollen diabetes inducida por corticoesteroides o insulinitis o prediabetes mellitus con el correr de los años. En el corto plazo (diez días), nuestro paciente mostró insulinemia baja con hemoglobina glucosilada levemente elevada aunque sin elevación de la glucemia.
¿Mejora la evolución el uso de insulina para esta hiperglucemia extrema? Esta es una pregunta aún sin respuesta.1,4-6 Sin embargo, en fecha reciente, B. Poddar7 revisó el tratamiento con insulina en niños graves con hiperglucemia y concluyó que el monitoreo de la glucemia y la corrección de la hiperglucemia es crucial, ya que disminuye la morbimortalidad de la enfermedad de base.
Lo ideal es mantener la glucemia por debajo de 150 mg/dl. Si se busca mantener niveles normales de glucosa con aporte de insulina se corre el riesgo de provocar hipoglucemia. Para evitar la hipoglucemia es necesario un adecuado aporte nutricional y un monitoreo continuo.7
Nuestro paciente presentó hiperglucemia sin cetosis con hiperglucemia extrema por estrés de causa endógena producida por un intestino volvulado en un niño de dos años con malrotación intestinal congénita. La malrotación intestinal engloba todas las anormalidades en la posición y la fijación intestinal.
El desarrollo intestinal normal del intestino medio lleva durante la sexta semana gestacional a una herniación umbilical. En la semanas 10ª-11ª gestacionales, el intestino comienza a rotar, en sentido antihorario, 270º alrededor del eje de la arteria mesentérica superior y se reintroduce en el abdomen. En la 12ª semana se produce la fijación peritoneal. La incidencia de malrotaciones sintomáticas se da en 1 de cada 6000 recién nacidos vivos.8
La malrotación intestinal sintomática es diagnosticada en un 75% en neonatos y en un 90% en lactantes.9 Sin embargo, en una serie reciente, Nehra y cols.,10 sobre 170 casos, hallaron que 21% de ellos correspondió a niños de 1-18 años, de los cuales un 22% presentó vólvulo intestinal, como nuestro caso.
En individuos con malrotacion, la fijación mesentérica desde el ángulo de Treitz hasta el ciego es corta. Dicha unión se encuentra desplazada a la derecha del cuerpo vertebral y el ciego a la izquierda (Figura 2).9
En niños con intestinos malrotados, los vómitos intermitentes, los dolores cólicos abdominales recurrentes y las fallas en el crecimiento son los hallazgos clínicos más frecuentes.11 Los vólvulos son menos frecuentes que en los neonatos malrotados.10,11
Hay varios síndromes asociados a la malrotación intestinal: Cornelia de Lange, familias con malrotación intestinal, Meckel, heterotaxia (asplenia-poliesplenia), trisomías, etc. También hay anomalías anatómicas asociadas: atresia biliar, hernia diafragmática, gastrosquisis, atresias intestinales, estenosis pilórica entre otros.9
El diagnóstico se realiza con una seriada contrastada esófago-gastroduodenal.9,12 El tratamiento es quirúrgico, se realiza la operación de Ladd para prevenir vólvulos recurrentes y la mortalidad de este procedimiento es menor al 3%.13
1. Bilkis MD, Traynor V. Hiperglucemia sin cetosis en leucemia linfoblástica aguda. Arch Argent Pediatr 1996; 94(I):46-8. [ Links ]
2. Ghritlaharey RK, Budhwani KS, Shrivastava DK. Exploratory laparotomy for acute intestinal conditions in children: A review of 10 years of experience with 334 cases. Afr J Paediatr Surg 2011; 8:62-9. [ Links ]
3. Kamal IB. Defusing the intra-abdominal ticking bomb: intestinal malrotation in children. CMAJ 2000; 162(9):1315-7. [ Links ]
4. Weiss SL, Alexander J, Agus MS. Extreme stress hyperglycemia during acute illness in a pediatric emergency department. Pediatr Emerg Care 2010; 26(9):626-32. [ Links ]
5. Don M, Valerio G. Glucose metabolism disturbances in acute pediatrics illness. Pediatr Emerg Care 2011; 27(5):452-53. [ Links ]
6. Rabinowitz L, Joffe BI, Abkiewitz C, Shires R, et al. Hyperglicaemia in infantile gastroenteritis. Arch Dis Child 1984; 59:771-75. [ Links ]
7. Poddar B. Treating hyperglycemia in the critically ill children: is there enough evidence? Indian Pediatr 2011; 48:531-36. [ Links ]
8. Nasir AA, Abdur-Rahman LO, Adeniran JO. Outcomes of surgical treatment of malrotation in children. Afr J Paediatr Surg 2011; 8:8-11. [ Links ]
9. Applegate KE, Anderson JM, Klatte EG. Intestinal malrotation in children: a problem solving approach to the upper gastrointestinal series. RadioGraphics 2006; 26:1485-1500. [ Links ]
10. Nehra D, Goldstein AL. Intestinal malrotation: varied clinical presentation from infancy through adulthood. Surgery 2011; 149:386-93. [ Links ]
11. Yanez R, Spitz L. Intestinal malrotation presenting outside the neonatal period. Arch Dis of Childhood 1986; 61:682-85. [ Links ]
12. Miller T. Radiology of the acute surgical abdomen in infants and young children. J Nat Med Association 1979; 71((7):721-23. [ Links ]
13. Ford EG, Senac MO, Srikanth MS, Weitzman JJ. Malrotation of the intestine in children. Ann Surg 1992; 215(2):172-78. [ Links ]














