Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos argentinos de pediatría
versión impresa ISSN 0325-0075
Arch. argent. pediatr. vol.111 no.1 Buenos Aires ene./feb. 2013
PRESENTACIÓN DE CASOS CLÍNICOS
Necrólisis epidérmica tóxica asociada a infección aguda por Mycoplasma pneumoniae
Toxic epidermal necrolysis associated with acute infection by Mycoplasma pneumoniae
Dra. Roberta Amelia Calvanoa, Dra. María Florencia Scacchia, Dra. Magdalena María Sojoa, Dra. Silvia Marta Díazb, Dra. Victoria Inés Volonteric y Dra. Ana Claudia Giachettia
a. Servicio de Pediatría, Sección Dermatología Pediátrica, Hospital Italiano de Buenos Aires.
b. Servicio de Pediatría, Unidad de Cuidados Intensivos Pediátricos, Hospital Italiano de Buenos Aires.
c. Servicio de Anatomía Patológica, Hospital Italiano de Buenos Aires.
Correspondencia: Dra. Roberta Amelia Calvano: Roberta.calvano@hospitalitaliano.org.ar
Conflicto de intereses: Ninguno que declarar.
Recibido: 6-8-12
Aceptado: 18-11-12
http://dx.doi.org/10.5546/aap.2013.e24
RESUMEN
El eritema multiforme, el síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica representan diferentes manifestaciones de un mismo espectro de graves reacciones cutáneas idiosincrásicas a fármacos y, en menor medida, están asociados a agentes infecciosos. De estos últimos, Mycoplasma pneumoniae es uno de los más frecuentes.
Se presenta el caso de una niña de 5 años, con una necrólisis epidérmica tóxica asociada a infección aguda por Mycoplasma pneumoniae, que comenzó con un cuadro febril acompañado de un exantema generalizado y compromiso de todas las mucosas. Se obtuvo serología IgM positiva para Mycoplasma pneumoniae y una biopsia inicial compatible con eritema multiforme mayor.
La paciente fue tratada con corticosteroides, gammaglobulina intravenosa, plasmaféresis y estrictos cuidados para la prevención de sobreinfección y posibles secuelas. Después de 31 días de internación fue dada de alta hospitalaria.
Palabras clave: Necrólisis epidérmica tóxica; Síndrome de Stevens- Johnson; Mycoplasma pneumoniae.
SUMMARY
Erythema multiforme, Stevens-Johnson syndrome and toxic epidermal necrolysis represent different manifestations of the same spectrum of severe idiosyncratic cutaneous reactions to drugs and to a lesser extent are associated with infectous agents. Among these, Mycoplasma pneumoniae is one of the most frequent.
We report the case of a female patient aged 5 years, with a toxic epidermal necrolysis associated with Mycoplasma pneumoniae infection, which begins with a fever accompanied by a generalized rash with involvement of the mucous membranes. IgM serology for Mycoplasma pneumoniae was positive and initial biopsy was compatible with erythema multiforme major.
The patient was treated with corticosteroids, intravenous immunoglobulin, plasmapheresis and strict care to prevent superinfection and sequels. After 31 days of hospitalization the patient was discharged from hospital.
Keywords: Toxic epidermal necrolysis; Stevens Johnson syndrome; Mycoplasma pneumoniae.
INTRODUCCIÓN
El síndrome de Stevens-Johnson y la necrólisis epidérmica tóxica representan las variedades más graves de un grupo heterogéneo de enfermedades inflamatorias agudas de la piel y las mucosas, con afectación sistémica.
Pueden ser desencadenados por múltiples causas, principalmente farmacológicas e infecciosas, y obedecen a mecanismos inmunitarios. Mycoplasma pneumoniae y el virus del herpes simple son los agentes infecciosos más frecuentes.
Se caracterizan por una apoptosis masiva de queratinocitos epidérmicos. El compromiso mucoso grave y generalizado es la norma.
Es importante el diagnóstico y tratamiento intensivo precoz, dada la alta morbimortalidad asociada.
El objetivo de esta publicación es presentar un caso de necrólisis epidérmica tóxica asociada a infección aguda por M. pneumoniae, en el cual el diagnóstico temprano y el abordaje multidisciplinario instituyendo el tratamiento adecuado lograron resolver correctamente todas las complicaciones asociadas a la evolución de esta entidad, con una restitución ad integrum de las lesiones cutáneas.
CASO CLÍNICO
Una paciente de 5 años fue llevada a la consulta por presentar un cuadro febril de 72 horas de evolución acompañado de un exantema generalizado con compromiso de las mucosas. Comenzó con fiebre, conjuntivitis y faringitis asociadas a un exantema papulovesicular en el tronco y se la medicó con claritromicina, 15 mg/kg/día por vía oral, y eritromicina en gotas oftálmicas. A las 24 horas evolucionó con empeoramiento de la curva térmica y progresión de las lesiones.
En el momento de la consulta se encontraba febril, compensada hemodinámicamente y presentaba un exantema maculopapuloampollar eritematoso en el tronco y las extremidades, de predominio en la cara y las manos, y costras serohemáticas en la semimucosa labial; todas las mucosas estaban afectadas (Figura 1).

FIGURA 1. Paciente al momento de la consulta
Como antecedentes personales, la paciente había recibido claritromicina en otras oportunidades, sin complicaciones; tenía diagnóstico de comunicación interventricular a los 3 años de vida y estaba bajo control cardiológico. Carecía de antecedentes familiares relevantes.
Diagnóstico
En el momento del ingreso se realizaron análisis de laboratorio, con resultados normales; hemocultivo negativo; serologías para virus coxsackie, citomegalovirus, parvovirus, enterovirus, virus del herpes simple y virus de Epstein-Barr, negativas. La inmunoglobulina (Ig) G anti-Mycoplasma pneumoniae fue positiva 1/128 y la IgM cualitativa también fue positiva. La muestra pareada de IgG a los 15 días fue positiva en 1/512. Se tomaron hisopados de las lesiones para búsqueda de virus del herpes simple, zóster y detección de S. aureus resistente a la meticilina, que fueron negativos. A las 24 horas de internación se realizó una biopsia cutánea del muslo derecho, que informó epidermis con vacuolización de la capa basal, abundantes queratinocitos necróticos confluentes y exocitosis de linfocitos focal, con capa córnea conservada. En la dermis, infiltrados mononucleares perivasculares; resultados compatibles con un eritema multiforme mayor.
Tratamiento
Durante las primeras horas de internación en la sala, la paciente presentaba un compromiso de la superficie corporal menor del 10%; ante la sospecha clínica de eritema multiforme mayor se decidió iniciar tratamiento con dexametasona intravenosa en dosis de 0,6 mg/kg/día. A las 24 horas de tratamiento, se decidió rotar a gammaglobulina intravenosa, 1 g/kg/día, durante 3 días debido a la progresión de las lesiones y ante la sospecha clínica de evolución hacia un síndrome de Stevens-Johnson o una necrólisis epidérmica tóxica. Se la medicó inicialmente con aciclovir y clindamicina, en dosis de 30 mg/kg/día, por vía intravenosa, en la espera de las serologías para herpes virus, al considerarse este germen uno de los agentes infecciosos más frecuentes y para prevenir la sobreinfección bacteriana de las lesiones, respectivamente.
La paciente evolucionó con progresión de las lesiones en la piel y las mucosas, junto con un empeoramiento del estado general, y debió ser trasladada a la unidad de cuidados intensivos pediátricos (UCIP).
Por su regular respuesta al pasaje de gammaglobulina se decidió iniciar plasmaféresis, con el fin de depurar las citocinas mediadoras de la necrosis y, de ser una farmacodermia, eliminar el fármaco o sus metabolitos intermedios; se realizaron cuatro ciclos en total.
A las 48 horas de internación en la unidad se procedió a la traqueostomía electiva debido al grave compromiso de la vía aérea superior e ingresó en asistencia ventilatoria mecánica (AVM), en la que permaneció 18 días (Figura 2).

FIGURA 2. Paciente a las 48 h de evolución
El requerimiento de analgesia fue alto, dada la naturaleza de las lesiones y la necesidad de curaciones y movilización de los vendajes, lo que exigió anestesia general y altas dosis de opiáceos complementadas con benzodiazepinas (Figura 3).
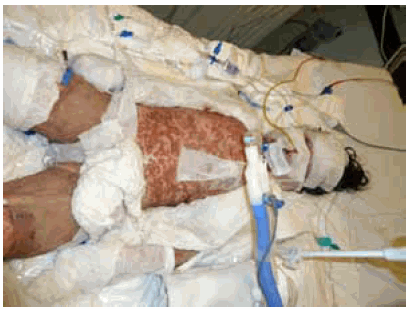
FIGURA 3. Evolución luego de las 48 h
Recibió alimentación parenteral total durante los primeros 12 días por el compromiso mucoso grave, rotándose a alimentación enteral con la mejoría de la mucosa bucogástrica.
Comenzó a presentar una mejoría clínica y de las lesiones aproximadamente a los 14 días de internación y fue dada de alta hospitalaria a los 31 días con restitución ad integrum de las lesiones cutáneas (Figura 4).
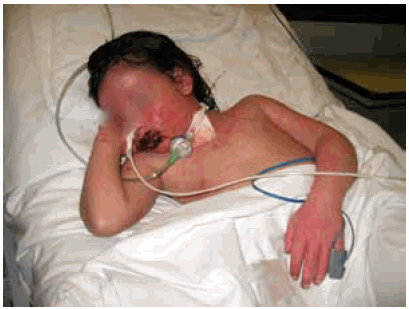
FIGURA 4. Paciente con restitución ad integrum de las lesiones cutáneas
Como secuelas presentó sinequias en las mucosas conjuntival y vulvar. Actualmente se encuentra en seguimiento por los servicios de clínica pediátrica, dermatología infantil, oftalmología y cirugía plástica pediátrica.
DISCUSIÓN
El eritema multiforme, el síndrome de Stevens- Johnson y la necrólisis epidérmica tóxica representan diferentes manifestaciones de un mismo espectro de graves reacciones cutáneas idiosincrásicas a fármacos y, en menor medida, a agentes infecciosos. Entre los primeros se encuentran los antiepilépticos, los antibióticos, los quimioterápicos, el alopurinol y los antinflamatorios no esteroides. Mycoplasma pneumoniae y el virus del herpes simple son los agentes infecciosos relacionados con mayor frecuencia.1 Otras entidades que pueden asociarse a la necrólisis epidérmica tóxica son las neoplasias, el lupus eritematoso sistémico, el síndrome de inmunodeficiencia adquirida, la terapia con corticosteroides en altas dosis, las inmunizaciones, la enfermedad del injerto contra el huésped, o puede ser idiopática.2,3
La necrólisis epidérmica tóxica suele desencadenarse entre 1 y 3 semanas después de la administración del fármaco involucrado; comienza con fiebre, tos y malestar general, seguidos de un exantema maculopapular eritematopurpúrico confluente, con la aparición de ampollas flácidas que se destechan rápidamente y dejan grandes áreas de la dermis al descubierto. El compromiso grave de todas las mucosas es la regla.3-6
El espectro síndrome de Stevens-Johnson/necrólisis epidérmica tóxica se caracteriza por una apoptosis extensa de queratinocitos. En el síndrome el desprendimiento cutáneo es menor del 10% de la superficie corporal y en la necrólisis epidérmica tóxica, mayor del 30%; los casos entre el 10% y el 30% se clasifican como síndrome de superposición.3,7
Puede haber compromiso gastrointestinal y respiratorio, alteración en la función hepática y leucopenia significativa.6
Se observó en el síndrome de Stevens-Johnson una mortalidad del 5% y en la necrólisis epidérmica tóxica, del 25% al 35%. Las infecciones y la sepsis son las causas más frecuentes de muerte.7
El SCORTEN es un puntaje para pacientes con necrólisis epidérmica tóxica que predice la mortalidad asociada mediante la evaluación de siete factores a las 24 horas del ingreso hospitalario. Se tomaron dos bases de datos de pacientes con la enfermedad en un rango etario entre 5-88 y 13-92 años. Los factores fueron: edad mayor de 40 años, presencia de malignidad, superficie del área comprometida mayor del 10%, frecuencia cardíaca mayor de 120 latidos por minuto, glucemia mayor de 14 mmol/L, nivel de urea en la sangre mayor de 10 mmol/L y bicarbonato menor de 20 mmol/L. El grado de mortalidad se basa en el número de factores de riesgo. A cada factor se le otorga un punto y según el puntaje es el promedio de mortalidad, que varió desde un 3,2% con 0-1 puntos hasta un 90% con 5 puntos o más.8-10
Una de las teorías acerca de la patogenia es la de la apoptosis. El fármaco produce la liberación de citocinas por los linfocitos citotóxicos CD8 y genera una regulación positiva del ligando de FAS (FAS-L) que, al unirse con su receptor, activa la vía de muerte celular programada.4,8,9,11,12 Uno de cada 5 pacientes sufre un episodio recurrente y un tercio de estos tienen múltiples recurrencias, la mayoría entre los 2 meses y los 7 años o más después del primer episodio.1,2
Las secuelas comprenden prurito generalizado, hiperpigmentación o hipopigmentación residual, fotofobia, conjuntivitis seca crónica, sinequias conjuntivales y quistes del lagrimal recurrentes.7
Los pilares del tratamiento se basan en retirar el agente etiológico sospechoso, la terapia de sostén intensiva y la inmunosupresión.7
El uso de corticosteroides en la necrólisis epidérmica tóxica es controvertido. La mayoría de los artículos publicados concluyen que no altera el curso de la enfermedad.7
No existen muchos trabajos concluyentes sobre el uso de gammaglobulina en la necrólisis epidérmica tóxica, pero se asocia con una disminución de la mortalidad.13 Se propone la terapia temprana con altas dosis de gammaglobulina intravenosa (0,75-1 g/kg/dosis) durante 3 días.11 El mecanismo de acción se basa en la inhibición de la apoptosis de queratinocitos mediada por FAS.5,14
Otros tratamientos incluyen la plasmaféresis, que actuaría eliminando el fármaco residual y colaborando con la depuración de citocinas mediadoras de la necrosis.8
CONCLUSIONES
El diagnóstico temprano de la necrólisis epidérmica tóxica y la internación del paciente en una unidad de cuidados intensivos pediátricos de alta complejidad, con el correcto cumplimiento de las medidas para prevención de infecciones y todos los cuidados que requiere un paciente con estas características, son fundamentales para disminuir la morbimortalidad asociada a esta entidad.
1. Finkelstein Y, Soon GS, Acuna P, George P, et al. Recurrence and outcomes of Stevens-Johnson syndrome and Toxic Epidermal Necrolysis in children. Pediatrics 2011;128:723. [ Links ]
2. Qadir SNR, Raza N, Qadir F. Drug induced toxic epidermal necrolysis: two case reports. Cases J 2009; 2:7765. [ Links ]
3. Marini M. Eritema multiforme, síndrome de Stevens-Johnson y necrólisis epidérmica tóxica. En: Larralde M, Abad E, Luna P. Dermatología pediátrica. 2ª ed. Buenos Aires: Journal; 2010: 451-7. [ Links ]
4. Prins C, Kerdel FA, Padilla RS, Hunziker T, et al. Treatment of Toxic Epidermal Necrolysis with high-dose intravenous immunoglobulins. Multicenter Retrospective analysis of 48 consecutive cases. Arch Dermatol 2003;139:26-32. [ Links ]
5. Stella M, Clemente A, Bollero D, Risso D, et al. Toxic epidermal necrolysis and Stevens-Johnson syndrome: Experience with high-dose intravenous immunoglobulins and topical conservative approach. A retrospective analysis. Burns 2007; 33:452-9. [ Links ]
6. Chave TA, Mortimer NJ, Sladden MJ, Hall AP, et al. Toxic epidermal necrolysis: current evidence, practical management and future directions. Brit J Dermatol 2005;153:241-53. [ Links ]
7. Spies M, Sanford AP, Aili Low JF, Wolf SE, et al. Treatment of extensive toxic epidermal necrolysis in children. Pediatrics 2011;108(5):1162-8. [ Links ]
8. Lissia M, Figus A, Rubino C. Intravenous immunoglobulins and plasmapheresis combined treatment in patients with severe toxic epidermal necrolysis: preliminary report. Brit J Plast Surg 2005;58:504-10. [ Links ]
9. Trent JT, Kirsner RS, Romanelli P, Kerdel FA, et al. Analysis of Intravenous Immunoglobulin for the treatment of Toxic Epidermal Necrolysis Using SCORTEN. The University of Miami experience. Arch Dermatol 2003;139:39-43. [ Links ]
10. Bastuyi-Garin S, Fouchard N, Bertocchi M, Roujeau JC, et al. SCORTEN: A severity-off-illnes score for Toxic Epidermal Necrolysis. J Invest Dermatol 2000;115(2):149-53. [ Links ]
11. Feldmeyer L, Kerdel FA, French LE. Use of intravenous immunoglobulin in Toxic Epidermal Necrolysis. Arch Dermatol 2011;147(12):1440-2. [ Links ]
12. Viard I, Wehrli P, Bullani R, Scheneider P, et al. Inhibition of Toxic Epidermal Necrolysis by Blockade of CD95 with human intravenous immunoglobulin. Science 1998;282(5388):490-3. [ Links ]
13. Bachot N, Revuz J, Roujeau JC. Intravenous immunoglobulin treatment for Stevens-Johnson syndrome and Toxic Epidermal Necrolysis. A prospective noncomparative study showing no benefit on mortality or progression. Arch Dermatol 2003;139:33-36. [ Links ]
14. Teo L, Tay YK, Liu TT, Kwok C. Stevens-Johnson syndrome and toxic epidermal necrolysis: efficacy of intravenous immunoglobulin and a review of treatment options. Singapore Med J 2009;50(1):29-33. [ Links ]
15. Schalock PC, Dinulos JGH, Pace N, Schwarzenberger K, et al. Erythema multiforme due to Mycoplasma pneumoniae infection in two children. Pediatric Dermatol 2006; 23(6):546-55. [ Links ]














