Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.111 no.1 Buenos Aires Jan./Feb. 2013
¿CUÁL ES SU DIAGNÓSTICO?
Descripción del caso presentado en el número anterior:
Tinea faciei
Tinea faciei
Dra. María Laura Gioseffia, Dra. Roberta Calvanoa, Dra. Ana Giachettia y Dra. Magdalena Sojoa
a. Departamento de Pediatría, Sección Dermatología Pediátrica. Hospital Italiano, Buenos Aires.
Correspondencia: Dra. Laura Gioseffi: lauragioseffi@fibertel.com.ar
Conflicto de intereses: Ninguno que declarar.
Recibido: 8-11-2012
Aceptado: 12-11-2012
http://dx.doi.org/10.5546/aap.2013.74
Caso clínico completo
Paciente de sexo masculino de 2 años y 5 meses de edad, sin antecedentes patológicos de relevancia. Reside junto a su grupo familiar en una casaquinta del conurbano bonaerense y los padres refieren contacto con animales de granja.
Consultó por presentar una lesión en la mejilla derecha de 6 meses de evolución.
Había recibido varios esquemas de tratamiento tópico con antibióticos, esteroides y antimicóticos sin evidenciar mejoría.
Al examen físico presentaba una placa eritematosa amplia en la mejilla derecha, con borde sobreelevado y límites netos. En su superficie asentaban pústulas y escamas, sin signos de rascado.
El niño se encontraba en buen estado general y no presentaba ningún otro estigma cutáneo.
Ante la sospecha clínica de tinea faciei se tomó una muestra de la periferia de la lesión para realizar el estudio micológico (directo y cultivo) y se medicó con griseofulvina, en dosis de 25 mg/ kg/día por vía oral (Figura 1). La respuesta clínica fue muy favorable y rápida. A los 15 días la placa estaba sin escamas, menos eritematosa y con el borde más aplanado. Lentamente se fue atenuando hasta tornarse imperceptible y a los 25 días se suspendió el tratamiento.
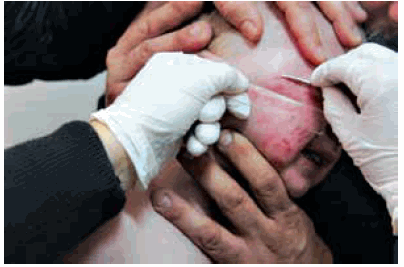
FIGURA 1.
El examen micológico directo informó micelios hialinos tabicados y ramificados, pero el cultivo fue negativo.
Esta negatividad pudo atribuirse a las múltiples terapéuticas tópicas instauradas, entre ellas esteroides, antibióticos y antifúngicos, a pesar del mes de intervalo libre de medicación tópica previo a la toma de la muestra.
La sospecha clínica inicial y la contundencia en la respuesta favorable al antifúngico oral avalaron nuestro diagnóstico presuntivo de tiña.
El interrogatorio más exhaustivo aportó un dato muy valioso para confirmar nuestra impresión diagnóstica: el padre recordó tener un criadero de conejos en el fondo de su quinta, dos meses antes del inicio de los síntomas del niño, es decir, ocho meses antes de la consulta en nuestra institución. Además, refirió que todos los conejos murieron en pocos días por causas que desconocía.
Entonces, detectada una fuente del contagio, se explicó a la familia la probable procedencia de la tiña del niño.
Se indicó fotoprotección y se otorgó el alta al mes de la consulta inicial (Figura 2).
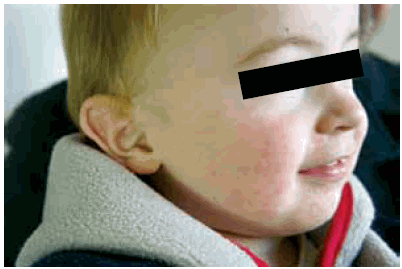
FIGURA 2.
Comentario
Tinea faciei es una micosis superficial. Estas son producidas por hongos que invaden la capa córnea de la piel y sus anexos (pelos, uñas), y que utilizan la queratina como fuente alimenticia. Están provistos de enzimas llamadas queratinasas, que les otorgan la capacidad para invadir los tejidos queratinizados. Las formas clínicas más frecuentes de estas micosis superficiales las constituyen las tiñas o dermatofitosis, las candidiasis y la pitiriasis versicolor.
Las tiñas pueden ser producidas por tres géneros de dermatofitos: Microsporum, Trichophyton y Epidermophyton. Estos tienen distribución universal y, de acuerdo con su hábitat, son antropofílicos, zoofílicos y geofílicos.
La infección se produce por el contacto y la posterior adherencia del hongo a la piel. Varios factores influyen en la expresión clínica, algunos locales (calor, humedad, maceración, microtraumatismos) y otros generales (edad, sexo, predisposición genética, inmunidad celular). Por ejemplo, la tiña de la cabeza (tinea capitis) es más frecuente en la infancia y menos común en los adolescentes y adultos, ya que los ácidos grasos no saturados de la secreción sebácea tienen acción fungistática. Por el contrario, la tiña de los pies (tinea pedis) se inicia en la pubertad y aumenta en la vida adulta. Las alteraciones de la inmunidad celular, los corticosteroides y los tratamientos antiblásticos facilitan la extensión de las dermatofitosis y las tornan más crónicas.
La infección por dermatofitos en la cara se denomina tiña faciei. Se presenta como una placa eritematoescamosa de aspecto anular, bien delimitada, con bordes sobreelevados y papulopústulas en su superficie. No obstante, a veces el aspecto es muy sutil; sólo se detecta una placa eritematosa, descamativa, irregular y de contornos mal definidos que genera dudas diagnósticas. Esto se observa cuando la lesión inicial es tratada en forma apresurada con esteroides tópicos y así se desdibuja la semiología original. Esta instancia clínica es la tinea ignota o incognitum. Los agentes causales más comunes en nuestro medio son T. rubrum y mentagrophytes a partir de casos de tiñas corporis y faciei. Es más frecuente en los niños mayores.
En los últimos años se registra un incremento en la incidencia de la tiña incognitum en los niños por diferentes razones: ausencia de derivación al especialista, tratamiento empírico inicial con asociaciones esteroide-antifúngico y/o antibiótico, y automedicación en el hogar. La intención es cubrir un amplio espectro de etiologías en ausencia de un diagnóstico firme.
El diagnóstico de tiña es clínico, se sustenta con un buen interrogatorio y se confirma con el estudio micológico. La toma de la muestra es un procedimiento simple y puede instrumentarse en el mismo consultorio. Se realiza a partir de escamas cutáneas tomadas desde la periferia de la lesión con el borde de un bisturí (Figura 1). El estudio directo se obtiene coloreando el material con hidróxido de potasio o blanco de calco-flúor, cuya fluorescencia mejora la sensibilidad del método. En todos los casos positivos se encuentran micelios hialinos tabicados y ramificados, azules o fluorescentes. Este resultado es precoz. En cambio, el informe definitivo del cultivo demora 30 días.
De acuerdo con su magnitud, la tinea faciei puede tratarse inicialmente en forma tópica con imidazólicos o terbinafina. No obstante, se requerirá terapia sistémica cuando la respuesta al tratamiento tópico sea lenta, en casos extensos desde el inicio o ante tinea incognitum. El fármaco de elección es la griseofulvina en dosis de 20-25 mg/kg/día por vía oral, administrada junto con un alimento graso para optimizar su absorción. El tratamiento debe contemplar la pesquisa de la mascota responsable (gato, perro, conejo) y su evaluación por el veterinario.
Entre los diagnósticos diferenciales se encuentran eccema atópico, dermatitis seborreica, dermatitis de contacto irritativa, lupus eritematoso discoide y rosácea. El interrogatorio completo, un adecuado examen clínico y el estudio micológico son tres herramientas valiosas para esclarecer el diagnóstico.
La dermatitis atópica presenta placas eritematoescamosas muy pruriginosas, con topografías específicas según la edad: en el lactante se afectan las mejillas y áreas extensoras de brazos y piernas. Los casos de eccemas redondeados aislados, llamados numulares por su semejanza con las monedas, son los que más fácilmente se confunden con las tiñas.
La dermatitis seborreica se manifiesta con eritema y escamas untuosas, amarillentas o finas y blanquecinas en las áreas seborreicas. Estas incluyen el cuero cabelludo y la zona "T" facial: frente, cejas y surcos nasogenianos. Es asintomática.
La dermatitis de contacto irritativa cursa con eritema, vesículas y un exquisito ardor en el sitio donde actuó la sustancia irritante.
El lupus eritematoso discoide es muy infrecuente en la infancia. Se localiza en las áreas fotoexpuestas: mejillas, dorso nasal, pabellones auriculares, cuero cabelludo. Presenta la tríada clínica: eritema, escamas adherentes y atrofia cicatrizal. La remoción de las escamas es dolorosa porque penetran en el folículo piloso.
La rosácea se presenta con eritema centrofacial, telangiectasias y exacerbación con la exposición solar. Puede asociar pápulas y pústulas sin comedones. A veces suma compromiso ocular. Es una dermatosis inusual en la adolescencia.
CONCLUSIÓN
Ante la sospecha clínica de tiña no es acertado apresurarse a medicar con asociaciones tópicas que incluyan esteroides, antifúngicos y corticoides. Las ventajas que se pretenden abstraer con un tratamiento temprano que alcance diferentes etiologías se desvanecen rápidamente ante la posibilidad de encubrir diagnósticos, mantener el riesgo de contagio, generar mayor número de consultas médicas en niños sanos y demorar su tratamiento específico.
La toma de escamas para realizar el estudio micológico o la derivación a dermatología pediátrica constituyen alternativas válidas en aquellas circunstancias en que se presenten estas dudas diagnósticas.
BIBLIOGRAFÍA
1. Abad ME. Infecciones micóticas. Micosis superficiales. En: Larralde M, Abad ME, Luna P. Dermatología pediátrica. Buenos Aires: Ediciones Journal; 2010. Págs. 225-31. [ Links ]
2. Goldstein AO, Goldstein BG. Dermatophyte (tinea) infections. En: UpToDate online. [Acceso: 4 de diciembre de 2012]. Disponible en: www.uptodate.com. [ Links ]
3. Del Boz J, Crespo V, Rivas-Ruiz F, de Troya M. Tinea incognito in children: 54 cases. Mycoses 2011;54:3:254-8. [ Links ]














