Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.111 no.6 Buenos Aires Dec. 2013
http://dx.doi.org/10.5546/aap.2013.508
ARTICULO ORIGINAL
http://dx.doi.org/10.5546/aap.2013.508
Percepción de padres e hijos de la calidad de vida relacionada con la salud de niños según el estado ponderal en Navarra, España
Parent and child perception about the health related quality of life by weight status at Navarra, Spain
Dra. Ana Herranz Barberoa, Dra. Ma. Reyes López de Mesaa y Dra. Cristina Azcona San Juliána
a. Clínica Universidad de Navarra. Departamento de Pediatría. España.
Correspondencia: Dra. Ana Herranz Barbero: anaherranzbarbero@ gmail.com
Conflicto de intereses: Ninguno que declarar.
Recibido: 16-3-2013 Aceptado: 1-7-2013
RESUMEN
Introducción. El sobrepeso-obesidad, una enfermedad endémica en los países desarrollados, puede conllevar repercusiones físicas y psicosociales que deterioran la calidad de vida relacionada con la salud (CVRS). Existen aspectos que pueden ser informados por los padres y otros en los que cobra mayor relevancia la visión subjetiva del paciente. El objetivo fue evaluar la concordancia de percepción entre padres e hijos de la CVRS de niños de 7 a 11 años, según su estado ponderal.
Población y métodos. Estudio transversal de parejas de niños y sus padres. Evaluación de la CVRS mediante los cuestionarios CHIP-Child Edition para niños y CHIP-Parent Report Form para padres. Evaluación de la concordancia mediante coefcientes de correlación interclase (CCI) y diagramas de dispersión.
Resultados. Ciento cincuenta y dos parejas de padres-hijos, 55,3% de los niños eran normoponderales y 44,7% tenían sobrepeso-obesidad, sin diferencias en las características sociodemográficas. Los niños no reflejaron diferencias significativas según su estado ponderal. La concordancia padres-hijos fue media-baja (CCI <0,6) en la mayoría de las dimensiones, tanto en la muestra general como al segmentarla según el estado ponderal. En la dimensión "bienestar", el CCI fue superior (0,73) en el grupo sobrepeso-obesidad. En la percepción de los padres, la CVRS de los niños con sobrepeso-obesidad fue signifcativamente menor en satisfacción con la salud, bienestar físico y relación con los pares.
Conclusiones. La concordancia entre padres e hijos en la percepción de la CVRS, según el estado ponderal de los niños, fue media-baja, pero sin diferencias signifcativas. La percepción de los padres fue signifcativamente de menor CVRS en los niños con sobrepeso-obesidad.
Palabras clave: CVRS, concordancia entre padres e hijos, sobrepeso, obesidad, pediatría.
INTRODUCCIÓN
Los cambios en el estilo de vida y en la alimentación han provocado un aumento progresivo de la prevalencia
del sobrepeso y la obesidad, las alteraciones metabólicas más frecuentes del mundo occidental. La Organización Mundial de la Salud, que ha acuñado la denominación de pandemia del siglo xxI, reconoce que representa un grave problema de salud pública.1 El último estudio realizado en una población española de 8 a 17 años (2012) refleja una prevalencia de sobrepeso de 26% y de obesidad de 12,6%.2 Según la última encuesta de la Comunidad Foral de Navarra, 19,4% de los menores de edad presentan sobrepeso y 8,2% obesidad.3
La etiología de la obesidad ha suscitado múltiples líneas de investigación. Hoy se sabe que puede tratarse de un rasgo tanto monogénico como poligénico, puede ser primaria o secundaria a otras patologías, o ser de causa exógena, por lo que sería más correcto hablar de "obesidades" que de obesidad.4 Son numerosas las complicaciones clínicas y metabólicas descritas por el sobrepeso y la obesidad, a corto y largo plazo: resistencia a la insulina, hipercolesterolemia, diabetes mellitus tipo 2, síndrome metabólico, síndrome del ovario poliquístico, enfermedad cardiovascular.5,6 Asimismo, se asocian complicaciones conductuales y psicosociales: trastornos de la alimentación, ansiedad, depresión, dependencia, pasividad, disminución del rendimiento escolar, aislamiento social, discriminación real o imaginaria, y baja autoestima.7-9
La salud es un concepto más amplio que la ausencia de enfermedad. Para los niños y adolescentes dicho concepto tiene particularidades, tal y como afirma Stardield: "La medición de la salud en los niños debe tener en cuenta la habilidad de participar plenamente en funciones y actividades físicas, sociales y psicosociales apropiadas para cada edad".10 El concepto de calidad de vida relacionada con la salud (CVRS) llega al ámbito sanitario con la convicción de que el bienestar de los pacientes, y la experiencia que tienen de su enfermedad y de los cuidados médicos que reciben, son factores importantes para considerar en el tratamiento y durante el control evolutivo.11,12 La CVRS es una medición de salud desde la perspectiva del paciente. En pediatría, es habitual dirigirse a los padres del paciente para obtener la información del estado de salud. Existen aspectos que son más directamente pasibles de ser informados por ellos. Sin embargo, en lo referente a la percepción y repercusión subjetiva de una enfermedad, cobra mayor relevancia la visión subjetiva del paciente.
Son escasos los estudios sobre la repercusión del sobrepeso-obesidad en la CVRS infantil y más aún sobre la concordancia de percepción entre padres e hijos; ninguno ha sido realizado en la población española.
Hipótesis: el sobrepeso y la obesidad pueden conllevar repercusiones físicas y psicosociales que deterioran la CVRS. Los objetivos de este estudio son:
1) analizar las puntuaciones otorgadas por los niños de 7 a 11 años y sus padres en los distintos aspectos de la CVRS y valorar si existen diferencias según las características sociodemográficas y del estado ponderal;
2) evaluar la concordancia de percepción entre padres e hijos de la CVRS de niños según su estado ponderal.
POBLACIÓN Y MÉTODOS Diseño del estudio
Estudio descriptivo, observacional y transversal.
Aspectos éticos
El estudio fue aprobado por el Comité de Ética de Investigación Clínica de la Clínica Universidad de Navarra en marzo de 2010.
Muestra de estudio y participantes
Se incluyeron niños de ambos sexos (67 niños y 85 niñas), con edades comprendidas entre 7 y 11 años, y sus padres, que acudieron con peso normal o con sobrepeso-obesidad a la consulta de Pediatría general y por sobrepeso u
obesidad a Endocrinología Pediátrica de la Clínica Universidad de Navarra entre el 1 de abril de 2010 y el 15 de diciembre de 2011 y que aceptaron voluntariamente participar en el estudio.
En la consulta se ofrece la información y se recoge el consentimiento informado de los padres de los participantes, se recogen los datos médicos y antropométricos y se entregan los cuestionarios que evalúan la CVRS, Child Health and Illness Profile-Child Edition (CHIP-CE) y CHIP-Child Edition/Parent Report Form (CHIP-CE/PRF).
Criterios de inclusión: edad de 7 a 11 años, aceptar voluntariamente participar en el estudio y otorgar el consentimiento informado por escrito por parte del tutor legal.
Criterios de exclusión: padecer una enfermedad crónica, incluida la psiquiátrica, a excepción de sobrepeso u obesidad, o aguda que afecte la CVRS del paciente, y no otorgar el consentimiento informado o revocarlo en cualquier momento del estudio.
Criterios de eliminación: incapacidad para cumplimentar los cuestionarios adecuadamente o contestar un número insuficiente de preguntas.
El tamaño muestral se estimó con relación a los 62 pacientes de 7 a 11 años con sobrepeso-obesidad que estaban en seguimiento en la consulta de Endocrinología Pediátrica de la Clínica Universidad de Navarra. Considerando posibles pérdidas y nuevos diagnósticos, el tamaño muestral mínimo estimado fue de 60 casos y, al menos, un control por cada caso.
Se acotó la edad de los participantes a 7-11 años con la intención de no mezclar niños y preadolescentes con adolescentes. Se incluyó un grupo de control con el propósito de neutralizar las variables de fondo más importantes en ambos grupos.
Los participantes (n= 152) se clasificaron según el índice de masa corporal (IMC) obtenido en la consulta, tomando como referencia los estándares de Ferrández-Longás y cols. (1980-2002).13 Se empleó el IMC porque es una medida ampliamente utilizada para indicar sobrepeso u obesidad, y se correlaciona con la cantidad de grasa corporal medida por tomografía computarizada o resonancia magnética, estándares de referencia para evaluar la distribución de la grasa corporal. Se clasificaron como normoponderales los participantes con percentil de IMC <85 según su sexo y edad, como sobrepeso los pacientes con percentil de IMC =85 y <95, y como obesidad aquellos cuyo percentil de IMC era =95.14
Cuantifcación de la CVRS
Se emplearon las versiones para niños y para padres de los cuestionarios autocumplimentados CHIP, desarrollados en el Departamento de Salud Pública de la Johns Hopkins Bloomberg School.15 Son los primeros instrumentos de medida de salud autopercibida para niños basados en un concepto holístico y multidimensional de salud, publicados en la literatura médica.16 La adaptación de la versión española ha demostrado fiabilidad y validez.17 El CHIP-CE está dirigido a niños de 7 a 11 años, la encuesta se agrupa en cinco dimensiones, cada una engloba la información indicada entre paréntesis: satisfacción (autoestima, autopercepción, satisfacción consigo mismo y con la salud), bienestar (bienestar físico, bienestar emocional y limitación de la actividad diaria), resistencia (participación familiar, capacidad de resolución de problemas propios de su edad, resistencia a la actividad física, y salud y seguridad en el hogar/entorno), riesgos (implicación en actividades de riesgo, actitudes que amenazan la consecución de logros e influencia de sus iguales) y funciones (rendimiento académico y ejecución de responsabilidades propias de cada edad). La versión CHIP-CE/ PRF está dirigida a padres de niños menores de 12 años, agrupa la información en las cinco dimensiones citadas previamente y permite generar 12 subdimensiones (véase Tabla 4).
Se puntúa en sentido positivo hacia la salud: una puntuación mayor indica más satisfacción, más bienestar, menos riesgos, etc. Para poder generar una dimensión es necesario contestar al menos 70% de las preguntas que la integran.18
Variables
Se consideraron variables independientes: 1) sexo, 2) edad, 3) datos antropométricos, medidos en consulta con el paciente en ropa interior. Peso medido en básculas TANITA®, que registran en kilos con una sensibilidad de 0,05 kg. Talla medida en estadiómetro de Harpender, en centímetros y con una sensibilidad de 0,1 cm. El paciente estaba descalzo y de pie con cuatro puntos de apoyo en el estadiómetro (talones, nalgas, escápulas y occipucio). IMC: se define como el peso en kilogramos dividido entre la talla en metros al cuadrado, IMC = peso(kg)/talla(m)2. 4) Antecedentes personales (enfermedades, alergias, tratamientos, cirugías). 5) Seguimiento de control específico de alimentación: se realizó el recuento de alimentación de 7 días y se comprobó si se correspondía con las pautas entregadas periódicamente en la consulta, según fuesen normoponderales o con sobrepeso-obesidad. Se consideró que incumplían las pautas si las transgredían dos o más veces al día y tres o más días a la semana. 6) Nivel socioeconómico medido mediante la escala The Family Affluence Scale II (FAS), que interroga la presencia/frecuencia de cuatro ítems: coche familiar, dormitorio propio, vacaciones y ordenadores en la familia del participante; se considera representativa para evaluar el grado de gasto y consumo familiar. La suma de los valores obtenidos en cada apartado denota un nivel socioeconómico bajo (0 a 3 puntos), medio (4 a 6 puntos) o alto (7 puntos o más).19
Se consideraron variables dependientes las dimensiones en las que se codifican las preguntas de los cuestionarios: satisfacción, bienestar, resistencia, riesgos y funciones.
Estudios estadísticos
Los cuestionarios se codificaron numéricamente de forma consecutiva garantizando el anonimato y la confidencialidad de la información.
Se realizó el análisis descriptivo de las características sociodemográficas de los grupos por comparar, normopeso y sobrepeso-obesidad. Las variables categóricas se compararon mediante la prueba de la ?2 de Pearson y las variables cuantitativas continuas, mediante la t de Student.
Se realizó el estudio de concordancia entre las puntuaciones de las dimensiones obtenidas de los padres y de sus hijos. Se calcularon los coeficientes de correlación interclase (CCI) con los respectivos intervalos de confianza del 95% (IC 95% del CCI). Se representan mediante gráficos de dispersión.
Se realizó el análisis multivariante mediante regresión lineal múltiple de las puntuaciones medias de las dimensiones, ajustado por estado ponderal, edad, sexo y nivel socioeconómico.
Se empleó el paquete estadístico SPSS v15.0 (Statistical Package for the Social Sciences, Chicago, IL) para Windows.
RESULTADOS
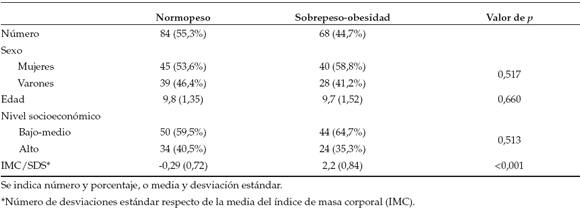
De las 167 familias invitadas a participar en el estudio, 11 no aceptaron. De las 156 familias que aceptaron, se eliminaron 4 por contestar un número insuficiente de preguntas. La muestra final se compuso de 152 parejas de niños de 7 a 11 años de ambos sexos, y sus padres. Se clasificaron como normopeso 84 participantes y 68 como sobrepeso/obesidad. Las características sociodemográficas de los participantes se indican en la Tabla 1.
Tabla 1. Características sociodemográfcas de la muestra
Respecto del control específico en la alimentación, se identificaron diferencias significativas entre el grupo normopeso y el grupo sobrepeso-obesidad; solo 20,6% de los afectos de sobrepeso-obesidad declararon cuidar su alimentación, frente a un 74,3% de los niños normoponderales (p <0,001).
La concordancia de percepción entre padres e hijos fue media-baja en la mayoría de las dimensiones (CCI <0,6), tanto en la muestra general como en el análisis segmentado según el estado ponderal (Tabla 2 y Figuras 1 y 2). En la dimensión Bienestar, los CCI fueron superiores al resto (0,73) en el grupo sobrepeso-obesidad; aún así, el grado de concordancia fue moderado.
Tabla 2. Concordancia entre padres e hijos en las diferentes dimensiones de los cuestionarios Child Health and Illnes Profle

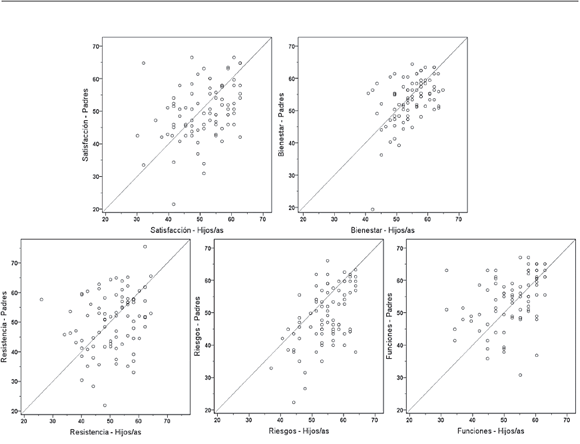
Figura 1. Representación gráfca, mediante diagramas de dispersión, de la concordancia de percepción entre padres e hijos normoponderales de las dimensiones de CVRS obtenidas a partir de los cuestionarios CHIP-CE/PRF y CHIP-CE respectivamente
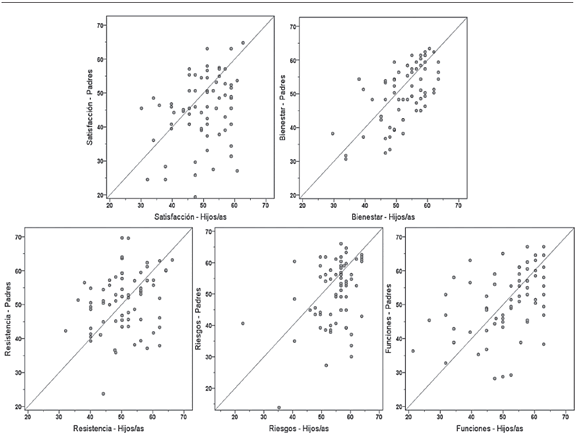
Figura 2. Representación gráfca, mediante diagramas de dispersión, de la concordancia de percepción entre padres e hijos con sobrepeso-obesidad de las dimensiones de CVRS obtenidas a partir de los cuestionarios CHIP-CE/PRF y CHIP-CE respectivamente
El análisis multivariante de la versión infantil de la encuesta, ajustado por estado ponderal, edad, sexo y nivel socioeconómico, reveló que las niñas reflejaban menor Satisfacción (p= 0,014) que los niños y que, a medida que aumentaba la edad disminuía el grado de Satisfacción (p= 0,006) tanto en niños como en niñas. La dimensión Resistencia mostraba tendencia a la significación estadística (p= 0,054) y las niñas obtenían una puntuación inferior. Sin embargo, no se hallaron diferencias significativas justificadas por el estado ponderal (Tabla 3).
Tabla 3. Puntuación de las dimensiones del cuestionario CHIP-CE en función del estado pondera
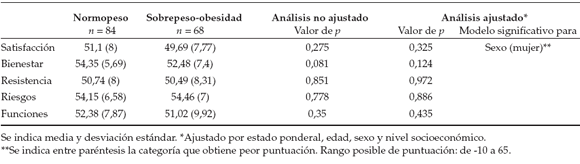
Según la percepción de los padres, los participantes con sobrepeso-obesidad tienen menor Satisfacción (p= 0,002) y menor Bienestar (p= 0,019), diferencias que son significativas, así como tendencia a la significación estadística en la dimensión Funciones (p= 0,052). Además, los padres de los niños otorgan una puntuación estadísticamente significativa menor en la dimensión Riesgos (p= 0,025) que los padres de las niñas, lo que se traduce en que los padres de los varones consideran que sus hijos están expuestos a mayor riesgo que las niñas (Tabla 4).
Tabla 4. Puntuación de las dimensiones y subdimensiones del cuestionario para padres de los niños (CHIP-PRF) en función del estado ponderal

DISCUSIÓN
Distintos trabajos han evaluado la concordancia entre las respuestas de los padres y los hijos enfermos y obtuvieron distintos grados de concordancia. Según la revisión realizada por Eiser y cols., los padres son capaces de estimar correctamente la CVRS de sus hijos en los aspectos físicos, pero no en lo social ni en lo emocional. Además, los padres de pacientes crónicos consideran que la CVRS de sus hijos es peor que lo que refieren los propios niños.20 Según el estudio realizado por Roizen y cols., la correlación entre las opiniones de los padres y sus hijos enfermos es aceptable; sin embargo, es escasa la concordancia entre los pacientes y sus médicos.21 El estudio de Pinhas-Hamiel y cols. refleja que hay buena correlación entre las puntuaciones de los padres y los hijos, pero, aunque la diferencia no es significativa, los padres de los niños obesos perciben que la CVRS de sus hijos es peor que lo que reseñan los niños.22 En la revisión realizada por Tsiros y cols., se concluye que los padres pueden estimar la CVRS de sus hijos con sobrepeso-obesidad, pero teniendo en cuenta que la infraestiman.23
Sin embargo, según el artículo de Hughes y cols., no hay buena concordancia entre las percepciones de padres e hijos. Los padres de niños con exceso de peso subestiman la CVRS de sus hijos, mientas que los progenitores de niños normoponderales la sobrestiman.24 Del mismo modo, Zeller y Modi concluyen que hay poca concordancia entre la percepción de padres e hijos, y la apreciación de los padres siempre es más negativa.25 Según el metanálisis llevado a cabo por Ul-Haq y cols., los pacientes con exceso de peso tienen peor CVRS en general, y especialmente en los aspectos físicos y psicosociales. Además, los padres sobrestiman el impacto de dicho exceso de peso en la CVRS de sus hijos.26
En el momento de la escritura de este manuscrito, no existían estudios similares llevados a cabo en España de manera aislada. Hay un estudio multicéntrico europeo sobre el impacto del sobrepeso en la CVRS de niños y adolescentes con una muestra representativa de 714 españoles de entre 8 y 18 años; dicho estudio concluye que el sobrepeso y la obesidad deterioran la CVRS, sobre todo el bienestar físico y la autopercepción.27
Los resultados presentados en este trabajo indican que el grado de concordancia entre padres e hijos es bajo en todas las dimensiones analizadas; únicamente es moderado en la dimensión Bienestar del grupo de pacientes con sobrepeso-obesidad. En concordancia con los estudios citados previamente, los padres otorgan puntuaciones más bajas que los niños en casi todos los aspectos de la CVRS. La infraestimación se incrementa cuando los hijos tienen sobrepeso u obesidad. Este hecho puede reflejar el estrés psicosocial de los padres preocupados por el estado ponderal de sus hijos. La preocupación excesiva puede conllevar una sobreprotección de los hijos, perjudicial para el desenvolvimiento y la autonomía de los niños.28 Por todo lo citado, es importante conocer la percepción de los niños sobre su CVRS.
Las mediciones antropométricas fueron realizadas en la consulta por personal entrenado, no autorreferidas. Los participantes no mostraron valores fronterizos en su IMC entre normopeso y sobrepeso-obesidad, lo que asegura que los grupos están bien establecidos.
Una de las principales limitaciones de este trabajo es que, al ser un estudio transversal, únicamente se puede establecer asociación, no causalidad. Además, se ha empleado una muestra de conveniencia, ya que son los sujetos sobre los que posteriormente se puede realizar algún tipo de intervención, pero la muestra podría no ser representativa de la población pediátrica de Navarra. Asimismo, no se descarta que exista sesgo de selección, ya que los pacientes con sobrepeso-obesidad que consultan en el Servicio de Endocrinología pueden estar especialmente sensibilizados con las repercusiones de su enfermedad.
Uno de los principales sesgos para considerar es el del observador: al saber los participantes que están siendo interrogados, responden más favorablemente respecto de su estado de salud. Sin embargo, y dado que en caso de no existir este sesgo las diferencias encontradas serían mayores, este posible factor de confusión no invalidaría los resultados del estudio.
CONCLUSIONES
La concordancia entre padres e hijos en la percepción de la CVRS según el estado ponderal de los niños fue media-baja, pero sin diferencias significativas. En la percepción de los padres, la CVRS de los niños con sobrepeso-obesidad fue significativamente menor en satisfacción con la salud, bienestar físico y relación con los pares.
Para tratar íntegramente a un paciente es necesario conocer la percepción que él tiene sobre su enfermedad y la repercusión personal que le supone. Esta información subjetiva se debe obtener, siempre que sea posible, directamente del propio paciente. Sin embargo, la percepción de los padres no debe desecharse, ya que aporta una visión complementaria.
1. Ogden CL, Yanovski SZ, Carroll MD, Flegal KM. The epidemiology of obesity. Gastroenterology 2007;132(6):2087-102. [ Links ]
2. Sánchez-Cruz JJ, Jiménez-Moleon JJ, Fernández-Quesada F, Sánchez MJ. Prevalencia de obesidad infantil y juvenil en España en 2012. Rev Esp Cardiol 2013;66(5):371-6. [ Links ]
3. Departamento de Salud del Gobierno de Navarra. Encuesta Nacional de Salud - Navarra 2006. [Acceso: 14 de junio de 2013] Disponible en: http://www.navarra.es/NR/rdonlyres/BE60F518-284F-4DF1-BE8F-078C0AEA9CC6/166527/InformeENS2010Navarra1.pdf.
4. Martos-Moreno GA, Argente J. Obesidades pediátricas: de la lactancia a la adolescencia. An Pediatr (Barc) 2011;75(1):63. e1-23.
5. Daniels SR. Complications of obesity in children and adolescents. Int J Obes (Lond) 2009;33(Suppl 1):S60-5.
6. Biro FM, Wien M. Childhood obesity and adult morbidities. Am J Clin Nutr 2010;91(5):1499S-1505S. [ Links ]
7. Gibson LY, Byrne SM, Blair E, Davis EA, et al. Clustering of psychosocial symptoms in overweight children. Aust N Z J Psychiatry 2008;42(2):118-25.
8. Wille N, Erhart M, Petersen C, Ravens-Sieberer U. The impact of overweight and obesity on health-related quality of life in childhood- results from an intervention study. BMC Public Health 2008;8:421. [ Links ]
9. Zhang L, Fos PJ, Johnson WD, Kamali V, et al. Body mass index and health related quality of life in elementary school children: a pilot study. Health Qual Life Outcomes 2008;6:77.
10. Starfield B. Measurement of outcome: a proposed scheme. Milbank Mem Fund Q Health Soc 1974;52(1):39-50.
11. Urzua MA. Calidad de vida relacionada con la salud: Elementos conceptuales. Rev Med Chil 2010;138:358-65. [ Links ]
12. Wilson IB, Cleary PD. Linking clinical variables with health-related quality of life. A conceptual model of patient outcomes. JAMA 1995;273(1):59-65.
13. Ferrández-Longás A, Mayayo E, Labarta J, Bagué L, et al. Estudio longitudinal de crecimiento y desarrollo. Centro Andrea Prader. Zaragoza 1980-2002. En: Patrones de crecimiento y desarrollo en España. Atlas de gráficas y tablas. Madrid: Ergon; 2004. Págs.61-115.
14. Kuczmarski RJ, Ogden CL, Guo SS, Grummer-Strawn LM, et al. 2000 CDC Growth Charts for the United States: methods and development. Vital Health Stat 11 2002;246:1-190. [ Links ]
15. Johns Hopkins University. Child Health and Illness Profile. A comprehensive assessment of health and functioning for children and adolescents. [Acceso: 14 de junio de 2013]. Disponible en: http://www.childhealthprofile.org.
16. Rajmil L, Serra-Sutton V, Estrada MD, Fernández De Sanmamed MJ, et al. Adaptación de la versión española del Perfil de Salud Infantil (Child Health and Illness Profile-Child Edition, CHIP-CE). An Pediatr (Barc) 2004;60(6):522-9. [ Links ]
17. Estrada MD, Rajmil L, Serra-Sutton V, Tebe C, et al. Reliability and validity of the Spanish version of the Child Health and Illness Profile (CHIP) Child-Edition, Parent Report Form (CHIP-CE/PRF). Health Qual Life Outcomes 2010;8:78.
18. Solans M, Pane S, Estrada MD, Serra-Sutton V, et al. Health-related quality of life measurement in children and adolescents: a systematic review of generic and disease-specific instruments. Value Health 2008;11(4):742-64.
19. Currie C, Molcho M, Boyce W, Holstein B, et al. Researching health inequalities in adolescents: the development of the Health Behaviour in School-Aged Children (HBSC) family affluence scale. Soc Sci Med 2008;66(6):1429-36. [ Links ]
20. Eiser C, Morse R. Can parents rate their child's health-related quality of life? Results of a systematic review. Qual Life Res 2001;10(4):347-57.
21. Roizen M, Figueroa C, Salvia L y miembros del Comité de Calidad de Vida y Salud. Calidad de vida relacionada con la salud en niños con enfermedades crónicas: comparación de la visión de los niños, sus padres y sus médicos. Arch Argent Pediatr 2007;105(4):305-13.
22. Pinhas-Hamiel O, Singer S, Pilpel N, Fradkin A, et al. Health-related quality of life among children and adolescents: associations with obesity. Int J Obes (Lond) 2006;30(2):267-72. [ Links ]
23. Tsiros MD, Olds T, Buckley JD, Grimshaw P, et al. Health-related quality of life in obese children and adolescents. Int J Obes (Lond) 2009;33(4):387-400.
24. Hughes AR, Farewell K, Harris D, Reilly JJ. Quality of life in a clinical sample of obese children. Int J Obes (Lond) 2007;31(1):39-44.
25. Zeller MH, Modi AC. Predictors of health-related quality of life in obese youth. Obesity (Silver Spring) 2006;14(1):122-30. [ Links ]
26. Ul-Haq Z, Mackay DF, Fenwick E, Pell JP. Meta-Analysis of the Association between Body Mass Index and Health-Related Quality of Life among Children and Adolescents, Assessed Using the Pediatric Quality of Life Inventory Index. J Pediatr 2013;162(2):280-6.e1.
27. Ottova V, Erhart M, Rajmil L, Dettenborn-Betz L, Ravens-Sieberer U. Overweight and its impact on the health-related quality of life in children and adolescents: results from the European KIDSCREEN survey. Qual Life Res 2012;21(1):59-69.
28. Friedlander SL, Larkin EK, Rosen CL, Palermo TM, Redlines S. Decreased quality of life associated with obesity in school-aged children. Arch Pediatr Adolesc Med 2003;157(12):1206-11.














