Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.112 no.5 Buenos Aires Oct. 2014
http://dx.doi.org/10.5546/aap.2014.e213
PRESENTACIÓN DE CASOS CLÍNICOS
http://dx.doi.org/10.5546/aap.2014.e213
Recaída extramedular de leucemia linfocítica aguda. Reporte de un caso
Extramedullary relapse of acute linfoblastic leukemia. Report of a case
Dr. Germán Bonettoa, Dra. María Laura Flores Tonfia, Dr. Andrés Fessiaa, Dra. María Emilia Masa, Dra. María Rízzía y Dr. Bernardo Calvoa
a. Sanatorio Allende. Córdoba, Argentina.
Correspondencia: Dr. German Bonetto: germanbonetto_@hotmail.com
Conflicto de intereses: ninguno que declarar.
Recibido: 2-2-2014
Aceptado: 19-5-2014
RESUMEN
El síndrome de vena cava superior (SVCS), considerado una emergencia, requiere tratamiento inmediato, por lo que el diagnóstico etiológico es esencial antes de decidir una conducta terapéutica. El manejo del SVCS consiste en el alivio de los síntomas y de la enfermedad subyacente. Los tratamientos tienen el objetivo de restituir el flujo sanguíneo. Se presenta un paciente de 5 años de edad, masculino, con antecedente de LLA tipo B. Su estado oncohematológico era remisión total y, en febrero de 2013, consultó por síndrome de dificultad respiratoria (SDR) de rápida evolución y edema facial, que progresó en 24 h. Se realizó angio TC de tórax y vasos de cuello, que evidenció tejido pseudonodular que comprime VCS. Se realiza biopsia endocavitaria de urgencia, que informa infiltración difusa Knfroproliferativa.
Tratamiento quimioterápico, con buena evolución y egreso hospitalario.
El SVCS es una emergencia oncológica que requiere diagnóstico oportuno y tratamiento inmediato a fin de mejorar los resultados.
Palabras clave: Emergencia oncológica; Síndrome de vena cava superior.
ABSTRACT
The superior vena cava syndrome (SVCS) is considered an emergency and requires immediate treatment; therefore, the etiologic diagnosis is essential before deciding on its implementation. The management of SVCS consists on the relief of symptoms and treatment of the underlying disease, aiming to restore the blood flow.
We present a 5 years old boy with a history of B-cell ALL. His oncologic state was that of complete remission. In February 2013 he consulted for respiratory distress syndrome (RDS) of rapid evolution, and facial edema which progressed within 24 hours. CT chest and neck angiography was performed, showing pseudo nodular tissue compressing the SVC. Emergency endocavitary biopsy reported diffuse lymphoproliferative infiltration Chemotherapy is administered, with good results and hospital discharge.
The SVCS is an oncologic emergency that requires prompt diagnosis and immediate treatment in order to improve results.
Keywords: Emergency oncology; Superior vena cava syndrome.
INTRODUCCIÓN
Las emergencias oncológicas son asociadas con significativa morbimortalidad y el retraso en su diagnóstico y tratamiento lleva a evoluciones desfavorables. El SVCS es descrito dentro de las urgencias cardiotorácicas mecánicas y es el conjunto de signos y síntomas asociados a la compresión extrínseca u obstrucción de la vena cava superior (VCS). Aparece en un 12% de los pacientes pediátricos con tumores malignos mediastínicos.1
Fue descrito por primera vez por Wiliam Hunter en 1757, secundario a una aortitis sifilítica; sin embargo, en la actualidad, el SVCS se debe a procesos malignos en su mayoría y no inflamatorios.2 Las enfermedades oncohematológicas que con mayor frecuencia lo presentan son el linfoma no Hodgkin; el 70% debuta con masas mediastínicas y con manifestaciones de síndrome de vena cava superior 3-4%, y la leucemia linfoblástica aguda.1 Sin embargo, hay aumento de la prevalencia de trombosis vascular, secundaria al uso de dispositivos endovasculares, tales como marcapasos, catéteres implantales, etc., que representan un porcentaje importante.2
En su estructura, la vena cava superior presenta paredes finas, con diámetro y longitud que varían según la edad, circunscritas por la pared torácica y las estructuras mediastínicas, por lo que cualquiera de ellas puede obstruir el flujo. Si la obstrucción es en forma aguda o progresiva, la resultante es un aumento de presiones del territorio vascular superior y la aparición de los signos y síntomas más frecuentes, como edema facial, disnea, tos, cefalea, etc., y los síntomas por efecto directo del tumor sobre la vía aérea y los nervios, lo que genera el síndrome de mediastino superior (SMS). Ambas entidades (SMS y SVCS) han llegado a ser sinónimos.1
En el pasado, el síndrome de vena cava superior era considerado una emergencia médica; actualmente, esa entidad se reserva para cuando existen signos de edema de cerebro o compromiso de la vía aérea superior que compromete la vida del paciente.3-5
En las emergencias oncológicas, es imperativo el diagnóstico etiológico para confirmar malignidad o benignidad del proceso; solo es recomendable el tratamiento empírico ante el compromiso de vía aérea superior y edema de cerebro, ya que la mortalidad es baja en ausencia de estos.3
CASO CLÍNICO
Paciente de 5 años de edad, sexo masculino, con antecedente de LLA tipo B, que requirió trasplante de medula ósea alogénico en 2010 y 2011, sin otro antecedente patológico de relevancia. Su estado oncohematológico era remisión total y estaba medicado con tacrolimus por presentar enfermedad de injerto versus huésped crónico intestinal y hepática.
En febrero de 2013, consultó por síndrome de dificultad respiratoria (SDR) de rápida evolución y edema facial, que progresó a edema en esclavina en 24 h. El examen físico mostraba edema en territorio tributario de vena cava superior, edema facial, miembros superiores y tórax, circulación colateral y colorido pálido. Signos de bajo gasto cardíaco, taquicardia, relleno capilar, mayor de 2 segundos, y pulsos periféricos débiles. En Rx de tórax, se evidenció derrame pleural bilateral (Figura 1), por lo que se decidió toracocentesis diagnóstica, y se obtuvo líquido compatible con quilotórax (2900 elementos, 88% mononucleares, TGL de 625 mg%). El paciente requirió optimización del gasto cardíaco con aumento de precarga e inotrópicos, ventilación no invasiva y colocación de tubos de avenamiento pleural bilateral. Se realizó angio TC de tórax y vasos del cuello, que evidenció tejido pseudonodular que protruye en el ventrículo izquierdo y masa de similares características en la aurícula derecha que comprime la vena cava superior antes de su desembocadura (Figuras 2-4). El ecocardiograma informó tumoración intracavitaria en el ventrículo izquierdo y extracavitaria en la aurícula derecha, sin gradientes en el tracto de salida del ventrículo derecho ni izquierdo. Hipertensión pulmonar leve.
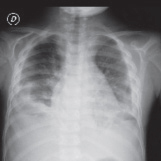
Figura 1. Radiografía de tórax; derrame pleural bilateral
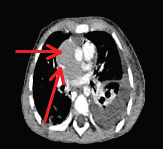
Figura 2. Angio-TC de tórax; se visualiza imagen de tumor con compresión de vena cava superior
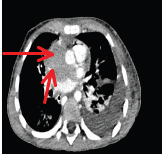
Figura 3. Angio-TC de tórax; se visualiza imagen de tumor con compresión de vena cava superior
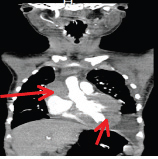
Figura 4. Angio-TC de tórax; se observa imagen que protruye en aurícula derecha y ventrículo izquierdo
Si bien el SDR había mejorado, el paciente presentaba signos de bajo gasto cardíaco moderado-grave, que persistían (oliguria, perfusión periférica, hiperlactacidemia y SvO2), con injuria renal (sin necesidad de terapia de reemplazo) y quilotórax refractario al tratamiento convencional (ayuno, octreótide y nutrición parenteral total).
Ante el diagnóstico clínico de un síndrome de vena cava superior y la necesidad de su diagnóstico etiológico, se realizó biopsia endocavitaria de la tumoración del ventrículo izquierdo de urgencia y, luego de la toma de biopsia, se inició el tratamiento quimioterápico (ciclofosfamida, esteroides y rituximab).
La respuesta fue favorable, con mejoría de los signos clínicos de bajo gasto cardíaco, disminución del edema en esclavina y mejoría de la función de órganos de choque. En 48 h de tratamiento, el paciente no requería de inotrópicos, diuréticos, ventilación no invasiva y el quilotórax había disminuido francamente hasta suspender los tubos pleurales.
Las serologías solicitadas (CMV-VEB) con la sospecha de un síndrome linfoproliferativo postrasplante fueron negativas.
La biopsia de miocardio informó infiltración difusa linfroproliferativa y la IHQ CD20+, CD3-, CD8-, CD30-,VEB- y TDT+. En la biopsia de medula ósea, no se evidenció recaída de la enfermedad.
La presencia de TDT + confirmó el diagnóstico de recaída de la enfermedad extramedular sin afección medular.
Luego de 12 días de internación, fue dado de alta. En el seguimiento, a los 6 meses, el paciente se encuentra en remisión hematológica completa.
DISCUSIÓN
El diagnóstico precoz y tratamiento oportuno de las complicaciones de las enfermedades oncológicas permite mejorar el pronóstico y la calidad de vida de los pacientes.
El SVCS es considerado por algunos grupos de trabajo como una verdadera emergencia1,2 y otros lo consideran solo si presenta compromiso de la vía aérea superior o del sistema nervioso central,3-5 pero en lo que sí coinciden es en que el diagnóstico etiológico es necesario para la toma de decisiones.
Actualmente, hay diferentes estrategias que se utilizan tanto para evaluar VCS (diámetro, grado de obstrucción y existencia de colaterales, como pueden ser la angio TC, RNM o venografía) como intervenciones para diagnosticar etiología, en las que la biopsia es mandatoria. Están descritos como alternativas diagnósticas en caso de alto riesgo de sangrado el lavado bronquial y citología de derrame pleural en el caso que se pudiera.2,3 En nuestro paciente, la toma de biopsia endocavitaria fue muy compleja, ya que la tumoración factible de toma de muestra era solo la masa en el ventrículo izquierdo, lo que implicaba una septostomía auricular para poder alcanzar cavidades izquierdas y, por ende, la tumoración. La masa en cavidades derechas era extracavitaria no pasible de toma de biopsia.
En cuanto al manejo, va a depender de varios factores, extensión de enfermedad, pronóstico de enfermedad y expectativa de vida, lo que divide el tratamiento en paliativo o curativo.2 Si bien, por la etiología de los procesos de malignidad en pediatría, el tratamiento básicamente es con quimioterápicos, en algunas situaciones, por los factores antes mencionados, se pueden utilizar medidas solo paliativas para aliviar síntomas, como el caso de los stent endoluminales.
El manejo del quilotórax fue dificultoso, ya que el conducto torácico recorre el mediastino de abajo arriba y de derecha a izquierda, y está situado por delante de la columna vertebral hasta la VII vértebra cervical, donde describe un arco para desembocar en la vena yugular interna izquierda o en el ángulo venoso yugulosubclavio de ese lado. El aumento de presión en el sistema venoso como consecuencia de la obstrucción a la desembocadura de la cava superior da lugar a la caída de la linfa en la cavidad pleural, por lo que, hasta que no disminuyó la presión del sistema venoso, no se resolvió el quilotórax, a pesar de las medidas instauradas. Dentro de las posibles causas del quilotórax en este paciente, se planteó la obstrucción vascular, por el antecedente de múltiples accesos venosos y dispositivos intravasculares permanentes.
En cuanto a la recaída extramedular, es un contribuyente a la mortalidad postrasplante y siguen siendo poco conocidas, sobre todo, las diferentes características de localización, factores de riesgo y evolución clínica. La localización de nuestro caso es poco frecuente; la más habitual es la del SNC.6
Por lo publicado en la bibliografía y en este caso clínico, se reafirma el concepto de la necesidad de diagnóstico y el tratamiento oportuno para aliviar síntomas y tratamiento etiológico.
1. López Almaraz R. Urgencias oncológicas en Pediatría y Terapia de soporte. 2a ed. Majadahonda: Ergon; 2013. Págs.27-29. [ Links ]
2. McCurdy MT, Shanholtz CB. Oncologic emergencies. Crit Care Med 2012;40(7):2212-22. [ Links ]
3. Wan JF, Bezjak A. Superior vena cava syndrome. Hematol Oncol Clin North Am 2010;24(3):501-13. [ Links ]
4. Yellin A, Rosen A, Reichert N, Lieberman Y. Superior vena cava syndrome. The myth-the facts. Am Rev Respir Dis 1990;141(5 Pt 1):1114-8. [ Links ]
5. Gauden SJ. Superior vena cava syndrome induced by bronchogenic carcinoma: is this an oncological emergency? Australas Radiol 1993;37(4):363-6. [ Links ]
6. Ge L, Ye F, Mao X, Chen J, et al. Extramedullary relapse of acute leukemia after allogeneic hematopoietic stem cell transplantation: different characteristics between acute myelogenous leukemia and acute lymphoblastic leukemia. Biol Blood Marrow Transplant 2014 Apr 2. pii: S1083-8791(14)00203-1. [ Links ]














