Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.113 no.4 Buenos Aires Aug. 2015
http://dx.doi.org/10.5546/aap.2015.e230
PRESENTACIÃN DE CASOS CLÃNICOS
http://dx.doi.org/10.5546/aap.2015.e230
Tuberculosis farÃngea. Caso clÃnico
Pharyngeal tuberculosis. Case report
Dra. Roxana Gabriela Spinia, Dr. Lucas Bordinoa, Dra. Daniela Cohenb, Dra. Andrea Martinsa, Dra. Zaida RamÃrezb y Dra. Norma E. Gonzálezc
a. Residencia de OtorrinolaringologÃa Pediátrica.
b. División de OtorrinolaringologÃa.
b. División NeumotisiologÃa. Hospital General de Niños Pedro de Elizalde, Ciudad Autónoma de Buenos Aires.
Correspondencia: Dra. Roxana Gabriela Spini: roxanaspini@intramed.net.
Financiamiento: Ninguno.
Conflicto de intereses: Ninguno que declarar.
Recibido: 10-2-2015
Aceptado: 5-3-2015
RESUMEN
La tuberculosis farÃngea es una manifestación extrapulmonar infrecuente. En Argentina, se notificaron 1752 pacientes enfermos de tuberculosis menores de 19 años en el año 2012. Solo 12,15% teman localización extrapulmonar.
Se presenta el caso de una adolescente que consultó por odinofagia y fiebre intermitente de 6 meses de evolución, sin respuesta al tratamiento antibiótico convencional. La radiografÃa de tórax presentaba infiltrado micronodulillar bilateral, por lo que la paciente se internó para estudiar y tratar. El resultado del examen directo de esputo para bacilos ácido-alcohol resistentes fue positivo y se inició tratamiento con cuatro drogas antituberculosas, con buena evolución y desaparición de los sÃntomas. Se obtuvo confirmación diagnóstica con el aislamiento de la Mycobacterium tuberculosis del cultivo de esputo.
La tuberculosis farÃngea presenta como principal motivo de consulta odinofagia y dificultad en la deglución de larga evolución. Por ello, se resalta la importancia de descartar tuberculosis ante toda faringitis sin respuesta al tratamiento convencional.
Palabras clave: Tuberculosis extrapulmonar; Dolor de garganta.
ABSTRACT
Pharyngeal tuberculosis is a rare extrapulmonary manifestation. In Argentina, the number of cases of tuberculosis reported in children under 19 years in 2012 was 1752. Only 12.15% had extrapulmonary manifestation.
A case of a 17 year old girl with pharyngeal tuberculosis is reported. The patient presented intermittent fever and swallowing pain for 6 months, without response to conventional antibiotic treatment. Chest X-ray showedbilateral micronodular infiltrate, so hospitalization was decided to study and treat. The sputum examination for acid-fast resistant bacilli was positive and treatment with four antituberculous drugs was started, with good evolution and disappearance of symptoms. Diagnostic confirmation with the isolation of Mycobacterium tuberculosis in sputum culture was obtained.
The main symptoms of pharyngeal tuberculosis are sore throat and difficulty in swallowing of long evolution. It is important to consider tuberculosis as differential diagnosis in patients with chronic pharyngitis unresponsive to conventional treatment.
Key words: Extrapulmonary tuberculosis; Sore throat.
INTRODUCCIÃN
La tuberculosis farÃngea es una manifestación extrapulmonar infrecuente. En Argentina, se notificaron 1752 pacientes enfermos de tuberculosis menores de 19 años en el año 2012; solo en 213 casos (12,15%) la localización fue extrapulmonar.1 No hemos encontrado reportes de casos de tuberculosis farÃngea en pediatrÃa, en nuestro paÃs, en los últimos 10 años.
Presentamos el caso de una adolescente con odinofagia de seis meses de evolución, sin respuesta a tratamientos convencionales con tuberculosis farÃngea en el contexto de una enfermedad pulmonar activa.
CASO CLÃNICO
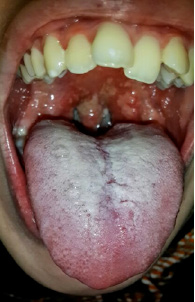
Paciente de 17 años de edad previamente sana, de sexo femenino, que consultó por odinofagia de 6 meses de evolución, asociada a fiebre intermitente. Cumplió un tratamiento con diversos esquemas antibióticos: penicilina, amoxicilina y claritromicina en dosis adecuadas, sin mejorÃa clÃnica. Concurrió a la División de OtorrinolaringologÃa de nuestro Hospital por persistencia de la sintomatologÃa. La paciente se encontraba en buen estado general, afebril. En el examen de fauces, presentaba en la pared posterior de faringe, en ambas regiones amigdalinas y en el paladar blando placas difusas blanquecinas adheridas. En los bordes uvulares, se observaban lesiones en sacabocado. La mucosa vecina a la lesión estaba eritematosa y edematizada (Figura 1). Se palpaban adenomegalias bilaterales en la región yugular superior y media, sin signos de flogosis e indoloras. En los últimos quince dÃas, se habÃan agregado tos y astenia, sin relevancia para la paciente. El resto del examen fÃsico, sin particularidades. No presentaba antecedentes personales ni familiares de importancia.
Figura 1. Examen de fauces: se visualizan placas blanquecinas adheridas difusas.
Dada la evolución crónica de la faringitis, se realizó hemograma (leucocitos: 10500/mm3; neutrófilos: 77%), eritrosedimentación (70 mm/h en la primera hora), hisopado de fauces para el estudio microbiológico (gérmenes comunes, gonococo y micológico negativos), VDRL (negativo), VIH (negativo), prueba tuberculÃnica (PPD), que resultó negativa, y radiografÃa de tórax, que presentaba infiltrado micronodulillar bilateral (Figura 2).
Figura 2. RadiografÃa de tórax: infiltrado micronodulillar bilateral.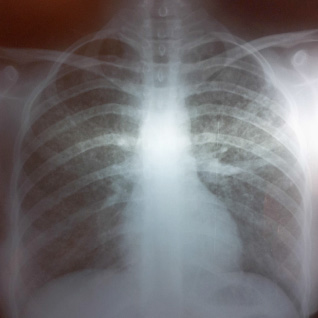
Con diagnóstico presuntivo de proceso infeccioso con diseminación hematógena compatible con tuberculosis miliar, infección por micobacterias atÃpicas o micosis profunda, se decidió su internación para estudiar y tratar.
Durante la internación, se descartó compromiso del sistema nervioso central mediante tomografÃa axial computada (TAC) de alta resolución de cerebro (normal) y fondo de ojo (normal). Se realizó TAC de tórax, que informó mediastino sin adenopatÃas, parénquima pulmonar con múltiples nódulos pequeños bien
definidos bilaterales, nódulos centrolobulillares aislados con áreas de consolidación parcheadas asociadas a vidrio esmerilado (Figura 3). Dosaje de inmunoglobulinas y estudio de la inmunidad celular, normales. Se realizó laringoscopÃa y se observó epiglotis edematizada, cuerdas vocales libres y móviles.
Figura 3. TomografÃa axial computada de tórax. A. Parénquima con múltiples y pequeños nódulos bien definidos de distribución uniforme bilaterales. B. En ambos lóbulos superiores, nódulos centrolobulillares confluentes con la imagen de árbol en brote.
Se recibió una muestra de esputo con baciloscopÃa positiva. Con diagnóstico de tuberculosis, se indicó tratamiento con drogas antituberculosas: 2 meses de isoniacida, rifampicina, etambutol, pirazinamida, seguidos de 7 meses de isoniacida y rifampicina. La paciente recibió tratamiento supervisado 21 dÃas, con buena evolución clÃnica y resolución total de los sÃntomas (Figura 4). Se otorgó el egreso hospitalario con seguimiento ambulatorio por NeumonologÃa y OtorrinolaringologÃa. Se confirmó el diagnóstico mediante el aislamiento de Mycobacterium tuberculosis, sensible a drogas de primera lÃnea, de las muestras de esputo de la paciente.
Figura 4. Examen de fauces a los 21 dÃas de tratamiento, con franca mejorÃa de las lesiones.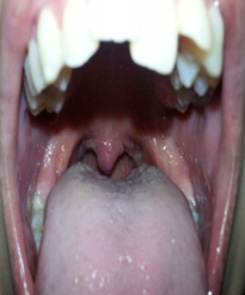
Se estudiaron los contactos con radiografÃa de tórax y PPD, que fueron negativos.
DISCUSIÃN
La tuberculosis es una de las principales causas de enfermedad y mortalidad por un agente infeccioso en el mundo.1-4 La Organización Mundial de la Salud estima que, en el año 2013, 550 000 niños menores de 15 años enfermaron de tuberculosis y 80 000 niños seronegativos para el VIH murieron a causa de esta enfermedad.5 La tuberculosis en la infancia pone de manifiesto la existencia de enfermos bacilÃferos entre la población, y los adolescentes se constituyen como un grupo numeroso entre los afectados, con un riesgo especial para contraer la enfermedad con formas clÃnicas graves y contagiosas, como el caso de nuestra paciente.2
La localización de tuberculosis extrapulmonar más común son los ganglios linfáticos, mientras que la afectación farÃngea es rara y comprende menos del 1% de los casos.2,6,7 Las lesiones por tuberculosis de la cavidad oral y nasofarÃngea pueden ser primarias o secundarias a una lesión pulmonar.6
Por lo general, son consecuencia de la diseminación directa (por medio de la expectoración e inhalación de bacilos) o hematógena (que es la más frecuente).4,7 Probablemente, esta última haya sido el caso de la paciente que presentamos. En la literatura, se han comunicado varias formas clÃnicas de presentación de la tuberculosis farÃngea.3,4,7,8 Los pacientes pueden ser completamente sanos, sin historia de contacto, y presentar odinofagia como sÃntoma inicial. Es muy común que se acompañe de adenopatÃas cervicales. Otras manifestaciones, que pueden observarse si se afecta la nasofaringe, son la epistaxis, la congestión nasal, la tos crónica, el goteo posnasal y la insuficiencia ventilatoria nasal.3 La expresión aguda más caracterÃstica es la llamada "tuberculosis miliar de Isambert", en la que toda la faringe y la base lingual, hasta el vestÃbulo larÃngeo, están sembradas de pequeñas granulaciones grises, luego amarillentas, que se asientan sobre una mucosa pálida. Estas lesiones confluyen y se ulceran, y se manifiestan como una persistente odinofagia.8,9
En la literatura, se han comunicado casos de compromiso farÃngeo en niños y adolescentes sin lesión pulmonar tuberculosa activa.4,6,7,8,10,11 Algunos pacientes consultaron por un cuadro infeccioso de vÃas aéreas superiores de varios meses de evolución sin respuesta a tratamientos convencionales y odinofagia, con lesiones ulceroproliferativas en la úvula, el paladar blando y la pared posterior de la faringe.6-8 Otros consultaron por adenopatÃas laterocervicales, agrandamiento y congestión de amÃgdalas,10,11 y, en un adolescente, se observó una masa nasofarÃngea con linfadenopatÃas cervicales bilaterales.4 En todos los casos, el diagnóstico se realizó mediante biopsia de las lesiones, que mostró imágenes histopatológicas de granulomas no caseificantes y, en algunos casos, bacilos Ziehl-Neelsen positivos. Ninguno de estos casos presentaba compromiso pulmonar.
Hemos encontrado una publicación de tuberculosis farÃngea pediátrica en el contexto de una enfermedad pulmonar activa, como en el caso que presentamos.12 Nuestra paciente tenÃa lesiones pulmonares diseminadas bilaterales, de tipo miliar, pero la sintomatologÃa que motivaba la consulta era la afección farÃngea. Según un estudio realizado en Sudáfrica, el compromiso pulmonar puede verse en la radiografÃa de tórax en menos del 20% de los casos y la adenopatÃa hiliar, en el 50%. Estos autores también mencionan que solo el 12-30% de los pacientes con tuberculosis nasofarÃngea tienen sÃntomas generales, como fiebre o pérdida de peso.13
Los diagnósticos diferenciales para considerar cuando observamos lesiones en la cavidad oral y la faringe son las úlceras traumáticas, aftas, trastornos hematológicos, actinomicosis, sÃfilis, infección fúngica, granuloma de lÃnea media, enfermedad de Wegener y procesos malignos.3'4,61013 El diagnóstico definitivo se realiza mediante el estudio histológico de la biopsia de la lesión y el aislamiento de la micobacteria. Es importante la identificación de esta última, ya que el hallazgo de bacilos ácido-alcohol resistentes puede deberse a una infección causada por micobacterias no tuberculosas.14 En el caso que presentamos, al recibir las baciloscopÃas de esputo positivas y las imágenes de compromiso pulmonar diseminado, no se realizó la biopsia de las lesiones. Se decidió iniciar tratamiento y tomar una conducta expectante. El proceso farÃngeo mejoró con el tratamiento antituberculoso en pocas semanas, y se recibió luego el cultivo positivo para Mycobacterium tuberculosis sensible a fármacos de primera lÃnea.
La tuberculosis nasofarÃngea es, muchas veces, subdiagnosticada debido a los signos y sÃntomas sutiles en la mayorÃa de los casos. Nuestra paciente consultaba por odinofagia como sÃntoma principal, acompañado de fiebre intermitente, tos y astenia. Se resalta la importancia de tener presente, como diagnóstico diferencial, la tuberculosis ante toda faringitis sin respuesta al tratamiento convencional y de larga evolución, dado que es una enfermedad transmisible con muy buen resultado si se trata adecuada y oportunamente. â–
1. Ministerio de Salud de la Nación Argentina. Notificación de casos de tuberculosis en la República Argentina. PerÃodo 1980-2012. [Acceso: 27 de enero de 2015]. Disponible en: http://www.anlis.gov.ar/iner/wp-content/uploads/2014/03/Notificaci%C3%B3nTB_2012_web.pdf. [ Links ]
2. Marais BJ, Gie RP, Schaaf HS, Hesseling AC, et al. The natural history of childhood intra-thoracic tuberculosis: a critical review of literature from the pre-chemotherapy era. Int J Tuberc Lung Dis 2004;8(4):392-402. [ Links ]
3. Patil C, Kharat Patil R, Deshmukh P, Biswas J, et al. Primary tuberculosis of nasopharynx (adenoid) - a rare presentation. Asian Pac J Trop Med 2013;6(3):246-8. [ Links ]
4. Monteiro D, Lino J, Cardoso C, Gonçalves Ferreira M, et al. Tuberculose nasofarÃngea - A propósito de um caso clÃnico. Revista Portuguesa de Otorrinolaringologia e cirurgia cérvico-facial 2012;50(4):353-6. [ Links ]
5. Organización Mundial de la Salud. Informe mundial sobre la tuberculosis 2013. Ginebra, 2013. [Acceso: 27 de enero de 2015]. Disponible en: http://apps.who.int/iris/bitstream/10665/103227/1/WHO_HTM_TB_2013.15_spa.pdf. [ Links ]
6. Chavolla R, Fajardo Dolci G, Hernández JF, Ysunza A, et al. Primary tuberculosis of the tonsil. Int J Pediatr Otorhinolaryngol Extra 2006;1(2):150-3. [ Links ]
7. Ghatak S, Jana T, Bandyopadhyaya S, Biswas SK. Primary oropharyngeal tuberculosis causing destruction of uvula. A rare presentation. Int J Pediatr Otorhinolaryngol Extra 2010;5(2):91-2. [ Links ]
8. Ziad T, Nouri H, Adny A, Rochdi Y, et al. Miliaire tuberculeuse aiguë du pharynx ou maladie d'Isambert: à propos d'un cas. Arch Pediatr 2013;20(1):41-3. [ Links ]
9. Bertelli JA. Tuberculosis en otorrinolaringologÃa. En Cátedra de TisiologÃa de la Facultad de Medicina de la Universidad de Buenos Aires. TisiologÃa. 3ra ed. Buenos Aires: EUDEBA; 1977.Págs.173-81. [ Links ]
10. Prasad P, Bhardwaj M. Primary tuberculosis of tonsils: a case report. Case Rep Med 2012;2012:120382. [ Links ]
11. Tas E, Sahin E, Vural S, Turkoz H, et al. Upper respiratory tract tuberculosis: our experience of three cases and review of article. The Internet Journal of Otorhinolaryngology. 2006;6(1). [Acceso: 11 de diciembre de 2014]. Disponible en: https://ispub.com/IJORL/6Z1/10217. [ Links ]
12. Rakotoarisoa AH, Andrianarivelo AM, Razafimanja NN, Ramarozatovo NP, et al. Un cas de tuberculose disséminée révélée par une localisation pharyngée. Rev Med Madag 2011;1(2):33-5. [ Links ]
13. Van Lierop AC, Prescott CA. Is routine pathological examination required in South African children undergoing adenotonsillectomy? S Afr Med J 2009;99(11):805-9. [ Links ]
14. Durucu C, Baglam T, Karatas E, Oz A, et al. Simultaneous mycobacterial infection of tonsil and cervical lymph node: evidence to portal of entry. Int J Pediatr Otorhinolaryngol Extra 2010;5(3):97-8. [ Links ]














