Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075
Arch. argent. pediatr. vol.113 no.6 Buenos Aires Dec. 2015
http://dx.doi.org/10.5546/aap.2015.510
ARTÍCULO ORIGINAL
http://dx.doi.org/10.5546/aap.2015.510
Maternidad Segura y Centrada en la Familia: la cultura organizacional de maternidades de la provincia de Buenos Aires
Lic. Silvina Ramosa, Dra. Mariana Romeroa,b, Dra. Zulma Ortizc y Lic. Vanessa Brizuelaa
a. Centro de Estudios de Estado y Sociedad.
b. Consejo Nacional de Investigaciones Científicas y Tecnológicas (CONICET). Argentina.
c. UNICEF Argentina.
Correspondencia: Lic. Silvina Ramos: silvinaramosarcoiris@gmail.com
Financiamiento: UNICEF Argentina.
Conflicto de intereses: Ninguno que declarar.
Recibido: 2-3-2015
Aceptado: 17-6-2015
RESUMEN
Introducción. En 2010, se lanzó la iniciativa Maternidad Segura y Centrada en la Familia con el propósito de transformar las grandes maternidades públicas en espacios donde se implementaran prácticas seguras y se garantizaran los derechos de mujeres, recién nacidos y sus familias, lo que propuso un cambio de paradigma en la atención perinatal. El artículo reporta los hallazgos acerca de la cultura organizacional como insumo para la implementación de la iniciativa.
Población y métodos. Se seleccionó una muestra no probabilística de 29 hospitales públicos de la provincia de Buenos Aires adheridos a la iniciativa. Durante 2011 y 2012, se aplicó una encuesta autoadministrada anónima a los integrantes de los servicios de Neonatología y Obstetricia, en la que se recogió información sobre tres dimensiones de la cultura organizational: clima organizational, prácticas seguras y facilitación para el cambio.
Resultados. Se recolectaron 1828 encuestas; el 51% expresó la necesidad de mejorar la comunicación mediante más reuniones y el 60% evaluó positivamente algunos aspectos del liderazgo. La sobrecarga de trabajo fue reconocida como la principal causa de conflictos por el 60%. Aproximadamente, 25% expresó acuerdo y compromiso con la transformación de las maternidades en dirección a la iniciativa. La adhesión a las prácticas resultó dispar según cuáles fueran, aunque la mitad de los encuestados reportó que había razones legítimas para el cambio. Conclusiones. El diagnóstico de la cultura organizacional demostró que falta consolidar el compromiso con la iniciativa Maternidad Segura y Centrada en la Familia y que la evaluación del liderazgo no es integral. La sobrecarga de trabajo y las fallas de comunicación son las más importantes fuentes de conflicto.
Palabras clave: Atención perinatal; Calidad de la atención de salud; Seguridad del paciente; Cultura organizational; Cuidados centrados en la familia.
INTRODUCCIÓN
En la Argentina, la calidad de la atención de la salud de las mujeres durante el embarazo, el parto y el puerperio, y de los recién nacidos continúa siendo un desafío para las políticas sanitarias por la necesidad de reducir la inequidad en las posibilidades de recibir atención médica oportuna y de calidad. La morbimortalidad materna y la mortalidad neonatal todavía muestran niveles inaceptables para un país con el grado de desarrollo económico y social de la Argentina.1,2
Ante el desafío propuesto por el Plan Operativo para la Reducción de la Mortalidad Materno Infantil, de la Mujer y de los Adolescentes, Fondo de las Naciones Unidas para la Infancia (United Nations International Children's Emergency Fund; UNICEF, por sus siglas en inglés) Argentina, el Ministerio de Salud de la Nación y los ministerios de diez provincias del país, desde 2010, acordaron promover la iniciativa Maternidad Segura y Centrada en la Familia (MSCF) con el objetivo de transformar las grandes maternidades públicas en espacios en los que se implementaran prácticas seguras y se garantizaran los derechos de las mujeres, los recién nacidos y sus familias como norte de las políticas institucionales.3,4
MSCF es una intervención compleja, que se articula alrededor de cinco ejes conceptuales que expresan sus bases ético-políticas: cultura organizacional; protección de los derechos de la madre, padre e hijo; participación de la familia en la protección y el cuidado de la mujer y el niño; uso de prácticas efectivas y seguras; y fortalecimiento de otras iniciativas de promoción de la salud perinatal.5
La cultura organizacional, en tanto conjunto de códigos que orientan las actitudes y prácticas de los miembros de una organización, siempre afecta los procesos de cambio de muy diversas formas.6 La historia de la institución, así como las expectativas, motivaciones e intereses de sus integrantes, determinan el clima organizacional que reacciona frente a un cambio y facilitan u obstaculizan una intervención innovadora.7
En el año 2011, el Centro de Estudios de Estado y Sociedad (CEDES) fue convocado para disenar y coordinar el dispositivo de cultura organizacional de la intervención compleja MSCF, compuesta por numerosos dispositivos.8 Durante los años 2011 y 2012, se realizó el diagnóstico de la cultura organizacional de 29 maternidades con más de 1000 partos de la provincia de Buenos Aires. Los objetivos de este diagnóstico fueron a) sistematizar los conocimientos, las valoraciones y las prácticas de los equipos de salud relativos a MSCF; b) identificar las barreras y los facilitadores para la implementación de esta iniciativa y evaluar sus condiciones de factibilidad; y c) construir una línea de base para monitorear los cambios que se fueran produciendo en la cultura organizacional de cada institución a medida que el modelo se consolidara.
Este artículo presenta los resultados del diagnóstico realizado en las 29 maternidades con el propósito de ofrecer una caracterización de los rasgos centrales de la cultura organizacional de las maternidades seleccionadas.
POBLACIÓN Y MÉTODOS
A partir de una revisión de la literatura, se elaboró un marco conceptual basado en tres constructos: el clima organizacional, referido a las dimensiones de liderazgo, comunicación interna, predisposición al cambio y manejo del conflicto; las prácticas, referidas a la ocurrencia de prácticas seguras y efectivas, participación y respeto de los derechos y la adherencia a la iniciativa Hospital Amigo de la Madre y el Niño (IHAMN), que es uno de los pasos de MSCF; y la facilitación para el cambio, referida a la legislación que afecta la atención perinatal y el compromiso institucional para el cambio.7,9
Se aplicó un diseno transversal con técnicas de recolección de información cuantitativas y cualitativas. Este artículo reporta los resultados del componente cuantitativo. Se seleccionó una muestra no probabilística de 29 hospitales públicos de nivel de complejidad alta (IIIA y IIIB) de la provincia de Buenos Aires adheridos a la iniciativa MSCF (ver Anexo 1 en versión electrónica: Listado de hospitales incluidos en el diagnóstico), localizados en nueve de las doce regiones sanitarias de la provincia. En 2012, las 29 maternidades seleccionadas atendieron 78 919 partos, el 28% del total de nacimientos de la provincia (282 031 nacidos vivos para ese mismo año) con un promedio de 2721 partos (rango: de 701 a 5498).10/11 La selección de maternidades fue realizada conjuntamente por el Ministerio de Salud de la provincia y UNICEF. Todas las instituciones seleccionadas aceptaron participar del estudio. El trabajo de campo se desarrolló durante dos años (2011 y 2012) hasta completar los diagnósticos en todas las maternidades seleccionadas.
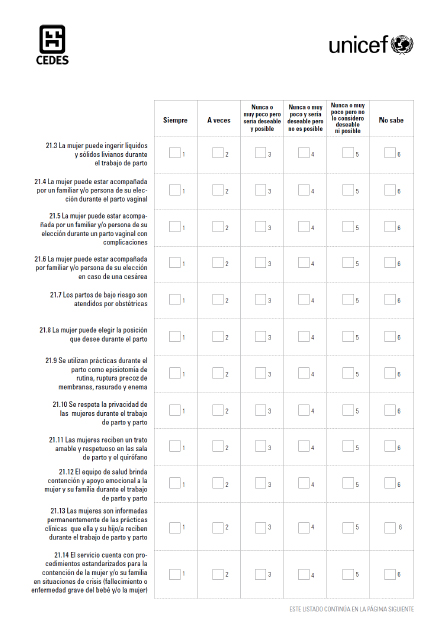
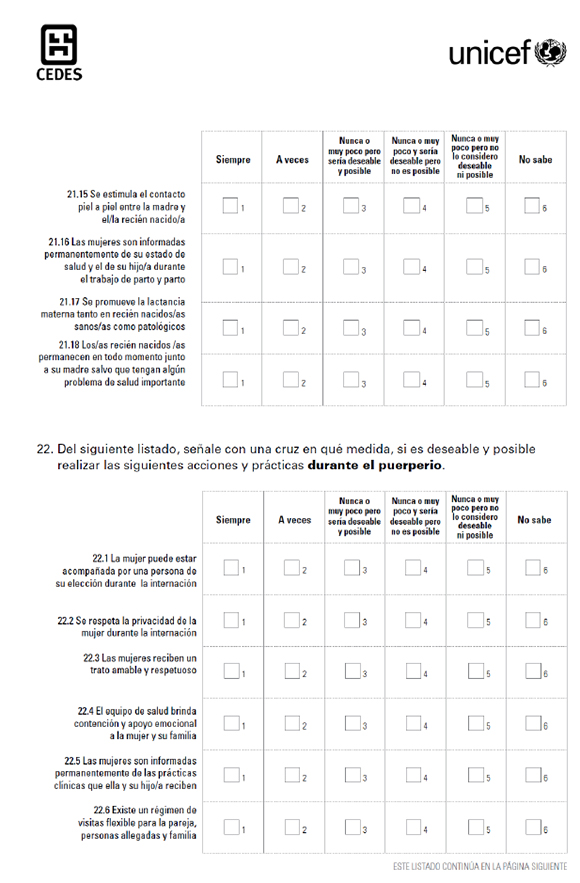
Se aplicó una encuesta autoadministrada anónima de 29 preguntas con respuestas categóricas y escalas de Likert (ver Anexo 2 en versión electrónica: Encuesta autoadministrada). Fue testeada para observar la lógica interna, el fraseo de las preguntas y la validez de las categorías de respuesta. Luego fue distribuida entre el personal de salud asignado para trabajar en los servicios de Neonatología y Obstetricia junto con el consentimiento informado y un sobre. Quienes aceptaron participar respondieron la encuesta, la colocaron en el sobre y la depositaron en una urna sellada dispuesta en cada servicio. Las preguntas de la encuesta se dividieron en cinco partes temáticas: información básica sobre los encuestados, dinámica y funcionamiento del servicio, prácticas, políticas institucionales con respecto a MSCF y necesidades de capacitación.
Las encuestas fueron editadas e ingresadas en una base de datos utilizando el programa SIPEwin.12 El análisis se basó en frecuencias simples y tablas de doble entrada. Las respuestas se analizaron discriminadas por servicio, con excepción de las preguntas sobre las prácticas, que se consideraron en conjunto. Esta decisión se basó en el hecho de que, para MSCF, las mujeres y sus hijos deben ser atendidos por personal capacitado independientemente de su pertenencia a un servicio u otro.
RESULTADOS
Se recolectaron 1828 encuestas, que representaron una tasa de respuesta del 60% (37%-95%; media de 62%). El perfil de los encuestados se observa en la Tabla 1.
Tabla 1. Características de los encuestados (N= 1828) 
Para el propósito de este artículo, se han seleccionado los resultados más relevantes del diagnóstico realizado a través de la encuesta autoadministrada. El análisis del material se enfocó en aspectos clave de los tres constructos. Para el clima organizacional, se analizaron el liderazgo, la comunicación y los conflictos. Al menos, la mitad de los encuestados evaluó positivamente 4 de las 7 cualidades de liderazgo de la jefatura, siempre con mayores acuerdos en los servicios de Neonatología. De las opciones sobre características del liderazgo listadas en la encuesta, "permitir que se expresen libremente las ideas"y "tomar en cuenta los problemas que ocurren en el servicio"mostraron una evaluación positiva en ambos servicios, particularmente en Neonatología (Tabla 2).
Tabla 2. Clima organizacional - valoración del liderazgo por servicio

N.B.: Para facilitar la lectura de la tabla, se unieron las categorías "muy de acuerdo" y "de acuerdo", "en desacuerdo" y "muy en desacuerdo", "no sabe" y "no contesta".
En cuanto a la comunicación, el 40% consideró que las decisiones que afectaban al servicio se transmitían por vías que no garantizaban que la información llegara a todos. El 51% acordó que deberían realizarse reuniones periódicas para mejorar la comunicación, mientras que el 36% opinó que la comunicación mejoraría si existieran mayores canales de comunicación entre el equipo y la jefatura; el 34%, que mejoraría con debates más abiertos sobre temas y casos cotidianos; y el 33% opinó que mejoraría si existieran más actualizaciones técnicas para tratar casos específicos (Tabla 3).
Tabla 3. Dinámica y funcionamiento de los servicios de Obstetricia y Neonatología - variable comunicación 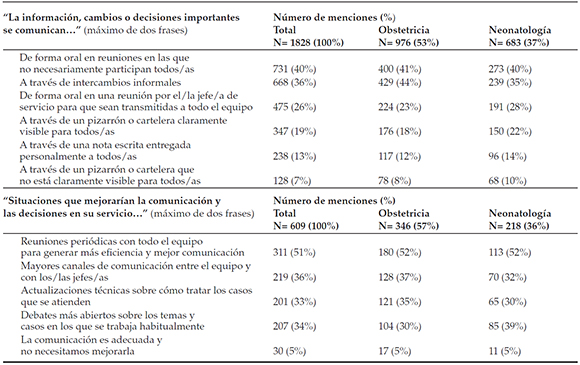
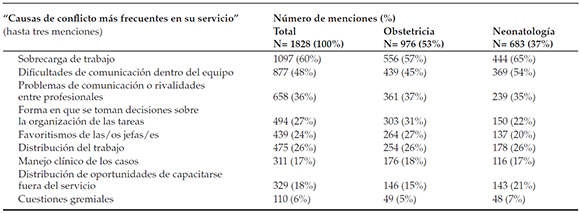
En cuanto a los conflictos, la sobrecarga de trabajo era generadora de conflicto para el 60% de los encuestados, y las dificultades de comunicación, para la mitad (54% en Neonatología y 45% en Obstetricia). Aunque con menor énfasis, las rivalidades entre profesionales (36%), la forma en que se tomaban las decisiones sobre la organización de las tareas (27%), la distribución del trabajo (26%) y el favoritismo de los/las jefes/as (24%) eran también percibidos como fuentes de conflictos (Tabla 4).
Tabla 4. Dinámica y funcionamiento de los servicios de Obstetricia y Neonatología - variable conflicto
Respecto de la facilitación para el cambio, solo 31% en Obstetricia y 42% en Neonatología consideró que la mayoría del personal de su servicio estaba de acuerdo con la transformación, hacia una MSCF y solo 29% en Neonatología y 21% en Obstetricia indicó que su servicio estaba totalmente comprometido con este proceso de cambio. Por último, 69% y 51% de los encuestados de Neonatología y Obstetricia, respectivamente, indicaron que existían razones legítimas para que la iniciativa se implementara (Tabla 5).
Tabla 5. Dimensión facilitación para el cambio 
Para dar cuenta de las prácticas, se recolectó la opinión respecto a la ocurrencia de prácticas tendientes a proteger los derechos de las mujeres y los recién nacidos, y garantizar su seguridad y efectividad.
La Figura 1 muestra una selección del total de 50 prácticas recolectadas relativas a la atención de la mujer en el embarazo, el parto, el puerperio y a la atención del recién nacido. Las prácticas seleccionadas para reportar respondieron a aquellas consideradas más significativas y más relevantes de acuerdo con el propósito de este artículo.
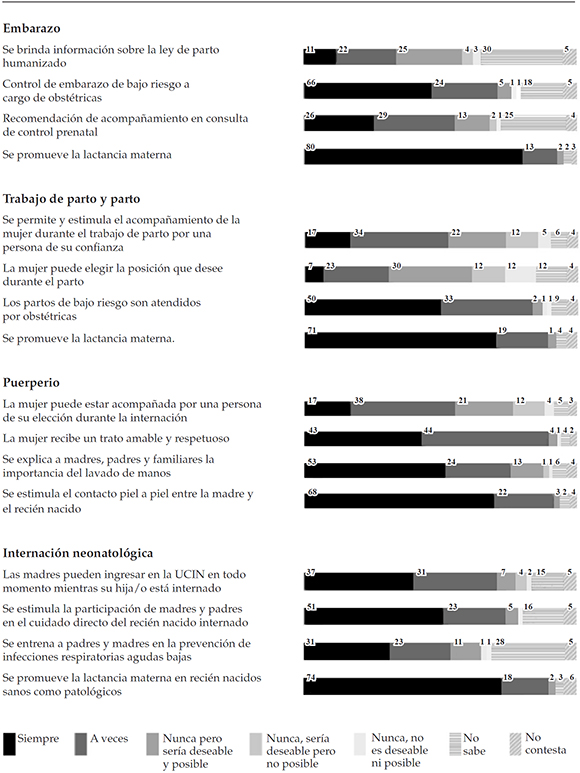
Figura 1. Prácticas seleccionadas del embarazo, del parto, del puerperio y de la internación neonatal
Los resultados muestran que las prácticas relativas a la garantía de derechos -como la información sobre el parto humanizado o la elección sobre la posición de parto- tuvieron baja frecuencia de ocurrencia (30%), y solo 25% consideraba que eran deseables y posibles. Más aún, "que la mujer esté acompanada durante el trabajo de parto"fue reportada como práctica siempre realizada por el 17% y solo 22% la identificaba como factible y deseable. Por su parte, las prácticas seguras, como la atención del parto de bajo riesgo por obstétricas y la promoción del lavado de manos, se reportaron como realizadas siempre solo por la mitad de los encuestados. Sin embargo, la mitad indicó que siempre se estimulaba la participación de madres y padres en el cuidado del recién nacido en Neonatología y las prácticas relacionadas con la IHAMN -promoción de la lactancia materna y contacto piel a piel- mostraron una alta institucionalización y presentaron mayor frecuencia de ocurrencia.
DISCUSIÓN
A pesar de que los indicadores de proceso de la salud perinatal muestran una amplia cobertura del control prenatal y del parto institucional atendido por personal capacitado, diversos estudios de los últimos años han mostrado la escasa implementación de intervenciones costo-efectivas en nuestro país.13 También, son escasas las intervenciones que resguardan los derechos de usuarias de los servicios de salud, legitimadas por el marco normativo (la Ley de Parto Humanizado y la Ley de Derechos del Paciente).14-17
La implementación de los diez pasos de la iniciativa MSCF incluye la adopción del compromiso institucional y la transferencia del modelo a otras instituciones, así como prácticas seguras y de protección de derechos en cada una de las etapas de la atención de la mujer embarazada desde el primer contacto con el sistema de salud hasta el alta del recién nacido (Figura 2). El compromiso institucional es clave en tanto expresa la decisión y voluntad política de garantizar la atención segura y centrada en la familia. En este sentido, las acciones que se desarrollen deben estar orientadas a mejorar la gestión, capacitación, articulación, comunicación y trabajo en equipo. También se promueve la revisión de los valores y las prácticas de los equipos de salud para hacer factible el cambio y sostener el compromiso institucional. A pesar de los beneficios documentados de este modelo de atención perinatal, sus principios y prácticas no han sido plenamente adoptados hasta el momento.9,18
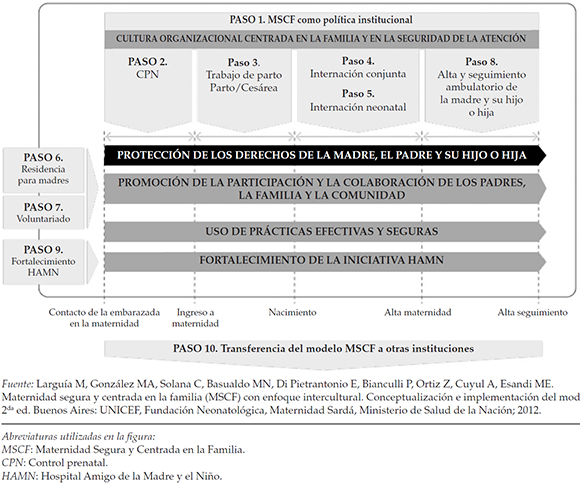
Figura 2. Ejes y pasos para la implementación de Maternidad Segura y Centrada en la Familia
Las dificultades en la adopción de modelos de organización y atención de la salud innovadores han sido ampliamente analizadas en la literatura.7,19 De allí surge la necesidad de conocer la cultura organizacional cada vez que se considera la implementación de una nueva intervención,20 dado que su conocimiento permite identificar las barreras y los facilitadores del cambio, evaluar su factibilidad y disenar estrategias para promoverlo, sostenerlo, así como para evaluar sus resultados e impactos en los procesos de trabajo y las relaciones dentro de la organización. También permite identificar las fortalezas de esa cultura haciendo posible capitalizarlas a favor de los cambios propuestos.18
La elaboración de un diagnóstico de la cultura organizacional está también en línea con las sugerencias de especialistas en el campo de cambio organizacional. Michie y cols., enfatizan la utilidad de un diagnóstico de este tipo para modelar las intervenciones, explicar las dificultades en la implementación y disenar estrategias para sostener los procesos de cambio.21 El dispositivo de cultura organizacional fue un componente clave de la iniciativa MSCF por dos razones. Primero, porque fue una experiencia inédita que interpeló a los responsables directos de la atención sobre aspectos críticos de su entorno de trabajo. Segundo, porque generó información contextual sobre las barreras y los facilitadores del cambio organizacional y de actitudes y prácticas que la iniciativa MSCF demanda.
Los resultados obtenidos en este estudio muestran que la iniciativa MSCF se encuentra en una etapa temprana de implementación, dado que no todas las prácticas recomendadas están plenamente incorporadas en la práctica cotidiana. Algunas están más aceptadas que otras y las instituciones parecen más permeables ante la introducción de cambios en algunos de los pasos y ejes de la iniciativa que en otros. Esta falta de sincronicidad en la aceptación y adopción de un paquete de nuevas prácticas es esperable, en especial cuando se trata de intervenciones complejas. Fixen y cols., detallan los pasos en los procesos de implementación de un cambio organizacional.22 Este marco referencial ayuda a comprender la "natural"desigual aceptabilidad y adherencia a ciertas prácticas y actitudes. Por ejemplo, algunas, como la promoción de la lactancia materna, muestran un nivel de aceptabilidad y cumplimiento más cercano a los parámetros de MSCF, mientras que otras, como la elección en la posición de parto, están todavía lejos de estar institucionalizadas. No obstante, una de las fortalezas de la iniciativa MSCF es que reconoce la diversidad de contextos en los que los cambios del modelo de atención deben implementarse.
Estos resultados coinciden con los de otros estudios realizados en 2008, que también reportaron un cumplimiento desigual de prácticas recomendadas y observaron barreras organizacionales y actitudinales derivadas de la inercia propia de los "usos y costumbres"institucionales.18,23
El diagnóstico de la cultura organizacional evidenció problemas en varias dimensiones del clima organizacional de las instituciones.
Si bien estos son relativamente conocidos, no contaban con un análisis sistemático, objetivo y participativo. Los problemas detectados permiten concluir que resulta particularmente crítico establecer mejores procedimientos para la coordinación en los equipos de salud y para mejorar la comunicación interna, revisar las modalidades de liderazgo y fortalecer las habilidades para el trabajo en equipo.
Los hallazgos también reafirman que la desigual adherencia a las prácticas es un rasgo central de la implementación de un nuevo modelo de atención, pues los cambios actitudinales y organizacionales que demanda un conjunto de nuevas prácticas son particularmente complejos y también porque cada institución debe enfrentar sus barreras y sacar provecho de sus fortalezas idiosincráticas.
El diagnóstico tiene el potencial de generar una reflexión informada sobre las barreras y los facilitadores que inciden en la implementación de un nuevo modelo de atención, lo que ofrece una oportunidad para que los equipos de salud se miren en su propio "espejo"y generen soluciones como parte de su responsabilidad individual y colectiva para fortalecer las oportunidades del cambio de paradigma. Este diagnóstico produjo información contextualizada sobre el clima institucional y la predisposición y adherencia de los equipos al conjunto de prácticas que la iniciativa propone. Adicionalmente, permitió elaborar una línea de base en cada maternidad, de tal manera que no solo el diagnóstico sirviera para conocer el escenario institucional en el que la iniciativa buscaba implementarse, sino también para que cada maternidad pudiera identificar sus propios obstáculos y fortalezas, estar en mejores condiciones para intervenir sobre ellos y monitorear los cambios. Aún con las limitaciones inherentes a una encuesta autoadministrada (por autopercepción de los sujetos y posibles sesgos de quienes se autoseleccionaron para responder), los resultados obtenidos reflejan un diagnóstico de situación inédito que busca estimular emprendimientos similares a futuro con todavía mayor cobertura.
CONCLUSIONES
El diagnóstico de la cultura organizacional realizado en 29 maternidades de la provincia de Buenos Aires mostró que aún falta consolidar el compromiso de los integrantes de las instituciones para con la iniciativa MSCF. La evaluación positiva del liderazgo no es integral y la comunicación muestra una necesidad de mayor institucionalización de mecanismos para informar. La sobrecarga de trabajo, por un lado, y las fallas de comunicación, por el otro, son percibidas como las más importantes fuentes de conflicto. Conocer la situación real de la cultura organizacional de las instituciones de salud implica el compromiso ético de implementar los cambios necesarios.
Maternidades donde se realizó el diagnóstico de cultura organizacional
En 2011 (entre el 14/7 y el 30/9):
Hospital Interzonal General de Agudos Dr. José Penna - Bahía Blanca Hospital Interzonal General de Agudos San José - Pergamino Hospital Interzonal General de Agudos San Felipe - San Nicolás Hospital Zonal General de Agudos Dr. Enrique Erill - Escobar Hospital Zonal Gobernador Domingo Mercante - José C. Paz Hospital Materno Infantil Comodoro Meisner - Pilar
Hospital Zonal General de Agudos Magdalena Villegas de Martínez - Tigre
Instituto Maternidad Santa Rosa - Vicente López
Hospital Zonal General de Agudos Virgen del Carmen - Zárate
Hospital Zonal General de Agudos Dr. Arturo Onativia - Almirante Brown
Hospital Zonal General de Agudos Evita Pueblo - Berazategui
Hospital Sofía T. de Santamarina - Esteban Echeverría
Hospital Interzonal General de Agudos Evita - Lanús
Hospital Interzonal General de Agudos Vicente López y Planes - General Rodríguez Hospital Zonal General de Agudos Héroes de Malvinas - Merlo Hospital Zonal General de Agudos Dr. Carlos Bocalandro - Tres de Febrero Hospital Zonal Especializado Materno Infantil Argentina Diego - Azul
Hospital Interzonal Especializado de Agudos y Crónicos Dr. Alejandro Korn - Melchor Romero Hospital Zonal de Agudos Simplemente Evita - González Catán
En 2012 (entre el 8/8 y el 3/12):
Hospital Zonal General de Agudos Lucio Meléndez - Almirante Brown Hospital Zonal General de Agudos Alberto Eurnekian - Ezeiza Hospital Interzonal General de Agudos Luisa C. de Gandulfo - Lomas de Zamora Hospital Zonal General de Agudos Dr. Isidoro Iriarte - Quilmes Hospital Zonal General Mariano y Luciano de la Vega - Moreno
Hospital Interzonal Especializado Materno Infantil Don Victorio Tetamanti - Mar del Plata
Hospital Interzonal General de Agudos Dr. Diego Paroissien - La Matanza
Hospital Municipal Dr. Raúl Larcade - San Miguel
Hospital Zonal General de Agudos Mi Pueblo - Florencio Varela
Hospital Interzonal General de Agudos Gral. San Martín - La Plata
Anexo 2.
Encuesta autoadministrada















1. Organización de los Estados Americanos. Comisión Interamericana de Derechos Humanos. Relatoría sobre los Derechos de la Mujer. Acceso a servicios de salud materna desde una perspectiva de derechos humanos. Capítulo II, párrafo 28. [Acceso: 28 de enero de 2015]. Disponible en: http://cidh.org/women/SaludMaterna10Sp/SaludMaternaCap2.sp.htm. [ Links ]
2. Romero M, Ábalos E, Ramos S. La situación de la mortalidad materna en Argentina y el Objetivo de Desarrollo del Milenio 5. Hoja Informativa OSSyR 2013;8: 1-7. [Acceso: 26 de febrero de 2015]. Disponible en: http://www.ossyr.org.ar/pdf/hojas_informativas/hoja_8.pdf.
3. Argentina. Ministerio de Salud de la Nación. Plan para la Reducción de la Mortalidad Materna e Infantil, de las Mujeres y de las Adolescentes. Buenos Aires: Ministerio de Salud, 2009. [Acceso: 26 de febrero de 2015]. Disponible en: http://www.msal.gov.ar/plan-reduccion-mortalidad/pdfs/plan_operativo_reimpresion_junio2010_WEB.pdf. [ Links ]
4. Largura M, González MA, Solana C, Basualdo MN, et al. Maternidad segura y centrada en la familia (MSCF) con enfoque intercultural. Conceptualización e implementación del modelo. 2.da ed. Buenos Aires: UNICEF, 2012. [Acceso: 24 de febrero de 2015]. Disponible en: 5. Medical Research Council. Developing and evaluating complex interventions: new guidance. 2008. [Acceso: 25 de febrero de 2015]. Disponible en http://www.mrc.ac.uk/documents/pdf/complex-interventions-guidance/" target="_blank">http://www. [ Links ]unicef. org/argentina/spanish/MSCF_2ed_web.pdf.
5. Medical Research Council. Developing and evaluating complex interventions: new guidance. 2008. [Acceso: 25 de febrero de 2015]. Disponible en http://www.mrc.ac.uk/documents/pdf/complex-interventions-guidance/.
6. Toca Torres CE, Carrillo Rodríguez. Asuntos teóricos y metodológicos de la cultura organizacional. Civilizar 2009;9(17):117-36. [ Links ]
7. Boan D, Funderburk F. Healthcare Quality Improvement and Organizational Culture. Washington DC: Delmarva Foundation; 2003. [ Links ]
8. UNICEF. Incidencia en Salud de UNICEF, Argentina 20102014. Informes de gestión. Buenos Aires: Fondo de las Naciones Unidas para la Infancia (UNICEF), 2014. [Acceso: 21 de abril de 2015]. Disponible en: http://www.unicef.org/argentina/spanish/SALUD_informeGestioh2010-14.pdf. [ Links ]
9. Lehman WEK, Greener JM, Simpson DD. Assessing Organizational Readiness for Change. J Subst Abuse Treat 2002;22(4):197-209. [ Links ]
10. DEIS. Estadísticas vitales. Información básica, año 2012. Serie 5, número 56. Buenos Aires: Ministerio de salud de la Nación. Diciembre 2013. [Acceso: 9 de junio de 2015]. Disponible en: 11. Ramos S (Directora Ejecutiva, CEDES, Buenos Aires). Conversación con: Ortiz Z (Especialista en Salud, UNICEF Argentina, Buenos Aires). 2015 Jun 5" target="_blank">http://www. [ Links ]bvs.org.ar/pdf/anuario12.pdf
11. Ramos S (Directora Ejecutiva, CEDES, Buenos Aires). Conversación con: Ortiz Z (Especialista en Salud, UNICEF Argentina, Buenos Aires). 2015 Jun 5.
12. Babino J, Volkis J. SIPE, Sistema de Procesamiento de Encuestas (SIPEwin en su versión para Windows). 1986. [Acceso: 25 de febrero de 2015]. Disponible en: http://www.sipered.com. [ Links ]
13. Ábalos E, Ramos S, Romero M, Chapman E. Intervenciones destinadas a reducir la mortalidad materna. Hoja Informativa OSSyR 2010;2:1-15. [Acceso: 24 de febrero de 2015]. Disponible en: http://www.ossyr.org.ar/pdf/hojas_informativas/hoja_2.pdf.
14. Argentina. Ministerio de la Nación. Ley Nacional 25959. Salud pública. Obligaciones de las obras sociales y medicina prepaga. Sancionada el 5 de agosto de 2004. [Acceso: 24 de febrero de 2015]. Disponible en: http://www. infojus.gob.ar/25929-nacional-salud-publica-obligaciones-obras-sociales-medicina-prepaga-lns0004890-2004-08-25/123456789-0abc-defg-g09-84000scanyel. [ Links ]
15. Argentina. Ministerio de la Nación. Ley Nacional 26529. Derechos del paciente, historia clínica y consentimiento informado. Sancionada el 21 de octubre de 2009. [Acceso: 24 de febrero de 2015]. Disponible en: http://www. infojus.gob.ar/26529-nacional-derechos-paciente-historia-clinica-consentimiento-informado-lns0005549-2009-10-21/123456789-0abc-defg-g94-55000scanyel. [ Links ]
16. UNICEF. Ley de parto respetado en la República Argentina. Buenos Aires, 2013. [Acceso: 24 de febrero de 2015]. [Disponible en: http://www.unicef.org/argentina/spanish/Diagnostico_Ley_parto_respetado.pdf. [ Links ]
17. Canevari Bledel C. Cuerpos enajenados. Experiencias de mujeres en una maternidad pública. Santiago del Estero: Barco Edita: Facultad de Humanidades, Ciencias Sociales y Salud y UNSE, 2011. [Acceso: 21 de abril de 2015]. Disponible en: http://www.clacso.org.ar/libreria_cm/archivos/pdf_28.pdf. [ Links ]
18. Uriburu G, Mercer R, Romero M, Zamberlin N, Herrero B. El modelo de maternidad centrada en la familia. Experiencia del Hospital Materno Infantil Ramón Sardá. Estudio de buenas prácticas. Buenos Aires: Organización Panamericana de la Salud, 2008. [Acceso: 24 de febrero de 2015]. Disponible en: http://publicaciones.ops.org.ar/publicaciones/pubOPS_ARG/pub63.pdf. [ Links ]
19. Scott T, Mannion R, Davies HTO, Marshall MN. Implementing Culture Change in Health Care: Theory and Practice. Int J Qual Health Care 2003;15(2):111-8. [ Links ]
20. Guldbrandsson K.FromNews to Everyday Use: The Difficult Art of Implementation. Ostersund: Swedish National Institute of Public Health, 2008:09. [Acceso: 24 de junio de 2015]. Disponible en: http://www.who.int/management/district/services/FromNewstoEverydayUse.pdf. [ Links ]
21. Michie S, Johnston M, Francis J, Hardeman W, Eccles M. From theory to intervention: mapping theoretically derived behavioural determinants to behaviour change techniques. Appl Psychol 2008;57(4):660-80. [ Links ]
22. Fixen DL, Naoom SF, Blasé KA, Friedman RM, Wallace F. Implementation Research: A Synthesis of the Literature. Tampa, FL: University of South Florida, 2005. [Acceso: 24 de febrero de 2015]. Disponible en: http://nirn.fpg. unc.edu/sites/nirn.fpg.unc.edu/files/resources/NIRN-MonographFull-01-2005.pdf. [ Links ]
23. Cantero A, Fiuri L, Furfaro K, Jankovic MP, et al. Acompanamiento en sala de partos: regla o excepción. Rev Hosp Mat Inf Ramón Sardá 2010;29(3):108-12. [ Links ]














