Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos argentinos de pediatría
versión impresa ISSN 0325-0075
Arch. argent. pediatr. vol.113 no.6 Buenos Aires dic. 2015
http://dx.doi.org/10.5546/aap.2015.558
ACTUALIZACIÓN
http://dx.doi.org/10.5546/aap.2015.558
Prevención del maltrato infantil: función del pediatra. 1ra parte: Aspectos generales, evidencia, factores de riesgo, factores protectores y desencadenantes
Child maltreatment prevention: the pediatrician's function. Part 1: Overview, evidence, risk factors, protective factors and triggers
Dr. Juan P. Mouescaa
a. Unidad de Violencia Familiar. Hospital de Niños Pedro de Elizalde. Ciudad Autónoma de Buenos Aires.
Correspondencia: Dr. Juan P. Mouesca: doctormou@gmail.com
Financiamiento: inguno.
Conflicto de intereses: Ninguno que declarar.
Recibido: 9-6-2015
Aceptado: 11-6-2015
RESUMEN
El maltrato infantil es un problema frecuente y grave. Deja secuelas a corto y largo plazo, y afecta la salud futura de la persona y su descendencia. Se describen ejemplos de prevención primaria, secundaria, terciaria y cuaternaria dirigidos a la prevención del maltrato infantil. Se detallan las recomendaciones basadas en la evidencia para la prevención del maltrato infantil y ejemplos de investigaciones con eficacia comprobada en prevención. Se describen los factores de riesgo, de protección y los desencadenantes del maltrato infantil y sus relaciones.
Palabras clave: Maltrato a los niños; Abuso de niños; Prevención; Pediatría; Medicina basada en evidencia.
ABSTRACT
Child maltreatment is a common and serious problem. It harms children in the short and long term, affecting their future health and their offspring. Primary, secondary, tertiary and quaternary preventing interventions target on child abuse are described. Evidence-based recommendations on child abuse prevention and examples of researches with proven efficacy are detailed. Risk factors, protective factors and triggers of child abuse and their relationships are described.
Key words: Child maltreatment; Child abuse; Prevention; Pediatrics; Evidence-based medicine.
Para el pediatra hay una continuidad del desarrollo del individuo; este desarrollo comienza con la concepción, prosigue a través de la infancia y a principios de la ninez, y conduce a la edad adulta; en este proceso, el niño es padre del hombre. (...) Lo que aquí me interesa es el reverso de esta afirmación, es decir, que los cimientos de la salud adulta se colocan en todas las fases de la infancia y de la ninez.
Donald Winnicott (1896-1971)
El maltrato infantil es un problema grave y frecuente
Según la Sociedad Internacional para la Prevención del Maltrato y la Negligencia Infantil (International Society for the Prevention of Child Abuse and Neglect; ISPCAN, por sus siglas en inglés), se define maltrato infantil a toda acción u omisión que lesione o pueda lesionar potencialmente al niño e interfiera en su desarrollo psicofísico, emocional y social. Incluye la negligencia, el abuso físico, sexual y emocional, las enfermedades inventadas o inducidas por los cuidadores y cualquier tipo de explotación.1 A los efectos de este artículo, nos referiremos a todas estas formas con el nombre genérico de maltrato infantil.
El maltrato infantil es un problema que afecta a muchos niños y adolescentes, produce morbilidad, mortalidad y secuelas a corto y largo plazo. En Argentina, en cuanto a la mortalidad, las causas externas (agresiones, suicidios y lesiones no intencionales) son la primera causa en los grupos etarios de 1 a 24 años.2 Muertes provocadas por maltrato también están dentro de otras categorías, como eventos de intención no determinada, muerte súbita, accidentes no especificados y en otras causas externas de traumatismos accidentales. Un tercio de los menores de un año fallecidos por enfermedad respiratoria se deben a neumonitis por aspiración de sólidos y líquidos,
que podría deberse a negligencia o maltrato.3 En EE.UU., en 2011, se confirmó que 680 000 niños aproximadamente habían sido víctimas de maltrato.4 La mayoría sufrió negligencia (78%), y siguió en frecuencia el maltrato físico (18%) y el abuso sexual (9%). Muchos niños sufrieron más de un tipo de maltrato. Se calcula que 1570 niños murieron por maltrato ese año (2,1 por 100 000 niños). Las tasas de maltrato son similares para niños y ninas, pero la edad es un factor de riesgo importante. A menor edad, mayor riesgo de ser víctima de maltrato. En 2011, casi la mitad (el 47%) de todas las víctimas de maltrato eran menores de 5 años y los menores de un año tenían la mayor tasa de víctimas de maltrato (21,2/1000 niños). Este grupo etario también tenía la mayor tasa de mortalidad: en 2011, el 81,6% de los niños que murieron por maltrato eran menores de 4 años y muchos (42,2%), menores de 1 año.4 Los perpetradores del maltrato son, generalmente, los familiares (77%) y los conocidos (23%). Es raro que los extranos sean los causantes (2%).5
El número de niños que son reportados de manera oficial por los sistemas de protección infantil es sustancialmente menor que el número total de niños que sufren maltrato. En EE. UU., uno de cada diez niños experimentó alguna forma de maltrato en el último año.6 Las tasas de exposición al maltrato aumentan en la medida en que los niños crecen. Esto podría deberse a una menor consulta en los niños mayores.7
El maltrato infantil no es una forma aislada de violencia.8 El maltrato infantil producido por adultos dentro de la familia está asociado a la violencia conyugal en el hogar.1 Los chicos maltratados están en mayor riesgo de convertirse ellos mismos, cuando sean adultos, tanto en víctimas como en perpetradores de múltiples tipos de violencia, que incluyen suicidio, violencia sexual, violencia juvenil, violencia conyugal y maltrato infantil. Los mismos tipos de factores de riesgo, como abuso de alcohol, exclusión y aislación social de la familia, desempleo y bajo nivel económico, subyacen en diferentes tipos de violencia. Las estrategias que se dirijan a factores de riesgo compartidos tienen el potencial de poder prevenir diferentes tipos de violencia.1 La tendencia actual en prevención del maltrato es pasar de la protección específica contra alguna forma de violencia hacia una protección que incluya la promoción integral de la persona y su ambiente.8,9
Las consecuencias del maltrato infantil afectan toda la vida
Por muchos años, se hizo hincapié en las lesiones, la invalidez, el menor logro académico y los problemas emocionales. Las nuevas técnicas de imágenes funcionales del cerebro muestran que el daño provocado por el maltrato afecta el desarrollo cerebral. Esto se traduce en alteraciones estructurales y funcionales del cerebro y, en casos extremos, en un cerebro más chico.5,10 También se suman los hallazgos epidemiológicos. El estudio de experiencias adversas de la infancia (Adverse Childhood Experiences; ACE, por sus siglas en inglés) muestra que, a mayor número de episodios adversos en la infancia (disfunción familiar, maltrato físico, falta de cuidado, etc.), mayor es el riesgo de padecer ataques de pánico, afecto depresivo, ansiedad, alucinaciones, intentos de suicidio, uso de alcohol, drogas y tabaquismo, inicio temprano de relaciones sexuales, embarazo adolescente, embarazo no deseado, promiscuidad, obesidad, dificultad para recordar períodos de la infancia, dificultad para controlar el enojo y mayor riesgo de ejercer violencia conyugal.11,12 Además del impacto emocional, este estudio también encontró que aumentaban las enfermedades autoinmunes, la enfermedad pulmonar obstructiva crónica, el cáncer de pulmón, la enfermedad hepática, las infecciones de trasmisión sexual, la muerte fetal y la cardiopatía isquémica. Un individuo con siete experiencias adversas tiene diez veces más riesgo de tener una enfermedad cardíaca.11 La continuación de este estudio muestra que el trauma temprano se asocia a una esperanza de vida más corta. Las personas con seis o más experiencias adversas en la infancia morían, en promedio, cerca de veinte años antes que aquellos sin ninguna de estas experiencias.13 Aunque no es posible determinar el lapso entre las experiencias adversas en la infancia y la aparición del daño en la adultez, ni cuáles serán estos danos, lo que el ACE revela modificará las estrategias de prevención a futuro, ya que intervenir en las etapas tempranas puede producir mayores efectos que intentar modificar los comportamientos relacionados con la salud o mejorar el acceso a su cuidado en la adultez.14
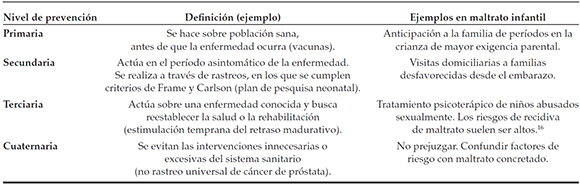
Los tipos de prevención en maltrato infantil
La prevención del maltrato infantil toma de la epidemiología los niveles de prevención (Tabla 1).15 Últimamente, se habla de prevención cuaternaria.17 Esta intenta evitar las intervenciones innecesarias o excesivas del sistema sanitario. Por ejemplo, se propone no hacer un rastreo universal de cáncer de próstata, ya que aumenta el número de pacientes con cáncer, pero no cambia su mortalidad.18 La relación entre factores de riesgo y la ocurrencia de maltrato no son lineales. Hay familias con factores de riesgo que no maltratan y familias en las que no se detectan factores de riesgo y, sin embargo, se confirman situaciones de maltrato. Hacer prevención cuaternaria es no prejuzgar y rotular erróneamente a los cuidadores como potenciales maltratadores. La prevención del maltrato infantil también se puede clasificar por el nivel de intervención (individual, relacional y comunitario), por la etapa de desarrollo (infancia, ninez, adolescencia y adultez)1 o por la población a la que se dirige (universal o dirigida).19,20
Tabla 1. Niveles de prevención y maltrato infantil
La evidencia científica en la prevención del maltrato infantil
En la actualidad, se evalúa la evidencia científica para tomar las medidas preventivas más eficaces.1,21 Hay cada vez más consenso sobre la relación causal entre episodios adversos en la infancia y la aparición de patologías en la adultez y la consecuente muerte prematura,12-14 pero hay pocos trabajos científicos para responder qué intervenciones son mejores para prevenirlos.22 No se puede inferir que la disminución de factores de riesgo evitará que se produzca el maltrato infantil. Habrá que demostrar que esa reducción se asocia a menores tasas de maltrato infantil con mediciones directas (mortalidad por maltrato, etc.) o mediciones aproximadas (hospitalizaciones por lesiones, etc.). Justamente, esta es una de las dificultades más frecuentes que enfrentan los artículos científicos de prevención del maltrato infantil. Muchas veces, demuestran una disminución de factores de riesgo (menos uso abusivo de alcohol, etc.) o un aumento de factores protectores (mayor conocimiento sobre desarrollo infantil, etc.), pero no de mediciones directas de reducción del maltrato.22 Estas son más difíciles de obtener, aun en los países con más recursos.1,23
Se recomienda hacer un rastreo de violencia conyugal en mujeres de edad fértil.24,25 En cambio, la mayoría de las organizaciones no recomiendan el rastreo universal de maltrato si no hay síntomas o signos de sospecha, pero indican a los profesionales estar alertas a sus indicadores.4,19,20,26,27 En la mayoría de los países, la detección de signos de sospecha de maltrato infantil tiene implicancias legales y exigen al médico o profesional que atiende a niños alguna forma de reporte o denuncia.1,27
La Organización Mundial de la Salud (OMS) recomienda a los países hacer prevención del maltrato y no tiene duda de que hay evidencia suficiente de que la prevención reduce el maltrato infantil.1 Sin embargo, existen discrepancias entre las diferentes organizaciones respecto a las maneras específicas de hacer prevención. En EE.UU., el país que más investigaciones hace sobre prevención del maltrato,22 la Academia Americana de Médicos de Familia y la Fuerza de Tarea Estadounidense de Servicios Preventivos concluyeron que la evidencia actual es insuficiente para evaluar el riesgo-beneficio de la prevención del maltrato en la atención primaria.4,28 En cambio, en Canadá, se recomienda la visita domiciliaria por enfermeras para familias desfavorecidas (madres primerizas, de bajo nivel socioeconómico, familias uniparentales o padres adolescentes) desde el período prenatal.26
Respecto a la prevención de abuso sexual, los programas de educación escolar mejoran los conocimientos y las conductas protectoras.22,29
La limitación de estos estudios es que no se determinó la eficacia para reducir la incidencia de abuso sexual infantil o la mayor denuncia.19,22 Esta duda es válida porque la inmensa mayoría de los casos de abuso sexual infantil son intrafamiliares y tener conocimiento de lo impropio de los actos no necesariamente se asocia a poder denunciarlo.
Sin hacer un análisis exhaustivo de los artículos publicados sobre prevención del maltrato, se describen algunos, a modo de ejemplo, teniendo en cuenta los que han demostrado mayor eficacia y seguimiento a mayor plazo (Tabla 2).
Tabla 2. Ejemplos de programas de prevención del maltrato infantil y su eficacia

Factores que ponen a los niños en riesgo de maltrato
Usando un modelo ecológico, ciertas características del niño, de la familia y del ambiente (comunidad y sociedad) pueden combinarse e interrelacionarse para incrementar el riesgo de que un niño sufra maltrato.20
En el niño, cualquier característica que tenga que lo haga más difícil de cuidar o lo haga diferente de las expectativas de los padres lo predispone a sufrir maltrato. Un niño con temperamento demandante puede ser un gran desafío. Los niños con problemas físicos, emocionales, conductuales o del desarrollo tienen mayor riesgo de sufrir maltrato.20
Los niños con enfermedades crónicas requieren de cuidados suplementarios (más consultas, medicación costosa, etc.), comparados con niños sanos de la misma edad. Las familias cuentan con recursos de tiempo, económicos y emocionales limitados. El balance entre los recursos y las demandas aumentadas puede dar, por momentos, saldo negativo. Ejemplos de consultas por negligencia son los niños con diabetes (especialmente, adolescentes, en transición al autocuidado), los lactantes con enfermedades pulmonares crónicas (requerimiento de oxígeno, múltiples internaciones, dependientes del crecimiento para su futuro), los niños con mielomeningocele (requieren un equipo interdisciplinario en centros de alta complejidad, tienen problemas ortopédicos y nefrourológicos, difícilmente aceptados), los niños con infección por VIH (estigma social, duelo por fallecidos por SIDA, difícil adherencia al tratamiento) y los niños con enfermedades sin posibilidades de cura o con pronóstico reservado, como las oncológicas, reumatológicas, inflamatorias intestinales, celiaquía, fibrosis quística, etc.
Los niños con discapacidad tienen entre tres y cuatro veces más riesgo de ser maltratados si se los compara con los niños sin discapacidad.42 Algunas características de los niños con discapacidad los hace más vulnerables al maltrato. Los discapacitados con problemas en la comunicación tienen más dificultades para denunciar estas experiencias.42 Los niños muy dependientes del cuidado, como los niños con encefalopatía crónica no evolutiva, pueden generar sentimientos ambivalentes y resentimiento.20 Los niños con discapacidad mental pueden estar acostumbrados a obedecer a los cuidadores y pueden tener más dificultades para distinguir los límites de un toqueteo inadecuado y para revelar un abuso. Los niños y ninas con discapacidad intelectual tienen 4,6 veces más probabilidad de ser víctimas de abuso sexual que sus companeros no discapacitados.20 Los niños con discapacidad que viven en instituciones padecen un riesgo aun mayor de sufrir violencia y maltrato.20
En ocasiones, en el afán de lograr el mayor desarrollo posible o por las dificultades para aceptar la discapacidad, los padres realizan tratamientos y rehabilitaciones innecesarios. Este sobretratamiento es una forma de maltrato. Es función pediátrica orientar para que quede tiempo para el ocio y para que el reparto de atención no deje a los otros miembros desprotegidos.
Los niños prematuros pueden tener mayor riesgo de ser maltratados.20 El riesgo de vida inminente y la separación temprana y prolongada de sus padres generan dificultad para establecer un vínculo entre los cuidadores y el o los niños. En ocasiones, los niños prematuros no quedan con secuelas, pero los padres siguen viéndolos como niños muy frágiles e impiden su desarrollo adecuado. En casos extremos, se convierte en una forma de maltrato llamada síndrome del niño vulnerable.43,44
Entre los factores que pueden disminuir la habilidad de los padres para la parentalidad, están la baja autoestima, el pobre control de los impulsos, que incluye la tendencia a castigar a los hijos en respuesta a las dificultades, el abuso de sustancias y el alcoholismo. El hecho de que el padre o la madre sean menores de edad se asocia a un mayor riesgo de maltrato.20 Incluso, los raros casos de infanticidio (8/100000 nacimientos) se asocian fuertemente a madres adolescentes, sin estudios, que no hicieron controles prenatales y que tienen más de un hijo.45,46 Convivir con un hombre no relacionado biológicamente en un hogar sostenido por una mujer es un factor de riesgo para el maltrato físico fatal.20,45
Los padres que sufren una enfermedad mental, incluida la depresión y, especialmente, la depresión posparto, pueden afectar el desarrollo evolutivo de sus hijos y ponerlos en riesgo de recibir maltrato.47 La depresión es un problema importante tanto si la padece la madre como el padre.47 Otro trastorno mental asociado al maltrato en los hijos es el trastorno límite de la personalidad.
Los padres que tienen una visión negativa de sí mismos y de sus hijos tienen un mayor riesgo de maltratarlos.48 Los conocimientos sobre desarrollo infantil de los padres varían ampliamente. Los padres que maltratan a sus hijos suelen tener una expectativa inapropiada de lo que madurativamente un niño puede hacer y pueden tener una percepción equivocada de los comportamientos normales. Por ejemplo, interpretar que, durante el aprendizaje de control esfinteriano, su hijo se orina a propósito porque por momentos puede controlar.
Los padres que maltratan tienen un estilo de crianza más estricto, basado en castigos. Cuando sus hijos se portan bien, rara vez, los elogian, comparados con los chicos del grupo control.49 En nuestra experiencia, en los casos de maltrato físico, el estilo de crianza suele ser más bien caótico y el maltrato surge de un intento de ordenar las cosas violentamente o de un exabrupto. Los padres que sufrieron maltrato o negligencia cuando eran niños pueden repetir el estilo de parentalidad que aprendieron, aunque no hay evidencia de que invariablemente deba ser así.50
Hay factores ambientales que pueden aumentar el riesgo de maltrato,20,38,51 como los padres con poca red social de contención (desarraigados, sin familia extensa, etc.). Cuando un adulto vive aislado, pierde la posibilidad de comparación de su hijo con otros niños, de tener modelos para el rol parental y de recursos económicos y emocionales para sí mismo y sus hijos. La pobreza, el desempleo, el nivel bajo de educación materna y los hijos criados por un solo padre son factores de riesgo asociados a maltrato físico infantil.20 Los chicos que viven con un adulto víctima de violencia conyugal sufren una forma de maltrato denominada testigo de violencia. Además de estar afectados en las áreas emocionales, cognitivas y conductuales, están en mayor riesgo de sufrir maltrato físico (Tabla 3).20
Tabla 3. Factores de riesgo de maltrato infantil

Factores que protegen a los niños del riesgo de maltrato
El pediatra suele estar más entrenado para detectar defectos y errores. Sin embargo, una aproximación a la familia que valore sus aspectos positivos genera un mejor vínculo con los profesionales y una mejor receptividad de las intervenciones que fuesen necesarias. El pediatra debe considerar las fortalezas o factores protectores que tienen la comunidad, la familia y el niño.52,53
Hay menos investigación sobre factores protectores y se conoce menos su funcionamiento; sin embargo, la tendencia actual en estrategias de prevención del maltrato infantil es promocionar mejorías en las relaciones entre los niños y sus cuidadores (Tabla 4).1,7,22,52,53
Tabla 4. Factores de protección de maltrato infantil

Situaciones desencadenantes de maltrato
Las situaciones de estrés suelen ser desencadenantes de situaciones abusivas o negligentes.20 A su vez, el maltrato físico, emocional, la negligencia y ser testigos de violencia causan estrés en los niños.54 Es importante distinguir entre la gravedad del estresor y el impacto en el niño.55 La gravedad del estresor está determinada por su intensidad, duración, carácter súbito, frecuencia, imposibilidad de predecir su recurrencia y simultaneidad con otros estresores. Los adultos pueden amortiguar el efecto del estresor y ayudar al niño a manejarlo. La reacción del ambiente puede disminuir o multiplicar el impacto. En general, a menor edad, mayor es su impacto. En el menor de 1 año, un estresor es crónico si actúa más de un mes; en cambio, para un niño de 3 años, es aquel que dura más de tres.55 Posibles estrategias de apoyo son buscar soluciones mediante información, acciones directas sobre el acontecimiento, pedir ayuda, inhibición de acciones no meditadas, elaboración de lo sucedido dándole una interpretación adecuada y una significación realista.54
Los seres humanos experimentan estrés desde la vida intrauterina.56 Cierta cantidad de estrés es normal, necesario para sobrevivir y ayuda a los niños a desarrollar habilidades para poder enfrentar situaciones nuevas y potencialmente amenazantes.5,54 Se han descrito tres tipos de estrés (Tabla 5).57 Conocer que existen grados de estrés tolerables y grados tóxicos puede ayudar, por ejemplo, a elegir los momentos más adecuados para realizar procedimientos quirúrgicos necesarios.
Tabla 5. Tipos de estrés y consecuencias

Resumiendo, los factores de riesgo del niño, de los padres y del ambiente pueden interactuar y potenciarse, lo que incrementa la vulnerabilidad de los niños a sufrir maltrato. Un factor de riesgo puede implicar múltiples vulnerabilidades (la pobreza) o que estas se prolonguen (dificultades vinculares).58 El maltrato infantil es más frecuente cuando los factores de riesgo son mayores que los factores protectores y cuando las situaciones de estrés, que actúan como desencadenantes, superan los sostenes y la capacidad de procesar esas situaciones. La mayoría de las veces, no es un único factor el que determina que los cuidadores se vean sobrepasados, sino una combinación de factores y estresores que precipita una situación abusiva.
El presente artículo continuará en próximo número de Archivos Argentinos de Pediatría.*
Agradecimiento
Agradezco a los Dres. Norberto Garrote y Javier Indart de Arza por el apoyo y la motivación en la redacción de este manuscrito.
1. Butchart A, Phinney Harvey A. Preventing child maltreatment: a guide to taking action and generating evidence. World Health Organization and International Society for prevention of child abuse and neglect. Geneva: WHO Press, 2006. [Acceso: 30 de junio de 2015]. Disponible en: http://whqlibdoc.who.int/publications/2006/9241594365_eng.pdf. [ Links ]
2. Dirección de Estadística e Información de Salud. Estadísticas vitales. Información básica. año 2011. Ministerio de Salud de la Nación. Buenos Aires, 2012;5(55). [Acceso: 8 de junio de 2015]. Disponible en: www.deis.gov.ar/Publicaciones/Archivos/Serie5Nro55.pdf.
3. Sociedad Argentina de Pediatría (SAP), Fondo de las Naciones Unidas para la Infancia (UNICEF). Salud materna-infanto-juvenil en cifras 2013. [Acceso: 7 de mayo de 2015]. Disponible en: http://www.sap.org.ar/docs/profesionales/SapUnicef2013.pdf. [ Links ]
4. Moyer VA, US Preventive Services Task Force. Primary care interventions to prevent child maltreatment: U. S. preventive services task force recommendation statement. Ann Intern Med 2013;159(4):289-95. [ Links ]
5. Middlebrookks JS, Audage NC. The effects of childhood stress on health across the lifespan. Atlanta: Centers for Disease Control and Prevention, 2008. [Acceso: 30 de junio de 2015]. Disponible en: http://www.bvs.is/files/file703.pdf. [ Links ]
6. Finkelhor D, Turner H, Ormrod R, Hamby SL. Violence, abuse, and crime exposure in a national sample of children and youth. Pediatrics 2009;124(5):1411-23. [ Links ]
7. Zimmerman F, Mercy JA. A better start. Child maltreatment prevention as a public health priority. Zero to three 2010;may:4-10. [ Links ]
8. World Health Organization. World Report on Violence and Health: Summary. Ginebra, 2002. [Acceso: 30 de junio de 2015]. Disponible en: http://www.who.int/violence_ injury_prevention/violence/world_report/en/summary_ en.pdf. [ Links ]
9. Bennet S. Conferencia: Análisis en perspectiva del maltrato infantil. Abordaje de la protección desde los derechos. Buenos Aires: Htal. de Niños R. Gutiérrez, 7 de octubre de 2013. [ Links ]
10. McEwen BS. Physiology and neurobiology of stress and adaptation: central role of the brain. Physiol Rev 2007;87(3):873-904. [ Links ]
11. Felitti VJ, Anda RF, Nordenberg D, Williamson DF, et al. Relationship of childhood abuse and household dysfuntion to many of the leading causes of death in adults. The adverse childhood experiences (ACE) study. Am J Prev Med 1998;14(4):245-58. [ Links ]
12. Anda RF, Felliti VJ, Brenner JD, Walker JD, et al. The enduring effects of abuse and related adverse experiences in childhood. A convergence of evidence from neurobiology and epidemiology. Eur Arch Psychiatry Clin Neurosci 2006;256(3):174-86. [ Links ]
13. Brown DW, Anda RF, Tiemeier H, Felitti VJ, et al. Adverse childhood experiences and the risk of premature mortality. Am J Prev Med 2009;37(5):389-96. [ Links ]
14. Shonkoff JP, Boyce WT, McEwen BS. Neuroscience, molecular biology and the childhood roots of health disparities. Building a new framework for health promotion and disease prevention. JAMA 2009;301(21):2252-9. [ Links ]
15. Muir Gray JA, Fowler G. Fundamentos de medicina preventiva. Madrid: Díaz de Santos; 1990. [ Links ]
16. Jonson-Reid M, Kohl PL, Drake B. Child and adult outcomes of chronic child maltreatment. Pediatrics 2012;129(5):839-45. [ Links ]
17. Kopitowski KS. Prevención cuaternaria: se pueden y se deben limitar los danos por la actividad sanitaria. Rev Hosp Ital B Aires 2013;33(3):90-5. [ Links ]
18. Rubinstein E. Los nuevos enfermos: Ventajas y desventajas de la medicina preventiva. Buenos Aires: Del Hospital ediciones; 2009. [ Links ]
19. MacMillan HL, Canadian Task Force on Preventive Health Care. Preventive health Care, 2000 update: prevention of child maltreatment. CMAJ 2000;163(11):1451-8. [ Links ]
20. Flaherty EG, Stirling J Jr; American Academy of Pediatrics. Committee on Child Abuse and Neglect. Clinical report -The pediatrician's role in child maltreatment prevention. Pediatrics 2010;126(4):833-41. [ Links ]
21. Wessels I, Mikton C, Ward C, Klibane T, et al. Preventing violence: evaluating outcomes of parenting programmes. Geneve: Word Health Organization; 2013. [ Links ]
22. Mikton C, Butchart A. Child maltreatment prevention: a systematic review of reviews. Bull World Health Organ 2009;87(5):353-61. [ Links ]
23. Centers for Disease Control and Prevention. Preventing Child Maltreatment through the promotion of safe, stable, and nurturing relationships between children and caregivers. Strategic directions for child maltreatment. 2008. [Acceso: 14 de mayo de 2015]. Disponible en: http://www. cdc.gov/violenceprevention/pdf/cm_strategic_direction--long-a.pdf. [ Links ]
24. U.S. Preventive Services Task Force. Intimate Partner Violence and Abuse of Elderly and Vulnerable Adults: Screening. 2013. [Acceso: 14 de mayo de 2015]. Disponible en: http://www.uspreventiveservicestaskforce.org/uspstf/uspsipv.htmLinks ] Helvetica, sans-serif">.
25. Family Violence Prevention Fund. National Consensus Guidelines. On identifying and responding to domestic violence victimization in health care settings. San Francisco, 2004. [Acceso: 14 de mayo de 2015]. Disponible en: http://www.futureswithoutviolence.org/userfiles/file/Consensus.pdf. [ Links ]
26. Canadian Task Force on Preventive Health Care. Prevention of child maltreatment. Posted on September 2012. [Acceso: 14 de mayo de 2015]. Disponible en: http://canadiantaskforce.ca/ctfphc-guidelines/2000-prevention-of-child-maltreatment//. [ Links ]
27. Selph SS, Bougatsos C, Blazina I, Nelson HD. Behavioral Interventions and Counseling to Prevent Child Abuse and Neglect: A Systematic Review to Update the U.S. Preventive Services Task Force Recommendation. Ann Intern Med 2013;158(3):179-90. [ Links ]
28. American Academy of Family Physician. Primary Care Interventions to Prevent Child Maltreatment. 2013. [Acceso: 14 de mayo de 2015]. Disponible en: http://www.aafp. org/patient-care/clinical-recommendations/all/child-maltreatment-prevention.html. [ Links ]
29. Walsh K. Zwi K, Woolfenden S, Shlonsky A. Scholl-based education programmes for the prevention of child sexual abuse. Cochrane Database of systematic reviews. The Cochrane Library, Issue 1; 2009.
30. Dias MS, Smith K, DeGuehery, Mazur P, et al. Preventing abusive head trauma among infants and young children: a hospital-based, parent education program. Pediatrics 2005;115(4);e470-7. [ Links ]
31. Barr RG, Rivara FP, Barr M, Cummings P, et al. Effectiveness of educational materials designed to change knowledge and behaviors regarding crying and shaken-baby syndrome in mothers of newborns: A randomized, controlled trial. Pediatrics 2009;123(3):972-80. [ Links ]
32. Mouesca JP. La estimulación temprana en la infancia fue eficaz para mejorar logros educativos y reducir los comportamientos violentos. Evid Act Pract Ambul 2011;14(4):128-9. [ Links ]
33. Grantham-McGregor SM, Powell CA, Walker SP, Himes JH. Nutritional supplementation, psychosocial stimulation and mental development of stunted children: the Jamaican Study. Lancet 1991;338(8758):1-5. [ Links ]
34. Reynolds AJ, Robertson DL. School-based early intervention and later child maltreatment in the Chicago Longitudinal Study. Child Dev 2003;74(1):3-26. [ Links ]
35. Dubowitz H, Feigelman S, Lane W, Kim J. Pediatric primary care to help prevent child maltreatment: The safe environment for every kid (SEEK) model. Pediatrics 2009;123(3):858-64. [ Links ]
36. Olds DL, Eckenrode J, Henderson CR Jr, Kitzman H, et al. Long-term effects of home visitation on maternal life course and abuse and neglect: fifteen-years follow-up of a randomized trial. JAMA 2009;278(8):637-43. [ Links ]
37. Guide to Community Preventive Services. Early childhood home visitation to prevent violence. Centers for Disease Control and Prevention. Atlanta, 2010. [Acceso: 30 de junio de 2015]. Disponible en: http://www.thecommunityguide. org/violence/home/homevisitation.html. [ Links ]
38. Lane WG. Prevention of child maltreatment. Pediatr Clin North Am 2014;61(5):873-88. [ Links ]
39. Sanders MR, Cann W, Markie-Dadds C. The Triple P-Positive Parenting Program: a universal population-level approach to the prevention of child abuse. Child Abuse Rev 2003;12(3):155-71. [ Links ]
40. Mouesca JP. Comunicación personal con: Puga F. (de Triple P, Chile). 2013 Dic 6. [ Links ]
41. Prinz RJ, Sander MR, Shapiro CJ, Whitaker DJ, Lutzker JR. Population-based prevention of child maltreatment: The U.S. Triple P system population trial. Prev Sci 2009;10(1):1-12. [ Links ]
42. Jones L, Bellis MA, Word S, Hughes K, et al. Enfoque: Violencia contra los niños y ninas con discapacidad. En El Estado Mundial de la Infancia 2013: Niños y ninas con discapacidad. UNICEF; 2013.Págs.44-7. [ Links ]
43. Pearson SR, Boyce WT. Consultation with the Specialist: The Vulnerable Child Syndrome. Pediatr Rev 2004;25(10);345-9. [ Links ]
44. Kokotos F. The Vulnerable Child Syndrome. Pediatr Rev 2009;30(5);193-4. [ Links ]
45. Friedman SH, Friedman JB. Parents who kill their children. Pediatr Rev 2010;31(2):e10-6. [ Links ]
46. Overpeck MD, Brenner RA, Trumble AC, Trifiletti LB, Berendes HW. Risk factors for infant homicide in the United States. N Engl J Med 1998;339(17):1211-6. [ Links ]
47. Center on the Developing Child. Young children development in an environment of relationships. Working Paper Nro.1. [Acceso: 12 de mayo de 2015]. Disponible en: http://developingchild.harvard.edu/index.php/resources/reports_and_working_papers/working_papers/wp1/. [ Links ]
48. PaulsonJ, Dauber S, Leiferman JA. Individual and combined effects of postpartum depression in mothers and fathers on parenting behavior. Pediatrics 2006;118(2):659-68. [ Links ]
49. Oates RK, Davis AA, Ryan MG. Predictive factors for child abuse. Aust Paediatr J 1980;16(4):239-43. [ Links ]
50. Center on the Developing Child. Children's Emotional Development Is Built into the Architecture of Their Brains. Working Paper Nro.2. [Acceso: 9 de junio de 2015]. Disponible en: http://developingchild.harvard.edu/index.php/resources/reports_and_working_papers/working_papers/wp2/. [ Links ]
51. Dubowitz H. Preventing child neglect and physical abuse: A role for pediatricians. Pediatr Rev 2002;23(6):191-6. [ Links ]
52. Center for the Study of Social Policy's. Strengthening families, a protective factors framework. [Acceso: 14 de mayo de 2015]. Disponible en: http://www.cssp.org/reform/strengtheningfamilies. [ Links ]
53. Horton C. Protective factors literature review: Early care and education programs and the prevention of child abuse and neglect. Washington: Center for the Study of Social Policy, 2003. [Acceso: 30 de junio de 2015]. Disponible en: http://www.cssp.org/reform/strengthening-families/resources/body/LiteratureReview.pdf. [ Links ]
54. Oliver M. Estrés en la infancia. Prevención e intervención en pediatría. Sociedad Argentina de Pediatría. Buenos Aires: Fundasap; 2009. [ Links ]
55. National Center for Clinical Infant programs. Clasificación Diagnóstica 0 a 3. Buenos Aires: Paidós; 1998. [ Links ]
56. Zorrilla Zubilete MA. Efectos del estrés materno sobre el desarrollo de los infantes. En: Brió MA, ed. Psicofarmacología y neurociencia en pediatría. Buenos Aires: Sciens; 2007. Págs.100-7. [ Links ]
57. National Scientific Council on the developing Child. Excessive stress disrupts the architecture of the developing brain. Working paper Nro 3. [Acceso: 30 de junio de 2015]. Disponible en: http://developingchild.harvard. edu/resources/reports_and_working_papers/working_ papers/wp3/. [ Links ]
58. Schore A. Back to basic: Attachment, affect regulation, and the developing right brain: Linking developmental neuroscience to pediatrics. Pediatr Rev 2005;26(6):204-17. [ Links ]














