Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Archivos argentinos de pediatría
versión impresa ISSN 0325-0075versión On-line ISSN 1668-3501
Arch. argent. pediatr. vol.114 no.4 Buenos Aires ago. 2016
PRESENTACIÃN DE CASOS CLÃNICOS
http://dx.doi.org/10.5546/aap.2016.e241
Dermatitis numular: presentación de dos casos pediátricos
Nummular dermatitis: report of two cases in children
Dr. Jacinto MartÃnez-Blancoa, Dra. Verónica GarcÃa-Gonzáleza, Dr. Javier González-GarcÃab y Dra. Cristina Suárez-Castañónc
a. Centro de Salud "El Coto".
b. Médico interno residente de PediatrÃa, Hospital de Cabueñes.
c. Centro de Salud "Severo Ochoa". Gijón. Asturias. España.
Correspondencia: Dr. Jacinto MartÃnez-Blanco, jacintomartinezblanco@hotmail.com.
Financiamiento: Ninguno.
Conflicto de intereses: Ninguno que declarar.
Recibido: 10-10-2015
Aceptado: 27-1-2016
RESUMEN
La dermatitis o eccema numular es una patologÃa poco frecuente en pediatrÃa. El cuadro se caracteriza por un inicio con diminutas pápulas y vesÃculas eritematovioláceas que confluyen en placas exudativas de forma circular y evolucionan a placas eccematosas o liquenificadas de forma discoide o anular. Aparecen, predominantemente, en superficies extensoras de las extremidades, aunque pueden encontrarse en el tronco, las manos o los pies. El diagnóstico es clÃnico; solo en casos con mala evolución pueden ser necesarias pruebas complementarias. La base del tratamiento son los corticoides tópicos y, si se encuentra un desencadenante infeccioso, el tratamiento de la causa. Su evolución suele ser crónica o recidivante.
Se presentan dos casos clÃnicos en población pediátrica con la finalidad de difundir entre los pediatras su conocimiento y manejo.
Palabras clave: Dermatitis numular; Eccema numular.
ABSTRACT
Nummular eczema or dermatitis is an uncommon paediatric pathology. It is presented as red-purplish small papules and vesicles that join to form exudative circular patches and then to eczematous or lichenified patches with discoid shape. The lesions appear predominantly on the extensor surface of extremities, although they can appear in trunk, hands or feet. This pathology has a clinical diagnosis; only few cases require complementary test. The topical corticosteroids are the mainstay of the treatment, and the causal treatment whether an infectious trigger is found. The patients have chronic or recurrent evolution. We report two cases in children with the aim of spreading knowledge among pediatricians.
Key words: Nummular dermatitis; Nummular eczema.
INTRODUCCIÃN
La dermatitis numular, también denominada eccema discoide o numular, es una patologÃa poco frecuente en pediatrÃa.1-7 A pesar de haber sido descrita hace muchos años, inicialmente por Rayer3 en 1845 y luego por Devergie8, quien introdujo el término en 1857, son muy pocos los trabajos publicados en relación con ella.1 El término "numular" viene de nummulus ,1,2,5,7 "moneda" en latÃn, y se refiere a la forma que adoptan las lesiones. A continuación, se detallan dos casos clÃnicos.
CASOS CLÃNICOS
Caso 1
Niña de 4 años sana, correctamente vacunada, con dermatitis atópica como único antecedente de interés, sin infecciones respiratorias ni gastrointestinales los dÃas previos, que consultó por placas circulares de aspecto eritematocostroso con disposición bilateral y simétrica e intensamente pruriginosas situadas, sobre todo, en las extremidades y, en menor cuantÃa, en el tronco (Figura 1). Presentaba eritema por dermatitis atópica en la región púbica.

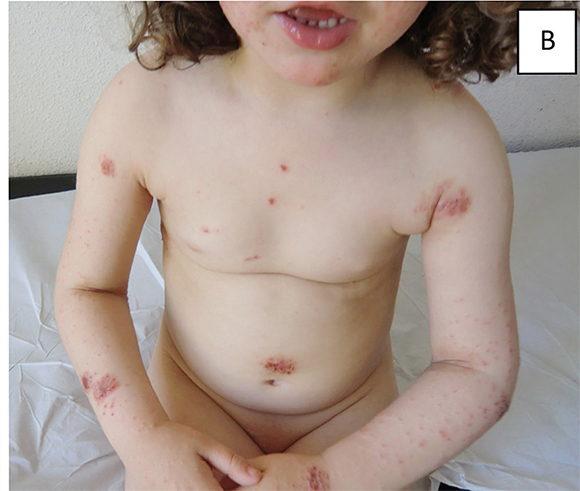
Figura 1. Caso 1. Placas circulares de aspecto eritematocostroso con disposición bilateral y simétrica, localizadas preferentemente en las extremidades y, en menor cuantÃa, en el tronco.
Se inició un tratamiento con amoxicilina-clavulánico oral (50 mg/kg/dÃa en tres dosis) y mupirocina tópica (3 aplicaciones/dÃa) por sospecha de sobreinfección bacteriana, asà como medidas higiénicas (fundamentalmente, evitar el contacto con irritantes) e hidroxicina oral (1,5 mg/ kg/dÃa en tres dosis) para el prurito. No se obtuvo mejorÃa a la semana de evolución, por lo que se cambió a prednicarbato tópico (1 aplicación/ dÃa). Persistió la mala evolución al cabo de una semana del inicio de su aplicación y se derivó a consulta con DermatologÃa Infantil, que confirmó el diagnóstico y se inició el tratamiento con prednisona oral (1 mg/kg/dÃa en 1 dosis), a pesar de no ser un tratamiento habitual y debido a la intensa interferencia del prurito de este caso con el sueño y con la vida de relación de la niña afectada.
De nuevo, la evolución fue desfavorable. Se suspendió dicha medicación al cabo de diez dÃas y se pasó a pimecrolimus diario (2 aplicaciones/ dÃa) durante 2 semanas y, posteriormente, 2 dÃas a la semana durante 3 meses. Se suministraron guantes de algodón para mitigar el rascado nocturno, con evidente mejorÃa, y tuvo, hasta la actualidad, algún brote escaso y poco intenso.
Caso 2
Niño de 8 meses de vida sano, correctamente vacunado, sin antecedentes de interés, sin infecciones respiratorias ni gastrointestinales los dÃas previos, que consultó por lesiones circulares eritematoescamosas de bordes bien definidos y de distribución simétrica en ambos antebrazos, sin otros sÃntomas asociados (Figura 2A). Se pautó el tratamiento con prednicarbato tópico (1 aplicación/dÃa) durante 10 dÃas, con buena evolución (Figura 2B). Al mes siguiente, tuvo un nuevo brote, también en los brazos, con buena respuesta al tratamiento corticoideo tópico.
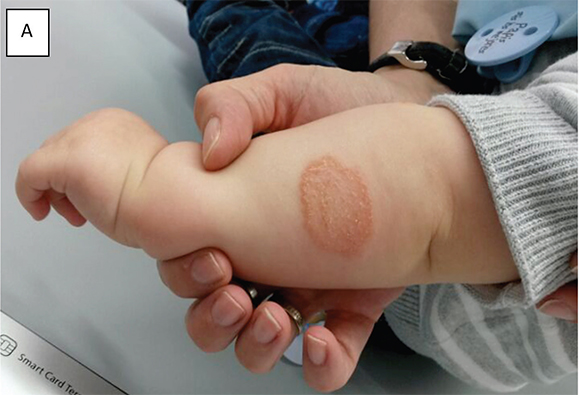
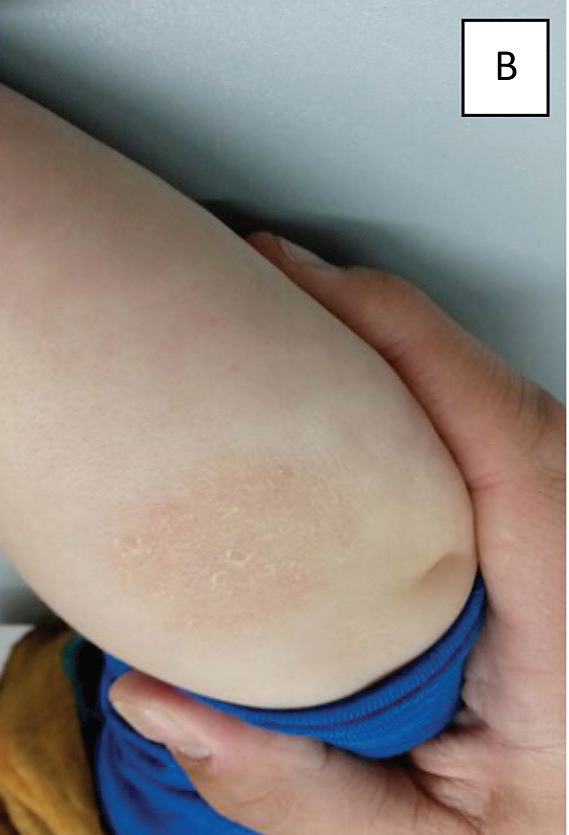
Figura 2.Caso 2. A: Brote inicial consistente en placa de dermatitis numular, circular, eritematoescamosa de bordes bien definidos en superficie extensora del antebrazo. B: Evolución tras 7 dÃas de tratamiento con corticoide tópico.
DISCUSIÃN
La dermatitis numular es una patologÃa puramente dermatológica, que no afecta a otros sistemas.7,9 Es más común en varones,1,2,4,7,9,10 aunque algún autor considera que es más frecuente en mujeres.11 En cuanto a su incidencia, aparece un pico entre los 15 y los 25 años de edad y un segundo pico a los 50-65 años.4,5,7 Es poco frecuente en niños, aunque algunos autores consideran que es una entidad infradiagnosticada y, por tanto, común en la infancia, especialmente en los primeros 5 años de vida.1,2,4,9
Se estima una prevalencia de 2 por mil a nivel mundial,7,9 lo que constituye entre el 2,7% y el 3,7% de las primeras consultas de DermatologÃa Infantil.2,9 Es más frecuente en los meses de invierno y primavera.1,6,7,9,11
Algunos autores la reconocen como una entidad propia,1,2,5,7,9 mientras otros la consideran una forma atÃpica de dermatitis atópica.3,4
Se caracteriza por la presencia de placas eccematosas o liquenificadas (engrosamiento de la piel y acentuación de los pliegues a consecuencia de la cronicidad y el prurito persistente) en forma de moneda, que presentan una evolución crónica 0 recidivante. Su etiologÃa es desconocida y, tal vez, multifactorial (trastornos fÃsicos, quÃmicos, de contacto, genéticos y de estrés).1-6,9-11
Recientemente, se da importancia a los desencadenantes infecciosos, sobre todo de origen dental y de vÃas respiratorias, asà como a alérgenos ambientales,1,5,10,11 que pueden ser diferentes en el niño y en el adulto. Puede asociarse con dermatitis de contacto, debido a la alteración de la barrera cutánea.3,7,10,12 El cuadro se inicia con diminutas pápulas y vesÃculas eritematosas o violáceas, que confluyen y forman placas exudativas, que alcanzan un tamaño de 1 a varios centÃmetros, de forma anular, que, a medida que se desvanecen, dejan lesiones secas, hipo o hiperpigmentadas.1,3-5,7,10 Se localizan con más frecuencia en la superficie extensora de las extremidades, principalmente las piernas, aunque pueden encontrarse en el tronco, las manos o los pies; la cara y el cuero cabelludo no suelen estar afectados.1-7,10,11 Generalmente, son lesiones múltiples y simétricas.1,2,7
Magaña et al.1, consideran que el eczema del pezón es la misma dermatitis numular porque, a pesar de su localización peculiar, la morfologÃa, la histologÃa, la evolución y la respuesta al tratamiento son similares. En ocasiones, la dermatitis numular puede ir acompañada de intenso prurito, sobre todo nocturno.4-7,10,11
En cuanto al diagnóstico, es fundamentalmente clÃnico, con pápulas circulares u ovales, eritema, vesÃculas, trasudado seroso, excoriaciones, liquenificación, prurito,1,2,5,7,10 y estos elementos pueden estar presentes simultánea o sucesivamente.1 No precisa la realización de pruebas, excepto en casos muy recurrentes o crónicos, en los que estarÃa indicado realizar pruebas del parche o epicutáneas5,7,10,12 para descartar dermatitis de contacto superpuesta.
Se debe realizar el diagnóstico diferencial con las siguientes patologÃas:1,5-7,10,11
- Dermatitis atópica tÃpica: El diagnóstico diferencial vendrá dado por la morfologÃa de las lesiones y su distribución (teniendo en cuenta la edad en el caso de la dermatitis atópica tÃpica).
- Pitiriasis alba: Con escaso o nulo prurito, se manifiesta, preferentemente, en épocas estivales, mÃnima descamación y evoluciona con cambio de localización, pero no de expresión clÃnica.
- Tiña corporis: Se diferencian por su crecimiento centrÃfugo con aclaramiento central y bordes activos. Distribución asimétrica (si presenta más de una lesión). En caso de duda diagnóstica, estarÃa indicado el estudio micológico.
- Dermatitis de contacto: Localizada en el sitio de contacto. Respuesta a la supresión del alérgeno involucrado y al tratamiento tópico esteroideo. En caso de dermatitis numular de muy mala evolución, se debe descartar la asociación de ambas.
- Psoriasis guttata: Escamas y distribución caracterÃsticas. A veces, asociada a infección estreptocócica.
- Dermatitis facticia o artefacta: Puede simular cualquier tipo de lesión. Su localización en zonas accesibles y la rápida curación con la oclusión o impedimento de acceso la distingue.
El tratamiento es similar al de la dermatitis atópica tÃpica y está dirigido a rehidratar la piel, reparar la barrera epidérmica, reducir la inflamación y el tratamiento de la infección, si la hubiere.7,10
No existe un esquema terapéutico aceptado por todos.1
Se recomienda lo siguiente:
Como tratamientos de primera lÃnea:
- Evitar baños calientes; no usar jabón sobre las lesiones6,7 y utilizar, preferentemente, jabones syndet (contracción de synthetic detergent).10 También pueden emplearse los baños de avena para mitigar el prurito.
- Evitar restricciones alimentarias injustificadas.
- Ropa de algodón.
- Cremas emolientes, especialmente tras el baño, que ha de ser de corta duración y temperatura moderada.2,71011
- Corticoides tópicos.1,2,5-7,10,11 Con frecuencia, se requieren corticoides de mediana o alta potencia.
- AntihistamÃnicos orales si hay prurito (preferentemente, de 1a generación por su efecto sedante).2,3,5-7,11
- Antibióticos o antifúngicos tópicos si hay infección secundaria.2,5,7,11 En ocasiones, es necesario emplearlos en combinación con el corticoide tópico.
Como tratamientos en casos seleccionados, especialmente rebeldes:
- Antibióticos orales.1,2,5 Es importante descartar y tratar infecciones bacterianas, sobre todo dentales y respiratorias.
- Corticoides tópicos con oclusión.10
- Inmunomoduladores11 en casos resistentes.
- Fototerapia-luz solar.5,7,10
- Corticoides orales.5,6,10,11
- Metotrexato.7,10,11
Su evolución es crónica y recurrente.2,7,10,11 Según Magaña-GarcÃa et al., un tercio presenta buena evolución y remite; otra tercera parte experimenta recidivas constantes y la última no responde a los tratamientos habituales.1 Según el estudio de Jiamton et al., en 2 años de seguimiento, un 22% de los casos estaban asintomáticos, un 25% tuvieron perÃodos sin clÃnica y el 53% solo permanecieron sin lesiones con tratamiento.11
CONCLUSIONES
La descripción de estos casos clÃnicos pretende difundir el conocimiento de esta patologÃa entre los pediatras, dada la escasa bibliografÃa disponible sobre esta entidad en niños.
Es importante destacar lo siguiente:
- El diagnóstico de la dermatitis numular es fundamentalmente clÃnico.
- Su tratamiento se basa, sobre todo, en fármacos tópicos.
- La evolución es hacia la cronicidad con recidivas en la mayorÃa de los casos. â–
1. Magaña GarcÃa M, Vázquez R, González Campos N. Dermatitis numular en la niñez. Rev Méd Hosp Gen Méx 1994;57(4):146-50. [ Links ]
2. Alemán-Hernández L, Guzmán-Ramirez A, Mena-Cedillos CA. Dermatitis microbiana numular. Bol Méd Hosp Infant Méx 1998;55(2):83-8. [ Links ]
3. Krupa Shankar DS, Shrestha S. Relevance of patch testing in patients with nummular dermatitis. Indian J Dermatol Venereol Leprol 2005;71(6):406-8. [ Links ]
4. Pugiarello S, Cozzi A, Gisondi P, Girolomoni G. Phenotypes of atopic dermatitis. J Dtsch Dermatol Ges 2011;9(1):12-20. [ Links ]
5. Taberner R. Eczema numular: en todo tipo de piel [Internet]. Dermapixel. Blog de dermatologÃa cotidiana; 2013. [Acceso: 17 de agosto de 2015]. Disponible en: http://www.dermapixel.com/2013/05/eccema-numular-en-todo-tipo-de-piel.html. [ Links ]
6. Halberg M. Nummular eczema. J Emerg Méd 2012;43(5):e327-8. [ Links ]
7. Miller JL. Nummular dermatitis [Internet]. New York: Medscape; 2015. [Acceso: 12 de agosto de 2015]. Disponible en: http://emedicine.medscape.com/article/1123605-overview#showall. [ Links ]
8. Devergie MG. Traité pratique des maladies de la peau. 2a ed. ParÃs: Masson; 1857. [ Links ]
9. Magaña GarcÃa M, Vázquez R, González Campos N. DermatologÃa pediátrica en el Hospital General. Frecuencia de las enfermedades de la piel del niño en 10.000 consultas, 1990-1994. Rev Méd Hosp Gen Méx 1995;58(3):124-30. [ Links ]
10. Zirwas MJ. Nummular eczema [Internet]. UpToDate; 2014. [Acceso: 21 de enero de 2016]. Disponible en: http://www.uptodate.com/contents/nummular-eczema?source=search_result&search=Nummular+eczema&selectedTitle=1~18 [ Links ]
11. Jiamton S, Tangjaturonrusamee C, Kulthanan K. Clinical features and aggravating factors in nummular eczema in Thais. Asian Pac J Allergy Immunol 2013;31(1):36-42. [ Links ]
12. Bonamonte D, Foti C, Vestita M, Ranieri LD, et al. Nummular eczema and contact allergy: a retrospective study. Dermatitis 2012;23(4):153-7. [ Links ]














