Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075On-line version ISSN 1668-3501
Arch. argent. pediatr. vol.116 no.2 Buenos Aires Apr. 2018
http://dx.doi.org/10.5546/aap.2018.e296
PRESENTACIÓN DE CASOS CLÍNICOS
http://dx.doi.org/10.5546/aap.2018.e296
Tiña capitis por Microsporum gypseum, una especie infrecuente
Dra. Lidia García-Agudoa y Dr. Jorge J. Espinosa-Ruizb
a. Departamento de Microbiología Médica, Helse Møre og Romsdal, Hospital Molde, Molde, Noruega.
b. Servicio de Dermatología, Hospital de Tomelloso, Tomelloso, Ciudad Real, España.
Correspondencia: Dra. Lidia García-Agudo, lidiagarciaagudo@gmail.com
Financiamiento: Ninguno.
Conflicto de intereses: Ninguno que declarar.
Recibido: 6-5-2017
Aceptado: 3-10-2017
RESUMEN
La tiña capitis es considerada la infección por dermatofitos más frecuente en los niños. Los agentes etiológicos varían con el tiempo y según la zona geográfica, aunque, normalmente, son dermatofitos de origen zoofílico y, en los últimos años, también dermatofitos antropofílicos. Se presenta un caso de tiña capitis inflamatoria en un niño de 6 años de edad causada por Microsporum gypseum, un hongo geofílico patógeno para humanos y animales. Las fuentes de infección humana son el suelo, los gatos, los perros y pequeños mamíferos. Esta especie es poco frecuente como causa de dermatofitosis en el hombre, descrita, sobre todo, en tiña corporis y, raramente, en tiña capitis. En el diagnóstico de tiña capitis, identificar la especie causal es un factor determinante para el tratamiento.
Palabras clave: Tiña del cuero cabelludo; Niño; Microsporum gypseum; Querión Celsi.
ABSTRACT
Tinea capitis is considered the most frequent dermatophyte infection in children. The etiological agents vary from time to time and by geographical area, although they normally are zoophilic dermatophytes and in the last years also anthropophilic species. We report a clinical case of inflammatory tinea capitis in a 6-year-old child caused by Microsporum gypseum, a geophilic fungus pathogenic to humans and animals. The sources of human infection are soil, cats, dogs and small mammals. This species is less frequent as a cause of dermatophytosis in humans, described mainly in tinea corporis and rarely in tinea capitis. In the diagnosis of tinea capitis identifying the causative species is a determinant of the treatment.
Key words: Tinea capitis, child; Microsporum gypseum; Kerion Celsi.
INTRODUCCIÓN
La tiña capitis es una micosis superficial del cabello y del cuero cabelludo que, con frecuencia, afecta a niños menores de 10 años de países tropicales y en vías de desarrollo. Se debe a hongos filamentosos dermatofitos, de los que se conocen tres géneros, Epidermophyton, Trichophyton y Microsporum, y unas 40 especies. Estas se clasifican en tres grupos según su hábitat y modo de transmisión: zoofílicas (reservorio animal), antropofílicas (reservorio humano) y geofílicas (reservorio telúrico). Aunque los agentes etiológicos varían geográficamente y a través de los años, la tiña capitis se debe, por lo general, a dermatofitos de origen zoofílico, sobre todo, Microsporum canis y, en segundo lugar, Trichophyton mentagrophytes. No obstante, en los últimos años, se ha observado un aumento de casos por dermatofitos antropofílicos (Trichophyton tonsurans, Trichophyton violaceum, Trichophyton soudanense y Microsporum audouinii).1,2 Entre los hongos geofílicos, Microsporum gypseum es la única especie que se considera claramente patógena. A veces, infecta animales domésticos y, de modo esporádico, a humanos, aunque, preferentemente, en forma de tiña corporis, que afecta el tronco y las extremidades.3 En este trabajo, se describen las características epidemiológicas y clínicas de un caso de tiña capitis por Microsporum gypseum en un niño.
CASO CLÍNICO
Un niño de 6 años de edad, residente en Tomelloso (Ciudad Real), acudió a la consulta por presentar una lesión en la salida frontal del cabello, que había comenzado con la pérdida del pelo, aproximadamente, un mes antes. El paciente era inmunocompetente y estaba en estudio de una posible epilepsia por presentar un episodio de pérdida de conciencia 45 días antes que le había provocado dos heridas en el rostro. En la exploración física, se observó una única placa alopécica circular bien delimitada, de 3 cm de diámetro, en la región frontoparietal derecha, sobreelevada, indurada, dolorosa, no pruriginosa, de color rojo vivo. La base de la placa presentaba un aspecto inflamatorio, con algunas escamas de coloración amarillo-marrón (Figura 1). Al presionarla lateralmente, supuró por los orificios foliculares. En la placa, persistían escasos pelos rotos que se desprendían fácilmente con la tracción y mostraron fluorescencia con luz de Wood. Entre otros hallazgos de interés, se apreció adenopatía laterocervical derecha de 3 cm de diámetro y consistencia elástica. La madre del paciente refirió que el niño solía jugar con caballos de un picadero, propiedad de su abuelo.
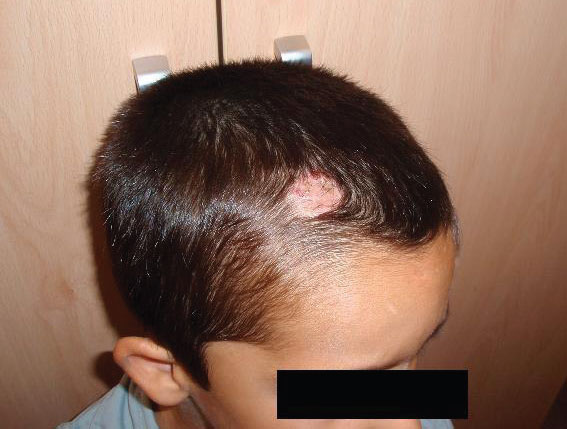
Figura 1. Lesión de tina capitis inflamatoria observada en el paciente descrito
Se obtuvieron muestras, para el estudio histológico y micológico, de la periferia de la lesión por raspado y algunos pelos por arrancamiento, con la desinfección previa con alcohol de 70°. El examen histológico evidenció la presencia de abundantes hifas y conidias redondeadas, con un infiltrado inflamatorio moderado mixto en la dermis superficial. El examen microscópico con hidróxido de potasio (KOH) al 10% y azul de lactofenol reveló hifas septadas e invasión fúngica del interior del tallo piloso con destrucción de la cutícula y conidias en la superficie del pelo (invasión del ectotrix). El cultivo micológico en medio de Sabouraud con y sin cicloheximida mostró, al cabo de 7 días, varias colonias planas, de bordes dentados, vellosas, con aspecto pulverulento, de color ante o canela en el anverso y ocre en el reverso (Figuras 2 y 3). En el examen microscópico de estas colonias, se observaron abundantes macroconidias elipsoidales de 22-60 x 8-16 i«m, en grupos, de pared fina y equinulada, con 4-6 septos transversales y extremo distal redondeado, y escasas microconidias sésiles dispuestas a ambos lados de las hifas (Figura 4). Con estos hallazgos, se confirmó el diagnóstico de tiña capitis inflamatoria, o querión de Celso, por Microsporum gypseum. Se prescribió el tratamiento empírico con 125 mg/día de terbinafina por vía oral, aplicación tópica de ketoconazol al 2% durante 4 semanas y prednisolona en gotas durante 2 semanas. Al cabo de un mes, se revisó al paciente, que no presentaba signos de infección activa en la zona afectada, sino una alopecia cicatrizal en su lugar.
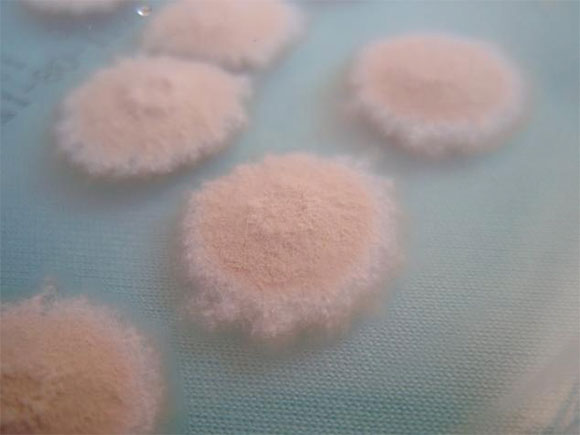
Figura 2. Colonias de Microsporum gypseum crecidas en medio de Sabouraud (anverso)
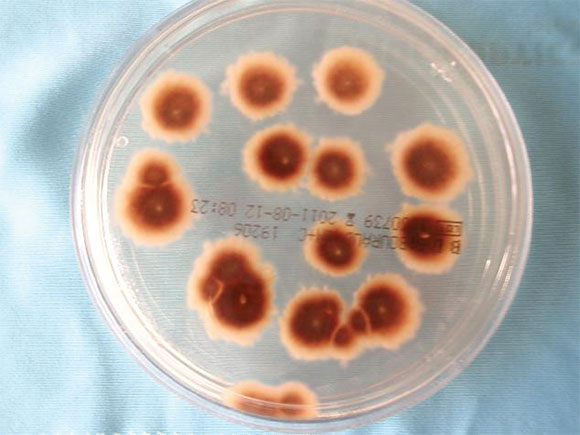
Figura 3. Colonias de Microsporum gypseum crecidas en medio de Sabouraud (reverso)
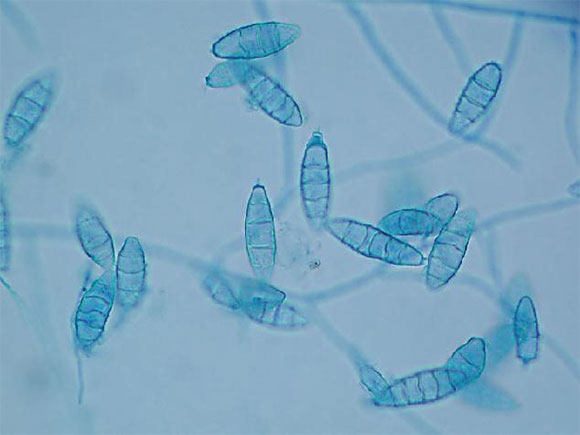
Figura 4. Examen microscópico de las colonias de Microsporum gypseum donde se observan las macroconidias elipsoidales típicas de este hongo
DISCUSIÓN
Microsporum gypseum es un dermatofito geofílico de crecimiento rápido y de amplia distribución mundial, considerado poco frecuente como causa de dermatofitosis en el hombre, tal vez, por cierta resistencia natural a la infección o un escaso poder patógeno del hongo.3 Su prevalencia es muy variable según el área geográfica y puede ser causa del 0,2% al 20,9% del total de dermatofitosis.4,5 En Argentina, su prevalencia podría rondar el 6%.6 Los casos de tiña capitis por M. gypseum son aún menos frecuentes. En España, solo se han comunicado 6 casos en la literatura en los últimos 30 años: 3 en Cádiz,7 2 en Madrid8 y 1 en Galicia.9 En Europa, existen muy pocos casos publicados hasta los años noventa y algunos más a partir de 2000, lo que podría indicar que esta especie es emergente. Es en Grecia donde se observa una mayor prevalencia.10 En la literatura mundial, se han descrito casos esporádicos en algunos países, en mayor medida en Brasil,2 México11 y Japón.12
La tiña capitis por M. gypseum es rara en adultos y es más habitual en la infancia (media de 4-8 años) y en el sexo masculino, posiblemente, por la frecuente práctica de juegos con tierra y el mayor trato con animales en esta edad. El suelo, donde el hongo se encuentra colonizando sustratos queratínicos, como pelos, plumas, piel y uñas de animales, es la principal fuente de infección, al igual que el trato con animales de granja o mascotas, como perros, gatos y roedores.13 La tiña puede presentarse como variedad seca, granuloma tricofítico o querión de Celso, al igual que el caso que se describe, ya que esta especie provoca una intensa reacción aguda de hipersensibilidad.12
El diagnóstico diferencial incluye la alopecia areata, dermatitis seborreica, psoriasis y piodermitis. La sospecha clínica se confirma mediante el estudio histológico y microbiológico. El examen microscópico directo con KOH al 10% permite constatar la parasitación de los pelos, aunque es inusual la observación de macroconidias en los humanos. Asimismo, el cultivo en medios micológicos, donde se desarrollan colonias en unos 6 días, permite la identificación de M. gypseum con facilidad. La identificación de la especie productora de tiña capitis es determinante en la elección del tratamiento antifúngico.
El tratamiento de la tiña capitis es tanto oral como tópico para reducir el riesgo de transmisión en los estadios iniciales, evitar la diseminación de las conidias superficiales y obtener mejores resultados. El tratamiento local como única opción no es suficiente por no haber buena penetración del antifúngico en la raíz del pelo afectado, lo que conduce a fracasos terapéuticos. El tratamiento de elección para M. gypseum es la griseofulvina en dosis de 10-30 mg/kg/día durante 6-12 semanas, aunque, por sus escasos efectos colaterales y menor tiempo de administración, puede emplearse itraconazol oral, que ha demostrado ser efectivo en el querión de Celso en dosis de 5-10 mg/kg/día durante 3-6 semanas o en terapia pulsátil (5 mg/kg/día) en niños que tienen dificultad para tomar la medicación diaria.14 La terbinafina también se ha utilizado con éxito, en dosis de 62,5 mg/día en niños con menos de 20 kg, 126 mg en niños de 20 a 40 kg y 250 mg en los de más de 40 kg, así como en la terapia pulsátil.15 Como terapia coadyuvante, se utilizan champús con disulfuro de selenio al 2,5% o ketoconazol al 2% y borato sódico al 2%. En algunos casos, se arrancan los pelos infectados para acelerar la curación. El querión de Celso, además de la medicación específica, precisa el empleo de prednisona para disminuir la reacción inflamatoria y tratar de evitar la alopecia definitiva. En el ámbito familiar, debe evitarse el uso común de útiles de aseo, como peines o cepillos, y prendas de vestir, como gorros o bufandas. También es necesario el control familiar, escolar y del medio, que incluye animales, para evitar reinfecciones.
La identificación de la especie productora de tiña capitis es determinante en la elección del tratamiento antifúngico. Generalmente, para el tratamiento oral, se emplea griseofulvina si hay sospecha de Microsporum y terbinafina ante la sospecha de Trichophyton. La terbinafina puede emplearse con buenos resultados en caso de M. gypseum, como en nuestro paciente, aunque no es eficaz frente a algunas especies microspóricas como M. canis, M. audouinii o M. ferrugineum, que precisan tratamientos más largos o en altas dosis.
1. Ameen M. Epidemiology of superficial fungal infections. Clin Dermatol 2010;28(2):197-201. [ Links ]
2. Brilhante RS, Cordeiro RA, Rocha MF, et al. Tinea capitis in a dermatology center in the city of Fortaleza, Brazil: the role of Trichophyton tonsurans. Int J Dermatol 2004;43(8):575-9. [ Links ]
3. García-Martos P, Ruiz-Aragón J, García-Agudo L, et al. Dermatofitosis por Microsporum gypseum: Descripción de ocho casos y revisión de la literatura. Rev Iberoam Micol 2004;21:147-9. [ Links ]
4. Kallel A, Hdider A, Fakhfakh N, et al. Teignes du cuir chevelu: principale mycose de l'enfant. Étude épidemiologique sur 10 ans à Tunis. J Mycol Med 2017;27(3):345-50.
5. Shalaby MF, El-Din AN, El-Hamd MA. Isolation, Identification, and In vitro Antifungal Susceptibility Testing of Dermatophytes from Clinical Samples at Sohag University Hospital in Egypt. Electron Physician 2016;8(6):2557-67. [ Links ]
6. Mangiaterra ML, Giusiano GE, Alonso JM, et al. Dermatofitos en el área del Gran Resistencia, Provincia del Chaco, Argentina. Rev Argent Microbiol 1998;30(2):79-83. [ Links ]
7. García-Martos P, García-Agudo L, Agudo-Pérez E, et al. Dermatofitosis por hongos antropofílicos en Cádiz (19972008). Actas Dermosifiliogr 2010;101(3):242-7. [ Links ]
8. Del Palacio A, Cuétara MS, Valle A, et al. Cambios epidemiológicos observados en un decenio en las dermatofitosis del hospital universitario 12 de Octubre de Madrid: nuevas especies emergentes. Rev Iberoam Micol 1999;16:101-6. [ Links ]
9. Losada Campa A, Muñoz Aguín F, Formoso Tojo D, et al. Estudio de las dermatofitosis en el área sanitaria del hospital provincial de Pontevedra. Actas Dermatosifiliogr 1994;85:667-9. [ Links ]
10. Frangoulis E, Athanasopoulou B, Katsambas A. Etiology of tinea capitis in Athens, Greece -- a 6-year (1996-2001) retrospective study. Mycoses 2004;47(5-6):208-12. [ Links ]
11. Arenas R. Dermatofitosis en México. Rev Iberoam Micol 2002;19:63-7. [ Links ]
12. Haga R, Susuki H. Tinea capitis due to Microsporum gypseum. Eur J Dermatol 2002;12(4):367-8. [ Links ]
13. lorio R, Cafarchia C, Capelli G, et al. Dermatophytoses in cats and humans in central Italy: epidemiological aspects. Mycoses 2007;50(6):491-5. [ Links ]
14. Gupta AK, Alexis ME, Raboobee N, et al. Itraconazole pulse therapy is effective in the treatment of tinea capitis in children: an open multicentre study. Br J Dermatol 1997;137(2):251-4. [ Links ]
15. Ungpakorn R, Ayutyanont T, Reangchainam S, et al. Treatment of Microsporum spp. tinea capitis with pulsed oral terbinafine. Clin Exp Dermatol 2004;29(3):300-3. [ Links ]














