Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Archivos argentinos de pediatría
Print version ISSN 0325-0075On-line version ISSN 1668-3501
Arch. argent. pediatr. vol.116 no.3 Buenos Aires June 2018
http://dx.doi.org/10.5546/aap.2018.172
ARTÍCULOS ORIGINALES
http://dx.doi.org/10.5546/aap.2018.172
Uso de la ecografía como una herramienta no invasiva decisiva para determinar el tamaño preciso del tubo endotraqueal en niños anestesiados
Prof. asist. Dra. Gulnur Gollua, Dr. A. Onat Bermedeb, Dr. Farid Khanmammadova, Dr. Ufuk Atesa, Dr. Sinan Gencc, Prof. adj. Dra. Ozlem Selvi Canb, Prof. Dr. Suat Fitozc, Prof. Dr. Zekeriyya Alanoglub y Prof. Dr. Aydin Yagmurlua
a. Facultad de Medicina de Ankara Üniversitesi, Departamento de Cirugía Pediátrica, Angora, Turquía
b. Facultad de Medicina de Ankara Üniversitesi, Departamento de Anestesiología Pediátrica, Angora, Turquía
c. Facultad de Medicina de Ankara Üniversitesi, Departamento de Radiología Pediátrica, Angora, Turquía.
Correspondencia: Prof. asist. Dra. Gulnur Gollu drggollu@yahoo.com
Financiamiento: Ninguno.
Conflicto de intereses: Ninguno que declarar.
Recibido: 23-12-2016
Aceptado: 2-10-2017
RESUMEN
Introducción. Es difícil determinar el tamaño adecuado y la posición traqueal correcta del tubo endotraqueal (TET) en los niños. El objetivo de este estudio fue determinar el diámetro traqueal en los niños mediante el uso de la técnica ecográfica como herramienta objetiva y compararlo con fórmulas de uso frecuente basadas en la edad para calcular el tamaño del TET.
Pacientes y métodos. Se inscribió de forma prospectiva a pacientes a los que se les iba a practicar una cirugía programada en un hospital pediátrico de alta complejidad. Se determinó el diámetro traqueal transversal infraglótico mediante ecografía. Un anestesista, que no podía ver el examen ecográfico, determinó el tamaño del tubo y realizó la intubación evaluando el espacio entre las cuerdas vocales con la ayuda de la vista directa de un laringoscopio. Se registraron los diámetros traqueales medidos con las ecografías, los diámetros de los tubos, los controles de presión/pérdida de aire y los resultados de los cálculos del tamaño de los tubos basados en la edad.
Resultados. Se inscribieron en total 61 pacientes con una media de edad de 12 ± 4,21 (2-17) y un peso medio de 38 ± 22,94 (10-106). El diámetro de la tráquea en la medición ecográfica fue de 13.0 (11,4-15,1). El diámetro externo del TET determinado por el anestesista fue de 8,42 ± 1,43, el calculado por la fórmula de Cole fue de 9.0 ± 1,42, el calculado por la fórmula de Khine fue de 7,67 ± 1,46 y el calculado por la fórmula de Motoyama fue de 8,33 ± 1,42. En 31 (47,7%) pacientes, se insufló el manguito después de la colocación del TET debido a la pérdida de aire. El tubo tuvo que reemplazarse por uno más grande a causa de la pérdida excesiva de aire en un paciente. Se halló una correlación intraclase deficiente entre los cálculos del diámetro traqueal determinado por ecografía y los cálculos del diámetro del tubo basado en la edad (diámetro traqueal frente a Cole [0,273], Khine [0,207] y Motoyama [0,230]).
Conclusión. La medición ecográfica del diámetro traqueal transversal es un método adecuado para determinar el tamaño correcto del tubo endotraqueal en comparación con las fórmulas basadas en la edad.
Palabras clave: Niño; Intubación endotraqueal; Tráquea; Ecografía.
INTRODUCCIÓN
En los niños, determinar el tamaño correcto del tubo endotraqueal (TET) representa un desafío.1 En la rutina diaria, se usan con frecuencia fórmulas relacionadas con la edad para determinar el tamaño correcto del tubo, aunque dichas fórmulas pueden no ser adecuadas para todos los niños.1-3 Un TET calculado mediante una fórmula puede ser pequeño y no proporcionar apoyo suficiente del respirador, además de aumentar la resistencia pulmonar, causar una monitorización inadecuada del CO2, aumentar el riesgo de contaminación del quirófano con el agente anestésico y aumentar el riesgo de aspiración.1,2,4,5 Por otro lado, cuando se colocan tubos endotraqueales más grandes, incluso después de una intubación breve, puede producirse una lesión tipo úlcera en las vías respiratorias altas, isquemia y cicatrización patológica que lleve a la estenosis infraglótica.1,2,4-6 El cálculo adecuado del tamaño correcto del TET debe ser la prioridad principal de los médicos para el manejo satisfactorio de la intubación en el contexto clínico.
Estudios recientes muestran que la ecografía podría ser una técnica fiable para evaluar el diámetro transversal de la tráquea. Si bien existen diversos estudios en adultos para determinar el tamaño correcto del TET, se necesitan más estudios en la población pediátrica para evaluar la validez clínica de la ecografía en el manejo de la intubación y la correlación con las técnicas de cálculo convencionales.1,2,5
El objetivo de este estudio fue determinar el diámetro traqueal en los niños mediante ecografía y su correlación con las fórmulas de cálculo del tamaño del TET basadas en la edad.
PACIENTES Y MÉTODOS
Este estudio fue aprobado por el Comité de Ética local (Facultad de Medicina de Ankara Üniversitesi, Comité de Ética, director Prof. Dr. Mehmet Melli, número de registro: 09.09.2014, 17-743-14, 27.10.2014) y se realizó de acuerdo con las normas de ética descritas en la versión actual de la Declaración de Helsinki y el consentimiento informado por escrito. Se inscribió en el estudio a pacientes con clasificación del estado físico I-II según la Sociedad Estadounidense de Anestesistas (American Society of Anesthesiologists, ASA) que tenían una cirugía programada con anestesia general entre enero de 2015 y junio de 2015. Los criterios de exclusión fueron cualquier anomalía facial o de las vías respiratorias, falta de consentimiento informado, dificultad anticipada en la intubación y antecedentes de alergia al gel de la ecografía. El mismo anestesista especializado, que no podía ver los resultados del examen ecográfico, realizó todas las intubaciones.
Se medicó previamente a todos los pacientes con 0,5 mg/kg de midazolan por vía oral. En los pacientes sin acceso vascular, la inducción de la anestesia se logró con sevoflurano al 8% en una mezcla de O2/NO2 al 50%. En cuanto se logró el acceso vascular, se administraron 0,6-1,2 mg/kg de bromuro de rocuronio. Si el paciente tenía un acceso vascular al momento del ingreso al quirófano, se utilizaron 2-3 mg/kg de propofol intravenoso y 0,6-1,2 mg/kg de bromuro de rocuronio para lograr la inducción de la anestesia. El área traqueal infraglótica se midió mediante ecografía (Siemens, Acuson X150, sonda lineal de 13-5 Hz, CA, EE. UU.) en un plano transversal de 90° cuando la presión en las vías respiratorias era de 0 mbar durante la ventilación vía mascarilla (en la espiración) y la cabeza estaba en posición neutra (Figura 1). Las mediciones fueron realizadas por el mismo cirujano, quien había recibido una capacitación durante dos semanas sobre la técnica de medición ecográfica del diámetro traqueal por parte de un radiólogo experimentado (Figura 2). El cirujano permaneció del lado derecho del paciente y el ecógrafo se colocó a la izquierda. El monitor del ecógrafo se giró hacia el lado del cirujano, de modo que el anestesista no pudiera verlo (Figura 2a). Se aplicó gel para ecografía en el cuello del paciente, y el transductor se colocó de forma transversal sobre el cuello para medir el área infraglótica inmediatamente inferior a las cuerdas vocales en un plano transversal. El anestesista, que no podía ver las imágenes ni las mediciones del ecógrafo, determinó el tamaño del tubo y realizó la intubación evaluando el espacio entre las cuerdas vocales con la ayuda de la vista directa de un laringoscopio. Se utilizaron tubos con manguito (Kaishou, Jiangsu, China) en todos los procedimientos. La posición intratraqueal del TET se verificó con una ecografía después del procedimiento (Figura 2b). Como métodos secundarios de verificación, el anestesista determinó el CO2 telespiratorio, los niveles numéricos de CO2 y los ruidos respiratorios bilaterales. Después de la colocación del TET, la válvula de exhalación se configuró en 2030 cmH2O y se colocó un estetoscopio en la boca para detectar la pérdida de aire, con la cabeza en posición neutra. El procedimiento se consideró satisfactorio cuando la pérdida no era significativa; por el contrario, si no había pérdida de aire en absoluto, esto llevaba al anestesista a pensar que el tubo era demasido grande y entonces lo reemplazaba por uno más pequeño. En el caso de una pérdida excesiva, el manguito del TET se insuflaba con el menor volumen para prevenir la pérdida de aire del manguito. Si con una presión de insuflación de 20-30 cmH2O la pérdida de aire continuaba, se consideraba que el TET era más pequeño que el tamaño preciso y se aumentaba el tamaño del tubo con manguito en media unidad. Los mismos procedimientos se repitieron cuando se reemplazó el TET. Después del procedimiento, se realizaron cálculos del tubo con el diámetro medido con ecografía; el diámetro interno y externo; el control de pérdida de aire/presión; y el tamaño adecuado del TET según la edad del niño con las fórmulas de Cole (DI [mm]= 0,25 x [edad en años] + 4), Motoyama (DI [mm]= 0,25 x [edad en años] + 3,5) y Khine (DI [mm]= 0,25 x [edad en años] + 3).2,7-9

Figura 1. La posición del ecógrafo, el cirujano y el anestesista

Figura 2. Técnica de medición del diámetro traqueal

Figura 3. Diagrama de flujo de los pacientes
Análisis estadístico
El análisis estadístico se realizó con el paquete estadístico SPSS para Windows 15. Los estadísticos descriptivos incluyeron la media ± desviación estándar para las variables con distribución normal, la mediana (mínimo-máximo) para las variables sin distribución normal y la cantidad de casos y los porcentajes (%) para las variables nominales. Las diferencias entre las medias y las medianas se compararon con la prueba t de Student y la prueba U de Mann-Whitney, respectivamente. Las variables nominales se compararon con la prueba de y2 de Pearson o la prueba exacta de Fisher.
La concordancia entre los dos métodos se calculó mediante el coeficiente de correlación intraclase. Se utilizó el método de Bland Altman para calcular las diferencias entre las mediciones, con los intervalos de confianza del 95%; los resultados se muestran en un gráfico de Bland Altman. La correlación entre las variables continuas se evaluó mediante el análisis de correlación de Spearman para las variables sin distribución normal y mediante la prueba de correlación de Pearson para las variables de distribución normal. Un valor de p < 0,05 se consideró estadísticamente significativo.
RESULTADOS
En la Figura 3, se muestra el diagrama de flujo de los pacientes incluidos. Los datos demográficos y el tipo de intervenciones quirúrgicas de los pacientes inscritos en el estudio se presentan en la Tabla 1. De los niños, cuya edad era de 2 a 17 años (mediana de 12 ± 4,21 años), 35 eran varones y 26 eran mujeres. El intervalo de peso de los niños fue de 10-106 kg (mediana de 38 ± 22,94 kg). Los niños recibieron anestesia general por apendicitis aguda (n= 34), apendicitis con perforación (n= 6), colelitiasis (n= 2), quiste de ovario (n= 2) y otras indicaciones (n= 17). Se realizó una intervención laparoscópica en 47 (77%) niños.
Tabla 1. Datos demográficos y tipo de intervenciones quirúrgicas de los pacientes. Mediana (mín.-máx.) y cantidad de pacientes

El menor y el mayor diámetro interno del TET utilizado para la intubación fue de 4 mm y 8,5 mm, respectivamente, con una mediana del diámetro interno de 6,5 mm. Después de la colocación del TET, el manguito se insufló tras detectar la pérdida de aire en 31 (47,7%) pacientes. El tubo se cambió por uno más grande en un paciente solamente debido a la pérdida excesiva de aire con una presión del manguito de 30 cmH2O. No se observó ninguno de los signos de obstrucción de las vías respiratorias altas en ningún paciente durante la fase de recuperación de la anestesia ni después del alta del hospital. No se observó ningún caso de intubación esofágica accidental.
En la Tabla 2, se muestran el diámetro de la tráquea medido por ecografía, los diámetros externos del tubo endotraqueal determinados por el anestesista y las fórmulas basadas en la edad. Se compararon el diámetro transversal determinado por ecografía y el diámetro del tubo determinado por el anestesista, y se halló un coeficiente de concordancia de 0,273 (valor de F 3,537) (p= 0,001) (Figura 4a). El coeficiente de correlación intraclase de los diámetros transversales determinado por la fórmula de Cole y por ecografía fue de 0,273 (valor de F 2,10) (p= 0,001) (Figura 4b).Se halló una diferencia significativa entre el diámetro traqueal determinado por ecografía y el determinado por la fórmula de Khine (p = 0,001), con un coeficiente de correlación intraclase de 0,207 (valor de F 2,957) (Figura 4c). El coeficiente de correlación intraclase del diámetro transversal determinado por ecografía y el determinado por la fórmula de Motoyama fue de 0,230 (valor de F 2,787) (p= 0,001) (Figura 4d). No se halló una diferencia significativa entre los diámetros determinados por las fórmulas disponibles y por el anestesista (p > 0,05).
Tabla 2. Diámetro de la tráquea medido por ecografía, diámetros externos del tubo endotraqueal determinados por el anestesista y fórmulas basadas en la edad (Cole, Khine y Motoyama)
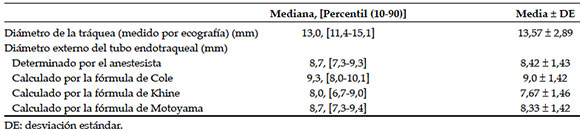
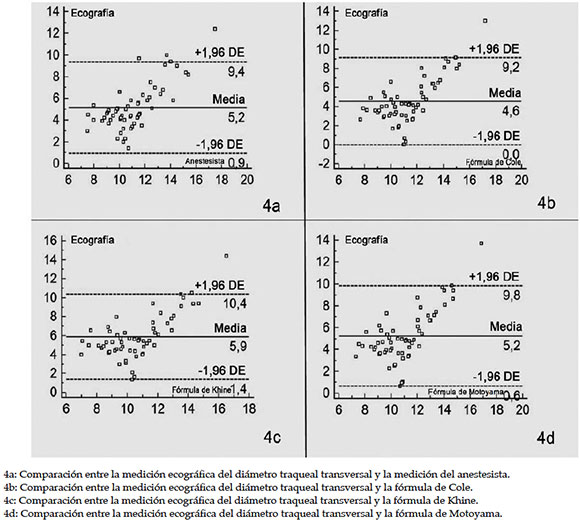
Figura 4. Coeficiente de correlación intraclase entre los métodos
DISCUSIÓN
En este estudio, el diámetro traqueal transversal en el área infraglótica determinado por ecografía se compara con el diámetro determinado por un anestesista y por las fórmulas disponibles. Se halló una diferencia significativa entre el diámetro traqueal determinado por ecografía y el diámetro determinado por un anestesista y por las fórmulas disponibles.
En la población de pacientes pediátricos, no siempre es fácil determinar el tamaño adecuado del TET. La variabilidad en el tamaño del tubo puede deberse a la experiencia del operador y a la desproporción en las posibilidades de edad y peso de los niños. Pueden utilizarse fórmulas y métodos para determinar el tamaño del TET y no repetir los procedimientos, a fin de facilitar la intubación.10,11 En este estudio, un anestesista con experiencia en el área de anestesiología pediátrica realizó todas las intubaciones guiado por la visualización de las cuerdas vocales. Sin embargo, para un anestesista sin experiencia, podría ser difícil determinar el tamaño del TET con la simple observación del área periglótica. Al parecer, la mayoría de los anestesistas de muchos centros utilizan con frecuencia las fórmulas basadas en la edad, dado que se cree que pueden brindar una solución objetiva a un problema clínico.1,4 Además, en este estudio hemos demostrado una diferencia significativa entre el diámetro traqueal medido por ecografía, el diámetro externo del TET determinado por el anestesista y diversas fórmulas basadas en la edad. Esta diferencia clínica exige un método más preciso y organizado para determinar el tamaño exacto del tubo. Los resultados de nuestro estudio indican que la ecografía puede ser una técnica objetiva para que los médicos evalúen el diámetro traqueal, y esta confirmación puede ayudar a que el médico calcule el tamaño correcto y más adecuado del TET para cada paciente individual.
Estudios han demostrado que el diámetro transversal determinado en el área infraglótica es más estrecho que el diámetro anteroposterior; se prefiere medir el diámetro transversal tanto por la conveniencia de la medición como por la estrechez.6
La calcificación laríngea comienza después de los 30 años. Debido a que la calcificación laríngea es un hallazgo no previsto en los niños, no hubo limitaciones relacionadas con la calcificación al realizar la medición ecográfica en esta población.6
Schramm et al., informaron que la medición ecográfica del diámetro transversal del área infraglótica se asoció con menos repeticiones de los procedimientos de intubación en comparación con lo determinado por las fórmulas basadas en la edad en niños menores de 5 años.1 Asimismo, se ha demostrado que la medición ecográfica y las fórmulas basadas en la edad dan como resultado un tamaño correcto del tubo con una tasa del 48%, si bien en otros estudios se informaron tasas del 47% al 77%.1,2 Algunos autores han informado que el diámetro infraglótico puede medirse mediante radiografía de tórax, ecografía y resonancia magnética nuclear.2-4, 6 Shibasaki et al., al igual que en el estudio actual, demostraron que la ecografía era un buen factor pronóstico en este contexto.2
La limitación del estudio actual es que la mayoría de los sujetos operados estuvieron intubados durante períodos breves (media de 40 minutos) y todos los tubos se retiraron después de la cirugía. Por lo tanto, el anestesista puede haber preferido el uso de TET pequeños para evitar el edema posquirúrgico y la obstrucción laríngea. Sin embargo, no se halló una diferencia significativa entre los diámetros determinados por las fórmulas y las mediciones del anestesista. Otra limitación del estudio es que la determinación del diámetro traqueal transversal y la verificación de la posición del tubo entre las cuerdas vocales mediante ecografía requieren un breve período de capacitación. Además, en este estudio, el tamaño adecuado del TET determinado por evaluación ecográfica no fue lo que se utilizó en los pacientes, por lo que no podemos comentar sobre la pérdida de aire o los problemas posquirúrgicos en las vías respiratorias cuando se determina el tamaño del TET mediante evaluación ecográfica.
CONCLUSIÓN
El uso de la ecografía se asocia con una determinación más adecuada del tamaño del TET, lo que reduce los procedimientos de cambio del tubo en comparación con la determinación realizada por los anestesistas y las fórmulas disponibles. Esta evaluación no invasiva sería beneficiosa para los niños que necesitan una intubación.
La medición ecográfica del diámetro traqueal transversal es un método adecuado para determinar el tamaño correcto del tubo endotraqueal en comparación con las fórmulas basadas en la edad.
1. Schramm C, Knop J, Jensen K et al. Role of ultrasound compared to age-related formulas for uncuffed endotracheal intubation in a pediatric population. Paediatr Anaesth 2012;22(8):781-6. [ Links ]
2. Shibasaki M, Nakajima Y, Ishii S et al. Prediction of pediatric endotracheal tube size by ultrasonography. Anesthesiology 2010;113(4):819-24. [ Links ]
3. Hardee PS, Ng SY, Cashman M. Ultrasound imaging in the preoperative estimation of the size of tracheostomy tube required in specialize doperations in children. Br J Oral Maxillofac Surg 2003;41(5):312-6. [ Links ]
4. Gupta K, Gupta PK, Rastogi B et al. Assessment of the subglottic region by ultrasonography for estimation of appropriate size endotracheal tube: A clinical prospective study. Anesth Essays Res 2010;6(2):157-60. [ Links ]
5. Orf J, Thomas SH, Ahmed W et al. Appropriateness of endotracheal tube size and insertion depth in children undergoing air medical transport. Pediatr Emerg Care 2000;16(5):321-7. [ Links ]
6. Lakhal K, Delplace X, Cottier JP et al. The feasibility of ultrasound to assess subglottic diameter. Anesth Analg 2007:104(3):611-4. [ Links ]
7. Khine HH, Corddry DH, Kettrick RG et al. Comparison of cuffed and uncuffed endotracheal tubes in young children during general anesthesia. Anesthesiology 1997;86(3):627-31. [ Links ]
8. Cole F. Pediatric formulas for the anesthesiologist. AMA J Dis Child 1957;94(6):672-3. [ Links ]
9. Motoyama EK. Endotracheal intubation. En: Motoyama EK, Davis PJ, eds, Smith's Anesthesia for infants and children. 5th ed. St Louis: Mosby; 1990.Pags.269-75. [ Links ]
10. Chou HC, Tseng WP, Wang CH et al. Tracheal rapid ultrasound exam (T.R.U.E.) for confirming endotracheal tube placement during emergency intubation. Resuscitation 2011;82(10):1279-84. [ Links ]
11. Göksu E, Sayrac V, Oktay C et al. How to stylet use can effect confirmation of endotracheal tube position using ultrasound. Am J Emerg Med 2010;28(1):32-6. [ Links ]














