Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO  uBio
uBio
Compartir
Acta bioquímica clínica latinoamericana
versión impresa ISSN 0325-2957versión On-line ISSN 1851-6114
Acta bioquím. clín. latinoam. v.39 n.2 La Plata mar./jun. 2005
BIOQUÍMICA CLÍNICA
Últimos avances en el diagnóstico de la hiperplasia benigna de próstata*
Silvia Inés González Calvar1, José Luis Salcedo2, Miguel Ángel Martínez Mangini3
1. Doctora de la Universidad de Buenos Aires, Área Ciencias Químicas, Profesora Adjunta del Departamento de Bioquímica Humana, Facultad de Medicina, UBA, Investigadora del Instituto de Biología y Medicina Experimental.
2. Bioquímico. Especialista en Bioquímica Clínica: Área Endocrinología.
3. Médico. Especialista en Urología. Presidente de la Sociedad del Centro de la Federación Argentina de Urología.
* Instituto de Biología y Medicina Experimental, Obligado 2490, (1428) Ciudad Autónoma de Buenos Aires.
Resumen
La Hiperplasia Benigna de Próstata (HBP) es una enfermedad que afecta al 50-80% de los hombres mayores de 50 años. El desarrollo de esta patología involucra el crecimiento prostático en la zona que rodea a la uretra proximal, denominada zona de transición. Un agrandamiento permanente de la próstata conduce progresivamente a retención urinaria, disfunción renal e infección. Así, los portadores de HBP requieren un diagnóstico preciso con el fin de seleccionar un tratamiento adecuado y, en consecuencia, mejorar los síntomas y la calidad de vida. Los estudios epidemiológicos son utilizados para definir eventuales asociaciones entre diferentes parámetros de una patología con el propósito de revelar factores de riesgo y su detección temprana. En el caso de la HBP, la interpretación de los estudios epidemiológicos resulta ser más compleja debido a la falta de una definición precisa de esta patología y a la escasa especificidad de los parámetros evaluados en su diagnóstico. Por ello, es de suma importancia la búsqueda de marcadores bioquímicos que resulten útiles para cumplir con este objetivo. En esta revisión se analizan los factores más relevantes que regulan el crecimiento prostático y que podrían influir en la etiología de la HBP así como los parámetros emergentes en el diagnóstico temprano de esta enfermedad.
Palabras clave: Hiperplasia benigna de próstata; Próstata; Andrógenos; Estrógenos; Prolactina; Factores de crecimiento; Antígeno prostático específico; Factor de crecimiento transformante-b
SummaryRecent advances in the diagnosis of benign prostatic hyperplasia
Benign Prostatic Hyperplasia (BPH) is a progressive disease, which is present in more than 50% of men over 50 years of age. The development of this pathology involves prostatic cellular growth in the glandular area that surrounds the proximal urethra, namely transitional zone. Therefore, this gross glandular enlargement causes urinary retention, renal disfunction and infection. Every aging man affected by BPH needs a precise diagnosis of the disease in order to apply the proper treatment and ameliorate the symptoms that affect their quality of life. Epidemiological studies are made to gain more insight into the interrelationships among different factors participating in the etiology and pathogenesis of a disease and, furthermore to elaborate a rational approach on its early diagnosis. Particularly, the interpretation of epidemiological studies in BPH is difficult since no reliable tools exist that would clearly identify this pathology. In this context, it is important to search for a valuable biochemical marker for the precise diagnosis of BPH. This review will analyze the main factors that participate in the regulation of prostatic growth and that might influence on the pathogenesis of BPH. Consequently, it will evaluate the different parameters used in the early diagnosis of the disease.
Key words: Benign prostatic hyperplasia; Prostate; Androgen; Estrogen; Prolactin; Growth factors; Specific prostatic antigen; Transforming growth factor-b
INTRODUCCIÓN
La Hiperplasia Benigna de Próstata (HBP) es una patología compleja en la cual el crecimiento glandular y la interacción de este proceso con el control dinámico de la micción contribuyen al establecimiento de los síntomas de prostatismo que aparecen en los hombres hacia la quinta década de vida.
Las implicancias clínicas de la investigación de los mecanismos involucrados en la etiología y patogénesis de la HBP pueden conducir al desarrollo de estrategias que previenen y, consecuentemente, evitan el desarrollo de esta enfermedad. Es por ello que, primeramente, se brindará una breve descripción anatómica de la próstata y de los factores que regulan su crecimiento.
Anatomía y estructura de la glándula prostática
En la próstata pueden distinguirse las siguientes zonas (1) (Fig. 1):
• Estroma fibromuscular: es una lámina gruesa de tejido conectivo y muscular compacto, que cubre toda la superficie anterior de la próstata, rodeando la uretra proximal a nivel del cuello vesical, donde se une con el esfínter interno y el músculo detrusor en el cual se origina. Ocupa hasta un tercio del volumen total de la próstata y no presenta elementos glandulares.
• Zona periférica: es la subdivisión anatómica más grande de la próstata glandular; contiene el 75% de dicho tejido y casi todos los carcinomas (CaP) se originan en esta región.
• Zona central: es la más pequeña de las dos subdivisiones de la próstata glandular, constituye cerca del 20-25% de su masa y es atravesada por los conductos eyaculadores. Ambas zonas glandulares presentan diferencias en arquitectura y detalles citológicos.
• Tejido pre-prostático: es un cilindro de músculo estriado que rodea la uretra prostática proximal y en su interior se encuentran las glándulas peri-uretrales, que constituyen menos del 1% de la masa glandular y, al estar limitadas lateralmente, crecen hacia el cuello de la vejiga. Es una región pequeña y compleja en cuanto a la organización de sus elementos y realiza una función de esfínter en el momento de la eyaculación, para prevenir el reflujo del líquido seminal hacia la vejiga.
• Zona de transición: es un grupo pequeño de conductos que están íntimamente relacionados con la uretra proximal. Los conductos en esta región constituyen menos del 5% de la masa prostática glandular. A pesar de que su tamaño y su importancia funcional son poco relevantes, la zona de transición y las glándulas periuretrales constituyen el sitio exclusivo de origen de la HBP.
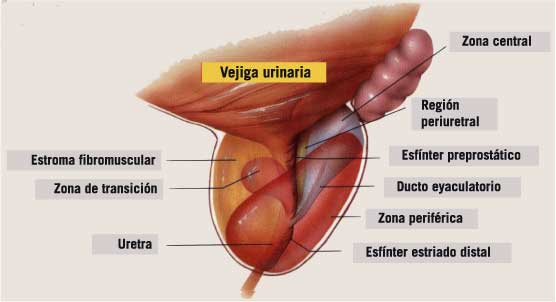
Figura 1. Representación de la próstata humana. Adaptado de Anatomical Chart Company, Skokie, Illinois, 2000.
En la próstata se pueden identificar, principalmente, tres tipos celulares. Las células epiteliales secretoras son células cilíndricas altas, bien diferenciadas y conectadas entre sí por moléculas de adhesión celular y con su base fija a la membrana basal a través de receptores de integrinas, proteínas de unión transmembrana que permiten el anclaje de las células a la matriz extracelular. También se pueden observar las células basales, que son más pequeñas que las anteriores, menos abundantes y diferenciadas y descansan sobre la membrana basal. Se cree que estas células dan origen a las células epiteliales secretoras. Finalmente, otro grupo celular importante en este tejido lo constituyen las células neuroendócrinas, las cuales se ubican entre el epitelio secretor y en los conductos de todas las porciones de la glándula, así como en la mucosa uretral prostática (1).
Las células epiteliales descansan sobre la membrana basal que rodea a los acinos. Es una estructura compleja que contiene entre otros, colágeno tipo IV (laminar) formando una interfase con el compartimiento del estroma que está constituido por una matriz extracelular y una diversidad de células: fibroblastos, células capilares y linfáticas, células de músculo liso, etc. Estas últimas se encuentran alrededor de la estructura acinar y participan en la extrusión mecánica del líquido eyaculado bajo estimulación nerviosa (2).
La matriz extracelular es una estructura que posee propiedades dinámicas. Así, se postula que ordenaría los procesos biológicos y el transporte de los productos de secreción del tejido. La misma está en contacto directo con la membrana basal y el citoesqueleto, el cual comprende una red de microtúbulos, microfilamentos y filamentos intermedios que participan en la movilidad celular y en el transporte de partículas dentro de la célula (3).
Las células epiteliales están unidas a la membrana basal por una proteína de la matriz extracelular denominada laminina que interactúa con los receptores tipo integrinas en la superficie de la célula. Otra proteína importante que participa en la adherencia celular a la matriz extracelular es la fibronectina, que también se une a receptores tipo integrinas y forma un material adhesivo que constituye una interfase de unión de las células mesenquimatosas y epiteliales a varios tipos de colágeno y proteoglicanos de la matriz extracelular (4).
Regulación del crecimiento prostático
Hay un número considerable de hormonas y/o factores que influyen en el crecimiento prostático. Así, se puede mencionar a los factores endocrinos (andrógenos, estrógenos, prolactina, insulina, etc.); señales neuroendócrinas (serotonina, norepinefrina); factores paracrinos (factor de crecimiento de fibroblastos (FGF) y factor de crecimiento epidérmico (EGF)), autocrinos (factor de motilidad autócrino) e intracrinos, así como también factores de la matriz extracelular, los cuales establecen un contacto directo con la membrana basal a través de integrinas y moléculas de adhesión como son los glicosaminoglicanos. Además, están igualmente involucradas en la regulación del crecimiento glandular, las interacciones célula-célula, que se evidencian por uniones estrechas de membrana entre las proteínas intramembrana (CAMs, Cell Adhesion Molecular) como es la uvomorulina.
Se ha descripto que los estrógenos, sinérgicamente con los andrógenos, son capaces de estimular el estroma prostático, pues aumentan el número de receptores de andrógenos y favorecen la producción de dihidrotestosterona (DHT) y colágeno y, a su vez, alteran la apoptosis (5).
En distintos modelos experimentales se ha demostrado que la insulina influye en el crecimiento glandular y ejerce un efecto permisivo sobre la acción androgénica en este tejido. Además, se ha señalado la presencia de factores de crecimiento símil a la insulina (insulin-like growth factors, IGF) en sus dos isoformas: IGF-I e IGF-II (1).
Otro factor no esteroideo que regula el crecimiento, desarrollo y diferenciación de la próstata es la prolactina (PRL) (6)(7), la cual ejercería su efecto de manera independiente a los andrógenos (8)(9). En los hombres, los niveles séricos de PRL aumentan con la edad (10), indicando que el rol de la PRL en el desarrollo de la HBP es de mayor importancia a medida que avanza la edad. En cultivos de próstata lateral o dorsal de la rata, las cuales se considera que exhiben mayor similitud con la próstata humana (11), la PRL tiene un efecto directo sobre la morfología, la incorporación de 3H-timidina al ADN y la expresión de genes tejido-específicos (M40 y RWB) que codifican proteínas secretorias (12). Nevalainen y col. (13) describen que las acciones proliferativas de la PRL son mediadas por un mecanismo de transducción de señales a través de las formas larga y corta de los receptores de PRL. Además, estos autores muestran que las células epiteliales prostáticas de rata expresan PRL principalmente en los lóbulos dorsal y lateral. Este laboratorio ha sugerido que la PRL induce el número de sitios receptores de andrógenos en la próstata de rata (14) y otros también han señalado que promueve el crecimiento y proliferación de las células prostáticas en sinergismo con los andrógenos (15). Por otro lado, la relevancia del efecto de la PRL sobre la glándula prostática se demostró en un estudio con animales transgénicos que sobreexpresan el gen de la PRL, los cuales presentan una significativa hiperplasia (16).
El estroma y el tejido conectivo de la próstata componen la matriz extracelular, los cuales no forman un simple armazón de sostén para las células, sino que desempeñan un papel importante en el control de la función celular al modificar la respuesta a los factores de crecimiento (FC). Así, se ha postulado que los FC secretados por las células epiteliales están bajo el control de algún factor secretado por los fibroblastos (17). El estroma y el tejido epitelial contienen receptores de esteroides que responden a los andrógenos y estrógenos, que dirigen la proliferación y diferenciación estromal mediante la expresión de distintos FC (18), y ponen en evidencia la importancia de las comunicaciones intercelulares mediadas por las "gap-junction" en el desarrollo tisular (19) (Fig. 2).

Figura 2. Interacciones parácrinas y autocrinas entre células estromales y epiteliales en la próstata. Esquema adaptado de Luke y Coffey (1).
Factores de crecimiento
Los FC son polipéptidos que, a través de receptores específicos, regulan el crecimiento, diferenciación y muerte celular programada (apoptosis). No son específicos de ningún órgano y pueden ejercer sus efectos estimulando o inhibiendo dicho proceso mediante vías parácrinas, autocrinas o endócrinas. Si bien se ha descripto un gran número de FC, es posible resumir los que se relacionan con el crecimiento y diferenciación de la glándula prostática del siguiente modo:
• Familia del factor de crecimiento epidérmico (EGF): El más conocido es el que da nombre a la familia, EGF, y se lo encuentra en casi todos los fluidos orgánicos. El factor de crecimiento transformante-a (TGFa) es el segundo factor en importancia de esta familia y su expresión en la próstata es mayor durante la fase de desarrollo (20).
• Familia del factor de crecimiento de fibroblastos (FGF): Se conocen más de 20 genes que codifican a estos polipéptidos mitogénicos que derivan del compartimiento estromal. Estos FC interaccionan con una familia de 4 receptores presentes en el epitelio prostático, designados como FGFR 1-4. Estos receptores presentan una porción extracelular que contiene tres dominios similares a inmunoglobulinas y un dominio intracelular con actividad tirosina quinasa; tienen distinta afinidad para los diferentes FGF. Además, los ARNm de los receptores FGFR 1-3, a través de un proceso de corte y empalme (splic-ing) alternativo, dan origen a distintas isoformas con una gran variabilidad en su especificidad de unión (21). Por interacción con estos receptores, los FGF pueden aumentar la proliferación celular o inhibir la apoptosis, y de esta manera ejercer un rol importante en el crecimiento normal o patológico de la próstata.
• Factor de crecimiento de queratinocitos (KGF): es el único producido y secretado por los fibroblastos pero con acción parácrina en las células epiteliales (22).
• Familia del factor de crecimiento transformante-b (TGFb): Esta familia está compuesta por varias citoquinas multi-funcionales. Las isoformas más conocidas son denominadas TGFb1, TGFb2 y TGFb3. Son sintetizados como grandes moléculas precursoras que, al sufrir la acción de endoproteasas en el aparato de Golgi, originan un segmento maduro de TGFb y un remanente, unido no covalentemente, denominado LAP (Latency Associated Protein). Este complejo pequeño es más estable que el TGFb bioactivo y no permite su unión a los receptores específicos. Dentro del Golgi este complejo pequeño interactúa con las proteínas LTBP (Latent TGFb Binding Protein) para formar un complejo latente más grande y estable que el anterior. Las LTBP se unen covalentemente al complejo TGFb-LAP y pueden facilitar la secreción, almacenamiento o activación del complejo mencionado. El TGFb bioactivo, una vez disociado del LAP, ejerce su acción al interactuar con los receptores específicos conocidos como TbR-I, TbR-II y TbR-III. Este último, también llamado betaglicano, facilita, principalmente, la unión de TGFb2 a TbR-II, pues este FC presenta baja actividad intrínseca por dicho receptor. Los TGFb modulan el crecimiento y funciones de varios tipos celulares, principalmente mediante una acción inhibitoria. Además, pueden estimular la síntesis de matriz extracelular y la expresión de integrinas, suprimir las funciones linfocitarias, regular la angiogénesis, etc. (23)( 24).
Etiología - Patogénesis de la Hiperplasia Benigna de Próstata
Distintos grupos de experimentación han propuesto diversas hipótesis para explicar el crecimiento patológico de la próstata (25). Este aumento del volumen prostático es causado por hiperplasia celular y apoptosis reducida (26), observándose un mayor desarrollo del estroma fibromuscular (27).
Desde hace algunos años, se analizó la expresión de péptidos regulatorios del crecimiento prostático. La acción parácrina o autocrina de los FC, que está modulada por hormonas sexuales, estaría involucrada en el desarrollo de la HBP (28). Además, se han identificado algunos sistemas de señalización intraprostáticos que son importantes en la regulación de la proliferación celular y la producción de la matriz extracelular en el estroma prostático (29). Estos estudios sugieren que en la próstata normal existe una situación de equilibrio entre los factores, tales como el TGFb1, que inducen la producción de la matriz extracelular, suprimen la degradación de colágeno y la proliferación celular, y factores tales como FGF2 e IGF I-II, que ejercen una acción mitogénica en el compartimiento estromal. Un fino balance entre los factores promotores de crecimiento y los inhibidores del mismo, mantiene el crecimiento normal de la glándula durante el desarrollo y la quiescencia en la adultez. Cuando este balance es alterado, se manifiesta, entonces, la patología. Así, se ha postulado que la desregulación en la producción y secreción de los FC representaría un "despertar embriológico" (embryonic reawakenning) del estroma prostático (25).
Factores intraprostáticos que regulan el compartimiento estromal
Estudios experimentales que utilizan células prostáticas estromales aisladas, han permitido observar que dichas células pueden proliferar como respuesta al estímulo con varios miembros de la familia de FGF. En particular, las células estromales prostáticas expresan FGF2, 7, 9 y 10, los cuales pueden actuar como FC epiteliales parácrinos (30-32). El FGF2 está presente en altas concentraciones en la zona periférica prostática y sólo una pequeña fracción es extracelular, debido a que el FGF2 no posee un péptido señal y, por lo tanto, es escasamente secretado. Los factores FGF7 y 9 son activamente secretados y están presentes en considerables concentraciones en la próstata humana. El FGF10, si bien juega un rol importante en el desarrollo prostático (33), está presente en concentraciones mucho menores que FGF7 y 9 (34). Ropiquet y col. (32) han observado un aumento en la expresión de FGF2 y 7 en próstatas prevenientes de pacientes con HBP y los niveles de FGF7 se correlacionan con la velocidad de proliferación epitelial. Por otro lado, Polnaszek y col. (35) detectan que el factor FGF17, el cual se expresa en células epiteliales normales, hiperplásicas y neoplásicas, puede promover la proliferación epitelial de manera autocrina. La expresión de FGF17 aumenta en HBP y es probable que participe en la proliferación epitelial que se observa en esta patología.
De igual modo, se ha descripto que IGF I y II también podrían actuar como factores mitogénicos de las células estromales y se ha sugerido que un aumento en la expresión del receptor de IGF en la HBP podría resultar en una mayor proliferación en el estroma (36).
En párrafos anteriores se indicó que en la próstata se localizan varias isoformas de TGFb. En experimentos in vitro, se ha podido observar que, si bien TGFb-1 está involucrado en la inducción de la apoptosis en las células epiteliales, podría inhibir este proceso en las células estromales (37).
Resultados de este laboratorio indican que los niveles plasmáticos de TGFb2 en pacientes con HBP resultan ser significativamente inferiores a los obtenidos en los pacientes controles (38). Debido a que el TGFb2 presenta una definida acción inhibitoria, estos resultados podrían explicar la hiperplasia glandular característica de la HBP. Estos resultados coincidirían con los de Luo y col. (39), quienes observaron que en la HBP se observa un menor crecimiento del epitelio y una mayor proporción del estroma que en el tejido prostático normal. Por otro lado, Porena y col. (40) observaron que el TGFb2 inhibe el crecimiento epitelial y estimula el crecimiento de la célula estromal. Estos mismos autores plantearon que cuando se modifica la respuesta de la célula epitelial al TGFb2, se manifiesta el desarrollo de la HBP. Es decir, dichos autores postulan una resistencia del tejido prostático al efecto inhibitorio del TGFb2. Sin embargo, Luo y col. (39), mediante técnicas de microarreglos del ADN (cDNA microarray), observaron que la expresión de TGFb2 no se modificaba en los pacientes con HBP respecto de los controles y muestran un aumento en la expresión de TGFb3. Es importante recordar que una variación en la expresión de un gen no necesariamente representa una modificación en los niveles de la proteína funcional.
Con el fin de aumentar la sensibilidad en la determinación de TGFb2 en el diagnóstico de HBP, se ha analizado la relación entre este parámetro y el volumen prostático, es decir, la densidad de TGFb2. Así, se observó que los pacientes con HBP presentan valores marcadamente inferiores a los determinados en hombres normales (38). Estos resultados sugieren que la evaluación de la densidad de TGFb2 representaría un parámetro sensible para diferenciar hombres controles de los que padecen HBP.
Factores extraprostáticos que influyen en los mecanismos de control intraglandulares
Es ampliamente conocido que los andrógenos son fundamentales en el normal desarrollo de la próstata. Estos esteroides juegan un rol permisivo en la etiología de la HBP, pues esta patología no se presenta en individuos castrados antes de un completo desarrollo de la próstata en la pubertad.
Los estudios sobre los efectos de los estrógenos en la próstata se han centrado en su acción sobre la proliferación celular, pero no se ha llegado a resultados concluyentes. En otros órganos, los estrógenos disminuyen la actividad de la metaloproteinasa de la matriz y revierten el efecto inductivo del TGFb1 sobre la expresión de estos genes, con la consecuente inhibición en el recambio del colágeno (41).
Hasta el presente, se ha considerado que la acción de las hormonas esteroideas y los FC, tales como TGFb, sobre la glándula prostática ocurre de manera parácrina. Sin embargo, recientemente se ha indicado que las vías de señalización de TGFb y los esteroides sexuales están relacionadas a nivel subcelular, es decir, se establece un diálogo cruzado (cross-talk) entre ambas cascadas de transducción de señales (42). Ball y Risbridger (28) describieron un diálogo cruzado entre los andrógenos y la cascada de señalización de la familia TGFb/activina a nivel del receptor de andrógenos y las proteínas Smad3, actuando ambos como co-reguladores de las dos vías de señalización.
Por otro lado, se ha demostrado que también los estrógenos pueden contrabalancear la acción de los andrógenos en tejidos sensibles a estas hormonas y hay evidencias de un diálogo cruzado con los componentes de la vía del TGFb (28).
Además de las hormonas esteroideas, otros factores pueden interactuar con los mecanismos de control intraglandulares. Así, se ha observado que los compuestos a-adrenérgicos, además del conocido efecto sobre la fisiología del músculo liso, influyen sobre la sobrevida de la célula estromal prostática a través de la interacción con la vía de señalización de TGFb1 (43). Kyprianou y col. (44) han demostrado que la apoptosis de la célula estromal prostática puede ser inducida por antagonistas adrenérgicos. Giri y col. (45) determinaron que la interleukina-8 producida por el epitelio prostático o por las células inflamatorias, induce la producción de FGF2 en el estroma de la glándula (Fig. 3).

Figura 3. Regulación de la proliferación estromal y producción de la matriz celular por TGFb-1 y FGF2 en la próstata. Esquema adaptado de Eaton (29).
Diagnóstico de la Hiperplasia Benigna de Próstata
La definición de cualquier enfermedad es un punto importante en el reconocimiento de la misma. La HBP no ha podido ser definida hasta ahora de una manera concreta. Existen profundas discrepancias sobre qué combinación de síntomas, obstrucción al flujo urinario y tamaño prostático puede establecer una definición precisa de esta patología, existiendo un amplio consenso sobre la necesidad de testículos funcionales y una cierta edad para el desarrollo de la misma (46).
Los síntomas urinarios moderados son muy comunes en el hombre adulto. El 40% de los hombres mayores de 60 años tienen síntomas del tracto urinario inferior (STUI). Así, es importante distinguir claramente entre los pacientes que sólo presentan STUI de aquellos que comienzan a padecer HBP.
La HBP se caracteriza por producir una diversidad de síntomas que suelen englobarse con el término prostatismo. Estos síntomas constituyen un aspecto dominante de la HBP en la mayoría de los pacientes, siendo el factor que los induce a solicitar asistencia médica (47). Si bien los estudios poblacionales han demostrado un descenso general en el flujo urinario y un aumento en el volumen prostático con la edad, no siempre éstos van acompañados de un empeoramiento progresivo de los síntomas, ya que los mismos varían considerablemente, pudiendo permanecer estables o incluso mejorar con el tiempo en algunos pacientes, dado que éstos, a menudo, se acomodan a su enfermedad, por ejemplo restringiendo la ingesta líquida (48).
La mayoría de los pacientes que se deciden a solicitar tratamiento por presentar una HBP, en general, lo hacen en relación a las molestias que afectan a su calidad de vida. Es entonces importante disponer de herramientas útiles y estandarizadas que permitan valorar cuantitativamente los síntomas, la gravedad de los mismos y la afectación de la calidad de vida resultante, con el fin de comprobar la eventual progresión de la enfermedad y actuar en consecuencia (49).
Ciertas entidades internacionales han desarrollado una serie de pautas o recomendaciones para poder diagnosticar la HBP. En estas pautas se incluyen un número mínimo de estudios clínicos que proveen la información necesaria (50):
a) El índice International Prostate Symptoms Score (IPSS) es a menudo el más recomendado y consiste en ocho preguntas, siete de las cuales exploran los síntomas urinarios y una de ellas investiga la calidad de vida.
b) El examen rectal digital. Es otra evaluación fuertemente recomendada para el diagnóstico de HBP.
c) La determinación del antígeno prostático especifico (PSA) se recomienda en la mayoría de las pautas internacionales, si bien es opcional con el objetivo de inferir el volumen prostático y excluir el CaP.
d) La determinación de creatinina urinaria es otro estudio recomendado debido a que la existencia de una obstrucción urinaria durante un período prolongado de tiempo puede conducir a una insuficiencia renal.
e) Se recomienda incluir en el diagnóstico la flujometría y la medida del volumen residual de vaciamiento urinario.
Manifestaciones clínicas de la Hiperplasia Benigna de Próstata
Las manifestaciones clínicas de la HBP están estrechamente relacionadas con el tamaño prostático, los síntomas resultantes de la obstrucción uretral y la alteración de ciertos parámetros detectables en la circulación periférica.Los síntomas, clásicamente, han constituido los datos iniciales, y se los ha dividido arbitrariamente en síntomas obstructivos e irritativos. Los primeros son los que ocurren en la fase de vaciamiento e incluyen: micción urinaria débil, esfuerzo abdominal, dificultad para iniciar la micción, micción intermitente, evacuación vesical incompleta y goteo post-miccional. Estos síntomas pueden ser característicos de obstrucción del tracto de salida o bien indicar una alteración de la contractilidad del músculo detrusor. Los síntomas irritativos son los que ocurren en la fase de llenado de la vejiga e incluyen: polaquiuria, nicturia, urgencia miccional, incontinencia por urgencia miccional y disuria. En la HBP son más frecuentes los síntomas irritativos (principalmente nicturia) que los síntomas obstructivos, observándose menor tolerancia en los pacientes más jóvenes (51).
La valoración cuantitativa de los síntomas constituye una técnica relativamente nueva y en la actualidad se está aplicando de manera generalizada. Está basada en el Cuestionario Internacional IPSS-IQoL (International Prostate Symptoms Score e Index Quality of Life), recomendado por la Organización Mundial de la Salud. Cada pregunta tiene asignado un valor que indica el grado de severidad del correspondiente síntoma. La suma de los valores obtenidos en todas las preguntas expresa la sintomatología urinaria global (índice IPSS). Esta sintomatología urinaria global se divide en tres tramos: de 0-7 puntos indica sintomatología ausente o leve, de 8-19 puntos indica sintomatología moderada y de 20-35 puntos indica sintomatología severa. La calidad de vida urinaria (Index Quality of Life), se califica entre 0 y 6, y se especifica como: satisfecho (0-2 puntos), indiferente (3 puntos) e insatisfecho (4-6 puntos).
La severidad de la sintomatología prevalece a edades avanzadas y cuando se observa un mayor volumen prostático (52)(53), esto impacta marcadamente en la calidad de vida (54). Por otro lado, la eficacia del tratamiento, con inhibidores de la enzima 5a-reductasa o bien con fármacos bloqueantes de los receptores
a-adrenérgicos, se ve reflejada por una disminución del índice IPSS (48). Estos resultados son mucho más notorios en los pacientes con valores de PSA sérico mayores que 1,4 ng/mL y con valor de IPSS más alto (modalidad severa) (55). Es decir, una reducción en los valores de IPSS puede predecir de manera global la mejoría con el tratamiento instaurado.
El incremento en el tamaño de la próstata es la causa más frecuente de obstrucción del aparato urinario bajo en los varones de más de 50 años, pues se ha demostrado una muy buena correlación entre el volumen prostático total y el volumen de la zona de transición (56). Si bien los síntomas son esenciales para el diagnóstico de HBP, carecen, por sí solos, de validez pues en la población general, tanto hombres como mujeres, tienen un STUI que se incrementa con la edad. La obstrucción del flujo urinario que impide un completo vaciamiento urinario es comúnmente evaluada por flujometría (49).
Distintos investigadores han propuesto diferentes hipótesis para explicar la patogénesis de la HBP, pero la etiología cierta de esta enfermedad es, en la actualidad, escasamente conocida. Sin embargo, se acepta que necesariamente, deben presentarse dos condiciones para el desarrollo de la HBP: la integridad funcional del testículo y el avance de la edad (25). Dado que la testosterona (T) circulante, que en su mayoría es de origen testicular, se encuentra unida principalmente a una globulina ligadora de esteroides sexuales (SHBG o GLAE), y que los niveles séricos de esta proteína son influenciados por una serie de factores tales como edad, ritmo circadiano, función hepática y niveles de estrógenos, es que se ha evaluado la fracción libre de la T sérica (Tl), responsable de su efecto biológico, en función de la edad (57). Distintos grupos de investigación han observado un gradual pero significativo descenso en la concentración de la Tl con la edad, consistente con una disminución en la función hipófiso-gonadal (57-61). Es importante tener presente que los niveles de Tl son influenciados por una serie de factores tales como el índice de masa corporal, niveles de insulina, glucemia y el ejercicio físico intenso (62-65).
También se han analizado los niveles séricos de DHT en pacientes controles y con HBP, existiendo discrepancias entre los diferentes grupos de investigación. Así, Bartsch y col. (66) no observaron diferencias significativas entre ambos grupos de pacientes, mientras que Vermeulen y De Sy (67) hallaron valores significativamente superiores en los pacientes con HBP.
La principal evidencia sobre el rol de los estrógenos en la patogénesis de la HBP es la que indica que, en perros, el estradiol (E2) potencia el efecto de andrógenos sobre el crecimiento prostático (68)(69) probablemente debido a la inducción de los receptores de andrógenos (70). Vermeulen y De Sy (67) no detectaron diferencias entre los niveles plasmáticos de E2 en hombres controles y con HBP. De igual modo, no se ha podido establecer una variación en los niveles séricos de E2 en función de la edad (71).
Se ha descripto un aumento en la relación estrógenos/andrógenos en función de la edad de los pacientes con HBP (61). Esto sugiere que los estrógenos estarían involucrados en el mantenimiento, pero no necesariamente en la etiología de esta patología (72). Este aumento edad-dependiente en la relación estrógenos/andrógenos está asociado con un incremento paralelo de dicha relación en el tejido prostático, principalmente en el estroma (61) (73).
Un número relevante de estudios sugiere que los niveles séricos de andrógenos no son indicadores sensibles de la actividad androgénica en los órganos blanco. En este sentido, se ha demostrado que los metabolitos conjugados de los andrógenos son un mejor reflejo del pool total de dichas hormonas esteroideas (74)(75). Si bien el hígado es el principal sitio de glucuronidación, estudios moleculares que utilizan la técnica de transcriptasa reversa y reacción en cadena de la polimerasa (RT-PCR), han demostrado que en otros tejidos también se expresan los transcriptos de la enzima uridin-di-fosfato-glucuroniltransferasa (UDP-GT). En particular, en próstata humana se han detectado todos los transcriptos de la isoforma 2B, excepto el 2B7 (76). En este contexto, es importante recordar que Enriori y Enriori (77) postulan un deterioro progresivo de la enzima UDP-GT en el tejido prostático de pacientes con HBP.
Es reconocido que los andrógenos 5a-reducidos pueden ser metabolizados a 3a,17b-androstanodiol (3Adiol), el cual puede ser convertido en su derivado glucuronidado 3Adiol glucurónido (3Adiol-G). Wright y col. (78) demostraron una disminución en la concentración urinaria de 3Adiol-G en pacientes con HBP, mientras que Vermeulen (79) indicaron que los niveles urinarios y plasmáticos de 3Adiol-G descienden progresivamente con la edad.
Marcadores bioquímicos de la próstata
Fosfatasa ácida prostática
Las fosfatasas ácidas constituyen un grupo de enzimas que hidrolizan los ésteres de fosfato en medios acidificantes. Una de las isoformas está presente predominantemente en la próstata, y por ello se la denomina fosfatasa ácida prostática (FAP). Sin embargo, esta isoenzima también se encuentra en bazo, cerebro, hígado, testículo, pulmón, vejiga, corazón, músculo esquelético, conducto deferente y plaquetas (80).
En la próstata, la FAP es producida por las células epiteliales glandulares de los acinos, que la concentran en los lisosomas y en vacuolas secretoras. Estas vacuolas son transportadas luego hacia la porción apical de la membrana celular, donde excretan su contenido hacia la luz glandular. Los niveles de FAP en líquido prostático son 50 a 100 veces superiores a los hallados en suero. Se ha descripto una elevada actividad de FAP en patologías tales como el CaP y en pacientes con metástasis óseas derivadas de un CaP. Es por esta razón, que se ha considerado a la FAP como un marcador tumoral. Sin embargo, esta enzima está presente en muchos tipos celulares, y es por ello que también puede observase un incremento de su actividad en diversas patologías tales como la enfermedad de Paget, leucemias granulocíticas agudas, enfermedades mieloproliferativas, leucemia linfoblástica aguda y diversos tumores (gástricos, pulmonares, mamarios, pancreáticos y carcinoides rectales). Es por ello que la determinación de la actividad enzimática de la FAP resulta ser muy poco específica (81) y actualmente no se utiliza.
Antígeno prostático específico
El PSA es un péptido de cadena simple que presenta un bajo porcentaje de azúcares (8%). El gen completo que lo codifica se encuentra en el cromosoma 19 y presenta una alta homología con el gen de las calicreínas (82). Durante cierto tiempo se consideró que la expresión del PSA era exclusiva del tejido prostático. Sin embargo, ha sido demostrada la presencia de PSA en la glándula periuretral y en la mama de la mujer, así como en la leche materna, en el líquido amniótico, endometrio, glándulas salivares y en el plasma de mujeres con exceso de andrógenos circulantes (83)(84).
Funcionalmente es una serina proteasa similar a las calicreínas producidas por las células epiteliales de los acinos y conductos de la glándula prostática (85). Actualmente, la más amplia y aceptada función fisiológica del PSA es la habilidad de licuar el coágulo seminal aumentando así la movilidad de los espermatozoides. Otros autores han informado que el PSA puede liberar una sustancia símil-quinina que estimula la contracción del músculo liso al digerir una glicoproteína presente en el semen (86).
Normalmente el PSA es secretado dentro del lumen de los conductos y sólo una pequeña cantidad se trasvasa al torrente sanguíneo. Es por ello que se lo encuentra en el semen en altas concentraciones. El PSA es un marcador ampliamente usado para el diagnóstico y manejo del CaP, y es el primer marcador tumoral aprobado por la Food and Drug Administration de Estados Unidos (87).
Recientemente, Magklara y col. (88) han postulado que el PSA podría ser un inhibidor del crecimiento celular, un anticancerígeno o un inductor de la apoptosis. Es decir, estos autores sugieren que el PSA posee una actividad tumoral supresora y que hay una menor producción del mismo en los CaP. Por lo tanto, postulan que el aumento sérico del marcador observado en esta patología se debe al incremento en el número de células, destrucción de la arquitectura prostática y difusión de mayores cantidades de PSA dentro de la circulación.
Por el contrario, otras publicaciones señalan que el PSA podría actuar como una proteasa sobre la proteína ligadora de IGF (IGF-BP3), liberando IGF-I bioactivo, el cual es mitógeno en muchos tipos celulares y es un factor de riesgo para el desarrollo del CaP (89). El hecho de que las opiniones sean encontradas, se puede atribuir a que, en los distintos experimentos, se han usado diferentes tipos celulares y condiciones experimentales y ninguno de los modelos empleados se asemeja a la arquitectura prostática con las interacciones conocidas entre los distintos componentes celulares (interacciones estroma/epitelio, acciones parácrina/endócrina, etc.).
El 70-90% del PSA detectable en el suero (PSA total, PSAt), está unido a a-1-antiquimiotripsina (ACT) y una pequeña cantidad está complejado con a-1-antitripsina y proteína C. Así, se ha denominado PSA libre (PSAl) a aquella fracción de PSA que no se encuentra unida a ninguna proteína. El PSAl representa el 10-30% del PSAt. El término PSA complejo (PSAc) se refiere a la fracción que se encuentra unida a otras proteínas. Se han desarrollado inmunoensayos que permiten cuantificar el PSAt, libre y complejado, aun el que forma complejo sólo con ACT.
Distintos grupos de estudio han observado una correlación positiva y estadísticamente significativa entre el PSAt y el volumen prostático (38)(90)(93). Estos resultados remarcan la importancia de la evaluación de este parámetro como un eficaz marcador del crecimiento prostático, pudiendo ser utilizado, inclusive, como un indicador de factor de riesgo en el desarrollo de la HBP (91)(93).
El estudio de los niveles séricos de PSAl revela que, de igual forma que para el PSAt, hay un aumento significativo de este parámetro en los pacientes con HBP (38)(94)(95), así como una correlación positiva entre los niveles de PSAl y el volumen prostático (90).
Es conocido que el aumento en los niveles séricos de PSAt puede asociarse no sólo a una HBP, sino también a una inflamación prostática, eyaculación, tacto rectal digital reciente y un CaP.
En la práctica médica, los hombres que presentan niveles de PSAt por encima de 10 ng/mL tienen una posibilidad superior al 50% de poseer un CaP (96). Algunos estudios epidemiológicos sugieren que aquellos hombres con PSAt entre 4 y 10 ng/mL deberían realizarse una biopsia prostática con el fin de descartar la presencia de un CaP. Sin embargo, sólo el 20-40% de los hombres dentro de este rango poseen un CaP (97). En la clínica, los hombres con valores de PSAt por debajo de 4 ng/mL no son biopsiados, a pesar que en los últimos años se ha determinado que el 20-30% de los hombres con PSAt entre 2 y 4 ng/mL pueden llegar a ser portadores de un CaP (98)(99). Por lo tanto, el rango de PSAt de interés para el diagnóstico temprano de HBP y su diferenciación con el CaP, es aquel comprendido entre 2 y 10 ng/mL, si bien recientemente se ha puesto mayor énfasis en el análisis de un rango menor y más estrecho, esto es, entre 2 y 4 ng/mL.
Es por ello que se han propuesto distintos índices para aumentar la especificidad de PSAt en la detección de las patologías asociadas al tejido prostático. Entre ellos, se puede mencionar la relación entre el PSAl y el PSAt (PSAl/PSAt), la relación entre PSAt y el volumen prostático (100), el estudio del incremento de los niveles de PSAt por año o velocidad de PSAt (101)(102) y la aplicación de rangos de referencia ajustados a la edad del paciente para compensar el aumento del volumen prostático que ocurre en hombres con edad superior a 50 años (103). A pesar de la evidencia promisoria en la literatura clínica, ninguno de estos enfoques ha ganado un amplio consenso (104).
En este sentido, se ha descripto que la relación PSAl/PSAt podría ser una herramienta útil para diferenciar la HBP de un CaP en aquellos pacientes con PSAt comprendidos entre 2,0-10,0 ng/mL (105). Existen discrepancias entre los diferentes investigadores con respecto a los valores de corte para este parámetro entre los pacientes controles y los portadores de HBP (106)(107). Chu y Lin (108) sugieren que cuando los valores de PSAt se encuentran entre 3-4 ng/mL y la relación PSAl/PSAt es superior a 0,19 se puede descartar razonablemente la presencia de un CaP. Cuando los valores de PSAt oscilan entre 4-10 ng/mL y el cociente PSAl/PSAt es superior a 0,24, el mismo es indicativo de HBP.
Otro parámetro utilizado para mejorar la sensibilidad en la detección de HBP y su diferenciación con el CaP, es el análisis del cociente entre los niveles séricos de PSA y el volumen prostático medido por ultrasonografia; es decir, densidad de PSA (PSAd). Sin embargo, no se observan diferencias significativas en este índice entre los pacientes con HBP respecto de los controles (109). Es por ello que la utilidad diagnóstica de PSAd en la HBP es relativamente baja. Algunos estudios confirman que este parámetro resulta ser más relevante en el diagnóstico del CaP, donde presenta niveles superiores a los encontrados en la HBP (110). Sin embargo, otros autores destacan que la relación PSAl/PSAt tiene una mayor utilidad diagnóstica en la HBP que la determinación PSAd (111).
Anteriormente se mencionó que el PSA se encuentra en suero en diferentes formas moleculares. Así, se ha descripto un PSA enzimáticamente inactivo, llamado "nicked-PSA" o PSA clivado. El mismo se originaría por una proteólisis interna que impide la unión del PSA a la ACT y a otros inhibidores de proteasas (112). Este proceso ocurre en el espacio extracelular antes de que el PSA difunda hacia la circulación. La diversidad detectada en las formas clivadas, en las diferentes patologías, sugiere la acción de diversas proteasas y quizás con distintas cinéticas o tiempos de contacto del sustrato con la enzima. En este sentido, se ha descripto que en la HBP habría una mayor proporción de PSA clivado que en el CaP, debido a que en la HBP el PSA permanece atrapado durante más tiempo en una estructura similar a un quiste en la glándula dilatada, permitiendo así un período más prolongado de contacto del PSA con la proteasa, previo a ser liberado a la circulación (113). Por otro lado, se describió que el análisis electroforético de las distintas isoformas de PSA presentes en suero no necesariamente refleja el perfil de isoformas observadas en el tejido prostático (114).
En años recientes el término "formas moleculares de PSA" se ha extendido más allá de las formas libres y complejadas para incluir las subformas de PSA libre: PSA benigno (BPSA) y proPSA (115). Como otras serino proteasas, el PSA es traducido como un precursor inactivo, el pre-pro-PSA. Durante el pasaje a través del camino secretorio, el péptido señal es liberado para formar el zimógeno pro PSA. Una segunda forma molecular del PSA libre es la denominada BPSA, la cual es idéntica al PSA maduro nativo, contiene 237 aminoácidos como el PSA, pero tiene 2 enlaces peptídicos internos clivados (lis 182 y lis 145) (116). Se han desarrollado inmunoensayos para estas formas moleculares, pero hasta el presente son sólo utilizadas con fines de investigación pero no de diagnóstico. Así, se ha podido observar un aumento de BPSA en la zona de transición prostática y se lo ha asociado a la HBP (117) mientras que el pro PSA está asociado con el CaP (115).
CONCLUSIONES
Si bien se han elaborado pautas internacionales con el fin de establecer un consenso en el diagnóstico y tratamiento de la HBP, no existe hasta el presente un parámetro único y confiable que permita definir con precisión esta patología. Los síntomas e índices de calidad de vida son parámetros subjetivos y, por lo tanto, significativamente variables.
Los resultados de distintos grupos de investigación permiten inferir que los pacientes pueden ser identificados sobre la base de factores de riesgo específicos: edad, nivel de PSA, volumen prostático. La naturaleza heterogénea de esta glándula y las complejas interrelaciones parácrinas y/o autocrinas entre las distintas estructuras o componentes celulares, dificultan la implementación de herramientas útiles en el diagnóstico de la HBP. Por lo tanto, es imperativo el desarrollo de protocolos de investigación donde se analicen nuevos marcadores bioquímicos en pacientes con distintas manifestaciones clínicas, evaluando la sensibilidad y especificidad de los mismos. Desde esta perspectiva diagnóstico/clínica, el principal objetivo será analizar diversos parámetros y ampliar el conocimiento de la fisiopatología prostática y así posibilitar un enfoque terapéutico más preciso.
Agradecimientos
Los autores agradecen al Prof. Dr. Ricardo S. Calandra por la revisión del presente trabajo y por su estímulo constante.
Correspondencia
PROF. DRA. SILVIA I. GONZÁLEZ CALVAR
Obligado 2490
1428 Ciudad Autónoma de Buenos Aires - Argentina
Tel.: 54-011-4783-2869
Fax: 54-011-4786-2564
scalvar@dna.uba.ar
Referencias bibliográficas
1. Luke MC, Coffey DS. The Male Sex Accessory Tissues. In: The Physiology of Reproduction; Knobil E, Neill J. (eds). New York: Raven Press Ltd; 1994. p.1435-87.
2. Rohr HP, Bartsch G. Human benign prostatic hyperplasia. A stromal disease? Urology 1980; 16(6): 625-33.
3. Getzenberg RH, Pienta KJ, Coffey DS. The tissue matrix: Cell dynamics and hormone action. Endocr Rev 1990; 11(3): 399-416.
4. Bartsch G, Brungger A, Schweikert U, Hinter H, Stanzlu J, Marth C, et al. The importance of stromal tissue in benign prostatic hyperplasia: Morphological, immunofluorescence and endocrinological investigations. En: New approaches to the Study of Benign Prostatic Hyperplasia. Kimball FA, Buhl AE and Carter DB (eds) New York: Alan R. Liss; 1984. p. 179-92.
5. Cunha G, Wang Y, Hayward S, Risbridger G. Estrogenic effects on prostatic differentiation and carcinogenesis. Reprod Fertil Dev 2001; 13(4): 285-96.
6. Nevalainen MT, Valve E, Ingleton P, Nurmi M, Martikainen P, Harkonen P. Prolactin and prolactin receptors are expressed and functioning in human prostate. J Clin Invest 1997; 99(4): 618-27.
7. Barañao JLS, Calvo JC, Luthy IA, Gonzalez SI, Charreau EH, Calandra RS. Prolactin effects on prepubertal male rat. En: Recent Advances in Male Reproduction: Molecular Bases and Clinical Implications. R D'Agata, MB Lipsett, P Polosa, MJ van der Molen (editores). New York: Raven Press, Vol. 7, p. 305-12, 1983.
8. Costello LC, Franklin RB. Effects of prolactin on the prostate. Prostate 1994; 24 (3): 162-6.
9. Reiter E, Hennuy B, Bruyninx M, Cornet A, Klung M, McNamara M, et al. Effects of pituitary hormones on the prostate. Prostate 1999; 38(2): 159-65.
10. Hammond G, Kontturi M, Manttala P, Puukka M, Vihko R. Serum FSH, LH and prolactin in normal males and patients with prostatic diseases. Clin Endocrinol (Oxf) 1977; 7(2): 129-35.
11. Price D. Comparative aspects of development and structure in the prostate. Natl Cancer Ins Monogr 1963; 12: 1-27.
12. Nevalainen MT, Valve EM, Makela SI, Blauer M, Tuohimaa PJ, Harkonen PL. Estrogen and prolactin regulation of rat dorsal and lateral prostate in organ culture. Endocrinology 1991; 129(2): 612-22.
13. Nevalainen MT, Valve E, Ahonen T, Yagi A, Paranko J, Harkonen P. Androgen-dependent expression of prolactin in rat prostate epithelium in vivo and in organ culture. FASEB J 1997; 11(14): 1297- 307.
14. Barañao JLS, Tesone M, Oliveira-Filho RM, Chiauzzi VA, Calvo JC, Charreau EH, et al. Effects of prolactin on prostate androgen receptors in male rats. J Androl 1982; 3: 281-8.
15. Prins G. Prolactin influence of cytosol and nuclear androgen receptors in the ventral, dorsal and lateral lobes in the rat prostate. Endocrinology 1987; 120(4): 1457-64.
16. Wennbo H, Kindblom J, Isaksson O, Tornell J. Transgenic mice overexpression of the prolactin gene development dramatic enlargement of the prostate gland. Endocrinology 1997; 138(10): 4410-5.
17. Blanchere M, Mestayer C, Saunier E, Broshuis M, Mowszowicz I. Transforming growth factor beta in the human prostate: its role in stromal-epithelial interactions in non-cancerous cell culture. Prostate 2001; 46(4): 311-8.
18. Niu Y, Xu Y, Zhang J, Bai J, Yang H, Ma T. Proliferation and differentiation of prostatic stromal cells. Br J Urol 2001; 87(4): 386-93.
19. Carruba G, Webber M, Quader S, Amoroso M, Cocciadiferro L, Saladino F, et al. Regulation of cell-to-cell communication in non-tumorigenic and malignant human prostate epithelial cells. Prostate 2002; 50(2): 73-82.
20. Cussenot O, Teillac C, Le Duc A, Kettels F, Calvo F. Culture de célules normales et tumorales de prostate humane. Ann Urol 1989; 23: 533-7.
21. Orniz DM, Xu J, Colvin JS, McEween DG, Mac Arthur CA, Coulier F, et al. Receptor specificity of the fibroblast growth factor family. J Biol Chem 1996; 271 (25): 15292-7.
22. Deshmukh N, Scotson J, Dodson A, Smith P, Ke Y, Foster C. Differential expression of acidic and basic fibroblast growth factors in benign prostatic hyperplasia identified by immunohistochemistry. Br J Urol 1997; 80(6): 869-74.
23. Piek E, Heldin CH, Ten Dijke P. Specificity, diversity and regulation in TGF-b superfamily signaling. FASEB J 1999; 13(15): 2105-24.
24. Oklu R, Hesketh R. The latent transforming growth factor b binding protein (LTBP) family. Biochem J 2000; 352(Pt 3): 601-10.
25. Marcelli M, Cunningham GR. Hormonal signaling in prostatic hyperplasia and neoplasia. J Clin Endoc Metab 1999; 84 (10): 3463 -8.
26. Tunn S, Nass R, Ekkernkamp A, Schulze H, Krieg M. Evaluation of average life span of epithelial and stromal cells of human prostate by superoxide dismutase activity. Prostate 1989; 15(3): 263-71.
27. Shapiro E, Becich MJ, Hartanto V, Lepor H. The relative proportion of stromal and epithelial hyperplasia is related to the development of symptomatic benign prostate hyperplasia. J Urol 1992; 147(5): 1293-7.
28. Ball EMA, Risbridger GP. New perspectives on growth factor-steroid interaction in the prostate. Cyt Growth Fact Rev 2003; 14(1): 5-16.
29. Eaton CL. Aetiology and pathogenesis of benign prostatic hyperplasia. Curr Opin Urol 2003; 13: 7-10.
30. Begun FP, Story MT, Hopp KA, Shapiro E, Lawson RK. Regional concentration of basic fibroblast growth factor in normal and benign hyperplastic human prostate. J Urol 1995; 153 (3 Pt 1): 839-43.
31. Giri D, Ropiquet F, Ittmann M. Alterations in expression of basic fibroblast growth factor (FGF)-2 and its receptor FGFR-1 in human prostate cancer. Clin Cancer Res 1999; 5(5): 1063-71.
32. Ropiquet F, Giri D, Lamb DJ, Ittmann M. FGF7 and FGF2 are increased in benign prostatic hyperplasia and are associated with increased proliferation. J Urol 1999; 162(2): 595-9.
33. Ropiquet F, Giri D, Kwabi-Addo B, Schmidt K, Ittmann M. FGF10 is expressed at low levels in the human prostate. Prostate 2000; 44(4): 334-8.
34. Thomson AA, Cunha GR. Prostatic growth and development are regulated by FGF10. Development 1999; 126(16): 3693-701.
35. Polnaszek N, Kwabi-Addo B, Wang J, Ittmann M. FGF17 is an autocrine prostatic epithelial growth factor and is upregulated in benign prostatic hyperplasia. Prostate 2004; 60 (1): 18-24.
36. Cohen P, Peehl DM, Rosenfeld RG. The IGF axis in the prostate. Horm Met Res 1994; 26 (2): 81-4.
37. Bretland AJ, Reid SV, Chapple CR, Eaton CL. Role of endogenous transforming growth factor beta (TGFbeta)1 in prostatic stromal cells. Prostate 2001; 48(4): 297-04.
38. Gonzalez Calvar SI, Salcedo JL, Martinez Mangini MA. Early detection of benign prostatic hyperplasia by assessment of TGFb-2 plasmatic levels. Biocell 2004; 28 (1): 121.
39. Luo J, Dunn T, Ewing C, Sauvageot J, Chen Y, Trent J, et al. Gene expression signature of benign prostatic hyperplasia revealed by cDNA microarray analysis. Prostate 2002; 51(3): 189-200.
40. Porena M, Zucchi A, Mearini L, Mearini E, Vivacqua C. Testosterona e prostata. En: IV International Congress on Therapy in Andrology. The human testis: Its role in reproduction and sexuality. Pisa-Italia; 14-16 octubre, 1999. Menchini Fabris GF (ed). p.187-91.
41. Moalli PA, Klingensmith WL, Meyn LA, Zyczynski HM. Regulation of matrix metalloproteinase expression by oestrogen in fibroblast that are derived from the pelvic floor. Am J Obstet Gynaecol 2002; 187(1): 72-9.
42. Kang HY, Lin HK, Hu YC, Yeh S, Huang KE, Chang C. From transforming growth factor-beta signaling to androgen action: identification of Smad 3 as an androgen receptor coregulator in prostate cancer cells. Proc Natl Acad Sci USA 2001; 98(6): 3018-23.
43. O´Callaghan CJ, Williams B. Regulation of human vascular smooth muscle extracelular matrix protein production by alpha and beta-adrenoreceptor stimulation. J Hypertens 2002; 20(2): 287-94.
44. Kyprianou N, Chon J, Benning CM. Effects of alpha-adrenoceptor antagonists on cell proliferation and apoptosis in the prostate: therapeutic implications on prostatic disease. Prostate 2000; (Supl) 9: 42-9.
45. Giri D, Ittmann M. Interleukin-8 is a paracrine inducer of fibroblast growth factor 2, a stromal and epithelial growth factor in benign prostatic hyperplasia. Am J Pathol 2001; 159(1): 139-47.
46. Chicharro Molero JA, Burgos Rodríguez R. Epidemiol-ogy of benign prostatic hyperplasia. Definition of the condition. Rev Clin Española, 1999; 199 (Suppl 2): 12-18.
47. Barry MJ, Fowler FJ Jr, O'Leary MP, Bruskewitz RC, Holtgrewe HL, Mebusk WK, et al. The American Urological Association Sympton Index for benign prostatic hyperplasia. The Measurement Committee of the American Urological Association. J Urol 1992; 148 (5): 1549-57.
48. Kirby R.S. The natural history of benign prostatic hyperplasia: what have we learned in the last decade? Urology 2000; 156 (Supl 1): 3-6.
49. Rodriguez Mora VL, Rodriguez Vallejo JM, García Alcázar I, Gómez Acebo A. Benign prostatic hyperplasia: measurement of symptoms, IPSS and life quality assessment. Rev Clin Esp 1999; 199 (Supl 2): 30-5.
50. de la Rosette JJMCH, Deric KE, van der Schoot DKE, Debruyne FMJ. Recents developments in guidelines on benign prostatic hyperplasia. Curr Op Urol 2002; 12: 3-6.
51. Salinas Sanchez AS, Hernandez Millán IR, Segura Martín M, Lorenzo Romero JG, Lopez Torres Hidalgo J, Virseda Rodriguez JA. Impact of prostatic symptoms in patients with prostatic benign hyperplasia. Arch Esp Urol 2000; 53(3): 212-24.
52. Gomez Acebo A, Rodriguez Vallejo JM, Rodriguez Mora VI, García Alcázar I. Quality of life and symptomatology in benign prostate hyperplasia in active Spanish population. Med Clin (Barc) 2000; 114 (Supl 3): 81-9.
53. Vela-Navarrete R, Alfaro V, Badiella LL, Fernandez HN. Age-stratified analysis of IPSS and QoL: values in Spanish patients with symptoms potentially related to BPH. Eur Urol 2000; 38(2): 199-207.
54. O´Leary M.P. LUTS, ED, QOL: alphabet soup or real concerns to aging men? Urology 2000; 56(5 Suppl 1): 7-11.
55. Kaplan S, Garvin D, Gilhooly P, Koppel M, Labasky R, Milsten R, et al. Impact of baseline symptom severity on future risk of benign prostatic hyperplasia-related outcomes and long-term response to finasteride. Urology 2000; 156(4): 610-6.
56. Hammarsten J, Hogstedt B. Hyperinsulinaemia as a risk factor for developing benign prostatic hyperplasia. Eur Urol 2001; 39(2): 151-8.
57. Ooi DS, Innanen VT, Wang D. Establishing reference intervals for DPC´s free testosterone radioimmunoassay. Clin Biochem 1998; 31(1): 15-21.
58. Erfurth EM, Hagmar LE. Decreased serum testosterone and free triiodothyronine levels in healthy middle-aged men indicate an age effect at the pituitary level. Eur J Endoc 1995; 132(6): 663-7.
59. Vermeulen A, Kaufman JM. Ageing of the hypothalamus-pituitary-testicular axis in men. Hormone Res 1995; 43(1-3): 25-8.
60. Teitz NW, Sheuy DF, Wekstein DR. Laboratory values in fit aging individuals-sexagenarians through centenarians. Clin Chem 1992; 38(6): 1167-85.
61. Roberts RO, Jacobson DJ, Rhodes T, Klee GG, Leiber MM, Jacobsen SJ. Serum sex hormones and measures of benign prostatic hyperplasia. Prostate 2004 (en prensa).
62. Pasquali R, Casimini F, Cantobelli S, Melchionda N, Morselli Labate AM, Fabbri R, et al. Effect of obesity and body fat distribution on sex hormones and insulin in men. Metabolism 1991; 40(1): 101-4.
63. Zamboni M, Armellini F, Turcato E, de Pergola G, Todesco T, Bissoli L. Relationship between visceral fat, steroid hormones and insulin sensitivity in premenopausal obese women. J Int Med 1994; 236(5): 521-7.
64. Haffner SM, Valdez RA, Mykkanen L, Stern MP, Katz MS Decreased testosterone and dehidroepiandrosterone sulfate concentrations are associated with increased insulin and glucose concentrations in nondiabetic men. Metabolism 1994; 43(5): 599-603.
65. Tsai L, Johansson C, Ponsette A, Tagelman R, Carlstron K, Hemmingsson P. Cortisol and androgen concentrations in females and male elite endurance athletes in relation to physical activity. Eur J Appl Physiol Occup Physiol 1991; 63: 308-11.
66. Bartsch G, Rittmaster RS, Klocker H. Dihydrotestosterone and the concept of 5alpha-reductase inhibition in human benign prostatic hyperplasia. Eur Urol. 2000; 37(4): 367- 80.
67. Vermeulen A, De Sy W. Androgens in patients with benign prostatic hyperplasia before and after prostatectomy. J Clin Endoc Metab 1976; 43(6): 1250-4.
68. Barrack ER, Berry SJ. DNA synthesis in the canine prostate: Effects of androgen and estrogen treatment. Prostate 1987; 10 (1): 45-56.
69. Walsh PC, Wilson JD. The induction of prostatic hypertrophy in the dog with androstanediol. J Clin Invest 1976; 57(4): 1093-7.
70. Winter ML, Liehr JG. Possible mechanism of induction of benign prostatic hyperplasia by estradiol and dihydrotestosterone in dogs. Toxicol Appl Pharmacol 1996; 136(2): 211-9.
71. Gray A, Feldman H, McKinlay J, Longcope C. Age,Disease, and changing sex hormone levels in middle-aged men: Results of the Massachusetts male aging study. J Clin Endocrinol Metab 1991; 73(5): 1016-25.
72. Barone D, Peroglio F, Toso E, Bruzzese T. Binding of mepartricin to sex hormones, a key factor of its activity on benign prostatic hyperplasia. Arzneimittelforschung 2001; 51(12): 984-90.
73. Krieg M, Nass R, Tunn S. Effect of aging on endogenous level of 5alpha-dihydrotestosterone, testosterone, estradiol and estrone in the epithelium and stroma of normal and hyperplastic human prostate. J Clin Endoc Metab 1993; 77(2): 375-81.
74. Labrie F, Bélanger A, Cusan L, Candas B. Physiological changes in dehydroepiandrosterone are not reflected by serum levels of active androgens and estrogens but of their metabolites: intracrinology. J Clin Endocrinol Metab 1997; 82(8): 2403-9.
75. Bélanger A, Couture J, Caron S, Roy R. Determination of non-conjugated and conjugates steroid levels in plasma and prostate after separation on C-18 columns. Ann NY Acad Sci 1990; 595: 251-9.
76. Barbier O, Lapointe H, El Alfy M, Hum DW, Belanger A. Cellular localization of uridine diphosphoglucuronosyltransferase 2B enzymes in the human prostate by in situ hybridization and immunohistochemistry. J Clin Endoc Metab 2000; 85 (12): 4819-26.
77. Enriori CL, Enriori PJ. La hiperplasia benigna de próstata como consecuencia de un defecto de la UDP-glucuroniltransferasa. Acta Bioquím Clín Latinoam 1995; 29(2): 167-72.
78. Wright F, Poizat R, Bongini M, Bozzolan F, Doukani A, Mauvais-Jarvis P. Decreased urinary 5alpha-androstane-3alpha,17beta-diol glucuronide excretion in patients with benign prostatic hyperplasia. J Clin Endocrinol Metab 1985; 60(2): 294-8.
79. Vermeulen A. Clinical Reviews 24. Androgens in the aging male. J Cin Endocr Metab 1991; 73(2): 221-4.
80. Heller JE. Prostatic acid phosphatase: Its current clinical status. J Urol 1987; 137(6): 1091-4.
81. Ellis WJ, Brawer MK. Papel de los marcadores tumorales en el diagnóstico y tratamiento del cáncer de próstata. En: Enfermedades de la próstata. Lepor H y Lawson R (Eds), Madrid: Editorial Médica Panamericana, 1994. Capítulo 22, p. 337-58.
82. Riegman PHJ, Vlietstra RJ, van der Korput JA, Romijn JC, Trapman J. Characterization of the prostate-specific antigen gene: a novel human kallikrein-like gene. Biochem Biophys Res Commun 1989; 159 (1): 95-102.
83. Diamandis EP, Yu H. New biological functions of prostate specific antigen? J Clin Endocrinol Metab 1995; 80: 1515-7.
84. Enriori PJ, Enriori CL. El antígeno prostático específico (PSA) y su actividad como una serin proteasa en ambos sexos. Rev Arg Endoc Metab 2000; 37(1): 9-17.
85. Sinha AA, Wilson MJ, Gleason DF. Immunoelectron microscopic localization of prostatic-specific antigen in human prostate by the protein A-gold complex. Cancer 1987; 60(6): 1288-93.
86. Fichtner J, Graves HC, Thatcher K, Yemoto C, Shortliffe ML. Prostate specific antigen releases a kinin like substance on proteolysis of seminal vesicle fluid that stimulates smooth muscle contraction. J Urol 1996; 155(2): 738-42.
87. Stephenson SA, Verity K, Ashworth LK, Clements JA. Localization of a new prostatic-specific antigen-related serine protease gene, KlK4, is evidence for an expend-ed human kallikrein gene family cluster on chromosome; 19q13; 3-13; 4. J Biol Chem 1999; 274(33): 23210-4.
88. Magklara A, Scorilas A, Stephan C, Cristiansen GO, Hauptmann S, Jung K, et al. Decreased concentration of prostatic specific antigen (PSA) and human glandular kallikrein 2 (hk2) in malignant versus non-malignant prostatic tissue. Urology 2000; 56(3): 527-32.
89. Pollak M, Beamer W, Zhang JC. Insulin-like growth factors and prostate cancer. Cancer Metastasis Rev 1998; 17: 383-90.
90. Morote J, Encabo G, López M, de Torres IM. Prediction of prostate volume based on total and free serum prostate-specific antigen: is it reliable? Eur Urol 2000; 38(1): 91-5.
91. Roehrborn CG, McConnell J, Bonilla J, Rosemblatt S, Hudson PB, Malek GH, et al. Serum prostate specific antigen is a strong predictor of future prostate growth in men with benign prostatic hyperplasia. PROSCAR long-term efficacy and safety study. J Urol 2000; 163 (1): 13-20.
92. Wright EJ, Fang J, Metter J, Partin AW, Landis P, Chan DW, et al. Prostate specific antigen predicts the long-term risk of prostate enlargement: results from the Baltimore Longitudinal study of aging. J Urol 2002; 167(6): 2484-8.
93. Emberton M, Andriole GL, de la Rosette J, Djavan B, Hoefner K, Vela Navarrete R, et al. Benign Prostatic Hyperplasia: A Progressive disease of aging men. Urology 2003; 61(2): 267-73.
94. Jung K, Elgeti U, Lein M, Vrux B, Sinha P, Rudolph B, et al. Ratio of free or complex prostate-specific antigen (PSA) to total PSA: Which ratio improves differentiation between benign prostatic hyperplasia and prostate cancer? Clin Chem 2000; 46(1): 55-62.
95. Christensson A, Bjork T, Nilsson O, Dahlen U, Matikainen MT, Cockett AT, et al. Serum prostate specific antigen complexed to alpha 1-antichymotrypsin as an indicator of prostate cancer. J Urol 1993; 150 (1): 100-5.
96. Catalona WJ, Smith DS, Ratliff TL, Dodds KM, Coplen DE, Yuan JJ, et al. Measurements of prostate specific antigen in serum as a screening test for prostate cancer. N Engl J Med 1991; 324(17): 1156-61.
97. Emiliozzi P, Longhi S, Scarpone P, Pansadoro A, DePaula F, Pansadoro V. The value of a single biopsy with 12 transperineal cores for detecting prostate cancer in patients with elevated prostate specific antigen. J Urol 2001; 166(3): 845-50.
98. Catalona WJ, Partin AW, Finlay JA, Chan DW, Rittenhouse HG, Wolfert RL, et al. Use of percentage of free prostate specific antigen to identify men at a high risk of prostate cancer when PSA levels are 2.51 to 4 ng/ml and digital rectal examination is not suspicious for prostate cancer: an alternative model. Urology 1999; 54(2): 220-4.
99. Roehl KA, Antenor JA, Catalona WJ. Robustness of free prostate specific antigen measurements to reduce unnecessary biopsies in the 2.6 to 4.0 ng/mL range. J Urol 2002; 168(3): 922-5.
100. Benson MC, Whang IS, Pantuck A, Ring K, Kaplan SA, Olsson CA, et al. Prostate specific antigen density: a means to distinguish prostatic hypertrophy and prostate cancer. J Urol 1992; 147 (3 Pt 2): 815-6.
101. Carter HB, Pearson JD, Metter EJ, Brant LJ, Chan DW, Andres R, et al. Longitudinal evaluation of prostate specific antigen levels in men with and without prostate disease. JAMA 1992; 267 (16) : 2215-20.
102. Ross KS, Carter HB, Pearson JD, Guess HA. Comparative efficiency of prostate-specific antigen screening strategies for prostate cancer detection. JAMA 2000; 284(11): 1399-405.
103. Oesterling JE, Jacobsen SJ, Cooner WH. The use of age specific reference ranges for serum prostate specific antigen in men 60 years old or older. J Urol 1995; 154(3): 1190-5.
104. Allard WJ, Zhou Z, Yeung KK. Novel immunoassay for the measurement of complexed prostate-specific antigen in serum. Clin Chem 1998; 44 (6): 1216-23.
105. Filella X, Alcover J, Molina R, Gimenez N, Rodriguez A, Jo J, et al. Clinical usefulness of free PSA fraction as an indicator of prostate cancer. Int. J Cancer 1995; 63(6): 780-4.
106. Wymenga LF, Duisterwinkel FJ, Groenier K, Visser-van Brummen P, Marrink J, Mensink HJ. Clinical implicat-ions of free-to-total immunoreactive prostate-specific antigen ratios. Scand J Urol Nephrol 2000; 34(3): 181-7.
107. Hofer C, Sauerstein P, Wolter C, Scholz M, Hartung R, Breul J. Value of free prostate-specific antigen (Hybritech Tandem-R) in symptomatic patients consulting the urologist. Urol Int 2000; 64(1): 18-23.
108. Chu TM, Lin MF. PSA and acid phosphatase in the diagnosis of prostate cancer. J Clin Ligand Assay 1998; 21(1): 24-34.
109. Oesterling J.E. Prostate-specific antigen and diagnosing early malignancies of the prostate. J Cell Biochem 1992; Supl 16 H: 31-43.
110. Bare R, Hart L, McCullough DL. Correlation of prostate-specific antigen and prostate-specific antigen density with outcome of prostate biopsy. Urology 1994; 43(2): 191-6.
111. Djavan B, Zlotta A, Kratzik C, Remzi M, Seitz C, Schulman CC, et al. PSA, PSA density, PSA density of transition zone, free/total PSA ratio, and PSA velocity for early detection of prostate cancer in men with serum PSA 2.5 to 4.0 ng/mL. Urology 1999; 54(3): 517-22.
112. Christensson A, Laurell CB,Lilja H. Enzymatic activity of prostate specific antigen and its reactions with extracellular serine proteinase inhibitors. Eur J Biochem 1990; 194(3): 755-63.
113. Charrier JP, Tournel C, Michel S, Dalbon P, Jolivet M. Two dimensional electrophoresis of prostate specific antigen in sera of men with prostate cancer or benign prostate hyperplasia. Electrophoresis 1999; 20(4-5): 1075-81.
114. Jung K, Brux B, Lein M, Rudolph B, Kristiansen G, Hauptmann S, et al. Molecular forms of prostate-specific antigen in malignant and benign prostatic tissue: Biochemical and diagnostic implications. Clin Chem 2000; 46(1): 47-54.
115. Mikolajczyk SD, Rittenhouse HG. Pro PSA: a more cancer specific form of prostate specific antigen for early detection of prostate cancer. Keio J Med 2003; 52 (2): 86-91.
116. Mikolajczyk SD, Millar LS, Wang TJ, Rittenhouse HG, Wolfert RL, Marks LS, et al. "BPSA", a specific molecular form of free prostate-specific antigen, is found predominantly in the transition zone of patients with nodular benign hyperplasia. Urology 2000; 55(1): 41-5.
117. Linton HJ, Marks LS, Millar LS, Knott CL, Rittenhouse HG, Mikolajczyk SD. Serum BPSA is elevated in men with benign prostate disease. Clin Chem 2003; 49(2): 253-9.
Aceptado para su publicación el 8 de abril de 2005.














