Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO  uBio
uBio
Compartir
Acta bioquímica clínica latinoamericana
versión impresa ISSN 0325-2957versión On-line ISSN 1851-6114
Acta bioquím. clín. latinoam. v.39 n.4 La Plata sept./dic. 2005
MICROBIOLOGÍA
Laboratorio clínico y micológico en pacientes con histoplasmosis y síndrome de inmunodeficiencia adquirida
Luis Trombetta1 *, Amadeo Javier Bava2 **
1. Médico Especialista en Enfermedades Infecciosas.
2. Doctor en Medicina.
* Sala 11. Hospital de Infecciosas "Francisco Javier Muñiz". Uspallata 2272. Buenos Aires. Argentina.
** Cátedra de Micología y Parasitología. Facultad de Ciencias Exactas. Universidad Nacional de La Plata. Calle 1 y 47. La Plata. Buenos Aires. Argentina.
Resumen
Se evaluaron retrospectivamente los resultados del laboratorio general y micológico de 15 pacientes varones con histoplasmosis asociada al SIDA internados en la Sala 11 del Hospital Muñiz de Buenos Aires, desde el 1/1/98 al 31/12/03. Los pacientes desarrollaron la forma diseminada aguda de la histoplasmosis; trece de ellos fueron dados de alta y los dos restantes fallecieron a pesar de la administración del tratamiento antifúngico específico. Las alteraciones sobresalientes reveladas por los estudios de laboratorio fueron la presencia de anemia, leucopenia, aceleración de la velocidad de eritrosedimentación y elevación de las aminotransferasas hepáticas (TGO y TGP) y de la fosfatasa alcalina. Sin embargo, a pesar del compromiso hepático, la bilirrubinemia total se mantuvo dentro de los valores normales en 6 (66,66%) de los 9 pacientes en los cuales fue evaluada. Los recuentos de linfocitos T CD4+ en sangre venosa periférica, realizados en 13 de 15 pacientes, mostraron una mediana de 15 células/µL (rango 1-159). La microscopia de las preparaciones de material obtenido por escarificación de lesiones cutáneas y mucosas, junto con los hemocultivos, realizados con una modificación de la técnica de lisis-centrifugación, constituyeron los métodos más importantes para el diagnóstico inicial de histoplasmosis.
Palabras clave: histoplasmosis * síndrome de inmunodeficiencia adquirida * micosis * técnicas de laboratorio
Summary
Clinical and mycological laboratory in patients with histoplasmosis and acquired immunodeficiency syndrome
The results of the clinical laboratory techniques and the mycological studies were retrospectively evaluated in 15 male AIDS-related histoplasmosis patients, assisted at Ward 11 of the Hospital Muñiz of Buenos Aires, from 1/1/98 to 12/31/03. Those patients evolved into an acute disseminated clinical form of histoplasmosis; 13 of them were discharged and the other 2 died, in spite of specific antifungal treatment. Among the most outstanding alterations revealed by the general laboratory studies, the presence of anaemia, leucocytopenia, increased sedimentation test and a rise in aminotransferases (GOT and GPT) and alkaline phosphatase levels can be highlighted. In spite of the liver impairment, total bilirubin levels, evaluated in 9 patients, remaired within the normal values in 6 of them (66.66 %). T CD4+ lymphocyte counts in peripheral blood were performed in 13/15 patients and they showed a median of 15 cells/µL (range 1 - 159). The microscopy applied on smears from samples obtained by scrapping of mucous and skin lesions together with the blood cultures performed with a modified lysis-centrifugation technique, were the most important methods for the initial diagnosis of histoplasmosis.
Key words: histoplasmosis * acquired immunodeficiency syndrome * mycoses * laboratory techniques
INTRODUCCIÓN
La histoplasmosis es la micosis sistémica endémica más frecuente entre los pacientes con SIDA en este medio, luego de la criptococosis. Su prevalencia varía entre el 5 - 20% en diferentes regiones geográficas del planeta (1-3).
Su agente etiológico, el Histoplasma capsulatum, es un hongo termodimorfo que habita en el suelo de zonas templadas o subtropicales y húmedas, en Argentina fundamentalmente en la Pampa húmeda (1)(2).
La histoplasmosis se manifiesta clínicamente en los pacientes VIH positivos con recuentos de linfocitos T CD4+ inferiores a 200 células/µL como una enfermedad grave, que pone en peligro sus vidas (3)(4). Los estudios de laboratorio pueden revelar anomalías en el recuento de hematíes y leucocitos, en la velocidad de eritrosedimentación y en los valores de las enzimas hepáticas (2)(3).
El diagnóstico se efectúa fundamentalmente mediante la visualización microscópica y/o el aislamiento del agente causal por cultivos de diferentes materiales clínicos (4).
Se analizan aquí los resultados de los estudios del laboratorio general y micológicos, en los pacientes con histoplasmosis asociada al SIDA internados en la Sala 11 del Hospital de Infecciosas "Francisco J. Muñiz", durante un lapso de 5 años.
MATERIALES Y MÉTODOS
Fueron incluidos en el presente estudio todos aquellos pacientes VIH positivos internados en la Sala 11 del Hospital de Infecciosas "Francisco Javier Muñiz" de Buenos Aires, durante el período 1/1/98 al 31/12/03, con diagnóstico de histoplasmosis.
Se obtuvieron retrospectivamente los datos de los estudios de laboratorio general y micológicos a partir de las correspondientes historias clínicas y fueron volcados en una base de datos.
El diagnóstico de la infección por VIH se realizó mediante dos determinaciones de anticuerpos para VIH con la técnica de ELISA (Murex HIV Ag/Ab Combination, Abbott Científica SA. División Diagnósticos, Madrid) y la posterior confirmación con Western-Blot (HIV Blot 2.2. Western Blot Assay, Genelabs Diagnostics Ltd., Singapore Science, Singapore) (5).
El diagnóstico de histoplasmosis se efectuó según la metodología protocolizada por el Laboratorio de la Unidad Micología del Hospital Muñiz para este fin, resaltando aquella técnica que posibilitó el diagnóstico inicial de la micosis (6).
En cada uno de los pacientes se tuvieron en cuenta los resultados de los siguientes estudios de laboratorio, al momento del ingreso a la sala: recuento de glóbulos rojos y blancos, hematocrito, concentración de hemoglobina, bilirrubinemia total, niveles séricos de las enzimas transaminasa glutámico oxalacética (TGO), transaminasa glutámico pirúvica (TGP) y fosfatasa alcalina (FAL), y recuento de linfocitos T CD4+ en sangre venosa periférica. Adicionalmente se analizaron los datos correspondientes a los estudios micológicos practicados para obtener el diagnóstico de la histoplasmosis en cada uno de los pacientes estudiados.
Por último, fueron considerados el diagnóstico simultáneo o el padecimiento previo de otras infecciosas oportunistas, el empleo de fármacos en el tratamiento de las mismas y el cumplimiento del tratamiento con drogas antirretrovirales, situaciones todas que podrían eventualmente influir en los resultados de los análisis de laboratorio, que son motivo de este estudio.
RESULTADOS
Los resultados de los estudios de laboratorio general fueron incluidos en la Tabla I, mientras que la metodología con la que se logró el diagnóstico micológico inicial de histoplasmosis en cada uno de los pacientes, es resumida en la Tabla II.
Todos los pacientes evaluados fueron varones, con una mediana de 35 años de edad (rango 24 - 43 años), nacidos o residentes en su gran mayoría en localidades del Gran Buenos Aires o en la Ciudad de Buenos Aires.
Tal como se observa en la Tabla I, entre las alteraciones reveladas por los estudios de laboratorio general se observa la presencia de anemia, leucopenia, aceleración de la velocidad de eritrosedimentación y elevación de las aminotransferasas hepáticas (TGO y TGP) y de la fosfatasa alcalina. Sin embargo, a pesar del compromiso hepático, la bilirrubinemia total, evaluada en 9 pacientes, se mantuvo dentro de los valores normales en 6 de ellos (66,66%).
El recuento de linfocitos T CD4+ en sangre venosa periférica, realizado en 13 de los 15 pacientes, reveló una mediana de 15 células/µL (rango: 1 - 159).
La visualización de la fase parasitaria del Histoplasma capsulatum en preparaciones microscópicas de material obtenido por escarificación de lesiones cutáneas y mucosas, coloreados con la técnica de Giemsa, permitió el diagnóstico inicial en 6 pacientes, mientras que el aislamiento de Histoplasma capsulatum en hemocultivos, en otros 9 pacientes. En el caso Nº 7, el diagnóstico inicial fue simultáneo por escarificación y hemocultivo, mientras que en el Nº 4 fue posible por serología empleando la contrainmunoelectroforesis (CIEF) (Tabla II).
Con respecto a las enfermedades asociadas a la histoplasmosis, sólo se verificó el diagnóstico en una internación anterior de tuberculosis pulmonar y coriorretinitis por Citomegalovirus en el paciente Nº 7, mientras que los pacientes Nº 8 y 15 poseían ambos una serología reactiva para el virus de la hepatitis C. Ninguno de los 15 pacientes evaluados en el presente estudio refirió el cumplimiento, al momento de realizado el diagnóstico de histoplasmosis, de tratamiento farmacológico alguno.
Tabla I. Resultados de los estudios de laboratorio general en el momento de su ingreso realizados en 15 pacientes varones con histoplasmosis asociada al SIDA internados en la Sala 11 del Hospital de Infecciosas "Francisco J Muñiz" desde el 1/1/98 al 31/12/03.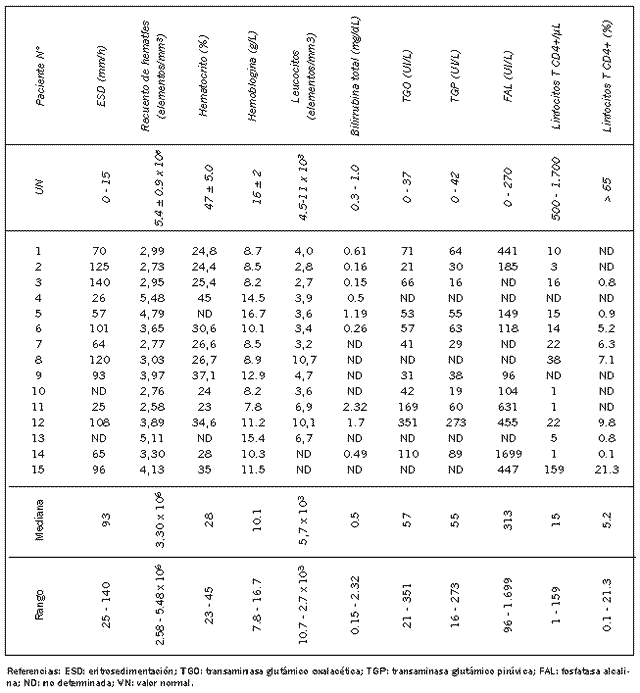
Tabla II. Metodología de diagnóstico inicial de la histoplasmosis en 15 pacientes varones con histoplasmosis asociada al SIDA internados en la Sala 11 del Hospital de Infecciosas "Francisco J Muñiz", desde el 1/1/98 al 31/12/03.

DISCUSIÓN Y CONCLUSIONES
Casi todos los pacientes presentaron la forma diseminada aguda de la histoplasmosis, la cual, infrecuente en épocas previas a la pandemia del SIDA, se asocia a un marcado deterioro de la inmunidad celular y a un elevado porcentaje de mortalidad, que en la población estudiada alcanzó el 14% (7)(8).
La mayoría de los pacientes presentó fiebre, pérdida de peso, tos con expectoración y lesiones mucosas y cutáneas, y los menos, adenomegalia, sudoración, diarrea, dolor abdominal, cefalea y disnea, todos, tradicionalmente asociados a la forma diseminada aguda de la histoplasmosis (9). La ecografía abdominal reveló hepato-esplenomegalia en más de la mitad de los casos en los que fue realizada y la radiografía de tórax mostró infiltrados pulmonares, en su mayoría con distribución bilateral, en más del 80% de los casos. Trece (86,66%) pacientes respondieron favorablemente al tratamiento y egresaron con alta y dos (13,33%) fallecieron, a pesar de recibir el tratamiento antifúngico correspondiente (9).
Los hallazgos más relevantes del laboratorio general, resumidos en la Tabla I, fueron los que caracterizan a la histoplasmosis diseminada aguda y permitieron el reconocimiento de eventuales anomalías e influyeron a la hora de elegir el tratamiento antifúngico. La anemia y el deterioro funcional renal limitaron el empleo de la anfotericina B, mientras que la disfunción hepática hizo lo propio con el itraconazol. Ambas drogas son de elección en el tratamiento de las diferentes formas clínicas de la histoplasmosis, tanto asociada como no asociada al SIDA (2)(3)(8)(9). Igualmente, estos estudios fueron importantes como controles post-terapéuticos, para el seguimiento de los pacientes y para implementar el tratamiento antifúngico profiláctico secundario.
El recuento de linfocitos T CD4+, un marcador importante del riesgo para padecer histoplasmosis en pacientes con SIDA, reveló cifras menores de 200 células/µL en todos los casos. Estos valores son considerados favorecedores para la aparición de los síntomas de esta micosis en los pacientes con SIDA, como ha sido evidenciado entre los pacientes con histoplasmosis y SIDA internados en el Hospital Muñiz hasta 1995 (1-4).
La histoplasmosis diseminada es incluida en la definición de casos de vigilancia para el SIDA creada en 1993. En Argentina se usa esta clasificación, también adoptada por la OMS, pero sin emplear los criterios biológicos (recuento de linfocitos T CD4+) que definen el caso de SIDA en adolescentes y adultos VIH (+) con inmunosupresión grave, con valores menores de 200 linfocitos T CD4+/µL o un porcentaje inferior a 14% (10)(11).
El diagnóstico micológico inicial se hizo principalmente por la visualización microscópica del H. capsulatum en lesiones cutáneo-mucosas y por su recuperación en hemocultivos. La presencia de lesiones cutáneas y mucosas en piel del rostro, cuello, tronco y extremidades, así como en la mucosa bucal y nasal, favoreció el diagnóstico, teniendo en cuenta el fácil acceso a ellas (Fig. 1). En 6 pacientes con estas lesiones se visualizó H. capsulatum en preparaciones obtenidas por escarificación de las mismas, las que teñidas con Giemsa, revelaron pequeñas levaduras intracelulares coloreadas "en casquete" (Fig. 2).

Figura 1. Lesiones de aspecto moluscoide presentes en el rostro de uno de los pacientes con histoplasmosis asociada al SIDA (paciente 10).

Figura 2. Levaduras de Histoplasma capsulatum observadas microscópicamente en un extendido realizado con material obtenido por escarificación de una lesión cutánea en uno de los pacientes con histoplasmosis asociada al SIDA (1.000 x).
Los hemocultivos lograron el diagnóstico inicial en 9 pacientes, mientras que en los 6 restantes, diagnosticados por otros métodos, resultaron positivos en 3 (pacientes Nº 1, 2 y 10). La modificación de la técnica de lisis -centrifugación empleada disminuye los costos sin alterar significativamente los resultados obtenidos, es accesible a laboratorios de baja complejidad y entre los pacientes estudiados mostró una sensibilidad del 80% (12).
En uno de los pacientes (Nº 4), sin lesiones cutáneo-mucosas y con una neumonía nodular bilateral evidenciada radiológicamente, el diagnóstico se hizo por detección de anticuerpos por contrainmunoelectroforesis, sin que se aislara H. capsulatum de los hemocultivos. La serología, de indudable valor diagnóstico en los pacientes VIH (-) con histoplasmosis, suele ser positiva sólo en el 20-30% de aquellos con SIDA (13).
El escaso número de diagnósticos logrados a partir de secreciones respiratorias, teniendo en cuenta que los pulmones son la puerta de entrada del hongo y en oportunidades manifiestan anomalías detectadas radiológicamente, se explicaría por una eventual baja sensibilidad de los métodos disponibles para detectar en ellos la presencia de H. capsulatum.
A pesar de no poder comparar la eficacia de los métodos de diagnóstico empleados, debido a datos incompletos, resultó evidente la utilidad de la escarificación de las lesiones cutáneas y mucosas, que arrojó resultados positivos en todos aquellos pacientes con este tipo de lesiones (13). Ya en una revisión previa de pacientes con histoplasmosis y SIDA internados en el Hospital Muñiz, se señaló a esta técnica como la más sensible (14).
Por su carácter diseminado, la histoplasmosis asociada al SIDA puede diagnosticarse por microscopia o cultivos de múltiples muestras, como punción de médula ósea, lavado broncoalveolar, punción ganglionar, etc. (4).
A pesar de no estar disponible en Argentina, la determinación del antígeno parietal de H. capsulatum en fluidos biológicos posee mayor sensibilidad que otros métodos, lo que posibilitaría un reconocimiento más temprano de la enfermedad, un tratamiento antifúngico más rápido y un aumento de las posibilidades de éxito terapéutico (3).
La endemicidad de la histoplasmosis en la Pampa húmeda, donde se hallan los centros urbanos más poblados de Argentina y los valores más elevados de prevalencia del SIDA, favorece la coexistencia de ambas patologías (14). En los pacientes con SIDA, la histoplasmosis es la única micosis sistémica endémica observada con frecuencia en este medio y la segunda micosis sistémica en frecuencia, detrás de la criptococosis (7)(15)(16).
Las alteraciones presentes en los estudios de laboratorio general de estos pacientes deben ser evaluadas teniendo en cuenta aspectos clínicos y también con el propósito de establecer las posibilidades terapéuticas. Es de destacar que, en sólo 3 de los 15 pacientes aquí estudiados (Nº 7, 8 y 15), se encontraron entidades mórbidas concomitantes o la referencia de tratamientos farmacológicos al momento del diagnóstico de la histoplasmosis, con eventual capacidad de influir sobre los resultados obtenidos en los exámenes de laboratorio analizados en el presente estudio.
Correspondencia
AMADEO JAVIER BAVA
Darragueyra 2470 - 7º "C"
1425 BUENOS AIRES
Argentina
Tel.: 5411-4773-6458
E-mail: javibava@biol.unlp.edu.ar
Referencias bibliográfícas
1. Bava AJ. Micosis en pacientes con SIDA. En: Introducción a la Micología Médica. Acta Bioquím Clín Latinoam 2003, (Supl 4): 229-30.
2. Negroni-Briz R. Histoplasmosis. En: Torres-Rodríguez J, del Palacio-Hernanz A, Guarro-Artigas J, Negroni-Briz R, Pereiro-Miguens M. Micología médica. Barcelona: Masson SA; 1993. p. 247-56.
3. Wheat JL, Kauffman CA. Histoplasmosis. Infect Dis Clin North Am 2003; 17: 1-19.
4. Bava AJ. Histoplasmosis in the Muñiz Hospital of Buenos Aires. Rev Inst Med Trop Sao Paulo 1995; 37: 531-5.
5. Watkins BA, Klotman ME, Gallo RC. Human Immunodeficience Virus. In: Mandell GL, Bennett JE, Dolin (eds). Principles and Practices of Infectious Diseases. 4th. Edition. New York: Churchill, Living-stone; 1995, p. 1590-1605.
6. Negroni R. Unidad de Micología Médica del Hospital de Infecciosas "Francisco Javier Muñiz". Organización y funcionamiento. Rev Argent Infectol 1994: 9, 23-8.
7. Bava, AJ, Robles AM, Negroni R, Bianchi M. Estudio de 102 casos de histoplasmosis no asociada al SIDA diagnosticados en el Hospital Muñiz durante 1975-1994. Rev Argent Micol 1996; 19: 12-8.
8. Negroni R. Micosis asociadas al SIDA. En: Benetucci J. Sida y enfermedades asociadas. 2da. Edición. Buenos Aires: Fundación de ayuda al inmunodeficiente (FUNDAI); 2001. p. 310-13.
9. Negroni R. Clinical spectrum and treatment of classic histoplasmosis. Rev Iberoam Micol 2000, 38: 159-67.
10. Chamberland M, Ward J, Curran J. Epidemiología y prevención del Sida y la infección por HIV. En: Mandell, Douglas y Bennett. Enfermedades Infecciosas. Principios y Práctica. 4ta. Edición. Buenos Aires: Editorial Médica Panamericana; 1997. Tomo I. p. 1308-09.
11. Astarloa L, Bloch C. Situación de la epidemia por el HIV/Sida en la Argentina. En: Benetucci J. Sida y Enfermedades Asociadas. 2da. Edición. Buenos Aires: Fundación de ayuda al inmunodeficiente (FUNDAI); 2001. p. 15-31.
12. Bianchi M, Robles AM, Vitale R, Helou S, Arechavala A, Negroni R. The usefulness of blood culture in the diagnosis of HIV-related systemic mycoses: evaluation of a manual lysis centrifugation method. Med Mycol 2000; 38: 77-80.
13. Bava, AJ, Restifo, E. Micosis cutáneas y manifestaciones cutáneas de las micosis sistémicas en pacientes con SIDA. Arch. Argent Dermatol 1999; 49: 181-7.
14. Boletín sobre el Sida en la Argentina. Ministerio de Salud de la Nación, Buenos Aires. 2003, 10: 14-5.
15. Arechavala AI, Robles AM, Negroni R, Bianchi M, Taborda A. Valor de los métodos directos e indirectos de diagnóstico en las micosis sistémicas asociadas al SIDA. Rev Inst Med Trop Säo Paulo 1993; 35: 163-9.
16. Bava AJ, Arechavala, Negroni R, Robles AM, Bianchi M. Cryptococcosis associated with AIDS in the Muñiz Hospital of Buenos Aires. Mycopathologia (Deen Haag) 1997; 140: 13-7. [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ] [ Links ]
Aceptado para su publicación el 16 de septiembre de 2005














