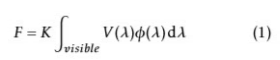Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Anales (Asociación Física Argentina)
versión impresa ISSN 0327-358Xversión On-line ISSN 1850-1168
An. AFA vol.26 no.3 Tandil set. 2015
BIOFÍSICA Y FÍSICA MÉDICA
Caracteristicas de una fuente de luz con aplicación en la terapia fotodinámica del cancer de Cervix
Characteristics of a light source with applications in cancer therapy for cervical photodynamic
M.E. Etcheverrya, M.A. Pasqualeb,c, M. Garavagliaa,d,*
a Departamento de Física, Facultad de Ciencias Exactas, Universidad Nacional de La Plata (UNLP).
b Departamento de Química, Facultad de Ciencias Exactas, (UNLP)
c Instituto de Investigaciones Físicoquímicas Teóricas y Aplicadas (INIFTA) (CCT CONICET La Plata, UNLP y CIC)
d Centro de Investigaciones Opticas (CIOp) (CCT CONICET La Plata, y CIC)
me_etcheverry@hotmail.com
Resumen
En este trabajo se caracteriza radiométrica y fotométricamente una fuente de luz que emite con una longitud de onda nominal de 405 nm y se analiza el efecto fotodinámico sobre células HeLa (de cáncer de cérvix humano) empleando como fotosensibilizador la temoporfirina Foscan®. La intensidad de luz emitida por la fuente empleada cumple con la ley del cuadrado de la distancia y la absorción depende de la concentración. Las curvas de mortalidad celular frente al tratamiento fotodinámico (porcentaje de células muertas) se correlaciona con la cantidad de luz absorbida, siendo significativamente más efectivo el tratamiento con luz de de 405 nm en comparación con luz roja a igual fluencia (J cm-2). Los resultados obtenidos son alentadores para el desarrollo de nuevas fuentes de iluminación útiles para ciertas neoplasias.
Palabras clave: Terapia Fotodinámica; Cáncer; LEDs
Abstract
This paper is characterized photometrically radiometric and a light source that emits a nominal wavelength of 405 nm and the photodynamic effect on HeLa cells (human cervical cancer) using as the photosensitizer temoporfirina Foscan® analyzed. The intensity of light emitted by the source used to comply with the law of the square of the distance and absorption depends on the concentration. Cell mortality curves versus photodynamic therapy (percentage of dead cells) correlates with the amount of light absorbed, and is significantly more effective treatment with 405 nm light of red light compared to the same fluence (J cm-2) . The results are encouraging for the development of new light sources useful for certain malignancies.
Keywords: Photodynamic Therapy, Cancer, LEDs
Recibido: 9/11/14;
aceptado: 26/08/15
I. INTRODUCCIÓN
La terapia fotodinámica (TFD) se basa en la activación de una droga fotosensible con luz de longitud de onda apropiada que en presencia de oxígeno, causa la muerte de las células tumorales del tejido afectado. Cualquier fuente que emita en la zona de absorción de la droga fotosensible y capaz de penetrar suficientemente en el tejido puede usarse en la TFD. Surgen dos dificultades importantes en la aplicación a la TFD: (i) la determinación de la cantidad de fotosensibilizador en el tumor y su distribución, y (ii) la cuantificación de la cantidad de luz proveniente de la fuente que alcanza la región afectada. Para algunas neoplasias de alta incidencia, como resulta ser el cáncer de cuello uterino, la ventana óptica en la cual la luz llega a la zona afectada es suficientemente amplia para iluminar con luz de longitud de onda menor a los 650 nm, esta última es la comúnmente empleada. El espectro de absorción de los fotosensibilizadores actualmente utilizados presenta una banda de absorción intensa a 420 nm (Banda de Soret) y bandas Q de menor intensidad, siendo la más prominente de ellas la que se encuentra a 650 nm.
II. MÉTODOS
Fuente de luz
El tejido humano es un medio altamente dispersivo que presenta cromóforos biológicos responsables de determinar una venta óptica de iluminación. El rango de la misma varía desde los 600 nm hasta 800 nm.
Las fuentes utilizadas para iluminar los cultivos en las respectivas experiencias fueron una fuente Láser y una fuente no láser. La primera corresponde a un Láser (Biolitec Cerelas with Medligth FD1 optical fiber) de 654 nm ± 2,4 nm con 0,62 W y 1,1 W como potencia de emisión. La luz emitida fue acoplada a una fibra óptica la cual presentaba una microlente en su extremo con el objeto de hacer diverger el haz de iluminación en un área circular con una potencia radiante de 8,65×10−4 W/cm2.
La segunda, corresponde a una lámpara LED de 637 nm ± 17,67 nm y una potencia de emisión de 1,06 W sin difusor (Figura 1). Su potencia radiante calculada fue 6,44×10−4 W/cm2.
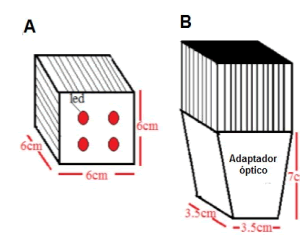
Figura 1. Lámpara LED sin adaptador óptico(A) y con adaptador (B) a la salida del haz de iluminación.
Tratamiento Fotodinámico
Se prepararon cultivos de células HeLa (Células de Carcinoma de Cérvix) y TMC (Células tumorales de fibrosarcoma) en condiciones estériles usando el flujo laminar. Luego se incubaron con droga fotosensible (m-tetrahidroxifenilclorina, mTHPC, Foscan®) contenida en medio RPMI y suero fetal bovino al 2% en (FBS).
Las células, se incubaron durante un intervalo de oscuridad para la absorción de la droga y finalmente se expusieron a un cierto tiempo de iluminación. Esta era emitida ya sea por una fuente láser o LED. Anteriormente, la observación biológica mostró un aumento de la muerte celular a una concentración más alta de drogas cuando el tiempo de iluminación permanecía constante así como también, cuando se aumentaba el tiempo de exposición para una dada concentración. Particularmente, una experiencia consistió en incubar durante 24 horas cultivos de células HeLa y células TMC con 0,25μg / ml de mTHPC para luego, comparar el efecto de la iluminación para distintas fuentes de iluminación. Para ello, se eligieron 5 tiempos de iluminación (Figura 2). La evaluación de dicho efecto se realizó con la técnica de MTT (metil tetrazolio).
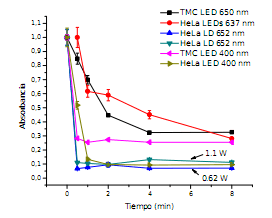
Figura 2. Medida de absorbancia en función del tiempo de iluminación para LEDs de 650 nm y 400 nm y fuente láser de diodo (LD) de 652 nm para dos potencias de excitación (0,6 W y 1,1 W) en cultivos de células HeLa y TMC.
Radiometría y Fotometría
Para caracterizar a la fuente LED se siguió el hecho de que el flujo luminoso emitido por una lámpara puede ser obtenida mediante el uso de una esfera integradora, teoría desarrollado por Ulbricht (1920). A través de la curva de sensibilidad espectral de un observador universal, se puede expresar el flujo radiante V (λ) en términos de flujo luminoso.
Donde, K es la constante de eficiencia para visión fotópica, cuyo valor es 683,002 (lm / W), V (λ) es la eficiencia luminosa fotópica relativa y φ (λ) es la densidad de potencia espectral.
Se comparó (Figura 3) el solapamiento entre las curvas de emisión para las fuentes láser y no láser con la curva de absorción de mTHPC para una concentración de 4 mg/ml disuelta en metanol.
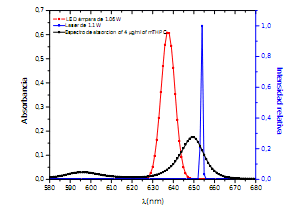
Figura 3.Solapamiento entre Láser de Diodo de 1,1 W y LED de 1,06 W contra la curva de absorción de la mTHPC
Como complemento a los resultados de la figura 2 una serie de experiencias usando un arreglo fotométrico para dos concentraciones de mTHPC y diferentes distancias fuente detector fue realizado (Figura 4), permitiendo describir un área de solapamiento entre los picos de absorción de la droga y emisión de la fuente, lo cual está relacionado con la absorción de fotones por la droga fotoactivable.
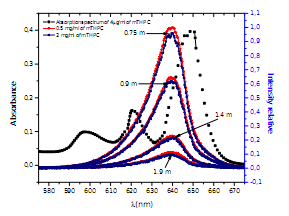
Figura 4. Solapamiento entre flujo luminoso para cada cuatro distancias y dos concentraciones de droga contra la curva de absorción de la droga.
Finalmente, comparativamente con el láser, el dispositivo LED puede fotoactivar el fármaco y producir eficacia en los ensayos de cultivos de células HeLa y TMC de forma segura y en una manera simple y sencilla de utilizar.
III. REFERENCIAS
1. Dougherty, T. J. Gomer, C. J. Henderson, B. W. Jori, G. Kessel, D. Korbelik, M. Moan, J. and Peng, Q. "Photodynamic therapy," J. Natl. Cancer Inst. 90, 889-905(1998). [ Links ]
2. M. A.Biel "Photodynamic therapy and the treat- ment of head and neck cancers," J. Clin. Laser Med. Surg. 14, 239-244(1996). [ Links ]
3. W.E.Grant, P.M. Speight, C.Hopper, and S.G. Bown "Photodynamic therapy: an effective, but non-selective treatment for superficial cancers of the oral cavity," Int. J. Cancer. 71, 937- 942(1997). [ Links ]
4. J.S.Friedberg, R.Mick, J.P.Steveson,T.Zhu, T.M.Busch, D. Shin, D.Smith, M.Culligan, A.Dimofte, E.Glatstein, and S.M.Hahn "A phase II trial of pleural photodynamic therapy (PDT) and surgery for patients with non-small cell lung cancer (NSCLC) with pleural spread," J. Clin. Oncol. 22, 2192-2201(2004). [ Links ]
5. T.L.Moskal, T.J. Dougherty, J.D Urschel, J.G.Antkowiak, A.M.Regal, D.L.Driscoll, and H.Takita. "Operation and photodynamic ther- apy for pleural mesothelioma: 6-year follow-up," Ann. Thorac. Surg. 66, 1128-1133(1998). [ Links ]
6. H.I.Pass et al. "Intrapleural photodynamic therapy: Results of a phase I trial," Ann. Surg. Oncol. 1, 28-37(1994). [ Links ]
7. J.S.Friedberg, R.Mick, J.Stevenson, J. Metz, T. Zhu, J. Buyske, D.H. Sterman, H.I.Pass, E.Glatstein, and S.M.Hahn "A phase I study of Foscan-mediated photodynamic therapy and surgery in patients with mesothelioma," Ann. Thorac. Surg. 75, 952-959(2003). [ Links ]
8, R.Ackroyd, N.J. Brown, M.F. Davis, T.J.Stephenson, S.L. Marcus, C.J.Stoddard, A.G.Johnson, and M.W.Reed "Photodynamic therapy for dysplastic Barretts esophagus: A prospective, double blind, randomised, placebo controlled trial," Gut 47, 612-617(2000). [ Links ]
9. M.Panjehpour, B.F.Overholt, J.M. Haydek, and S.G.Lee"Resultsofphotodynamictherapyforab- lation of dysplasia and early cancer in Barretts esophagus and effect of oral steroids on stricture formation," Am. J. Gastroenterol. 95, 2177- 2184(2000). [ Links ]
10. T.R.Nathan, D.E.Whitelaw, S.C.Chang, W.R.Lee, P.M.Ripley, H.Payne, L.Jones, M.C.Parkinson, M.Emberton, A.R.Gillams, A.R.Mundy and S.G.Browen "Photodynamic therapy for prostate cancer recurrence after radiotherapy: A phase I study," J. Urol. 168, 1427-1432(2002). [ Links ]
11. D.Stripp, R.Mick, T.C.Zhu, R.Whittington, D.Smith, A.Dimofte, J.C.Finlay,J. Miles, T.M.Busch, D.Shin, A.Kachur, Z.Tochner, S.B.Malkowicz, E.Glatstein, and S.M.Hahn "Phase I trial of Motexfin Lutetium-mediated interstitial photodynamic therapy in patients with locally recurrent prostate cancer," Proc. SPIE 5315, 88-99(2004). [ Links ]
12. R.A.Weersink, A.Bogaards, M.Gertner, S.R.Davidson, K.Zhang, G.Netchev, J.Trachtenberg, and B.C.Wilson "Tech- niques for delivery and monitoring of TOOKAD (WST09)-mediated photodynamic therapy of the prostate: clinical experience and practicalities," J. Photochem. Photobiol. B 79, 211-222(2005). [ Links ]
13. M.A.Rosenthal, B.Kayar, J.S.Hill, D.J.Morgan, R.L.Nation, S.S.Stylli, R.L.Basser, S.Uren, H.Geldard, M.D.Green, S.B Kahl, and A.H.Kaye "Phase I and pharmacokinetic study of photodynamic therapy for high-grade gliomas using a noval boronated porphyrin," J. Clin. Oncol. 19, 519-524(2001). [ Links ]
14. T.T.Goodell and P.J.Muller "Photodynamic therapy: A novel treatment for primary brain malignancy," J. Neurosci. Nurs. 33, 296- 300(2001). [ Links ]
15. A.Bogaards, A.Varma, K.Zhang, D.Zach, S.K.Bisland, E.H. Moriyama, L.Lilge, P.J.Muller, and B.C.Wilson "Fluorescence image-guided brain tumour resection with adjuvant metronomic photodynamic therapy: Pre-clinical model and technology development," Photochem. Photobiol. Sci. 4, 438-442(2005). [ Links ]
16. T.C.ZhuaandJ.C.Finlay"The role of photodynamic therapy (PDT)," Photochem. Photobiol. Sci. 35(7), 3127-3136(2008). [ Links ]
17. K.Mokoto, K.Kasubi, Y.Satomi, K.Yumiko, T.Yoshikazu and K.Norimichi "Photodynamic Therapy for Cancer Cells Using a Flash Wave Light Xenon Lamp," Optical Review 12(3), 207-2010(2005). [ Links ]
18. B. W. Henderson, T. J. Dougherty, Photodynamics Therapy: Basic principles and clinical applications (Marcel-Dekker,NewYork,1992) [ Links ]
19. M. L. Triesscheijn, mTHPC-mediated photodynamic therapy; from bed to bench and back again. Doctoral Thesis. [ Links ]
20. R. D. Lozano, El color y su medición (Americalee, Buenos Aires, 1978) [ Links ]
21. P. R. Ixtaina. Fotometría. Technical report. [ Links ]
22. M.H. Teiten, L. Bezdetnaya, P. Morlire, R. Santus and F.Guillemin"Endoplasmic reticulum and Golgi apparatus are the preferential sites of Foscan localisation in cultured tumour cells," British Journal of Cancer 88,146-152(2003). [ Links ]