Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de neurocirugía
versión On-line ISSN 1850-1532
Rev. argent. neurocir. v.20 n.1 Ciudad Autónoma de Buenos Aires ene./mar. 2006
PRESENTACIÓN DE CASOS
Subluxación atlanto-axial anterior secundaria a osteoartritis: reporte de un caso
Paula Ferrara, Natalia Spaho, Eduardo Vecchi
Servicio de Neurocirugía, Hospital Italiano de Buenos Aires, Buenos Aires, Argentina
Correspondencia: Gascón 450, (1181) Buenos Aires. E-mail: paula.ferrara@hospitalitaliano.org.ar
Recibido: octubre de 2005.
Aceptado: enero de 2006
RESUMEN
Objetivo. Describir un caso de subluxación atlantoaxial anterior secundaria a una osteoartritis.
Descripción. Un paciente masculino de 60 años de edad con una tetraparesia moderada, rápidamente progresiva, piramidalismo y trastornos sensitivos superficiales y profundos, de cuatro meses de evolución. Las radiografías de columna cervical frente y perfil muestraron una subluxación atlanto-axial anterior. La resonancia magnética mostró un tejido patológico periodontoideo con extensión a articulares y mielomalacia compresiva a nivel C1-C2 a expensas de elementos posteriores por la subluxación. Las radiografías del resto de la columna, manos, rodillas y hombros mostraron cambios degenerativos artrósicos. Se realiza una interconsulta con el servicio de reumatología que, luego del analizar los resultados serológicos, clínicos y radiológicos, arribó al diagnóstico de osteoartritis.
Intervención. Consistió en un abordaje posterior, con apertura del foramen magno, laminectomía de C1 y osteosíntesis occipitocervical con la colocación de injertos óseos autólogos.
Conclusión. La osteoartritis es una causa infrecuente de subluxación atlantoaxial anterior. Más allá de la patología causal, sabemos que el tratamiento quirúrgico es fundamental en los pacientes sintomáticos.
Palabras clave: Articulación; Atlantoaxial; Subluxación atlantoaxial; Osteoartritis.
ABSTRACT
Objetive. To describe a new case of an anterior atlanto-axial suluxation caused by osteoarthritis.
Dewscription. A 60-year-old male patient presented a 4 month history of progressive cuadriparesis, bipyramidalism and deep and superficial hipoestesia. The anterior and lateral radiographs showed an anterior C1-C2 subluxation and the magnetic resonance periodontoidal tissue mass that caused a compressive myelopathy.
Intervention. Through a posterior approach, we openned theforamen magnum and performed a C1 laminectomy. After the decompression we performed an occipitocervical arthrodesis with an "Y" plate implant and autologous bone grafts.
Conclusion. Osteoarthritis is an unusual cause of anterior atlantoaxial subluxation, that must be treated surgically in symptomatic patients.
Key words: Atlantoodontoid joint, Atlantoaxial subluxation; Osteoarthritis.
INTRODUCCIÓN
Las anomalías de la región craneocervical pueden deberse a diversas causas: traumatismos, artritis reumatoidea (AR), espondilitis anquilosante, osteoartritis, artritis psoriásica, lupus, malformaciones congénitas, neoplasias, infecciones, complicaciones postquirúrgicas entre otras. Dentro de estas anomalías, podemos mencionar la impresión basilar, la dislocación atlanto-occipital, la dislocación atlantoaxial y la occipitalización del atlas1. Dentro de las dislocaciones o subluxaciones atlantoaxiales (SAA) existen diferentes tipos: anterior, posterior, rotatoria, lateral y vertical, siendo la variedad anterior la más frecuente de todas2. La SAA anterior no traumática ha sido descripta en el contexto de trastornos hereditarios, enfermedades reumatológicas, especialmente artritis reumatoidea, y en menor medida, secundaria a espondiloartropatías inflamatorias como la osteoartritis3,4. Otras causas menos frecuentes son las malformaciones de la columna cervical como el os odontoideum, la occipitalización del atlas, el Síndrome de Klippel-Feil, algunos casos raros de Sd. de Arnold Chiari, en el contexto de Sd de Down, o de mucopolisacaridosis3.
El objetivo de este trabajo es presentar un caso de SAA anterior secundaria a un proceso degenerativo osteoarticular.
DESCRIPCIÓN DEL CASO
Un paciente de 60 años y sexo masculino, con antecedentes de hipertensión arterial y prótesis de rodilla izquierda, consultó por una pérdida progresiva de la fuerza del miembro superior izquierdo, que progresó al derecho luego de cuatro meses de evolución. En el examen físico el paciente presentaba tetraparesia moderada y progresiva, piramidalismo, sensibilidad profunda alterada en cuatro miembros e hipoestesia en manos y pies. En el preoperatorio el paciente se encontraba imposibilitado para deambular, dependiendo de una silla de ruedas para lograrlo. Las radiografías de columna cervical frente y perfil mostraba una SAA anterior, con un intervalo atlantodental (ADI) de más 5 mm. En las mismas, también se observaban cambios degenerativos en todos los espacios intervertebrales, con osteofitos marginales y signos de artrosis interfacetaria y uncoartrosis. Con las maniobras dinámicas se evidenció un aumento de hasta 10 mm del ADI en flexión, no pudiendo lograr bajo radioscopia la reducción de la luxación (Fig. 1). Se realizaron imágenes de resonancia magnético (IRM) de columna cervical con gadolinio que muestra un tejido patológico localizado entre el arco anterior del atlas y la apófisis odontoides, que podría corresponder a una masa de tejido sinovial similar al pannus, la cual no causaba compresión medular anterior. El arco posterior del atlas se encontraba desplazado en sentido anterior, reduciendo significativamente el canal medular, observándose asimismo settling. La médula a ese nivel se encontraba adelgazada y presentaba un área focal de mayor intensidad en su interior, evidente en técnicas de T2 y FLAIR, lo cual correspondía a un foco de mielomalacia compresiva a expensas de elementos posteriores (Figs. 2 y 3). Se completó el examen del resto de la columna dorsolumbosacra donde se visualizaron importantes cambios degenerativos. Se decidió la cirugía del paciente con diagnóstico de SAA secundaria a una probable artritis reumatoideaAR. Se realizó un abordaje posterior, exponiendo la concha del occipital y la columna cervical desde C1 hasta C6. Se realizó la apertura del foramen magno con exéresis del arco posterior de C1, realizando una fijación cráneocervical con placa en Y fijándose con tornillos transarticulares en C2, C3 y C4 del lado izquierdo, C2, C3 y C5 del lado derecho y occipitales con injertos óseos autólogos. En el postoperatorio, se realizó una interconsulta a reumatología, quienes solicitaron estudios serológicos y radiológicos. Se obtuvieron los siguientes resultados: eritrosedimentación normal, proteína C reactiva normal, Látex cuantitativo para AR negativo y factor reumatoideo (FR) en IGM por aglutinación también negativo. Las radiografías de ambas manos evidenciaron signos de rizartrosis y cambios degenerativos artrósicos. Las radiografías de ambas rodillas, muestraron huellas quirúrgicas y fenómenos artrósicos y lo mismo se evidenció en ambos hombros. Con estos resultados se desestimó el diagnóstico de AR, así como el de otra enfermedad de origen inmunológico, debido a la ausencia de criterios clínicos, radiológicos e inmunológicos y se arribó al diagnóstico de osteoartritis. En el postoperatorio, se observó franca y progresiva recuperación neurológica del paciente logrando la independencia para deambular. Se utilizó un collar cervical de Filadelfia como contención externa durante tres meses (Fig. 4).

Fig. 1. Rx de columna cervical perfil

Fig. 2. IRM de columna cervical ponderada enT2 con supresión grasa.
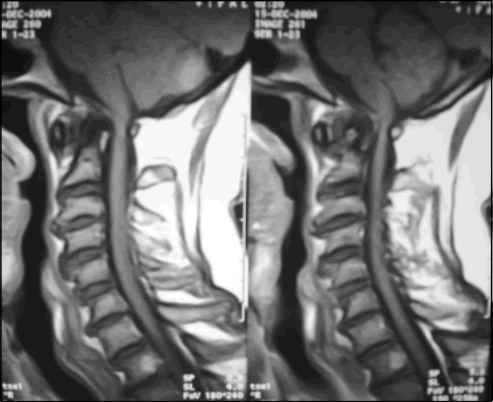
Fig. 3. IRM de columna cervical ponderada en T1.

Fig. 4. Control postoperatorio.
DISCUSIÓN
La SAA anterior, como en el caso presentado, se observa en distintas patologías siendo la más frecuente la AR. Entre otras encontramos secundaria a artritis psoriásica, osteoartritis, síndrome de Reiter, lupus, espondilitis anquilosante, alteraciones hereditarias, etc.
La clínica de presentación suele ser lentamente progresiva, siendo el dolor local el síntoma más frecuentemente encontrado, mientras que la mielopatía no suele ser tan frecuente.
La evaluación diagnóstica debe comenzar con radiografías de columna cervical, frente y perfil, en posición neutra, de flexión y de extensión. La subluxación anterior puede aumentar durante la flexión, y normalizarse durante la extensión2. La distancia entre el margen anterior de la apófisis odontoides y el punto más cercano del arco anterior del atlas medido en una radiografía de perfil se conoce como intervalo atlantodental (ADI). El rango normal del ADI varía entre 2 y 4 mm1,2. La SAA se define con un ADI mayor a 3-4 mm, según los diferentes autores, lo cual sugeriría posible incompetencia del ligamento transverso del atlas1,4. El intervalo atlantodental posterior (PADI), considerado como la distancia entre el borde posterior de la odontoides y el punto más cercano del arco posterior del atlas, se considera una medida más relevante ya que se correlaciona estadísticamente con la presencia y severidad de la mielopatía. Cuanto menor es el PADI, peor será el pronóstico postoperatorio2. Boden et al reportaron que un PADI menor a 14 mm sería un predictor de parálisis en pacientes con AR4. La IRM es utilizada para determinar la causa de la compresión, la existencia y extensión del pannus, y los efectos de la subluxación.
Si bien el primer enfoque de nuestro paciente fue en el contexto de AR por la prevalencia de la misma, luego del análisis de los criterios clínicos y radiológicos encontrados, y el análisis realizado por el servicio de reumatología de nuestro hospital se arribó al diagnóstico de osteoartritis.
A pesar de la elevada prevalencia de osteoartritis cervical en pacientes añosos, la SAA secundaria a la misma ha sido reportada en casos aislados3,4. La osteoartritis de C1-C2 puede ocurrir a nivel lateral de la articulación (facetaria), o a nivel medial en la unión atlantoodontoidea (SAA). La primera suele ser sintomática, caracterizándose por un dolor uni o bilateral occipitocervical, el cual aumenta con la rotación de la cabeza. Puede ser subdiagnosticada si no se solicita una radiografía transoral. Halla y Hardin reportaron una incidencia del 4% de osteoartritis facetaria. La segunda está pobremente documentada en la literatura. Harata et al, en 1981, describieron 5 casos de SAA en un total de 31 pacientes con osteoartritis cervical3. En 1996, Ghanayem et al reportaron una serie de 15 pacientes tratados quirúrgicamente por osteoartritis facetaria, entre los cuales 4 presentaban concomitantemente SAA4. En el mismo año, Oostveen et al reportaron un caso de una mujer de 80 años con SAA de 8 mm en el contexto de una severa osteoartritis3. Más recientemente, Daumen-Legré et al reportaron dos casos similares3.
El mecanismo por el cual el ligamento transverso es dañado en la osteoartritis es desconocido. En las IRM puede observarse una masa de tejido sinovial periodontal, de características similares al pannus. Una hipótesis sugiere que la rigidez hallada a nivel de toda la columna cervical ejercería una fuerza excesiva en la unión occipitocervical, lo que causaría microinjurias crónicas a nivel de dicho ligamento3. Otros autores como Ghanayem sostienen que la masa sinovial comprometería gradualmente las estructuras ligamentarias, debilitándolas. Desde esta perspectiva, la SAA resultaría secundaria a la osteoartritis, más que la osteoartritis per se causar injurias en el ligamento transverso4.
En las enfermedades de origen reumatológico es más conocido el mecanismo por el cual se produce el daño del ligamento transverso. La inestabilidad de la columna cervical en la AR resulta del efecto destructivo que ejerce la proliferación sinovial o pannus sobre los tejidos osteoligamentarios subyacentes, causando cambios erosivos en la apófisis odontoides y descalcificación del ligamento transverso del atlas, con su consecuente desinserción1,2,5. Se cree asimismo, que el pannus es un tejido fibroso reactivo resultante de la inestabilidad, más que una consecuencia directa del proceso inflamatorio en sí mismo6. Por lo tanto, la inestabilidad en sí misma jugaría un rol crítico en la formación del pannus periodontoideo, y se cree que solamente con la estabilización cervical se suprimiría el proceso inflamatorio progresivo involucrado en la formación del pannus, observándose reducción espontánea del mismo7. Con respecto a la relevancia clínica de la SAA en la osteoartritis, ésta es incierta pero potencialmente riesgosa tal como se observó en un paciente de la serie de Ghanayem que debutó con tetraplejía4.
En cuanto al tratamiento la mayoría de los autores coinciden en operar a los pacientes sintomáticos, mientras que el tratamiento quirúrgico en los asintomáticos es controvertido. La cirugía tiene dos objetivos: por un lado descomprimir el neuroeje, y por otro, lograr la estabilidad de la columna7.
En el caso presentado se podrían considerar tres posibilidades quirúrgicas. La primera, refiere a un abordaje por vía anterior transoral con odontoidectomía y remoción del pannus más injerto óseo, seguida de un abordaje por vía posterior occipitocervical para lograr la estabilización de la columna. Desestimamos esta posibilidad debido a que el pannus no ejercía compresión medular, sino que la misma era a expensas de elementos posteriores secundaria a la SAA como mencionamos anteriormente. Otro elemento de juicio es el hecho de que la SAA era irreductible. Se debe tener en cuenta además, la morbimortalidad que involucra una cirugía con doble abordaje -principalmente por el abordaje transoral-, con mayor riesgo de infección y con mayor tiempo quirúrgico. Otra opción, refiere a un abordaje posterior con laminectomía descompresiva de C1 y fijación con tornillos transarticulares en C1-C2 con colocación de injertos óseos. Debido a la pobre calidad ósea que presentan los pacientes con patologías osteodegenerativas, sería elevada la falla de sujeción de los tornillos, considerando asimismo la frecuente distorsión anatómica que presentan estos pacientes en el trayecto de la arteria vertebral. La tercera alternativa terapéutica consiste en realizar por vía posterior una descompresión a nivel del foramen magno y de C1, con osteosíntesis occípitocervical e injertos óseos autólogos. En nuestro paciente se eligió esta última opción, con la utilización de una placa en Y desde occipital hasta subaxial fijada en varios niveles debido a la mayor evidencia de compresión posterior y a la irreductibilidad de la SAA; considerando además que este tratamiento involucra un solo abordaje, presenta menor morbimortalidad y logra el objetivo de descomprimir el eje neural y estabilizar la columna cervical.
Debido a la franca mejoría clínica y radiológica del paciente, no fue necesario realizar ninguna otra intervención.
Mencionamos también dentro de las opciones quirúrgicas en SAA reductibles, la fusión por vía posterior con alambres sublaminares entre C1-C2. Entre ellas encontramos: fusión de Brooks (con alambres laterales), fusión de Gallie (con chips óseos y alambres mediales), fusión interespinosa de Dickman y Sonntag (con chips óseos y alambres interespinosos sublaminares). Ninguna de estas opciones era aplicable, ya que por la compresión neural posterior e irreductibilidad de la SAA que presentaba nuestro paciente era necesario realizar una descompresión a nivel de C11,5,8.
La amplia variedad de técnicas quirúrgicas no deben ser desestimadas, ya que la indicación quirúrgica en sí misma recupera o detiene el déficit neurológico y reestablece la integridad de la columna2.
CONCLUSIÓN
La osteoartritis como causa de la SAA anterior es una entidad poco frecuente pero que debe ser considerada dentro de los diagnósticos diferenciales. Más allá de la patología causal de la subluxación sabemos que el tratamiento quirúrgico es fundamental en los pacientes sintomáticos para revertir la misma y frenar el proceso desencadenante.
COMENTARIO
Ferrara et al. describieron un nuevo caso de luxación atlanto-axoidea espontánea (LAE), producida por una espondiloartrosis. Como muy bien señalaron los autores, ésta es una causa muy poco frecuente de LAE, que generalmente se diagnostica al descartar otras patologías más frecuentes. Durante la etapa diagnóstica asumieron que la luxación era de origen reumático. En la descripción del caso no se mencionaron antecedentes ni signos clínicos de artritis reumatoidea (AR) por lo que este diagnóstico, quizás no tendría que haber sido considerado como probable. En general las LAE reumáticas no son la primera manifestación de dicha enfermedad, apareciendo sólo en pacientes con una larga y conocida historia de AR. El empleo de las imágenes por resonancia magnética, les permitió realizar una evaluación apropiada de la relación entre las lesiones osteoartríticas y la médula espinal, sobre todo de la destrucción de la odontoides y sus ligamentos, que suelen simular un pannus reumático. Por la progresión de los síntomas, Ferrara et al. decidieron operarla, decisión por demás correcta. Le efectuaron una apertura del foramen con laminectomia del atlas, mas una fijación occipito-cervical. Los resultados fueron positivos y la evolución del paciente fue favorable. En la discusión los autores consideraron tres procedimientos quirúrgicos: odontoidectomia transoral, fijación transarticular posterior C1-C2 y fijación occipito-cervical. Eligieron el último procedimiento luego de analizar las ventajas y desventajas de cada uno. Los resultados obtenidos parecerían confirmar que la elección fue la correcta. Sin embargo, los autores tendrían que haber considerado y discutido otro procedimiento: la fijación transpedicular de C1-C2. Esta técnica, descripta originalmente por Harms1 y desarrollada posteriormente por Goel2 y mencionada por Sonntag3, hubiese permitido reducir el número de segmentos fijados y evitado la inmovilización del cráneo. Lamentablemente es una técnica más demandante, con una curva de aprendizaje más lenta, que obviamente no está exenta de complicaciones. De todas maneras, creo que la mejoría neurológica y la estabilización espinal logradas en el paciente es lo que realmente cuenta y por ello Ferrara et al. deberían ser reconocidos.
1.Harms J, Melcher RP. Posterior C1-C2 fusion with polyaxial screw and rod fixation. Spine 2001; 26:2467-71.
2.Goel A, Kulkarni AG, Sharma P. Reduction of fixed atlantoaxial dislocation in 24 cases. J Neurosurg: Spine 2005; 2:505-9.
3.Nottmeier EW, Sonntag VKH. Discovery of the spine specialist: instrumentation of the cervical spine. Clin Neurosurg 2003; 50:45-74.
1. Greenberg MS. Handbook of Neurosurgery. 1st edition. New York: Thieme, 1995. [ Links ]
2. Johnston RA, Borthwick JM. Surgical management of the rheumatoid cervical spine. En: Schmidek HH, editor. Operative neurosurgical techniques. Indications, methods, and results. 4th. editión. Massachusetts: W.B Saunders Company. pp. 1808-21. [ Links ]
3. Daumen-Legré V, Lafforque P, Champsaur P, Chagnaud Ch, Pham T, Kasbarian M, et al. Anteroposterior atlantoaxial subluxation in cervical spine osteoarthritis: case reports and review of the literature. J Rheumatol 1999; 26: 687-91. [ Links ]
4. Ghanayem AJ, Leventhal M, Bohlman HH. Osteo-arthrosis of the atlanto-axial oints: long-term follow-up after treatment with arthrodesis. J Bone Joint Surg 1996; 78A: 1300-7. [ Links ]
5. Papadopoulos SM, Dickman CA, Sonntag VKH. Atlantoaxial stabilization en rheumatoid arthritis. J Neurosurg 1991; 74: 1-7. [ Links ]
6. Grob D, Wursch R, Grauer W, Sturzenegger J, Dvorak J. Atlantoaxial fusion and retrodental pannus in reumatoid arthritis. Spine 1997; 22: 1580-3. [ Links ]
7. Lu K, Lee TC. Spontaneuos regression of periodontoid pannus mass in psoriatic atlantoaxial subluxation. Case report. Spine 1999; 24: 578-81. [ Links ]
8. Dickman CA, Sonntag VKH, Papadopoulos SM, Hadley MN. The interspinous method of posterior atlantoaxial arthrodesis. J Neurosurg 1991; 74: 190-8. [ Links ]














