Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de neurocirugía
versión On-line ISSN 1850-1532
Rev. argent. neurocir. vol.24 no.2 Ciudad Autónoma de Buenos Aires abr./jun. 2010
ARTÍCULOS ORIGINALES
Abordajes toracolumbares anteriores en lesiones raquimedulares: experiencia en 72 casos
Premio "Sociedad de Neurocirugía de la Provincia de Buenos Aires" (Categoría Senior)
Marcelo Platas1 , Jorge Lambre2, Martín Cersósimo3, Silvia Ortiz1
1 Servicio de Neurocirugía HIGA Presidente Perón, Avellaneda.
2 Unidad de Patología Raquimedular, Hospital Español, La Plata.
3 Servicio de Cirugía General, HIGA Presidente Perón, Avellaneda, República Argentina.
Correspondencia: mhplatas@ciudad.com.ar
Recibido: diciembre 2009.
Aceptado: marzo 2010.
RESUMEN
Objetivo. Revisar nuestra experiencia en dos centros de la provincia de Buenos Aires, en el manejo de 72 casos con lesiones vertebrales y/o vertebromedulares de diferentes etiologías y topografías, utilizando abordajes anteriores y anterolaterales al raquis dorsolumbar.
Material y método. Analizamos retrospectivamente las indicaciones, técnica quirúrgica, resultados y complicaciones en 72 pacientes que requirieron un abordaje torácico o toracolumbar, en el período que va de enero de 1996 a junio de2009. La vía de abordaje fue determinada de acuerdo al nivel afectado y a la extensión de la lesión. Las lesiones entre T2 y T10 se abordaron mediante esternotomía o toracotomía derecha; con lesiones T11 a L1, preferimos una toracotomía con o sin manipulación del diafragma desde la izquierda. Para las lesiones L2-L3, se utilizó una lumbotomía izquierda. En la inmensa mayoría de los casos, la artrodesis se acompañó de una osteosíntesis segmentaria con distintos sistemas de fijación (placa atornillada, barras y placas atornilladas). En todas las intervenciones, contamos con la asistencia de un equipo de cirugía general, cardiovascular o urológica, tanto en peri como en postoperatorio. Resultados. La mayoría de las lesiones (50,6% del total), se ubicaron en los segmentos T10 a L2. Catorce casos correspondieron a lesiones exclusivamente lumbares, en un paciente se requirió del equipo de cirugía cardiovascular (esternotomía para el abordaje T2-T3). La etiología más frecuente fue traumática, seguida por los tumores primitivos o secundarios, en tercer lugar se ubicaron las patologías degenerativas y en último término, las infecciones (5 casos). Un porcentaje similar de pacientes se presentó con y sin déficit neurológico asociado. Veintiún enfermos (casi uno de cada tres operados) requirieron de una doble vía de abordaje, en general diferida a la primera cirugía. La morbilidad asociada al abordaje fue del 14%, siendo la mas frecuente de las complicaciones la infección de la herida operatoria. Registramos un óbito imputable a la vía utilizada (neumopatía postoracotomía).
Conclusiones. En nuestra experiencia (72 casos operados en los últimos trece años), con una adecuada selección de los pacientes, la vía anterior resultó efectiva y segura, asociándose a una tasa de morbimortalidad aceptable y comparable a la de las series más numerosas de la literatura.
Palabras clave: Abordaje anterolateral; Artrodesis; Fijación quirúrgica; Raquis dorsolumbar.
ABSTRACT
Objective To analyse retrospectively our experience in two surgical centers in Buenos Aires, managing 72 cases of spinal lesions of different ethiologies, using anterior surgical approaches to the thoracolumbar spine.
Material and method. Indications, surgical techniques and results, as well as complications in 72 cases requiring a thorcolumbar anterior approach performed between 1996 and 2009 were analised. Surgical route was chosen according to the level and extension of the injuries. Those between T4 and T10 were approached using a right thoracotomy: for lesions between T11 and L1, we used a left thoracotomy, with or without diaphragmatic section. For levels L2 L3, a left lumbotomy was performed. In most cases, arthtodesis was followed by segemental stabilisation with different devices. In all cases, we were assisted intra and postoperatively by a surgical team (general surgeons, cardiovascular surgeons and urologic surgeons).
Results. Almost 50% of the cases were located between T10 and L2. 14 cases were exclusively lumbar lesions: in one case, the cardiovascular surgical team was required (sternotomy to expose T2T3). Trauma was the most common ethiological agent, followed by tumors: degenerative and infectious causes were uncommon. 21 patients required a combined anterior and posterior approach. Morbidity related to surgery was of 14% in our series, superficial infections being the most frequent finding (6 cases). Mortality related to surgery reached 1.33% (1 case). Conclusions. In our experience (72 cases operated on during the last 13 years), and with an adequate patient selection, the anterior approach resulted safe and effective, with an acceptable morbidity grossly equal to that described in the literature.
Key words: Thoracolumbar spine; Anterolateral approach; Arthrodesis; Spinal stabilisation.
INTRODUCCIÓN
Como respuesta al pobre resultado observado después de los abordajes posteriores para el tratamiento de las hernias de disco torácicas, comenzaron a aplicarse en neurocirugía, para el manejo de patologías vertebrales diversas, los abordajes anterolaterales al raquis dorsolumbar que eran ya relativamente populares entre los cirujanos ortopédicos1.
Fue a fines de los años 50, más precisamente en 1958, cuando Craffoord et al2 reportaron esta vía de abordaje anterior transtorácica para las discopatías dorsales. Posteriormente, Perot y Munro3, y Rahasohoff y Spencer4, publicaron los primeros resultados en series acotadas.
Desde entonces, el beneficio de esta ruta quirúrgica anterolateral se vio respaldado por numerosas publicaciones5-7, y su indicación se extendió a la patología traumática, tumoral e infecciosa, llegándose a la utilización de abordajes mínimamente invasivos y endoscópicos, tratando de evitar la apertura de las cavidades torácica y abdominal, con el objetivo de disminuir la morbilidad asociada a dichas maniobras.
El desarrollo de herramientas sofisticadas de disección y videotecnología llevó por último al nacimiento de la cirugía videoasistida, cuyos precursores fueron los cirujanos cardiovasculares a partir de los últimos años de la década de 19808.
En la actualidad, y con los sistemás de instrumentación disponibles en el mercado, se puede plantear y lograr, en un gran porcentaje de los casos, la resección vertebral seguida de la reconstrucción espinal prácticamente a cualquier nivel de la columna, combinando de manera sucesiva o simultánea, el abordaje anterolateral con los diferentes abordajes posteriores9.
MATERIAL Y MÉTODO
Analizamos a continuación, de manera retrospectiva, las indicaciones y la técnica utilizadas, así como el material, las complicaciones observadas y los resultados obtenidos, en una serie de 72 pacientes portadores de lesiones vertebrales de diferentes etiologías y localizaciones, abordados primariamente por vía anterolateral, que hemos tenido la oportunidad de asistir en nuestros dos centros de trabajo ubicados en la provincia de Buenos Aires (Hospital Interzonal Presidente Perón, de Avellaneda y Hospital Español de La Plata), en el período comprendido entre enero de 1996 y junio de 2009.
Indicaciones para el abordaje toracolumbar anterior
La utilización de la vía anterior para el tratamiento quirúrgico de las distintas patologías de la columna vertebral permite una correcta liberación de las estructuras neurológicas (tanto del estuche dural como la médula y/o raíces nerviosas) ofreciendo al mismo tiempo la posibilidad de una adecuada reparación de la columna anterior mediante la interposición de distintos tipos de elementos intersomáticos: injertos tricorticales de cresta ilíaca y jaulas de titanio asociados o no a elementos de osteosíntesis.
Es además, una opción relativamente segura para minimizar el riesgo de una potencial lesión neurológica intraoperatoria.
Para el abordaje anterior del raquis torácico alto (T4-T10) se utiliza preferentemente una toracotomía derecha; la toracofrenolumbotomía izquierda permite abordar la charnela toracolumbar (T11-L1) y mediante lumbotomía izquierda es posible acceder a los niveles vertebrales L2-L4.
Mediante esternotomía, si es necesario, es factible acceder a los niveles torácicos más altos, entre T1 y T3.
Este tipo de abordajes, no obstante, son mucho más invasivos que los abordajes posteriores y es recomendable hacerlos en conjunto con un cirujano especialista en tórax (o en los diferentes segmentos a abordar).
De esto se desprende que la indicación del abordaje por vía anterior al raquis toracolumbar, debe ser evaluada críticamente de acuerdo a cada caso en particular.
En la patología degenerativa, debido a lo infrecuente que son las hernias de disco torácicas, existe menor número de indicaciones para la vía anterior10. Aquí debemos mencionar que en los últimos años tienen un lugar todavía no claramente ganado, las indicaciones de la vía anterior para las prótesis discales, a nivel de los segmentos más bajos de la columna lumbosacra11.
Respecto a las indicaciones en patología infecciosa, la vía anterior se impone cuando es necesario remover el foco infeccioso (espondilodiscitis) ante el fallo del tratamiento antibiótico, e interponer un injerto óseo (Fig. 1).

Fig. 1. Espondilodiscitis vertebral. IRM sagital en T1
Pero sin lugar a dudas, los dos grandes capítulos de la patología raquimedular que deben ser tratados quirúrgicamente por vía anterior están representados por las patologías tumoral y traumática12,13 (Fig. 2).

Fig. 2. Fractura estallido vertebral IRM coronal.
En términos generales los tumores primarios o los secundarios –éstos últimos más frecuentes–, de presentar un grave fallo mecánico de la columna anterior, con dolor o déficit neurológico progresivo asociados, pueden ser pasibles de abordajes por vía anterior14-16 (Fig. 3).

Fig 3. Tumor vertebral secundario. IRM en T2.
Las condiciones generales y expectativas oncológicas deberán ser evaluadas muy cuidadosamente, en forma multidisciplinaria, previamente a cualquier decisión quirúrgica.
Por último, en patología traumática, y si nos remitimos a la clasificación más utilizada para este tipo de lesiones, que es la de Magerl-Gerztbein17,18, la vía anterior estaría indicada en las fracturas de tipo A3 (tipo Burst o estallido) y los dobles abordajes (anterior-posterior / posterior-anterior), ya sea en forma sucesiva o simultánea, en las fracturas de tipo C, con lesión de las tres columnas de Denis19, dependiendo la indicación de patologías asociadas (traumatismos de tórax, EPOC, obesidad) edad del paciente, tipo de tarea laboral que desempeñe, etc. (Fig. 4).

Fig 4. Doble abordaje. Z Plate anterior y marco de Hartschill posterior.
Táctica y técnica quirúrgicas
El equipo quirúrgico debe incluir según la región a abordar, cirujanos generales (toracotomías y toracofrenotomías), o cirujanos cardiovasculares (esternotomías parciales o completas para el abordaje de la región dorsal alta desde T1 a T3).
Para las lesiones entre L2 y L4, en las que se puede contar con un cirujano general, por lo común hemos preferido la colaboración de los cirujanos urológicos, muy familiarizados con las lumbotomías para abordar la celda renal a través del retroperitoneo.
Debe contarse asimismo con un quirófano suficientemente amplio, ya que al personal de ambos equipos (neurocirujanos y otros especialistas), se suman los anestesiólogos y el personal auxiliar de ambos equipos quirúrgicos, a quienes se debe añadir el técnico radiólogo y el aparato de radioscopia, absolutamente indispensable para este tipo de operaciones. La disposición de todo el personal debe asegurar una circulación adecuada y fluida de todos los integrantes (Fig. 5).

Fig. 5. Posición operatoria y disposición del equipo quirúrgico (toracotomía izquierda).
Para las esternotomías, la posición quirúrgica utilizada fue similar a la del abordaje de la columna cervical subaxial (Fig. 6), decúbito dorsal con la cabeza neutra y discreta extensión cervicocefálica: el hábito del paciente y la longitud y volumen del cuello pueden ser un factor crítico para considerar este abordaje. Se prepara el campo quirúrgico a nivel de la cresta ilíaca anterosuperior derecha para la toma de un injerto óseo tricortical de la misma manera que para la artrodesis cervical.

Fig. 6. Hernia de disco T2 T3. A. IRM axial. B. Esquema de abordaje quirúrgico con resección del manubrio esternal.
Desde el lado derecho, y a posterori de la esternotomía o la resección del manubrio esternal (Fig. 7), se accede, luego de reclinar el tronco innominado y el nacimiento de la carótida común, a las vértebras dorsales superiores, resultando generalmente el límite inferior del abordaje el espacio discal entre T2 y T3.

Fig. 7. Campo operatorio desde el lado derecho utilizando el mismo abordaje
En los abordajes a la región torácica y a la charnela dorsolumbar, y dependiendo del lado a abordar, el paciente se coloca en decúbito lateral izquierdo (toracotomías T4- T5 a T9), o derecho (T10 a T12), en este caso para evitar el obstáculo hepático.
Se utiliza un realce lumbar, para facilitar el acceso a la cavidad torácica, preparándose un injerto óseo autólogo, de la cresta ilíaca posterosuperior (Fig. 8).

Figs. 8. Posición para toracotomía. B. Exposición para toma de injerto en cresta ilíaca posterosuperior.
La intubación puede ser selectiva: esta técnica facilita el colapso intencional de un pulmón durante la cirugía y permite la ventilación unilateral.
Se requiere de tubos de doble luz (Fig. 9), que consisten en dos tubos de igual tamaño moldeados juntos y unidos por un conector en Y. La colocación puede ser a ciegas, o asistida mediante broncoscopio.

Fig. 9. Tubo de doble luz para intubación pulmonar selectiva
La incisi ón quirúrgica rodea el arco costal correspondiente al espacio a abordar, seccionándose los planos superficiales y musculares subyacentes (dorsal ancho y serrato mayor) (Fig.10). Se accede entonces al plano intercostal, donde puede prepararse el injerto de una costilla.

Figs. 10. Toracotomía. A. Disección de planos superficiales (dorsal ancho y serrato). B. Abordaje intercostal.
Sin embargo, en los últimos 5 años, hemos efectuado un abordaje intercostal puro, sin resección costal, abriendo inmediatamente las hojas parietal y visceral de la pleura para exponer la cavidad torácica.
Reclinado el pulm ón, o la cúpula diafragmática si es necesario, (Fig. 11) dependiendo del nivel vertebral a acceder, se expone la cara anterolateral del raquis, en al menos tres segmentos contiguos.

Figs. 11. Toracofrenotomía. Abordaje intercostal y exposición diafragmática.
Hemos utilizado, en varios casos, la maniobra de desinserción del pilar diafragmático correspondiente, para exponer las dos primeras vértebras lumbares, evitando de esta manera la frenotomía y el ingreso a la cavidad abdominal.
Previa identificación, coagulación, ligadura y sección de los vasos segmentarios a cada nivel (Fig. 12), se disecan subperiósticamente los cuerpos vertebrales a tratar.

Fig 12. Toracofrenotomía. Identificación y ligadura de vasos segmentarios
El próximo paso son las discectomías que permitirán, en el caso de ser necesaria, la corpectomía correspondiente, con drill de alta velocidad, o en bloc, con escoplo y martillo, si se desea conservar la mayor parte de material óseo para examen histopatológico, lo cual es sumamente importante en el caso de tumores vertebrales primarios.
Concluida la corpectomía, que siempre es parcial o subtotal por esta vía, se efectúa según sea el caso la liberación del saco dural. A continuación, la cavidad resultante se rellena con injerto autólogo o heterólogo, con o sin la interposición de material protésico como las jaulas intersomáticas de cualquier tipo, que pueden restablecer la altura corporeal y favorecer la artrodesis ulterior (Fig. 13).

Figs. 13. A. Corpectomía toracolumbar. B. Jaula intersomática con injerto óseo autólogo.
Finalmente, se procede a la fijación de los segmentos involucrados con los distintos sistemás existentes en el mercado, de los cuales, por su bajo perfil y sencillez, hemos preferido la Z-Plate y sus variantes (Fig. 14).

Figs. 14. A. Corpectomía artrodesis dorsal. Fijación con Z-Plate (aspecto operatorio. B. Control radiológico postoperatorio).
En algunas ocasiones, sobre todo al principio de nuestra serie, hemos utilizado los sistem ás de tipo Kaneda21 y otros que nos impresionaron de perfil excesivamente alto y no totalmente inocuos (Fig. 15), con la posibilidad de compresión postoperatoria de estructuras nobles, en particular los grandes vasos.

Fig 15. A. Fijación con sistema de tipo Antares. B. Rx de control en postoperatorio inmediato y alejado.
El cierre debe ser meticuloso, eliminando cualquier fuente de sangrado hacia la cavidad pleural, y rutinariamente, seg ún el caso, uno o dos drenajes torácicos se mantuvieron en el postoperatorio por un lapso no menor a las 72 horas, hasta asegurar una correcta reexpansión del pulmón y una suficiencia ventilatoria adecuada.
Para las lumbotom ías, el abordaje lo hemos efectuado desde el lado izquierdo en posición decúbito lateral, y luego de la disección de los músculos transverso y oblicuo del abdomen, se accede al retroperitoneo: en este punto, la identificación del uréter es crítica a fin de evitar su lesión directa o por retracción.
Desplazándolo, se accede a los cuerpos vertebrales desde L2 a L4, siendo el resto de los pasos similar a los descriptos anteriormente.
Nuestra estrategia ha sido, en todos los casos de la serie, ubicarnos junto al equipo de cirugía (cardiovascular, general o urológica), desde el inicio de la operación.
De esta manera, hemos colaborado activamente en las diferentes etapas de la disección y la síntesis, sugiriendo algunas maniobras quirúrgicas (utilización de la coagulación bipolar, infiltración al comienzo y al final de la cirugía para minimizar el dolor intercostal, drapeado del campo quirúrgico, documentación), y al mismo tiempo, recibiendo sugerencias técnicas con respecto a la apertura y al cierre pleural, o al tratamiento de las arterias segmentarias previamente a la corpectomía.
Esta política ha sido de enorme beneficio para ambos equipos quirúrgicos tanto en el peri como en el postoperatorio, cuyo seguimiento hemos efectuado estrictamente en conjunto, no solamente a los fines médicos y académicos, sino por las implicancias legales que puede conllevar el manejo de potenciales complicaciones.
RESULTADOS
En el período que va desde enero de 1996 hasta junio de 2009, fueron intervenidos quirúrgicamente 72 pacientes, 31 de sexo másculino (43%) y 41 de sexo femenino (57%), con edades extremás entre los 19 y 72 años.
En los 72 casos (Gráfico 1), observamos 83 lesiones vertebrales, al estar involucrado más de un segmento vertebral en 11 pacientes.
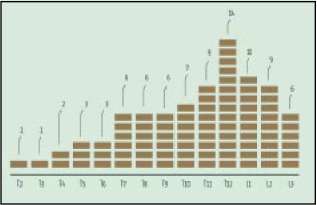
Gráfico 1. Topografía en 83 lesiones vertebrales
De estas 83 lesiones, 42 (50,6%) se ubicaron en la transición dorsolumbar, involucrando las vértebras desde T11 a L2.
En 25 pacientes, que representaron el 30,3% del total, la topografía vertebral afectada se situaba en los niveles desde T7 a T10.
Nueve pacientes, es decir el 10,8% del grupo analizado, albergaron lesiones en las vértebras dorsales desde T4 a T6, y en otros seis la vértebra afectada fue L3, un 7,2% del total.
Solamente en una oportunidad la lesión causal se ubicó en el sector dorsal alto (T2-T3), representando un porcentaje del 1,1%.
Etiológicamente, identificamos en los 72 casos intervenidos, 36 indicaciones quirúrgicas de causa postraumática (50% de los casos), 22 de etiología tumoral (31,5% del total), 9 de causa degenerativa (12,5%), en tanto que la indicación quirúrgica en patologías infecciosas fue restringida al 6% (5 casos) (Gráfico 2).

Gráfico 2. Etiología en 72 casos
Un porcentaje aproximadamente similar de pacientes (38 enfermos contra 34) se presentaron con y sin daño neurológico al momento de ser intervenidos quirúrgicamente. Entre quienes lo presentaban, el cuadro neurológico fue variable, en cuanto al compromiso motor, sensitivo y esfinteriano.
Con respecto a las vías de abordaje utilizadas en nuestra casuística (Gráfico 3), en 35 pacientes efectuamos una toracotomía pura, a diferentes niveles de acuerdo a la topografía lesional; en 22 oportunidades se requirió de una toracofrenotomía, con manipulación o sección de pilares del diafragma para acceder a la lesión.

Gráfico 3. Vías de abordaje en 72 casos
En 14 pacientes la intervención requirió de una lumbotomía izquierda para acceder a la vértebra lumbar patológica, y en un caso necesitamos de una esternotomía parcial, para la exéresis de una hernia de disco dorsal en el interespacio T2-T3.
En casi un treinta por ciento de los pacientes, y fundamentalmente asociado a inestabilidades de origen traumático, el abordaje anterior debió complementarse con una fijación por vía posterior, ya sea en forma simultánea (5 casos) o diferida (16 pacientes).
Registramos un 14% de complicaciones asociadas al procedimiento, detalladas en el capítulo correspondiente, así como un deceso en el postoperatorio inmediato atribuible a la cirugía (neumopatía postoperatoria), resultando por ende la mortalidad asociada al procedimiento en nuestra casuística, del 1,33%.
Complicaciones
Se han comunicado múltiples complicaciones peri y postoperatorias en relación con los abordajes anterolaterales a la columna dorsolumbar, independientemente del sector del raquis operado, o de la técnica, a cielo abierto o endoscópica, que se haya utilizado20.
El porcentaje de las mismás es sumamente variable, oscilando entre el 2 y el 30% de los casos, dependiendo de la serie consultada y la etiología lesional analizada, múltiple o única (series de escoliosis por ejemplo)21,22.
Nosotros registramos 10 casos con complicaciones postoperatorias sobre un total de 72 operados, lo cual representa un 14% de morbilidad asociada al procedimiento.
Asimismo, se produjo un deceso postoperatorio relacionado con la cirugía (neumopatía), constituyendo un porcentaje de mortalidad del 1,33% (Fig.16).
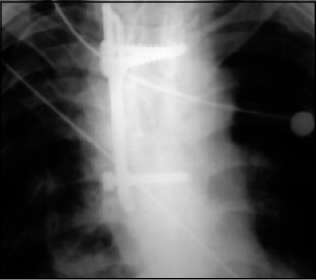
Fig 16. Artrodesis dorsal. neumopatía de evolución fatal en postoperatorio
Varios autores clasifican las complicaciones en menores y mayores, pudiendo llevar estas últimás al óbito en algunos casos20.
Entre las primeras, las infecciones se hallan en primer lugar, tratándose en la gran mayoría de los pacientes de infecciones de los planos superficiales23.
En nuestra serie, hallamos solamente 6 casos con infecciones postoperatorias, todas superficiales, todas asociadas a toracotomías: en 4 de los casos, el sitio de la infección se relacionaba con el drenaje torácico postoperatorio, y se resolvieron favorablemente con tratamiento antibiótico en un lapso de diez a quince días.
La aparición de una cifosis postoperatoria, si bien se describe habitualmente como una complicación menor lleva a considerar una cirugía correctiva de envergadura por vía posterior23.
Uno de nuestros pacientes evolucionó hacia tal deformidad, a un año y medio de la fijación anterolateral de una fractura T12 con paraplejía asociada (Fig. 17); la misma fue corregida efectuando una espondilectomía por vía posterior para reducir la cifosis y proceder luego en la misma cirugía a una artrodesis y fijación transpedicular (Fig. 18).

Fig 17. Fractura T12. Cifosis angular a posteriori de fijación anterolateral T11-L1.

Figs 18. Cifosis angular. A. Corrección quirúrgica mediante laminectomía y espondilectomía por vía posterior. B. Fijación transpedicular. C. Control postoperatorio.
El grupo de complicaciones mayores, incluye lesiones vasculares, viscerales y neurológicas24-28.
Entre las primeras, podemos encontrar lesiones arteriales o venosas, pudiendo estas últimás desencadenar cuadros de tromboembolismo pulmonar. Las lesiones arteriales pueden darse en los grandes vasos o en relación con el sacrificio de las arterias segmentarias en los niveles abordados.
Las lesiones viscerales son raras, habiéndose descripto lesiones esplénicas y recomendándose la separación intermitente del bazo durante la cirugía a fin de evitar una hemorragia postoperatoria con compromiso hemodinámico29.
Por nuestra parte no registramos complicaciones de este tipo en los 72 casos analizados.
Las complicaciones pulmonares no son habituales, aun en los casos en que el colapso pulmonar se mantiene por varias horas. La criteriosa evaluación de la funcionalidad pulmonar preoperatoria es indispensable para lograr una recuperación rápida de la mecánica ventilatoria: de otro modo, el riesgo de neumopatía se acrecienta , comprometiéndose en algunos pacientes el estado general y aun la vida22.
En uno de los primeros casos de nuestra serie, en un enfermo portador de un adenocarcinoma pulmonar con metástasis dorsal y compresión medular anterior, se produjo una neumopatía postoperatoria con derrame pleural en el lado de la toracotomía utilizada para el abordaje de la lesión, que evolucionó rápida y desfavorablemente hacia el distress respiratorio y la sepsis, ocasionando el único desenlace fatal que registramos.
La lesión del conducto torácico es una complicación rara pero temible27: se produce en el mediastino posterior, en los abordajes torácicos desde T3 a T7, produciendo un derrame linfático hacia la cavidad pleural y el consiguiente quilotórax, que espontáneamente o luego de un drenaje pulmonar se reabsorbe en algunos días o semanas, siendo excepcional la necesidad de una corrección quirúrgica directa.
Esta complicación inhabitual afectó a uno de nuestros pacientes, resolviéndose espontáneamente dentro de los primeros quince días postoperatorios.
Se han descripto también empeoramientos neurológicos, en general transitorios, en el postoperatorio inmediato, sobre todo luego de cirugías correctivas de escoliosis por vía anterior23, o asociados al compromiso del flujo vascular de la médula espinal en los abordajes del lado izquierdo luego de la ligadura de arterias segmentarias de funcionalidad importante.
El desplazamiento del uréter en las lumbotomías, así como el dolor torácico postoperatorio persistente, son hallazgos reportados con frecuencia variable, pero en general de evolución rápidamente favorable con recuperación ad integrum23-26.
Pueden por último presentarse hernias abdominales postquirúrgicas26, o menos frecuentemente, hernias en la región del flanco, asociadas a la toma del injerto de cresta ilíaca posterosuperior utilizado en la artrodesis correspondiente, como en un caso que observamos, a posteriori de una toracofrenotomía para descomprimir, artrodesar y fijar una lesión vertebral a nivel de la charnela dorsolumbar de etiología tuberculosa, con cuadro neurológico asociado (Fig. 19).

Fig 19. Hernia en la región del flanco (cresta ilíaca postero-superior)
DISCUSIÓN
En líneas generales, las lesiones que afectan las columnas anterior y media de la clasificación de Denis, se prestan para la realización de un abordaje anterolateral del raquis dorsolumbar10.
La indicación puede extenderse a aquellas lesiones que interesan las tres columnas, pero habitualmente en esta situación debe combinarse la vía anterior con una fijación multisegmentaria posterior, sobre todo en los fallos vertebrales de etiología traumática.
En la mitad de los casos de nuestra serie, fue ésta la causa lesional, y a grandes rasgos, del total de pacientes intervenidos, necesitamos en un tercio de ellos complementar inmediatamente o en forma diferida el abordaje anterior con la vía posterior.
Primariamente, y como sucedió también en nuestros casos, debe priorizarse el abordaje anterior cuando la etiología sea traumática o tumoral, lo cual ocurrió en el 80% de nuestros enfermos, con 36 casos de lesiones postraumáticas y otros 21 de causa tumoral, sobre un total de 72 operados.
En cuanto a la vía de abordaje, existe consenso en indicar la toracotomía desde el lado derecho en las lesiones entre T4 y T9, utilizando el lado izquierdo cuando deba exponerse T10 a L1, exclusivamente por toracotomía o con toracofrenotomía, a fin de evitar la interposición de la masa hepática.
En una u otra situación,la suficiencia pulmonar y el estado general del paciente son elementos críticos para la indicación de este tipo de intervenciones, las cuales, a pesar de poder estar a cargo del neurocirujano, creemos fundamental efectuarlas en conjunto con un cirujano torácico experimentado30.
Las lumbotomías son una excelente opción para la exposición de la columna lumbar desde L2 a L4, contando con el apoyo de un cirujano general o urológico, trabajando de esta manera exclusivamente en el compartimento retroperitoneal31.
No hemos tenido oportunidad de efectuar abordajes por debajo del nivel comentado, lo cual es relativamente habitual para quienes realizan reemplazos discales lumbosacros por vía anterior, con la asistencia de cirujanos vasculares, en función del manejo de estructuras arteriales y venosas importantes durante la exposición quirúrgica de la región.
La exposición del sector torácico más alto (T1-T3) es dificultosa, pero con el auxilio de un cirujano cardiovascular el campo obtenido es excelente; el neurocirujano, por otra parte, está familiarizado con esta operación, habiendo adquirido experiencia en el acceso a la columna cervical subaxial31.
Los sistemas de fijación utilizados pueden ser de diferentes diseños.
Hemos optado, en la mayoría de los casos, por sistemas de bajo perfil, prefiriendo el formato clásico de la Z-Plate, que se adapta perfectamente a la anatomía vertebral, permitiendo un manejo operatorio sencillo y efectivo.
En cualquiera de los casos, los distintos sistemas son fiables, aunque el alto perfil de alguno de ellos impone cuidados rigurosos en su colocación y control postoperatorio21,32-34.
Independientemente del sistema utilizado, o de la interposición de elementos distractores que hemos utilizado con escasa frecuencia, la artrodesis con hueso autólogo nos parece el pilar fundamental para el éxito del tratamiento indicado.
CONCLUSIONES
Utilizados desde hace décadas para el manejo de distintas lesiones raquimedulares35, los abordajes anteriores a la columna dorsolumbar se han popularizado en los últimos años, siendo actualmente una opción insoslayable a la hora de definir la mejor vía de acceso para muchas de estas lesiones.
A cualquier nivel raquídeo, desde el sector torácico alto hasta la columna lumbosacra, el neurocirujano dispone de diversas opciones eficaces y seguras para restaurar la alineación perdida, estabilizar la columna y descomprimir las estructuras neurológicas dañadas36.
Sobre 72 casos de abordajes quirúrgicos anteriores a la columna dorsolumbar efectuados en los últimos trece años, rescatamos, en líneas generales las mismas indicaciones que en el resto de la bibliografía; puntualmente, y coincidiendo con la literatura consultada, señalamos:
1. La vía anterior se aplica fundamentalmente en las lesiones traumáticas y tumorales, siendo menos frecuente su puesta en práctica en los casos de etiología infecciosa y degenerativa.
2. Es conveniente, para su desarrollo, disponer de un equipo quirúrgico multidisciplinario y experimentado, integrado por cirujanos generales, cardiovasculares y urológicos, dependiendo del sector raquídeo a exponer, que colaboren activamente tanto en el peri como en el postoperatorio, lo cual solamente es posible en instituciones públicas o privadas que cuenten con la suficiente envergadura e infraestructura, tanto de aparatología como de personal
3. Se requiere de una minuciosa evaluación preoperatoria de cada caso en particular, analizando críticamente el beneficio a aportar por este tipo de cirugías, habitualmente demandantes de un estado clínico satisfactorio, primordialmente a nivel de la suficiencia pulmonar.
4. Es necesario el acceso en tiempo y forma adecuados, a los distintos materiales de osteosíntesis, lo cual se convierte en ciertas ocasiones, en un factor limitante de la indicación para el cirujano interviniente.
Por último, y teniendo en cuenta que tanto en nuestra experiencia como en la bibliografía revisada casi una tercera parte de los pacientes operados requirieron de un abordaje posterior como complemento a la vía anterior de manera simultánea o sucesiva, el equipo quirúrgico debe acreditar una experiencia suficiente en ambas rutas operatorias, a fin de asegurar el mejor resultado funcional a largo plazo, que no es otro que el objetivo primario y fundamental en el tratamiento de todos estos pacientes.
1. Schmidek H. Sweet W. Operative Neurosurgical techniques: Indications, methods and results. Vol II, pp 1981,1989. Saunders and Elsevier editors, 5th edition, 2006. [ Links ]
2. Craffoord C, Hiertonn T, Lindblom K, Olsson SE. Spinal cord compression caused by a protruded thoracic disc: report of a case treated by anterior fenestration of the disc. Acta Orthop Scand 1958; 28: 103-7. [ Links ]
3. Perot PL, Munro DD. Transthoracic removal of a midline thoracic protrusion causing spinal cord compression. J Neurosurg 1969; 31: 452-8. [ Links ]
4. Ranasohoff J, Spencer F., Siew F, Gade L Jr. Transthoracic removal of thoracic discs: report of three cases. J Neurosurg 1969; 31: 459-61. [ Links ]
5. Huhme A. The surgical approach to intervertebral disc protrusions. J Neurol Neurosurg Psichiatry 1960; 23: 133-7. [ Links ]
6. Sundaresan N, Shah J, Foley KM ET AL. An anterior surgical approach to the upper thoracic vertebrae. J Neurosurg 1984; 61: 686-90. [ Links ]
7. Mc Affee PC, Bohlmann HH, Yuan HA. Anterior decompression of traumatic thoracolumbar fractures with incomplete neurological deficit using a retroperitoneal approach. J Bone Joint Surg Am 1985; 67: 89-104. [ Links ]
8. Cotharp WH, Arnold JH, Alford WC Jr ET AL. Videothoracoscopy: impaired technique and expanded indications. Ann Thorac Surg 1992; 54: 403-9. [ Links ]
9. Abe E, Sato K, Murai H, Tagawa H, Chiba M, Okuyama K. Total spondilectomy for solitary spinal metastases of the thoracolumbar spine: a prelimiary report. Tohoku J Exp med 2000; 190: 33-49. [ Links ]
10. Otani K, Yoshida M, Fujii E, Nashai S, Shibayashi K. Surgical treatment of thoracic disc herniation using the anterior approach. J Bone Joint Surg Br 1982; 64: 340-3. [ Links ]
11. Liu J, Ondra SL, Angelos P, ET AL. Is laparoscopic anterior lumbar interbody fusion a useful minimally invasive procedure?. Neurosurgery 2002; 51: 155-8. [ Links ]
12. Hogdson AR, Stock, FE. Anterior spinal fusion: the operative approach and pathological findings in 412 patients with Pott´s disease of the spine. Br J Surg 1960; 48: 172-8. [ Links ]
13. Wood K, Butterman G, Mehbod A, ET AL. Operative compared with non operative treatment of thoracolumbar burst fractures without neurological deficit: a prospective, randomized study. J Bone Joint Surg Am 2003; 85: 773-81. [ Links ]
14. Siegal T. Surgical decompression of anterior and posterior malignant epidural tumors of the spinal cord: a prospective study. Neurosurgery 17: 424-32. [ Links ]
15. Sundaresan N, DiGiacinto GV, Hughes JEO., Krol G. Spondilectomy for malignant tumors of the spine. J Clin Oncol 1989; 7: 148-91. [ Links ]
16. Maiman DJ, Larson SF, Benzel EC. Neurological improvement associated with late decompression of the thoracolumbar spinal cord. Neurosurgery 1984; 14: 302-7. [ Links ]
17. Magerl F, Debi S,Gertzbein SD, ET AL. A comprehensive clasification of thoracic and lumbar spinal injuries. Eur J Spine 1994; 3: 184-201. [ Links ]
18. Gertzbein, SD. Spine Update: Classification of thoracolumbar fractures. Spine 1994; 19: 626-8. [ Links ]
19. Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal inuries. Spine 1983; 8: 817-31. [ Links ]
20. Borm W, Hubner F, Haffke T, Richter HP, Kast E, Rath SA. Approach related complications of transthoracic spinal reconstruction procedures. Zentral BL Neurochir 2004; 65(1): 1-6. [ Links ]
21. Birch BD, Desai RD, Mc Cormick PC. Surgical approaches to the thoracolumbar spine. Neurosurg Clin N Am 1997; 8(4): 541-53. [ Links ]
22. Mc Donnell MF, Glassmann SD, Dimar JR 2nd, Puno MR, Johnson JR. Perioperative complications of anterior procedures on the spine. J Bone Joint Surg Am 1996; 78(6): 839-47. [ Links ]
23. Giqui P, Blamontier A. Complications of surgical treatment of spinal deformities: a prospective multicenter study of 3311 patients. Rev Chir Orthop Reparatrice Appar Mot 2005; 91(4): 314-27. [ Links ]
24. Stulik J, Viskocy T, Bodlak P, Sebesta P, Kryl J, Vojacek J, Pajko P. Injury to major blood vessels in anterior thoracolumbar spinal surgery. Acta Chir Orthop Traumatol Cech 2006; 7(2): 92-8. [ Links ]
25. Aydinli J, Ozturk c, Saba D, Ersozlu S. Neglected major vessel injury after anterior spinal surgery: a case report. Spine (Phila PA 76) 2004; 29(15): 18-20. [ Links ]
26. Oskonian RJ Jr, Johnson AP. Vascular complications in anterior thoracolumbar spinal reconstruction. J Neurosurg 2002; 96: (Suppl 1) 1-5. [ Links ]
27. Orchowski J, Bridwell KH, Lenke LG. Neurological deficit from a purely vascular aetiology after unilateral vessel ligation during anterior thoracolumbar fusion of the spine. Spine (Phila PA 1976) 2005; 30(4): 406-10. [ Links ]
28. Hitchon PW, Torner J, Eicholz KM, Beeler SW. Comparison of anterior and posterior approaches in the management of thoracolumbar burst fractures. J Neurosurg Spine 2006; 5(2): 117-25. [ Links ]
29. Heyworth BE, Schwab JH, Boadie-Adjiei OB. Case report: splenic rupture after anterior thoracolumbar spinal fusion through a thoracolumbar approach. Clin Orth Rel Res 2008; 466(9): 2271-5. [ Links ]
30. Schnee CL, Ansell LV. Selection criteria and outcome of operative approaches of thoracolumbar burst fractures with and without neurological deficit. J Neurosurg 1997; 86: 48-55. [ Links ]
31. Knoller SM ,Brelthner L. Surgical treatment of the spine at the cervicothoracic junction: an illustrated review of a modified sternotomy approach with the description of tricks and pitfalls. Arch Orthop Trauma Surg 2002; 122: 365-8. [ Links ]
32. Bauer R, Kerchsbaum F, Poisel S. Columna, Cirugía Ortopédica. G Thieme-Verlag editores, Stuttgart 1988, ps 57-60. [ Links ]
33. Transfeldt EE, White D, Bradford DS, Roche B. Delayed anterior decompression in patients with spinal cord and cauda equina injuries of the thoracolumbar spine. Spine 1990; 15: 937-57. [ Links ]
34. Cohen M, Mc Affee P. Kaneda anterior spinal instrumentation. Techniques in spinal fusion and stabilisation. New York Thieme 1995: pp 274-8. [ Links ]
35. Guttmann L. Surgical aspects of the treatment of traumatic paraplejia. J Bone Joint Surg Br 1949; 31: 398-403. [ Links ]
36. Dickman CA, Yahiro MA, Lu HTC, Melkerson MN. Surgical treatment alternatives for fixation of unstable thoracic and lumbar fractures of the spine: a metaanlaysis. Spine 1994; 19 (20 Suppl) 2266S-73S. [ Links ]














