Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. v.73 n.4 Buenos Aires jul./ago. 2005
Influencia de la diabetes mellitus y de la calidad de los lechos coronarios en el seguimiento alejado de la cirugía coronaria. Estudio SEGUIR II
Daniel Navia, Guillermo Vaccarino, Mariano Vrancic, Fernando Piccinini, Eduardo Iparraguirre, Jorge Albertal, Eliseo Segura, Jorge Thierer
Dirección para separatas:
Dr. Daniel Navia
Jefe de Servicio de Cirugía Cardíaca Instituto Cardiovascular de Buenos Aires Blanco Encalada 1543 - CD1428DCO Buenos Aires, Argentina Tel./fax (54-11) 4787-7500
donavia@icba-cardiovascular.com.ar
Recibido: 26/10/2004
Aceptado: 25/04/2005
RESUMEN
Objetivo
Analizar la evolución alejada de los pacientes diabéticos (DBT) en el seguimiento a largo plazo luego de cirugía coronaria (CRM) y su relación con la calidad de los lechos coronarios.
Material y métodos
Del total de 1.020 pacientes operados entre enero 1997 y diciembre 2001 se efectuó un seguimiento a 4 años en 957 pacientes. Se analizaron las diferencias entre pacientes DBT y no DBT.
Resultados
La edad promedio de los pacientes fue de 63,3 ± 9,8 años y el 87% fue de sexo masculino. El promedio de seguimiento fue de 771 días (1-1.844). La incidencia de DBT fue del 21,9% (210/ 957). La mortalidad hospitalaria en el grupo DBT fue del 4,2% (9/210) y en el grupo no DBT fue del 2,5% (21/810) (p = ns). Los pacientes DBT presentaron mayor incidencia de: a) función ventricular severa (15,2% versus 10,4% p = 0,05), b) CRM previa (12,8% versus 6,4% p = 0,002), c) EPOC (6,19% versus 2,01 p < 0,001). La presencia de lechos coronarios regulares/ malos fue significativamente mayor en pacientes DBT que en no DBT (52% versus 43%; p < 0,0075, OR 1,47 IC 95% 1,11-1,96). La sobrevida a mediano plazo para el grupo de pacientes DBT fue del 89,7% y del 77,5% a 1 y 4 años, respectivamente, diferente del grupo de pacientes no DBT, que fue del 94,6% y del 89,7% en el mismo período (p = 0,002). La variable lechos coronarios regulares/malos fue un predictor independiente para mortalidad hospitalaria (p < 0,001, OR: 1,4 CI 95% 0,5-2,2) y para reinternación en el seguimiento alejado (p = 0,02, HR: 1,89 CI 95% 1,09-3,28).
Conclusión
El grupo de pacientes DBT con CRM presentó menor sobrevida alejada que el grupo no DBT. El grupo de pacientes con malos lechos coronarios presentó mayor mortalidad hospitalaria y mayor incidencia de readmisión hospitalaria en el seguimiento alejado.
Palabras clave: Cirugía coronaria; Factores de riesgo; Diabetes mellitus; Seguimiento
SUMMARY
Influence of Diabetes Mellitus and the Quality of Coronary Beds in the Long- term Outcome after Coronary Surgery. SEGUIR II Study
Work objective
To analyze the long-term outcome of diabetic patients (DM) after myocardial revascularization surgery (MRS) as related to the quality of coronary beds.
Research Design and Methods
From a total of 1020 patients operated between January 1997 and December 2001, a 4-year follow-up was performed in 957, analyzing the differences between DM and non-DM patients.
Results
Mean age was 63.3±9.8 years, 87% were male and 210 (21.9%) were diabetics. Mean follow-up time was 771 days (1-1844). In-hospital mortality rate was 4.2% (9/210) in the DM group and 2.5% (21/810) in the non-DM group. DM patients showed a greater incidence of: a) severe ventricular dysfunction (15.2% vs. 10.4%, p = 0.05); b) previous MRS (12.8% vs. 6.4%, p = 0.002); c) COPD (6.19% vs. 2.01, p < 0.001). Poor quality of coronary vessels was significantly more frequent in DM than in non-DM patients (52% vs. 43%, p < 0.0075, OR: 1.47, 95% CI: 1.11-1.96). Mid-term survival rate was different between groups: 89.7% and 77.5% in DM, and 94.6% and 89.7% in non-DM at 1 and 4 years respectively (p = 0.002). Poor coronary beds was an independent predictor for in-hospital mortality (p < 0.001, OR: 1.4, 95% CI: 0.5-2.2) and readmission in this mid-term follow-up (p = 0.02, HR: 1.89, 95% CI: 1.09-3.28).
Conclusion
In MRS patients, diabetics showed a shorter long-term survival than non-diabetics. Patients with poor coronary beds showed greater in-hospital mortality and greater incidence of hospital readmission during this mid-term follow-up.
Key words: Coronary artery bypass; Risk factor; Diabetes mellitus; Follow up
INTRODUCCIÓN
La cirugía de revascularización coronaria (CRM) ha demostrado que es un tratamiento muy eficaz en pacientes con enfermedad coronaria estable e inestable. (1-3) Estas afirmaciones fueron corroboradas por importantes estudios clínicos internacionales basados en el seguimiento alejado de muchos pacientes con enfermedad coronaria. (4-7) Es muy importante poder identificar factores independientes de riesgo perio-peratorio en CRM. Éstos suelen estar relacionados con la condición preoperatoria del paciente, así como con la técnica quirúrgica empleada en cada centro hospitalario en particular. El conocimiento de los factores de riesgo permite que se pueda efectuar una mejor selección de los pacientes y de esta forma optimizar los resultados quirúrgicos. (8)
En nuestro país, varias publicaciones sobre resultados quirúrgicos han demostrado un sensible mejoramiento de los resultados inmediatos en CRM en los últimos años. (8-10)
La DBT es un reconocido factor de mala evolución alejada luego de CRM y estos pacientes suelen presentar mala calidad de los lechos coronarios. Si bien esta última condición es difícil de objetivar, la práctica quirúrgica ha confirmado este factor como un elemento de mal pronóstico alejado.
El objetivo del presente trabajo es el de analizar la influencia de la diabetes mellitus (DM) y su relación con la calidad de los lechos coronarios en el seguimiento a mediano plazo (< 4 años) luego de CRM.
MATERIAL Y MÉTODOS
En el período comprendido entre enero 1997 y diciembre 2001 se efectuó CRM, como único tratamiento, en 1.020 pacientes; de este grupo total se pudo efectuar un seguimiento alejado (< 4 años) en 957 pacientes que representan el grupo de estudio. La edad promedio fue de 63,3 ± 3,3 años y el 87% fue de sexo masculino. Se efectuó un seguimiento telefónico y por medio de entrevistas en consultorio durante los meses de enero y abril de 2002, además de la revisión de todas las historias clínicas de los pacientes incluidos en este estudio. Este seguimiento lo realizó el grupo médico y de enfermería del servicio de cirugía cardíaca de la institución.
Del total estudiado, 210 pacientes eran DBT (21,9%). Este grupo de pacientes se comparó con el grupo no DBT para mortalidad hospitalaria y para mortalidad, reinternación y reintervención en el seguimiento alejado. Se efectuó un análisis sobre la calidad de los lechos coronarios entre pacientes DBT y no DBT sobre la base del informe del parte operatorio realizado por el cirujano responsable del procedimiento. Para la calidad de los lechos coronarios se adoptó una clasificación anatómica según la evaluación del cirujano interviniente y de acuerdo con un puntaje. Cada vaso (arteria coronaria diagonal, circunfleja y coronaria derecha) recibió 0, 1 ó 2 puntos según el lecho coronario se clasificara bueno, moderado o malo. La arteria descendente anterior recibió: 0, 3 y 6 puntos por los mismos conceptos. Para esto se evaluaron dos parámetros: el calibre del vaso (más o menos de 1,5 mm visualmente (o si recibió o no un shunt de 1,5 mm en los pacientes sin CEC) y la cantidad de ateromas y calcificación local y distal evaluados en forma visual y táctil. Los puntajes para los cuatro vasos se sumaron. Un puntaje de 0 a 1 se consideró "lechos buenos". Un puntaje de 2 a 5 correspondió a "lechos regulares" y un puntaje 6 a 12 fue propio de "lechos malos". Se analizó la incidencia de los distintos tipos de calidad de lechos coronarios en pacientes DBT y no DBT y su relación con mortalidad temprana y alejada, con el propósito de identificar si la variable lechos coronarios malos era un factor independiente de mal pronóstico posoperatorio. La prioridad del procedimiento se clasificó de acuerdo con la Sociedad Americana de Cirugía Cardíaca (STS). En el 90% de los pacientes se efectuó CRM con circulación extracorpórea y el 10% restante se intervino sin bomba. Se utilizaron técnicas de protección miocárdica siguiendo protocolo de Buckberg. (11, 12)
Se comunican el número y la causa de los pacientes fallecidos en el seguimiento alejado. La severidad y el tipo de angina de pecho se clasificaron de acuerdo con la Sociedad Cardiovascular Canadiense y se realizó un relevamiento sobre el tipo de medicación antianginosa utilizada.
Se consideraron condiciones clínicas para reinternación nuevos episodios de angina de pecho (AP), infarto agudo de miocardio (IAM) e insuficiencia cardíaca (ICC). Se consideraron motivos de reintervención la nueva angioplastia coronaria (ATC) y la nueva CRM.
Por último, se efectuó un análisis multivariado para identificar factores independientes para mortalidad hospitalaria y para mortalidad, reinternación y reintervención en el seguimiento alejado y se comparó la sobrevida de pacientes DBT y no DBT y la influencia de la calidad de los lechos coronarios (buenos o malos) en cada estrato por medio de curvas de Kaplan-Meir y log rank test.
Análisis estadístico
Se utilizaron promedios y desviaciones estándar para variables continuas y proporciones para variables categóricas. Se emplearon la prueba de la t o el ANOVA para establecer asociaciones entre variables continuas y puntos finales. Para el cálculo de la sobrevida alejada, de la incidencia de readmisión y de reintervención entre pacientes DBT y no DBT se utilizaron las tablas de vida según método de Kaplan-Meier y log rank test. Se efectuaron análisis univariados y multivariados para analizar el riesgo de muerte readmisión y reintervención con modelos de regresión proporcional de Cox. El valor de p = 0,05 se usó como criterio de inclusión o exclusión del modelo.
RESULTADOS
En la Tabla 1 se presentan las características basales de la población estudiada; se destacan la incidencia de DBT (21,9%) y de malos lechos coronarios (17,9%). La mayoría de los pacientes presentaban un cuadro clínico de angina inestable (70%). El promedio de puentes por paciente fue de 3,03 ± 0,8.
TABLA 1
Características basales de los pacientes (n = 1.020)

La arteria mamaria interna se utilizó en el 94% de los pacientes y la arteria radial como segundo conducto en el 72%. Se utilizaron conductos arteriales múltiples como técnica de revascularización en el 23% de los pacientes. La mortalidad hospitalaria (30 días) global fue del 4,2% (43/1.020) y del 1,7% (14/795) para el grupo de pacientes operados en forma electiva. Entre las complicaciones posoperatorias se destacan: bajo gasto cardíaco en el 6,7% de los pacientes, IAM perioperatorio en el 3,9%, stroke en el 1,9% y arritmias ventriculares en el 1,3%. El grupo de pacientes DBT presentó una mortalidad hospitalaria del 4,2% (9/210), en tanto que para el grupo no DBT fue del 2,5% (21/810) (p = ns). La presencia de lechos coronarios regulares/malos (17,9%) resultó un factor de riesgo independiente para mortalidad hospitalaria: lechos buenos 2,1% versus lechos malos/regulares 6,5% (p < 0,0001, OR 3,25 IC 95% 1,69-6,23). Además, como factores independientes para mortalidad hospitalaria se identificaron: edad, CRM previa, shock, creatinina preoperatoria, CRM de urgencia. La DM no fue predictor independiente de mortalidad hospitalaria.
El promedio de seguimiento fue de 771 días (1- 1.844). La mortalidad durante el período de seguimiento fue del 5,2% (50 pacientes) y la mayoría fue de causa cardíaca. La clase de angina de pecho en el seguimiento fue: clase I 88% de los pacientes, clase II 7%, clase III 3% y clase IV 2%. La medicación utilizada en el seguimiento alejado fue aspirina en el 82% de los pacientes, betabloqueantes en el 68%, estatinas en el 45%, inhibidores de la ECA en el 30%, bloqueantes cálcicos en el 12%, medicación hipoglucemiante en el 10%, anticoagulantes orales en el 4% y nitritos en el 3,8% de los pacientes.
Los pacientes DBT presentaron mayor incidencia de: a) función ventricular severa (15,2% versus 10,4%, p = 0,05), b) CRM previa (12 ,8% versus 6,4%, p = 0,002), c) EPOC (6,19% versus 2,01, p < 0,001).
La presencia de lechos coronarios regulares/malos fue significativamente mayor en pacientes DBT que en los no DBT (52% versus 43%; p < 0,0075, OR 1,47 IC 95% 1,11-1,96). Los pacientes con lechos regulares/ malos tuvieron mayor mortalidad hospitalaria que aquellos con lechos buenos y ello se vio tanto en DBT como en no DBT: DBT 8,1% versus 2,1% (p = 0,005, OR 3,8 IC 95% 0,97-17,5); no DBT 5,5% versus 2,1% (p = 0,005, OR 3,1 IC 95% 1,3-6,9).
La sobrevida a mediano plazo para el grupo de pacientes DBT fue del 89,7% y del 77,5% a 1 y 4 años, respectivamente, diferente del grupo de pacientes no DBT que fue del 94,6% y del 89,7% en el mismo período (p = 0,002) (Figura 1, A).

Fig. 1. Diabéticos (DM) versus no diabéticos (NoDM). A
No se encontraron diferencias en el seguimiento a mediano plazo entre ambos grupos (DBT versus no DBT) en los períodos libre de reinternación y reintervención (Figura 1, B y C). En cambio, se encontraron diferencias en el período de sobrevida libre de eventos combinados (muerte, reinternación y reintervención) entre ambos grupos: DBT 85,6% y 64,1% versus no DBT 89,7% y 79,6% a 1 y 4 años, respectivamente (p = 0,0003).
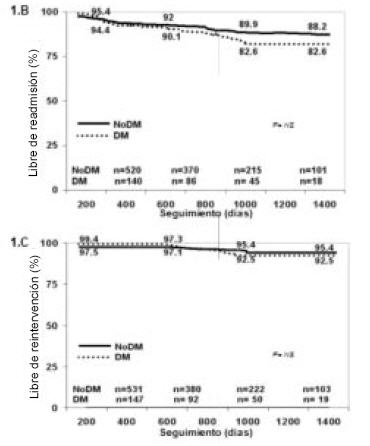
Fig. 1. Diabéticos (DM) versus no diabéticos (NoDM). A. Sobrevida global. B. Libre de readmisión. C. Libre de reintervención
Por último, se identificaron factores de riesgo en el seguimiento a mediano plazo para mortalidad, readmisión y reintervención. La presencia de DM resultó un factor de riesgo independiente para mortalidad (p = 0,04, HR 1,59 IC 95%: 1-2,5) y la variable lechos coronarios regulares/malos fue significativo para mayor riesgo de readmisión hospitalaria (p = 0,02, HR 1,89 IC 95% 1,09-3,28). Se identificaron además otros factores de riesgo para mortalidad en el seguimiento: edad, función ventricular severa, cirugía coronaria previa, baja superficie corporal, CRM de urgencia y DM (Tablas 2 y 3). Los pacientes DBT presentaron mayor mortalidad alejada que los pacientes no DBT, independientemente de la calidad de los lechos coronarios analizados (DBT versus no DBT: lechos malos p = 0,01, lechos buenos p = 0,02 log rank test). Por el contrario, la calidad de los lechos coronarios no discriminó mortalidad alejada en DBT y no DBT (log rank test: p = ns).

TABLA 2
Predictores de riesgo para mortalidad en el seguimiento de CRM (análisis multivariado)
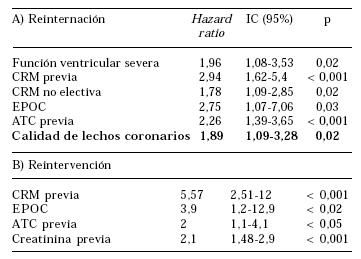
TABLA 3
Predictores de riesgo para: A) Reinternación hospitalaria, B) Reintervención en el seguimiento de CRM (análisis multivariado)
DISCUSIÓN
En un procedimiento terapéutico tan invasivo como la CRM es importante disminuir los riesgos periprocedimiento, pero es sin dudas el beneficio a largo plazo que ofrece este tipo de tratamiento lo que realmente justifica su indicación. (13, 14) El conocimiento de estos datos le permite al grupo médico actuante analizar la relación riesgo-beneficio al indicar este tipo de procedimiento terapéutico. (15) La prevalencia global de la enfermedad coronaria en pacientes DBT es elevada y en algunas series suele ser del 55% y muy superiores a la de la población general, que se estima entre el 2% y el 4%. Las nuevas alternativas terapéuticas para síndromes coronarios agudos como el abciximab y el uso masivo de nuevos tipos de stents intracoronarios no han producido un efecto terapéutico pronunciado en pacientes DBT. (22) La presencia de DBT se considera un predictor independiente para mortalidad de causa cardíaca luego del infarto de miocardio, que puede ser mayor del 26% para el primer año y mayor del 50% en un seguimiento a 5 años. (16) Finalmente, los pacientes DBT con enfermedad de múltiples vasos se consideran de alto riesgo de mortalidad para ATC y/o CRM. (17) En nuestra serie, la diabetes no se identificó como predictor independiente para mortalidad hospitalaria luego del análisis multivariado, en tanto que fue predictor de menor sobrevida en el seguimiento alejado. Estos resultados fueron confirmados por algunos autores (18) y cuestionados por otros. (19) Los pacientes DBT presentaron una incidencia mayor de enfermedad coronaria difusa con calcificaciones que el grupo de pacientes no DBT. Estas condiciones anatómicas son de gran importancia técnica para efectuar una revascularización coronaria correcta. La presencia de lechos coronarios regulares/malos es una variable independiente para mayor incidencia de reinternación en el seguimiento alejado.
No hubo diferencias en cuanto a la incidencia de reinternación y de reintervención entre los pacientes DBT y no DBT en el seguimiento alejado.
Una de las limitaciones de este trabajo es la falta de información sobre la duración y el tipo de tratamiento de la diabetes mellitus, además de haber contado con un grupo pequeño de pacientes con diabetes tipo I.
Parece obvio destacar la importancia que tienen las características de las arterias coronarias por ser uno de los factores más importantes para un buen pronóstico temprano y alejado luego de CRM. Muchas publicaciones sólo se limitan a describir la calidad de las arterias coronarias en lechos coronarios operables o no operables sin efectuar mayores diferenciaciones. Langenburg y colaboradores definieron una clasificación de calidad de lechos coronarios (20) con resultados similares a los encontrados en nuestra serie. Nuestra clasificación está basada en la experiencia del cirujano actuante. Su condición permite correlacionar el informe y las características de la cinecoronariografía preoperatoria con la evaluación directa de la anatomía coronaria y definir en forma precisa el tipo y la calidad del lecho coronario en cada caso. La característica del lecho coronario por revascularizar es de suma importancia por varios aspectos: a) las arterias pequeñas de < 1,5 mm con aterosclerosis importante son más difíciles técnicamente, con menor flujo sanguíneo de salida (run-off) y con mayor incidencia de trombosis y oclusión. La presencia de lechos coronarios regulares/malos fue un predictor independiente para readmisión hospitalaria que confirma, de alguna manera, lo observado en la práctica clínica diaria con respecto a la mala evolución de los pacientes con una anatomía coronaria desfavorable.
Los pacientes DBT suelen tener una presentación asintomática de su enfermedad coronaria. En un estudio de autopsias con el 91% de los pacientes con DM y con enfermedad coronaria desconocida se observó que el 83% presentaba enfermedad de dos y tres vasos coronarios. (21)
La variable lechos coronarios regulares/malos fue un fuerte predictor de mortalidad hospitalaria y de mayor reinternación en el seguimiento alejado. Para definir la calidad de los lechos coronarios es vital la opinión del cirujano actuante y su correlación con el estudio angiográfico. En nuestra serie se demuestra que los pacientes DBT presentaron una incidencia significativamente mayor de lechos coronarios regulares/ malos que los pacientes no DBT. La presencia de arterias coronarias pequeñas con enfermedad difusa y calcificación puede ser la causa de mayor mortalidad hospitalaria (HR: 1,4) y de mayor reinternación en el seguimiento (HR: 1,89) en los pacientes con DBT. (22, 23) La mayoría de los pacientes presentaron una mejoría sintomática notoria en el seguimiento; el 80% de los pacientes interrogados no refirieron angina como síntoma y tenían capacidad para una calidad de vida normal. Otro factor de importancia es la edad elevada de los pacientes que se operan actualmente. El mejoramiento de la técnica anestésica y del cuidado posoperatorio ha permitido obtener muy buenos resultados en pacientes mayores de 70 años. Cabe destacar que el 35% de nuestra población fue mayor de 75 años, lo cual define una población de mayor riesgo de complicaciones. (24-26) El tratamiento médico es de gran importancia; la mayoría de los pacientes fueron medicados con aspirina y betabloqueantes. (27) La utilización de aspirina tiene un efecto beneficioso adicional recientemente demostrado sobre la permeabilidad de los puentes venosos. (28)
Durante el seguimiento alejado, la gran mayoría de los pacientes (95%) no necesitaron nuevas reintervenciones y/o reinternaciones hospitalarias, lo cual demuestra una gran eficacia del tratamiento quirúrgico. Este tipo de evolución es el resultado de un tratamiento multidisciplinario que comprende un tratamiento médico correcto, cambios en la calidad de vida además del efecto comprobado de la rehabilitación cardiovascular posoperatoria. (23-31)
Como conclusión podemos decir que los pacientes DBT presentaron menor sobrevida alejada y mayor incidencia de lechos coronarios regulares/malos. Sin embargo, la DM no se identificó como un factor de riesgo para mortalidad hospitalaria en nuestra serie. Los pacientes con lechos coronarios regulares/malos presentaron mayor mortalidad hospitalaria y mayor incidencia de reinternación en el seguimiento alejado. Los pacientes DBT presentaron una mortalidad alejada mayor que la de los pacientes no DBT, independientemente de la calidad de los lechos coronarios analizados.
1. Lytle BW. What we know about coronary bypass grafting. 80th Annual Meeting American Association for Thoracic Surgery. Adult Cardiac Symposium. Toronto May 2000. [ Links ]
2. Yusuf S, Zucker D, Peduzzi P, Fisher LD, Takaro T, Kennedy JW, et al. Effect of coronary artery bypass graft surgery on survival: overview of 10-year results from randomised trials by the Coronary Artery Bypass Graft Surgery Trialists Collaboration. Lancet 1994;344:563-70. Erratum in: Lancet 1994;344:1446. [ Links ]
3. Rahimtoola SH, Fessler CL, Grunkemeier GL, Starr A. Survival 15 to 20 years after coronary bypass surgery for angina. J Am Coll Cardiol 1993;21:151-7. [ Links ]
4. Boylan MJ, Lytle BW, Loop FD, Taylor PC, Borsh JA, Goormastic M, et al. Surgical treatment of isolated left anterior descending coronary stenosis. Comparison of left internal mammary artery and venous autograft at 18 to 20 years of follow-up. J Thorac Cardiovasc Surg 1994;107:657-62. [ Links ]
5. Loop FD, Lytle BW, Cosgrove DM, Stewart RW, Goormastic M, Williams GW, et al. Influence of the internal-mammary-artery graft on 10-year survival and other cardiac events. N Engl J Med 1986; 314:1-6. [ Links ]
6. Navia D, Vaccarino G, Vrancic M, Piccinini F. Predictores de riesgo en cirugía coronaria. Rev Argent Cardiol 2001;69:284-8 [ Links ]
7. Navia O, Vaccarino G, Vrancic M, Piccinini F, Iparraguirre E, Albertal J y col. Resultado terapéutico de la cirugía coronaria. Análisis de la evolución alejada. Estudio SEGUIR. Rev Argent Cardiol 2003;71:275-81. [ Links ]
8. Investigadores ESMUCICA. Estudio multicéntrico de cirugía cardíaca. Pacientes coronarios. Rev Argent Cardiol 1999;67:605-16. [ Links ]
9. Comparison of coronary bypass surgery with angioplasty in patients with multivessel disease. The Bypass Angioplasty Revascularization Investigation (BARI) Investigators. N Engl J Med 1996;335:217-25. Erratum in: N Engl J Med 1997;336:147. [ Links ]
10. Sobel BE, Frye R, Detre KM; Bypass Angioplasty Revascularization Investigation 2 Diabetes Trial. Burgeoning dilemmas in the management of diabetes and cardiovascular disease: rationale for the Bypass Angioplasty Revascularization Investigation 2 Diabetes (BARI 2D) Trial. Circulation 2003;107:636-42. Review. Erratum in: Circulation 2003;108:500. [ Links ]
11. Buckberg GD. Update on current techniques of myocardial protection. Ann Thorac Surg 1995;60:805-14. [ Links ]
12. Loop FD, Higgins TL, Panda R, Pearce G, Estafanous FG. Myocardial protection during cardiac operations. Decreased morbidity and lower cost with blood cardioplegia and coronary sinus perfusion. J Thorac Cardiovasc Surg 1992;104:608-18. [ Links ]
13. Sergeant P, Blackstone E, Meyns B. Validation and interdependence with patient-variables of the influence of procedural variables on early and late survival after CABG. K.U. Leuven Coronary Surgery Program. Eur J Cardiothorac Surg 1997;12:1-19. [ Links ]
14. Lytle BW. Results of coronary artery by pass surgery. Ischemic heart disease surgical management. Brian Buxton and col. Mosby 1999. Section I, chapter VI, p. 63-72. [ Links ]
15. Hannan EL, Kilburn H Jr, Racz M, Shields E, Chassin MR. Improving the outcomes of coronary artery bypass surgery in New York State. JAMA 1994;271:761-6. [ Links ]
16. Smith LR, Harrell FE Jr, Rankin JS, Califf RM, Pryor DB, Muhlbaier LH, et al. Determinants of early versus late cardiac death in patients undergoing coronary artery bypass graft surgery. Circulation 1991;84:III245-53. [ Links ]
17. Influence of diabetes on 5-year mortality and morbidity in a randomized trial comparing CABG and PTCA in patients with multivessel disease: the Bypass Angioplasty Revascularization Investigation (BARI). Circulation 1997;96:1761-9. [ Links ]
18. James TW, Quinton HB, Birkmeyer JD, Dacey LJ, Hernandez F, Leavitt BJ, et al. Diabetes and coronary artery bypass graft surgery risk (abstract). Circulation 1996;94 (Suppl I):412. [ Links ]
19. Calafiore AM, Di Mauro M, Di Giammarco G, Contini M, Vitolla G, Iaco AL, et al. Effect of diabetes on early and late survival after isolated first coronary bypass surgery in multivessel disease. J Thorac Cardiovasc Surg 2003;125:144-54. [ Links ]
20. Langenburg SE, Buchanan SA, Blackbourne LH, Scheri RP, Sinclair KN, Martinez J, et al. Predicting survival after coronary revascularization for ischemic cardiomyopathy. Ann Thorac Surg 1995;60:1193-6. [ Links ]
21. Waller BF, Palumbo PJ, Lie JT, Roberts WC. Status of the coronary arteries at necropsy in diabetes mellitus with onset after age 30 years. Analysis of 229 diabetic patients with and without clinical evidence of coronary heart disease and comparison to 183 control subjects. Am J Med 1980;69:498-506. [ Links ]
22. Barsness GW, Peterson ED, Ohman EM, Nelson CL, DeLong ER, Reves JG, et al. Relationship between diabetes mellitus and longterm survival after coronary bypass and angioplasty. Circulation 1997;96:2551-6. [ Links ]
23. van Domburg RT, Takkenberg JJ, van Herwerden LA, Venema AC, Bogers AJ. Short-term and 5-year outcome after primary isolated coronary artery bypass graft surgery: results of risk stratification in a bilocation center. Eur J Cardiothorac Surg 2002;21:733-40. [ Links ]
24. Jones RH, Kesler K, Phillips HR 3rd, Mark DB, Smith PK, Nelson CL, et al. Long-term survival benefits of coronary artery bypass grafting and percutaneous transluminal angioplasty in patients with coronary artery disease. J Thorac Cardiovasc Surg 1996;111:1013-25. [ Links ]
25. Myers WO, Blackstone EH, Davis K, Foster ED, Kaiser GC. CASS Registry long term surgical survival. Coronary Artery Surgery Study. J Am Coll Cardiol 1999;33:488-98. Erratum in: J Am Coll Cardiol 1999;34:1363. [ Links ]
26. Smith JA, Mack JA, Rosenfeldt FL, Salamonsen RF, Davis BB, Rabinov M, et al. Outcomes of coronary artery bypass grafting: A 3 year analysis using the Society of Thoracic Surgeons database. Heart, Lung and Circulation 2000;9:5-8. [ Links ]
27. Mangano DT; Multicenter Study of Perioperative Ischemia Research Group. Aspirin and mortality from coronary bypass surgery. N Engl J Med 2002;347:1309-17. [ Links ]
28. O'Connor CM, Velazquez EJ, Gardner LH, Smith PK, Newman MF, Landolfo KP, et al. Comparison of coronary artery bypass grafting versus medical therapy on long-term outcome in patients with ischemic cardiomyopathy (a 25-year experience from the Duke Cardiovascular Disease Databank). Am J Cardiol 2002;90:101-7. [ Links ]
29. Baciewicz PA, Shaw RE, Rosenblum J, Myler RK, Zapolanski A, Anwar A, et al. Late outcome of multivessel coronary artery disease after angioplasty or bypass surgery. J Invasive Cardiol 1993;5: 179-87. [ Links ]
30. Estafanous FG, Loop FD, Higgins TL, Tekyi-Mensah S, Lytle BW, Cosgrove DM 3rd, et al. Increased risk and decreased morbidity of coronary artery bypass grafting between 1986 and 1994. Ann Thorac Surg 1998;65:383-9. [ Links ]
31. Kleikamp G, Maleszka A, Reiss N, Stuttgen B, Korfer R. Determinants of mid- and long-term results in patients after surgical revascularization for ischemic cardiomyopathy. Ann Thorac Surg 2003;75:1406-12. [ Links ]














