Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. v.76 n.5 Ciudad Autónoma de Buenos Aires sept./oct. 2008
Todo paciente que recibe fibrinolíticos debe ser evaluado con cinecoronariografía de urgencia
Fernando CuraMTSAC, 1 (Agonista) Horacio Pomés IparraguirreMTSAC 2 (Antagonista)
Agonista
Fernando CuraMTSAC, 1
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
1 PhD. Subdirector de Cardiología Intervencionista y Terapéutica Endovasculares, Instituto Cardiovascular de Buenos Aires
2 Director Médico de IMECC (Instituto de Medicina y Cirugía Cardiovascular)
El infarto agudo de miocardio es una de las enfermedades de mayor mortalidad aguda, de alrededor del 12,6% solamente teniendo en cuenta a aquellos que llegan a la internación en un centro asistencial. (1) Además, la mortalidad y la tasa de complicaciones asociadas continúan creciendo en forma exponencial con el paso de los años.
La ocurrencia estimada de pacientes con infarto agudo de miocardio en la Argentina es de más de 42.000 casos por año con una incidencia de 10,8/10.000 habitantes y de 24,5/10.000 habitantes mayores de 35 años. (2)
El objetivo terapéutico principal en pacientes que cursan un infarto agudo de miocardio con supradesnivel del segmento ST es lograr una repermeabilización rápida, completa y sostenida de la arteria coronaria epicárdica con la consecuente reperfusión miocárdica a nivel tisular, con el fin de limitar el tamaño del infarto, preservar la función ventricular y mejorar la evolución de los pacientes.
El beneficio obtenido mediante la reperfusión miocárdica, ya sea con trombolíticos como con angioplastia primaria, está íntimamente relacionado con el tiempo de evolución de la isquemia que conduce a la necrosis miocárdica. (1, 3) Si bien existen otros factores fisiopatológicos que afectan la vulnerabilidad del tejido miocárdico frente a la isquemia sostenida, como edad, hipertrofia ventricular, diabetes, precondicionamiento isquémico, circulación colateral, magnitud del territorio comprometido, coexistencia de enfermedad de múltiples vasos, en términos generales, el tejido miocárdico tiene poca tolerancia frente al insulto isquémico agudo.
La angioplastia coronaria ha demostrado que es el método más eficaz para lograr este objetivo y que lleva a una disminución de la mortalidad, reinfarto y accidente cerebrovascular cuando se compara con los fibrinolíticos. (4) De esta manera, la tasa de utilización de angioplastia coronaria para el tratamiento del infarto agudo de miocardio ha venido incrementándose en forma generalizada. Sin embargo, la implementación de una reperfusión mecánica primaria en todo paciente que está cursando un infarto agudo de miocardio se enfrenta con falta de disponibilidad de centros suficientemente entrenados en la angioplastia del infarto agudo de miocardio y con la ausencia de programas de salud que mediante la intercomunicación con los efectores (emergencia móvil, centros de baja y de alta complejidad) posibiliten el acceso a una intervención rápida.
Por este motivo, los fibrinolíticos continúan siendo el principal tratamiento de pacientes con infarto agudo de miocardio con supradesnivel del segmento ST por su mayor disponibilidad y facilidad de utilización. Además, dentro de las primeras tres horas desde el inicio de los síntomas, el empleo de trom-bolíticos en pacientes con infarto agudo de miocardio sin compromiso hemodinámico ofrece un beneficio similar a la reperfusión mecánica. Luego de esta ventana de tiempo, la eficacia de la repermeabilización farmacológica disminuye notoriamente, lo que lleva a la angioplastia primaria a un lugar preferencial siempre que se realice rápidamente. (5)
Desafortunadamente, la eficacia en el logro de una reperfusión miocárdica adecuada con la utilización de los esquemas fibrinolíticos es limitada. Con el empleo de los esquemas más potentes y modernos que combinan trombolíticos fibrinoespe-cíficos con inhibidores de la glicoproteína IIb-IIIa se logra una resolución completa del segmento ST (≥ 70%), sustituto de reperfusión miocárdica óptima a nivel tisular, a los 60 minutos en tan sólo el 34% de los pacientes. (6) Este grupo demostró que posee la menor tasa de mortalidad en comparación con aquellos que presentaron resolución parcial, falta de resolución o empeoramiento del segmento ST postratamiento (2,1%, 5,2%, 5,5% y 8,1%, respectivamente; p < 0,001). (6) Es así como el paradigma de la evaluación del grado de reperfusión miocárdica se ha trasladado de la observación angiográfica de flujo epicárdico TIMI 3 a la determinación del grado de reperfusión miocárdica a nivel tisular mediante el porcentaje de resolución del segmento ST en el simple y disponible electrocardiograma de 12 derivaciones (Figura 1). (6) La realización de una cinecoronariografía dentro de las primeras horas estaría orientada solamente a la revascularización del vaso culpable.
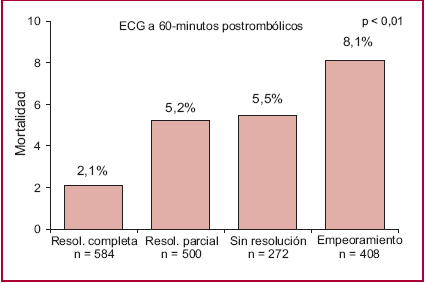
Fig. 1. Evaluación no invasiva de la reperfusión miocárdica mediante la resolución del segmento ST. (6)
Está claramente establecido que la angioplastia de rescate precoz reduce el riesgo de mortalidad en los pacientes que luego de la administración de trombolíticos no obtienen una reperfusión miocárdica adecuada (ST < 50% a los 90 minutos). (7) Además de dejar a un grupo considerable de pacientes sin una reperfusión miocárdica adecuada, el uso de trombolíticos está asociado con un 7% de riesgo adicional de reinfarto y un 12% de isquemia recurrente con necesidad urgente de angioplastia para evitar un nuevo insulto isquémico. (8) En consecuencia, existe una gran proporción de pacientes en los que el tratamiento trombolítico no logra una reperfusión adecuada o que luego de haberla logrado permanecen con un riesgo elevado de reoclusión.
El concepto de una estrategia mixta que combine la utilización precoz de una terapéutica fibrinolítica para lograr una reperfusión rápida seguida de angioplastia para eliminar la lesión subyacente es una hipótesis atractiva que se ha venido evaluando en las últimas décadas con resultados dispares. Asimismo, el tratamiento intervencionista ha evolucionado con el advenimiento de enérgicos antiplaquetarios como los inhibidores de la glicoproteína IIb-IIIa y las tienopiridinas por encima de la aspirina, el desarrollo de dispositivos de tromboaspiración o filtros de protección de la embolización distal, el diseño de nuevos stents, la miniaturización de los dispositivos y el mejor manejo de los accesos arteriales para disminuir el riesgo hemorrágico. Sin embargo, la selección adecuada de los pacientes, la identificación del momento óptimo para la realización de la angioplastia y el empleo de los tratamientos coadyuvantes continúan siendo motivo de controversia.
En los últimos años se ha abonado la hipótesis de la angioplastia facilitada que combina el tratamiento con fibrinolíticos y/o inhibidores de la glicoproteína IIb-IIIa administrados precozmente, seguido del traslado del paciente para la realización de una angioplastia inmediata. A pesar de que se logra un grado mayor de flujo TIMI 3 epicárdico preintervención con la utilización de trombolíticos, la combinación farmacológica y mecánica de rutina no ha llevado a una mejora de los resultados clínicos en estos pacientes (Figura 2). (9) La selección inadecuada de pacientes, el riesgo hemorrágico y la posibilidad de incrementar los eventos protrombóticos asociados con el efecto proactivación plaquetaria de los fibrinolíticos podrían explicar parcialmente este fracaso. (10, 11)
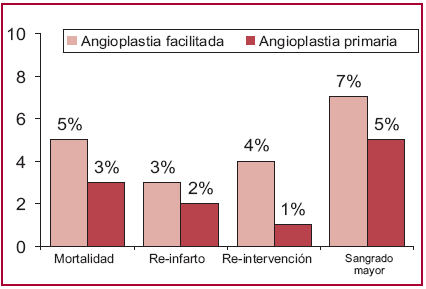
Fig. 2. Metaanálisis de 17 estudios de angioplastia facilitada versus angioplastia primaria. (9)
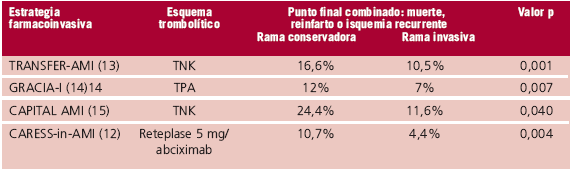
Recientemente se han desarrollado ensayos clínicos que combinan lo mejor del tratamiento trombolítico y lo mejor de la reperfusión mecánica en los que se seleccionó el grupo de pacientes con infarto agudo de miocardio de alto riesgo que ameritan ser intervenidos dentro de las primeras horas. Los pacientes de alto riesgo son identificados por la historia de infarto previo, presencia de bloqueo de rama izquierda nuevo, una sumatoria extensa de supradesnivel del segmento ST (> 15 mm), compromiso hemodinámico, disfunción ventricular grave (< 35% de fracción de eyección) o reperfusión miocárdica subóptima. (12-15) Esta estrategia, que ha dado en llamarse terapéutica farmacoinvasiva, compara la derivación inmediata para la realización de una angioplastia dentro de las primeras horas luego de la administración de drogas fibrinolíticas versus la estrategia conservadora de esperar- observar y sólo derivar a aquellos pacientes con falta de reperfusión miocárdica o con mala evolución clínica para realizar una angioplastia de rescate. La estrategia tiene un beneficio teórico de asegurar la repermeabilización de la arteria culpable en los pacientes de alto riesgo en un tiempo en el que el tamaño del infarto se puede limitar. Los resultados de estos estudios demuestran un beneficio clínico neto, derivado principalmente de una reducción pronunciada de la isquemia recurrente y una tendencia a disminuir la mortalidad y el reinfarto (Tabla 1). (12-15) El beneficio en la reducción de eventos isquémicos supera el incremento en el riesgo hemorrágico. De todas maneras, debemos interpretar estos estudios con precaución, ya que presentan diferencias notorias con la práctica en nuestro medio. Esta estrategia se ha evaluado con esquemas trombolíticos fibrinoespecíficos que tienen mayor eficacia en la repermeabilización epicárdica frecuentemente asociada con la utilización de potentes inhibidores plaquetarios que ofrecerían un riesgo protrombótico menor durante la angioplastia, mientras que la estreptocinasa continúa siendo la droga de elección en nuestra región.
Tabla 1. Resultados de ensayos clínicos
En resumen, la administración de fibrinolíticos en un centro de baja complejidad debería ser seguida de una derivación inmediata del paciente a un centro con capacidad de realizar angioplastia a fin de intervenir precozmente en el grupo de pacientes que no logra una reperfusión miocárdica adecuada o que presenta características de alto riesgo clínico. (12-15) Esperar y observar el resultado de los trombolíticos en el centro sin capacidad de angioplastia podría disminuir la posibilidad de rescatar tejido miocárdico mediante una pronta intervención e incrementar el riesgo de nuestros pacientes. La angioplastia demasiado tardía en este grupo de pacientes nos enfrenta a desafíos aún mayores: mayor deterioro hemodinámico del paciente, profundo estado inflamatorio sistémico, mayor daño microcirculatorio y miocárdico asociado a un extenso componente trombótico del vaso epicárdico.
Los pacientes de bajo riesgo inicial que evolucionen estables y con signos electrocardiográficos de reperfusión miocárdica aún se encuentran con un riesgo de isquemia recurrente y de reinfarto. Si bien la realización de una angioplastia dentro de las primeras 24 horas es una indicación aceptable actualmente, este grupo de pacientes requiere una evaluación de riesgo-beneficio cuidadosa para decidir una estrategia inicial invasiva o conservadora. Luego de esta etapa ultraprecoz del infarto agudo de miocardio(< 24 horas) se continúa recomendando una estrategia invasiva en aquellos pacientes que permanezcan con isquemia espontánea o inducible, disfunción ventricular moderada-grave, arritmias complejas o compromiso hemodinámico. (5)
Antagonista
Horacio Pomés IparraguirreMTSAC 2
“It´s not enough that we do our best; sometimes we have to do what is required”*
SIR WINSTON CHURCHILL
*“No es suficiente que hagamos lo mejor; a veces tenemos que hacer lo necesario”
Sir Winston Churchill
INTRODUCCIÓN
Aunque se han comparado diferentes estrategias que involucran la terapéutica trombolítica (TX) y la angioplastia (ATC) para el tratamiento del síndrome coronario agudo con elevación del segmento ST (SCACEST), no existe una evaluación precisa de lo que se ha denominado estrategia farmacoinvasiva, es decir, la utilización inmediata o precoz de la ATC en forma sistemática luego de la TX. (1) De acuerdo con el momento y las condiciones de su realización, la ATC posterior a la TX puede clasificarse en cuatro categorías: 1) inmediata (tan pronto como sea posible, frecuentemente referida como facilitada), 2) precoz (dentro de las 24 horas), 3) de rescate (sólo cuando se considera que la TX ha fracasado) y 4) diferida (posterior a las 24 horas). (2)
Los beneficios potenciales de la angioplastia sistemática inmediata o precoz postrombólisis incluyen la prevención del reinfarto y la isquemia recurrente y la reducción del tamaño del infarto en los pacientes que no responden a la fibrinólisis. (1) Los riesgos incluyen sangrado, complicaciones vasculares y arritmias o paro cardíaco durante el traslado en ambulancia. (1)
Como antagonista de la presente controversia analizaré las evidencias disponibles que sustentan mi posición de que, en el momento actual, no todos los pacientes deben ser evaluados en forma sistemática con cinecoronariografía (CCG) de urgencia, dado que no existen evidencias concluyentes de que la angioplastia inmediata o precoz sistemática sea beneficiosa en términos de mejoría de la sobrevida inmediata o alejada de dichos pacientes.
METAANÁLISIS DE ESTUDIOS DE ANGIOPLASTIA INMEDIATA O PRECOZ POSTROMBÓLISIS COMPARADA CON ESTRATEGIA GUIADA P0R LA EVOLUCIÓN CLÍNICA
Dado que la mayor parte de los pacientes con SCACEST son admitidos en centros sin disponibilidad de ATC primaria, la TX continúa siendo el tratamiento de reperfusión más ampliamente disponible y constituye el estándar para el manejo de los pacientes que ingresan con indicación de reperfusión. La ATC de rescate ha demostrado beneficios en términos de reducción de eventos combinados (muerte, reinfarto, ACV, necesidad de revascularización e insuficiencia cardíaca) a los 30 días en comparación con el tratamiento conservador, (3) así como en el seguimiento más tardío, a los 6 meses, comparada con la retrombólisis o el tratamiento conservador. (4)
En este sentido, la evaluación de parámetros clínicos sencillos en la cabecera del paciente puede predecir en forma independiente la evolución intrahospitalaria, (5) de manera que en las guías más recientes del ACC/AHA se ha incorporado como recomendación de clase IIa (nivel de evidencia B) la realización de CCG con ATC de rescate en los pacientes que no muestran reducción del supradesnivel del ST > 50% respecto del basal a los 90 minutos de la TX y presentan infartos extensos (anteriores o inferiores con compromiso del VD o infradesnivel especular del ST en derivaciones precordiales derechas). (6)
Sin embargo, el papel del traslado inmediato posTX para realizar ATC no se ha aclarado por completo y parece adecuado discutir el metaanálisis de Cantor y colaboradores, en el que se realizó una revisión sistemática de la literatura (MEDLINE, EMBASE, la base de datos Cochrane y el registro Cochrane de estudios clínicos y la base de datos EndNote 7 Master Library de la AHA) hasta el año 2004.
Se efectuó un metaanálisis cuantitativo de los estudios aleatorizados que compararon la ATC de rutina dentro de las 24 horas de la TX con un manejo más conservador. Los puntos finales utilizados incluyeron muerte y la combinación de muerte y reinfarto a los 6-12 meses luego del procedimiento. El tipo de estudio fue calificado de “era prestent” cuando se utilizó stent en menos del 50% de las ATC.
Resultados
La búsqueda identificó 807 artículos de los cuales sólo 37 cumplieron los criterios de inclusión y, de ellos, 8 presentaron diseño y metodología de calidad subóptima. De los 29 artículos restantes, 13 estudios fueron favorables a la ATC inmediata o precoz posTX, 7 fueron neutrales y 9 fueron desfavorables al demostrar aumento de la mortalidad o requerimiento de transfusión o cirugía de revascularización. Los 37 artículos identificados incluyeron 18 estudios aleatorizados y controlados, de los cuales 5 compararon la ATC inmediata o precoz posTX con ATC primaria, 4 estudios evaluaron ATC para TX fallida o shock cardiogénico y otro no comunicó los resultados a largo plazo.
Los ocho estudios restantes (cinco de la “era prestent” y tres de la “era stent”) se incluyeron en el metaanálisis cuantitativo. No hubo diferencias estadísticamente significativas en mortalidad (OR 0,89, IC 0,67-1,19; p = 0,43) con una tendencia en el punto final combinado de muerte y reinfarto (OR 0,81, IC 0,65-1,01; p = 0,065), a favor de la estrategia invasiva de ATC inmediata o precoz posTX respecto de la estrategia conservadora guiada por la evolución clínica. (1) No existieron diferencias en mortalidad o punto final combinado a un año en los cinco estudios de la “era prestent”.
Sin embargo, en los tres ensayos de la “era stent”, la mortalidad fue menor (OR 0,55, IC 0,32-0,92; p = 0,023), así como el punto final combinado a 12 meses (OR 0,59, IC 0,39-0,89; p = 0,012) en el grupo de estrategia invasiva. (1) La principal limitación radica en el escaso número de pacientes incluidos en los dos estudios de la “era stent”, 163 pacientes en el SIAM-3 (7) y 199 en el PRAGUE-1. (8) Sólo el GRACIA-1 (9) tuvo dimensiones moderadas, por lo que parece importante analizar algunos aspectos de su diseño y resultados.
El estudio aleatorizó 500 pacientes con SCACEST de menos de 12 horas de evolución que recibieron reteplase acelerado a una estrategia invasiva de CCG e intervención dentro de las 24 horas del TX o tratamiento conservador guiado por la recurrencia de isquemia. En el grupo invasivo (GI), la CCG se realizó en forma relativamente tardía, a las 19,6 ± 5,5 horas del comienzo de los síntomas y 16,7 ± 5,6 horas de infusión del TX.
En el grupo conservador (GC) se realizó CCG antes del alta en el 21% de los pacientes a causa de isquemia recurrente espontánea o inducida. Sin embargo, no se comunica si se utilizó ATC de rescate inmediatamente luego de la TX. No hubo diferencias en la mortalidad a los 30 días (2% en ambos grupos) y al año (4% en el GI versus 6% en el GC, OR 0,55, IC 0,22-1,36; p = 0,16) ni en infarto no fatal a los 30 días (1% versus 2%, OR 0,76, IC 0,17-3,36; p = 0,98) y a un año (4% versus 6%, OR 0,60, IC 0,27-1,36; p = 0,22). Tampoco fue diferente el punto final combinado de muerte o infarto a los 30 días (4% para ambos grupos).
Por otro lado, cuando se analiza en detalle la diferencia a favor de la estategia invasiva en muerte, reinfarto o revascularización a un año (9% versus 21%, OR 0,44, IC 0,28-0,70; p = 0,0008), se observa que se produce a expensas de la reducción de necesidad de revascularización por isquemia espontánea o inducida, tanto en el período hospitalario como en el seguimiento a un año.
Finalmente, como reconocen los autores, la principal limitación fue “la falta de poder en su diseño para detectar diferencias en mortalidad y reinfarto” y, por otro lado, “sus resultados sólo son aplicables a los pacientes que reciben ATC tardía luego de más de 6 horas de la TX”.
LA EVIDENCIA DE LA CONFUSIÓN
De todos los aspectos analizados hasta aquí surgen algunas conclusiones preliminares que podrían resumirse en los siguientes puntos:
1. Los metaanálisis sistemáticos tienen el sesgo de mezclar resultados de estudios con diferencias fundamentales en cuanto a su diseño, criterios de inclusión y estrategias: tiempo a la ATC luego de la TX, inclusión de pacientes con requerimiento o no de traslado para ATC, utilización de stent, diferencias en los grupos de control y en los puntos finales únicos o combinados y los períodos de seguimiento.
2. Absoluta heterogeneidad entre las estrategias: comparación de ATC inmediata o precoz posTX contra ATC primaria, ATC para TX fallida en shock cardiogénico, diferencias no comunicadas en la utilización de ATC de rescate en algunos estudios.
3. Escaso número de pacientes incluidos en los estudios más representativos del tratamiento invasivo actual en la “era stent”.
4. Diferencias en el riesgo de las poblaciones estudiadas y en los tiempos de realización de la ATC respecto del TX.
Estas limitaciones complican la interpretación de los metaanálisis y limitan la aplicabilidad de sus resultados, debido a las diferentes poblaciones seleccionadas en cuanto a sus caracteríaticas basales y a las diferencias técnicas de las estrategias comparativas utilizadas. En consecuencia, resulta casi imposible sacar conclusiones que permitan una recomendación ampliamente aplicable en la práctica cotidiana respecto de si debe realizarse CCG de urgencia a todos los pacientes que recibieron TX.
En los párrafos siguientes trataremos de analizar estudios más recientes para intentar superar las confusiones y añadir, si es posible, claridad al análisis de las evidencias actuales.
ESTUDIO CARESS-in-AMI
CARESS-in-AMI (The Combined Abciximab Reteplase Stent Study in Acute Myocardial Infarction) (10, 11) es un estudio multicéntrico que asignó en forma aleatoria pacientes de alto riesgo con SCACEST tratados con TX y abciximab en hospitales sin disponibilidad de ATC a traslado inmediato para realizar ATC o tratamiento conservador con trombolíticos y ATC de rescate según indicación médica (elevación del ST > 50% del basal a los 90 minutos de la TX, persistencia del dolor o inestabilidad hemodinámica).
Se estudiaron 600 pacientes de hasta 75 años con uno o más factores de alto riesgo (∑ elevación del ST > 15 mm; BCRI nuevo, infarto previo, Killip ≥ 2 o FEVI ≤ 35%) ingresados dentro de las 12 horas del comienzo de los síntomas en hospitales de Francia, Italia y Polonia y tratados con la mitad de la dosis de reteplase más aspirina, heparina y abciximab. El punto final primario fue un compuesto de muerte, reinfarto o isquemia refractaria a los 30 días.
De los 299 pacientes asignados a la estrategia invasiva, el 97% fueron sometidos a CCG y el 85,6% recibieron ATC inmediata. Se realizó ATC de rescate en el 30,3% del grupo conservador. El punto final primario se redujo significativamente en el grupo invasivo (4,4% versus 10,7%, HR: 0,40, IC 95%: 0,21-0,76; p = 0,004). No hubo diferencias en hemorragias mayores (3,4% versus 2,3%; p = 0,47) ni en la incidencia de ACV (0,7% versus 1,3%; p = 0,5). En opinión de los autores “el traslado inmediato para realizar ATC mejoró la evolución en pacientes con infarto con supra ST de alto riesgo tratados en un centro sin disponibilidad de ATC con la mitad de la dosis de reteplase y abciximab”.
Comentarios
Es importante señalar que la mediana de tiempo y su distribución (rango intercuartil) desde la TX a la CCG y la ATC fueron mayores en el grupo de tratamiento conservador (211 min -157 a 290- versus 135 min -96 a 175-; p < 0,0001), lo cual representa un claro sesgo de mayor precocidad en el tratamiento invasivo sistemático.
Si bien el punto final primario a los 30 días se redujo en el grupo de tratamiento invasivo, el efecto estuvo vinculado con la isquemia refractaria (0,3% versus 4%; p = 0,003), dado que no hubo diferencias significativas en los otros componentes individuales (muerte: 3% versus 4,7%; p = 0,4; reinfarto: 1,3% versus 3%; p = 0,75).
En cuanto al análisis de subgrupos, sólo se observó heterogeneidad en los efectos del tratamiento en cuanto a la edad: los pacientes menores de 60 años presentaron una reducción mayor del riesgo respecto de los mayores (HR: 0,12, IC 95%: 0,03-0,53 versus HR: 0,68, IC 95%: 0,31-1,48; p de interacción = 0,044). Asimismo, existieron tendencias a mayor beneficio en pacientes más tardíos: mayor reducción del riesgo con IC 95% más estrechos que no superan la unidad (< 2 horas OR 0,58, IC: 0,16-2,07 versus 2-4 horas OR 0,40, IC: 0,12-1,26 versus > 4 horas 0,26, IC: 0,09-0,79). Una de las limitaciones del estudio CARESS-in- AMI es que el esquema utilizado (media dosis de reteplase, abciximab y dosis baja de heparina) no está recomendado por las guías actuales del tratamiento de reperfusión, dado que los resultados del estudio GUSTO V (11) no mostraron beneficios en la mortalidad con este régimen en compración con el tratamiento trombolítico convencional, con un pequeño exceso en el sangrado y una tasa mayor de hemorragia intracerebral en pacientes ancianos (> 75 años). Por esta razón, en este estudio sólo se incluyeron pacientes < 75 años y con riesgo intermedio de eventos hemorrágicos.
En lo que se refiere a la aplicabilidad de los resultados en la práctica diaria, la comunicación sistemática del proceso de selección se realizó en 18 centros primarios, con 227 pacientes incluidos sobre 884 analizados (23,4%). Las dos razones principales para la exclusión del enrolamiento fueron la edad ≥ 75 años (29,8%) y la ausencia de elevación del segmento ST mayor de 15 mm y otros criterios de alto riesgo (52,6%). Por lo tanto, los autores reconocen que “las conclusiones del estudio son aplicables sólo a un grupo de pacientes con IAM-ST de alto riesgo que no pueden acceder a ATC primaria”.
Más recientemente, en el Congreso Europeo de Cardiología realizado en Munich en septiembre de 2008, la presentación de los resultados a un año de este estudio mostró una tendencia a la reducción del punto final primario combinado de muerte, infarto no fatal e isquemia refractaria en el grupo de traslado inmediato para ATC (11,4% versus 16,4%; p = 0,07), pero, nuevamente, a expensas de una disminución de la necesidad de ATC recurrente (14,4% versus 42,4%; p < 0,0001) sin diferencias en la mortalidad (6,4%versus 5,7%; p = 0,73). (12)
ESTUDIO TRANSFER-AMI
El objetivo de este estudio fue determinar la eficacia y la seguridad de la ATC sistemática precoz dentro de las 6 horas de la TX (estrategia farmacoinvasiva) con empleo de farmacoterapia y técnicas de ATC actualizadas. (13-15) Los pacientes con SCACEST de alto riesgo fueron asignados en forma aleatoria a una rama de estrategia farmacoinvasiva con traslado inmediato para CCG y ATC dentro de las 6 horas de la TX o estrategia de tratamiento estándar con CCG y ATC de rescate ante el fracaso de la reperfusión (persistencia del dolor y elevación del ST ≥ 50% a los 60-90 minutos, inestabilidad hemodinámica) o CCG electiva con ATC o sin ésta luego de las 24 horas.
Se incluyeron pacientes dentro de las 12 horas de evolución, con elevación del ST ≥ 2 mm en 2 derivaciones anteriores o elevación ≥ 1 mm en 2 derivaciones inferiores pero con al menos un criterio de alto riesgo: hipotensión < 100 mm Hg, taquicardia > 100 por minuto, Killip II-III, depresión del ST ≥ 2 mm en derivaciones anteriores y elevación del ST ≥ 1 mm en V4R. Se evaluaron puntos finales de eficacia primarios (muerte, reinfarto, isquemia recurrente, ICC y shock a los 30 días) y secundarios (muerte y reinfarto a los 6 meses y al año) y puntos finales de seguridad (sangrado grave según criterios del GUSTO y del TIMI).
En cuanto a las características basales, se incluyó una población de pacientes jóvenes (56-57 años de edad media en ambos grupos) con sólo un 10% de > 75 años. El IAM fue anterior en más del 50% de los casos y el tiempo a la TX muy precoz en ambos grupos (media de 2 horas). La ATC se realizó en el 84% en el grupo invasivo versus el 62% en el tratamiento estándar, con igual utilización de stent en ambos casos (98%). Sin embargo, el tiempo desde la TX a la ATC fue significativamente menor en el grupo invasivo (media: 4 horas versus 18 horas) con mayor cantidad de pacientes dentro de las 6 horas y de las 12 horas posTX (89% versus 38% y 97% versus 47%, respectivamente).
Si bien la tasa de punto final primario fue significativamente menor en el grupo invasivo (10,6% versus 16,6%; p = 0,0013), esto resultó a expensas de una reducción de isquemia recurrente (0,2% versus 2,2%; p = 0,019), sin diferencias en mortalidad (3,7% versus 3,6%; p= 0,94) y en el límite de la significación estadística para reinfarto (p = 0,044).
Como conclusión de los autores, “en pacientes de alto riesgo que recibieron TX en centros sin posibilidades de ATC, el traslado urgente y la ATC dentro de las 6 horas se asocia con una reducción del 6% absoluto (y 46% relativo) en las complicaciones isquémicas a los 30 días y sin exceso de sangrado mayor en comparación con el tratamiento estándar”.
Comentarios
Si bien el análisis se basa sólo en los datos de la presentación en el último Congreso del ACC, dado que el estudio aún no se ha publicado, resulta evidente que se trata de una población de pacientes de alto riesgo, con la inclusión de infartos anteriores o inferiores con compromiso posterior, del ventrículo derecho o falla de bomba significativa al ingreso (Killip II o edema agudo de pulmón). En este sentido, los resultados resultan aplicables sólo a una población de características similares ingresada muy precozmente luego del comienzo de los síntomas (2 horas) en centros sin posiblidad de ATC.
Si bien en el grupo estándar se realizaron CCG y ATC en un alto porcentaje de pacientes (82% y 62%, respectivamente), no está aclarado en qué casos fue de rescate o en forma electiva y, por otro lado, la diferencia significativa de tiempo a la ATC del grupo invasivo (4 horas versus 18 horas desde la TX y 89% versus 38% dentro de las 6 horas de éste) establece un claro sesgo en cuanto a la precocidad a favor del tratamiento invasivo.
No obstante y a pesar de estas limitaciones, los beneficios del tratamiento invasivo sistemático se manifiestan, como en el estudio CARES-in-AMI, a expensas de la reducción de la recurrencia de isquemia pero sin diferencias en la mortalidad.
CONCLUSIONES
A través de los datos que hemos revisado hasta aquí, resulta evidente que existe una enorme heterogeneidad en el diseño, los objetivos, los criterios de inclusión y las características de las poblaciones ingresadas en los diferentes estudios que compararon la estrategia invasiva sistemática con la conducta guiada por la evolución clínica luego del tratamiento fibrinolítico en el SCACEST.
Por otro lado, los metaanálisis de estudios en los que se utilizó ATC con stent se basan en un número reducido de pacientes, por lo que sus resultados no permiten sacar conclusiones definitivas como para recomendar la realización de CCG de urgencia en todos los pacientes que recibieron TX.
Finalmente, el análisis de los estudios más recientes también revela diferencias signficativas entre los grupos en cuanto a variables de gran impacto en relación con los beneficios esperables de cada estrategia, como el tiempo de realización tardío de la ATC en la estrategia conservadora, lo cual constituye un sesgo evidente a favor de la estrategia invasiva. No están tampoco aclarados la tasa ni el tiempo de realización de ATC de rescate en la estrategia estándar, lo que no permite sacar conclusiones en cuanto a la aplicabilidad de los resultados en nuestra práctica clínica cotidiana. Sin embargo, los datos actuales se sustentan sólo en la reducción de los eventos de recurrencia isquémica en pacientes de alto riesgo, sin beneficios estadísticamente significativos en cuanto a la mortalidad.
En conclusión y de acuerdo con la falta de evidencias concluyentes a favor de la estrategia farmacoinvasiva sistemática, considero que no todos los pacientes que han recibido trombolíticos deben ser evaluados con CCG de urgencia, dado que probablemente la utilización adecuada de la ATC de rescate en tiempo y forma junto con la cuidadosa y estrecha evaluación clínica evolutiva siguen constituyendo, al menos hasta el momento, el mejor criterio para decidir una conducta invasiva en estos pacientes.
RÉPLICA DEL AGONISTA
Los trombolíticos continúan siendo el tratamiento más utilizado en el infarto agudo de miocardio con supradesnivel del segmento ST. Sin embargo, existe una gran proporción de pacientes que no logra una reperfusión miocárdica adecuada o luego de haberla obtenido presentan isquemia recurrente o reinfarto con la consecuente pérdida de tejido miocárdico, empeoramiento de la insuficiencia cardíaca e incremento de la mortalidad. Dentro de las primeras 24 horas de evolución, el incremento del tiempo de isquemia desde el inicio de los síntomas a la apertura de la arteria coronaria es directamente proporcional al decremento en el tejido miocárdico salvado.
De esta manera, la derivación a un centro con capacidad de angioplastia inmediatamente luego de la administración de fibrinolíticos es crucial para una identificación rápida y adecuada de los pacientes que obtendrán un beneficio mayor con una estrategia invasiva precoz.
Debemos realizar una cinecoronariografía y una angioplastia precoces en aquellos pacientes que luego de los fibrinolíticos presentan resolución inadecuada del segmento ST a los 90 minutos del inicio de la infusión. Aquellos pacientes que hayan logrado reperfusión con fibrinolíticos pero con características clínicas de alto riesgo por presentar infarto previo, mayor extensión del territorio isquémico en el ECG, bloqueo de rama izquierda, compromiso hemodinámico o disfunción ventricular deben ser intervenidos en etapas tempranas, entre las 6 y las 24 horas.
La conducta de observar la evolución de los pacientes luego de la administración de fibrinolíticos nos hará perder el momento adecuado de rescatar tejido miocárdico.
Dr. Fernando Cura
RÉPLICA DEL ANTAGONISTA
Luego de la lectura cuidadosa de la posición sustentada por el agonista, parece evidente que surgirán algunas discrepancias en el análisis y la interpretación de la evidencia disponible, pero una saludable coincidencia a la hora de utilizar la precaución y el buen juicio clínico para recomendar una estrategia invasiva posterior a la trombólisis.
Discrepancias
En opinión del Dr. Cura, “Los resultados de estos estudios demuestran un beneficio clínico neto, derivado principalmente de una reducción pronunciada de la isquemia recurrente y una tendencia a disminuir la mortalidad y el reinfarto (Tabla 1). El beneficio en la reducción de eventos isquémicos supera el incremento en el riesgo hemorrágico”.
Los de mayores dimensiones (GRACIA-1) o más recientes (CARESS-in-AMI y TRANSFER-AMI) se han analizado críticamente y es evidente que existieron sesgos a favor de la estrategia invasiva (retraso significativo en el tiempo de CCG y ATC de rescate en la estrategia conservadora), a pesar de lo cual sólo se han demostrado diferencias en los puntos finales blandos, como isquemia recurrente espontánea o provocada, ya sea precoz o en el seguimiento alejado.
Los resultados del estudio CAPITAL AMI fueron literalmente “sepultados” por el estudio ASSENT-4, que debió interrumpirse en razón del exceso de muerte, ICC o shock a los 3 meses (19% versus 13%, RR: 1,39, IC 95%: 1,11-1,74; p = 0,0045), mortalidad hospitalaria (6% versus 3%; p= 0,0105), ACV total (1,8% versus 0%; p = 0,0001) y hemorrágico (1% versus 0%; p = 0,0037) en el grupo de estrategia invasiva sistemática (Lancet 2006;367:569-78).
Coincidencias
Concuerdo con el Dr. Cura en cuanto a la necesidad de interpretar con precaución los estudios citados, dado las diferencias en lo que respecta a la selección del agente fibrinolítico que, en nuestro medio, continúa siendo mayoritariamente la estreptocinasa.
También pienso que “la angioplastia de rescate realizada precozmente reduce el riesgo de mortalidad en los pacientes que luego de la utilización de trombolíticos no obtienen una reperfusión miocárdica adecuada (ST < 50% a los 90 minutos)” y, de hecho, hemos trabajado activamente en los últimos 20 años en la utilización de marcadores clínicos sencillos, que en la actualidad recomiendan las guías nacionales e internacionales para la identificación de estos pacientes.
Perspectivas
Finalmente, creo que la confusión generada por la evidencia disponible hoy en día hace indispensable la consideración individual del paciente y su contexto, es decir, las condiciones referidas al tiempo de evolución de los síntomas, la posibilidad de realización de ATC de rescate por un equipo entrenado en el centro de recepción o facilidades logísticas para el traslado, además de una evaluación adecuada de los criterios de riesgo alto al ingreso y durante la evolución aguda después del trombolítico.
Las evidentes diferencias que pueden verificarse en todo el territorio de nuestro país hacen muy atractiva la idea de desarrollar un estudio amplio de factibilidad de regionalización del cuidado de pacientes con SCACEST, a través de los sectores directamente involucrados en el seno de nuestra Sociedad (Área de Investigación, Área de Interior, Consejos, Distritos, Regiones). Aunque un proyecto de tal magnitud seguramente no llegaría a darnos todas las respuestas, indudablemente ayudaría a plantearnos las preguntas más relevantes.
Mientras tanto, me parece adecuado concluir con la frase de Sir Winston Churchill citada al comienzo de mi argumentación: “No es suficiente que hagamos lo mejor; algunas veces tenemos que hacer lo necesario”.
Dr. Horacio Pomés Iparraguirre
Declaración de conflicto de intereses: El autor no presenta conflicto de intereses.
1. Blanco P, Gagliardi J, Higa C, Dini A, Guetta J, Di Toro D y col; por los Investigadores del Área de Investigación SAC y el Consejo de Emergencias Cardiovasculares de la SAC. Infarto agudo de miocardio. Resultados de la Encuesta SAC 2005 en la República Argentina. Rev Argent Cardiol 2007;75:163-70. [ Links ]
2. Caccavo A, Álvarez A, Bello FH, Ferrari AE, Carrique AM, Lasdica SA, Esandi ME. Incidencia poblacional del infarto con elevación del ST o bloqueo de rama izquierda a lo largo de 11 años en una comunidad de la provincia de Buenos Aires. Rev Argent Cardiol 2007;75:185. [ Links ]
3. Cannon CP, Gibson CM, Lambrew CT, Shoultz DA, Levy D, French WJ, et al. Relationship of symptom-onset-to-balloon time and doorto- balloon time with mortality in patients undergoing angioplasty for acute myocardial infarction. JAMA 2000;283:2941-7. [ Links ]
4. Keeley EC, Boura JA, Grines CL. Primary angioplasty versus intravenous thrombolytic therapy for acute myocardial infarction: a quantitative review of 23 randomised trials. Lancet 2003;361:13-20. [ Links ]
5. Pollack CV Jr, Braunwald E. 2007 update to the ACC/AHA guidelines for the management of patients with unstable angina and non-ST-segment elevation myocardial infarction: implications for emergency department practice. Ann Emerg Med 2008;51:591-606. [ Links ]
6. Cura FA, Roffi M, Pasca N, Wolski KE, Lincoff AM, Topol EJ, et al; Global Use of Strategies to Open Occluded Arteries V investigators. ST-segment resolution 60 minutes after combination treatment of abciximab with reteplase or reteplase alone for acute myocardial infarction (30-day mortality results from the resolution of ST-segment after reperfusion therapy substudy). Am J Cardiol 2004;94:859-63. [ Links ]
7. Gershlick AH, Stephens-Lloyd A, Hughes S, Abrams KR, Stevens SE, Uren NG, et al; REACT Trial Investigators. Rescue angioplasty after failed thrombolytic therapy for acute myocardial infarction. N Engl J Med 2005;353:2758-68. [ Links ]
8. Gurm HS, Lincoff AM, Lee D, Tang WH, Jia G, Booth JE, et al; GUSTO V Trial. Outcome of acute ST-segment elevation myocardial infarction in diabetics treated with fibrinolytic or combination reduced fibrinolytic therapy and platelet glycoprotein IIb/IIIa inhibition: lessons from the GUSTO V trial. J Am Coll Cardiol 2004;43:542-8. [ Links ]
9. Keeley EC, Boura JA, Grines CL. Comparison of primary and facilitated percutaneous coronary interventions for ST-elevation myocardial infarction: quantitative review of randomised trials. Lancet 2006;367:579-88. [ Links ]
10. Callahan KP, Malinin AI, Gurbel PA, Alexander JH, Granger CB, Serebruany VL. Platelet function and fibrinolytic agents: two sides of a coin? Cardiology 2001;95:55-60. [ Links ]
11. L’Allier PL, Lincoff AM. Platelet glycoprotein IIb/IIIa inhibitors combined with fibrinolytic agents to treat acute myocardial infarction. J Thromb Thrombolysis 2001;11:83-91. [ Links ]
12. Di Mario C, Dudek D, Piscione F, Mielecki W, Savonitto S, Murena E, et al; CARESS-in-AMI (Combined Abciximab RE-teplase Stent Study in Acute Myocardial Infarction) Investigators. Immediate angioplasty versus standard therapy with rescue angioplasty after thrombolysis in the Combined Abciximab REteplase Stent Study in Acute Myocardial Infarction (CARESSin- AMI): an open, prospective, randomised, multicentre trial. Lancet 2008;371: 559-68. [ Links ]
13. Cantor WJ, Fitchett D, Borgundvaag B, Heffernan M, Cohen EA, Morrison LJ, et al. Rationale and design of the Trial of Routine ANgioplasty and Stenting After Fibrinolysis to Enhance Reperfusion in Acute Myocardial Infarction (TRANSFER-AMI). Am Heart J 2008;155:19-25. [ Links ]
14. Fernández-Avilés F, Alonso JJ, Castro-Beiras A, Vázquez N, Blanco J, Alonso-Briales J, et al; GRACIA (Grupo de Análisis de la Cardiopatía Isquémica Aguda) Group. Routine invasive strategy within 24 hours of thrombolysis versus ischaemia-guided conservative approach for acute myocardial infarction with ST-segment elevation (GRACIA- 1): a randomised controlled trial. Lancet 2004;364: 1045-53. [ Links ]
15. Le May MR, Wells GA, Labinaz M, Davies RF, Turek M, Leddy D, et al. Combined angioplasty and pharmacological intervention versus thrombolysis alone in acute myocardial infarction (CAPITAL AMI study). J Am Coll Cardiol 2005;46:417-24. [ Links ]
1. Cantor WJ, Brunet F, Ziegler CP, Kiss A, Morison LJ. Immediate angioplasty after thrombolysis: a sistematic review. CMAJ 2005;173:1473-81. [ Links ]
2. Cantor WJ. Rationale and lexicón of primary angioplasty. En: Tcheng JE, editor. Primary angioplasty in acute myocardial infarction. Totawa, NJ: Humana Press; 2002:1-7. [ Links ]
3. Sutton AG, Campbell PG, Graham R, Price DJ, Gray JC, Grach ED, et al. A Randomized Trial of Rescue Angioplasty Versus a Conservative Approach for Failed Fibrinolysis in ST-Segment Elevation Myocardial Infarction (MERLIN Trial). J Am Coll Cardiol 2004;44:287-96. [ Links ]
4. Gershlick AH, Stephens-Lloyd A, Hughes S, Abrams KR, Stevens SE, Uren NG, et al. Rescue Angioplasty after Failed Thrombolytic Therapy for Acute Myocardial Infarction. REACT Trial Investigators. N Engl J Med 2005;353:2758-68. [ Links ]
5. Pomés Iparraguirre H, Conti C, Grancelli H, Ohman EM, Calandrelli M, Volman S, et al. Prognostic value of clinical markers of reperfusion in patients with acute myocardial infarction treated by thrombolytic therapy. Am Heart J 1997;134:631-8. [ Links ]
6. Antman EM, Hand M, Armstrong PW, Bates ER, Green LA, Halasyamani LK, et al. 2007 Focused Update of the ACC/AHA 2004 Guidelines for the Management of Patients With ST-Elevation Myocardial Infarction. J Am Coll Cardiol 2008;E51:210-47. [ Links ]
7. Scheller B, Hennen B, Hammer B, Walle J, Hofer C, HilpertV, et al. (SIAM III Study Group). Beneficial effects of immediate stenting after thrombolysis in acute myocardial infarction. J Am Coll Cardiol 2003;42:634-41. [ Links ]
8. Bednár F, Widimský P, Krupicka J, Groch L, Aschermann M, Zelízko M; PRAGUE Study Group Investigators. Interhospital transport for primary angioplasty improves the long-term outcome of acute myocardial infarction compared with immediate thrombolysis in the nearest hospital (one-year follow-up of the PRAGUE-1 study). Can J Cardiol 2003;19:1133-7. [ Links ]
9. Fernandez-Avilés F, Alonso JJ, Castro-Beiras A, Vázquez N, Blanco J, Alonso-Briales J, et al; GRACIA (Grupo de Análisis de la Cardiopatía Isquémica Aguda) Group. Routine invasive strategy within 24 hours of thrombolysis versus ischaemia-guided conservative approach for acute myocardial infarction with ST-segment elevation (GRACIA-1): a randomised controlled trial. Lancet 2004;364:1045-53. [ Links ]
10. Di Mario C, Bolognese L, Maillard L, Dudek D, Gambarati G, Manari A, et al. Combined Abciximab REteplase Stent Study in acute myocardial infarction (CARESS in AMI). Am Heart J 2004;148:378-85. [ Links ]
11. Di Mario C, Dudek D, Piscione F, Mielecki W, Savonitto S, Murena E, et al. Immediate angioplasty versus standard therapy wiht rescue angioplasty after thrombolysis in the Combined Abciximab REteplase Stent Study in Acute Myocardial Infarction (CARESS-in-AMI): an open, prospective, randomized, multicentre trial. Lancet 2008;371:559-68. [ Links ]
12. Zmudka K. One-Year Results of the Combined Abciximab Reteplase Stent Study in Acute Myocardial Infarction (CARESS-in- AMI) Trial. Presented at the European Society of Cardiology Congress, August/September 2008, Munich, Germany. En: www.cardiosource.com/clinicaltrials/ [ Links ]
13. Cantor WJ, Burnstein J, Choi R, Heffernan M, Dzavik V, Lazzam C, et al. Transfer for urgent percutaneous coronary intervention early after thrombolysis for ST-elevation myocardial infarction: the TRANSFERAMI pilot feasibility study. Can J Cardiol 2006;22:1121-6. [ Links ]
14. Cantor WJ, Fitchett D, Borgundvaag B, Heffernan M, Cohen EA, Morrison LJ, et al. Rationale and design of the Trial of Routine Angioplasty and Stenting After Fibrinolysis to Enhance Reperfusion in Acute Myocardial Infarction (TRANSFER-AMI): Am Heart J 2008;155:19-25. [ Links ]
15. Cantor WJ. Trial of Routine Angioplasty and Stenting After Fibrinolysis to Enhance Reperfusion in Acute Myocardial Infarction. Presented at SCAI-ACC i2 Summit/ACC 2008. En: www.cardiosource.com/clinicaltrials/ [ Links ]














