Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. v.76 n.6 Ciudad Autónoma de Buenos Aires nov./dic. 2008
El control estricto de la glucemia es un objetivo central en el tratamiento de los pacientes con diabetes tipo 2
Ricardo ReyMTSAC, FACC, 1 (Agonista) Javier A. Mariani2 (Antagonista)
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
FACC Fellow of the American College of Cardiology
1 Jefe del Departamento de Epidemiología y Prevención Cardiovascular del Instituto Cardiovascular de Buenos Aires (ICBA)
2 Coordinador de Unidad Coronaria, Hospital El Cruce, Buenos Aires, Argentina
Médico de Planta, Servicio de Cardiología y Cirugía Cardiovascular, Instituto Alexander Fleming, Buenos Aires, Argentina
Agonista
Ricardo ReyMTSAC, FACC, 1
En la actualidad existen claras evidencias de que el control de la glucemia en niveles normales retrasa en forma significativa el inicio de las complicaciones microvasculares tanto en diabéticos tipo 1 como tipo 2. (1, 2) También es conocido que los pacientes diabéticos tiene una probabilidad mayor de presentar eventos cardiovasculares; (3, 4) más aún, los incrementos de la glucemia plasmática se correlacionan con aumentos en el riesgo cardiovascular y la mortalidad. (5, 6) A partir de estos datos se llevaron a cabo diferentes investigaciones destinadas a comprobar la "hipótesis glucémica". La actual controversia está centrada en este punto y presenta diferentes ángulos que se deben analizar para dar respuesta al interrogante primordial: si el control de la glucemia es un objetivo central en el tratamiento de los diabéticos.
El análisis del problema puede dividirse en tres puntos principales: el primero, qué se considera "estricto", el segundo, si el nivel de HbA1c debe ser igual para todos los diabéticos y el tercero podría enfocarse en cómo alcanzar el nivel óptimo de glucemia o HbA1c.
Para ubicar el problema en perspectiva, todos los médicos que tratamos a pacientes diabéticos debemos tener en claro que la discusión de si el nivel de HbA1c debe ser 6,5%, 7% o 7,5% es un tema del mundo de la investigación, las publicaciones y/o reuniones científicas. Esto debe mencionarse porque en el mundo real de la práctica cotidiana el control satisfactorio de la glucemia se logra sólo en el 38,8% de los diabéticos y cuando se analizan los sujetos insulinodependientes, este objetivo se logra en el 15,2% según datos del estudio NHANES IV. (7)
Al analizar los resultados del UKPDS, uno de los estudios más citados en diabetes, se observa que en todas las ramas de tratamiento se lograron niveles de HbA1c < 7% solamente durante el primer año de seguimiento y al quinto año los niveles eran cercanos al 8,5%, como se muestra en la Figura 1. A partir de estos datos es claro que en la práctica diaria se debe ser mucho más estricto en el control de la glucemia y de la HbA1c en los pacientes diabéticos.

Fig. 1. Niveles de HbA1 en el estudio UKPDS según el tratamiento aplicado. Adaptado del estudio UKPDS 34. Lancet 1998;352: 854-65.
El segundo punto está específicamente referido a cuál es el nivel óptimo de HbA1c. Si consideramos a la HbA1c como un parámetro de control crónico de la glucemia, deberíamos definir cuál es el nivel óptimo que los pacientes deberían alcanzar. Los datos del seguimiento a 17 años del estudio UKPDS, de los cuales los primeros 5 años corresponden a la fase aleatorizada y los 9 restantes posestudio aportan resultados trascendentes. El grupo que recibió tratamiento intensivo tuvo una disminución de la HbA1c 0,8% y el beneficio se mantuvo a los 10 años con una disminución del 9% (p = 0,04) de todos los eventos relacionados con diabetes y del 24% (p = 0,001) para enfermedad microvascular. En el análisis posestudio, la reducción del riesgo fue estadísticamente significativa para mortalidad (17%), para infarto de miocardio (15%) y para muerte de cualquier causa (17%). (8) Recientemente, tres estudios aleatorizados evaluaron el efecto de la reducción intensiva versus tratamiento convencional. En este aspecto, los resultados han brindado información contradictoria con respecto al nivel de corte de la hemoglobina glicosilada. El estudio ADVANCE reunió 11.140 pacientes con una duración de la diabetes de 8 años. A los 5 años de seguimiento, los niveles de HbA1c fueron del 6,5% versus el 7,3%, con una frecuencia de hipoglucemia de 0,7 versus 0,4 por cada 100 pacientes por año de tratamiento para el grupo intensivo versus el grupo control, respectivamente. Los eventos combinados microvasculares y macrovasculares tuvieron una reducción del 10% a expensas de menor nefropatía. (9)
El estudio VADT incluyó 1.792 pacientes seguidos durante 6,25 años con una duración de la diabetes de 12 años y niveles de HbA1c del 6,9% versus el 8,4%. En este estudio no se demostró una disminución significativa de los eventos cardiovasculares. (10)
Por último, el estudio ACCORD, (11) que incluyó 10.251 pacientes con una duración media de la diabetes de 10 años y niveles de HbA1c del 6,4% versus el 7,5%. En esta investigación, la rama tratamiento intensivo de la glucemia se suspendió a los 3,5 años de seguimiento por un incremento del 22% en la mortalidad general y del 35% en la mortalidad cardiovascular en el grupo de tratamiento intensivo. Es importante analizar que la incidencia de hipoglucemia fue superior, 3,1 versus 1 por cada 100 pacientes tratados, así como la proporción de pacientes con un aumento en el peso corporal de 10 kg (28% versus 14%) en el grupo con HbA1c del 6,4%. Estas diferencias pueden explicar parcialmente los hallazgos de este estudio.
Cuando se comparan los datos de los estudios ACCORD y ADVANCE se observa que en el primero el control de los otros factores de riesgo fue menor y la incidencia de hipoglucemia fue claramente mayor. Este dato es trascendente dado que es conocido que niveles bajos de glucemia se asocian con convulsiones, isquemia miocárdica, disautonomía y aumento de la morbimortalidad cardiovascular, en especial en personas añosas. (12) Además, la utilización de tiazolidionas fue baja en el estudio ADVANCE (17% en el grupo intensivo), mientras que en el ACCORD fue muy frecuente, 92% de los pacientes, y se empleó en especial rosiglitazona (en el 90%); se conoce que este fármaco puede aumentar el riesgo de infarto de miocardio y de mortalidad cardiovascular. (13)
Estos datos deben tenerse en cuenta en el análisis de los resultados porque es posible que el aumento de la mortalidad no se deba al mayor control de la glucemia, sino a estos otros hallazgos mencionados y han sido particulares del estudio ACCORD.
A partir de los dos puntos precedentes es posible considerar que el control estricto de la glucemia debe aplicarse en todos los pacientes. Sin embargo, es importante evitar la aparición de hipoglucemias, emplear fármacos hipoglucemiantes o normoglucemiantes seguros y recordar que los tratamientos deben adaptarse a las necesidades individuales de cada paciente.
En este contexto podrían construirse diferentes escenarios clínicos.
1. Pacientes jóvenes con diabetes tipo 2 sin evidencias de enfermedad vascular, en los que el control de la glucemia en forma muy estricta puede disminuir la progresión de la aterosclerosis y prevenir la enfermedad cardiovascular (ECV) y las complicaciones microvasculares (en especial la neuropatía según datos del estudio ADVANCE).
2. Pacientes de edad mediana y mayores de 70 años con factores de riesgo o historia de enfermedad cardiovascular y sin enfermedad microvascular.
a) Sujetos con factores de riesgo sin ECV. En este subgrupo, el control de la glucemia estricto parece aportar beneficios en la prevención de ECV. Debe considerarse la seguridad de los fármacos que se empleen (riesgo de hipoglucemia o fármacos que potencialmente puedan aumentar el riesgo cardiovascular).
b) Pacientes con diabetes de más de 10 años de evolución y factores de riesgo múltiples o ECV. En éstos es conveniente un nivel de HbA1c del 7% y un fuerte control de los otros factores de riesgo. En concordancia con el título de la controversia sería "control estricto de todos los factores de riesgo". Esta estrategia fue la más efectiva y se aplicó en el estudio STENO II. (14)
c) Enfermos con diabetes y evidencias de ECV activa o progresiva. En este grupo especial no hay evidencias del valor óptimo de HbA1c y la respuesta se obtendrá cuando se publiquen los datos del estudio BARI 2 D que se encuentra en ejecución. (15)
Para finalizar, considero que el control estricto de la glucemia es fundamental para disminuir los eventos macrovasculares y microvasculares en individuos con diabetes. Pero esto es absolutamente insuficiente si no se controlan los otros factores de riesgo. En la Figura 2 puede observarse que en la práctica diaria no se controlan en forma estricta ninguno de los factores de riesgo en el paciente diabético.
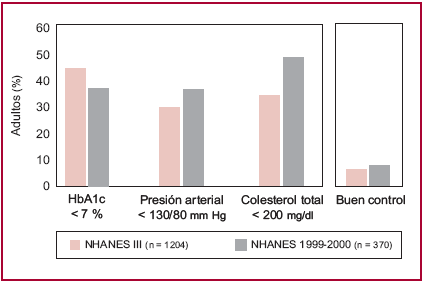
Fig. 2. Control de factores de riesgo en pacientes diabéticos. Modificado de Saydah SH, Fradkin J, Cowwie CC. Poor control of risk factors for vascular disease among adults with previously diagnosed diabetes. JAMA 2004;291:335-42.
Antagonista
Javier A. Mariani2
INTRODUCCIÓN
La diabetes es una enfermedad metabólica con una prevalencia elevada. En los Estados Unidos, la prevalencia de diabetes en 2007 era de alrededor de 23,6 millones de personas, con un 23% de los individuos afectados de 60 años o más. Adicionalmente, en el mismo año se diagnosticaron 1,6 millones de casos nuevos. (1) Datos de encuestas de los Centros para el Control de Enfermedades muestran un incremento progresivo en la prevalencia de diabetes desde 1980 a 2006 del 132%. (2)
Los pacientes con diabetes tienen el doble de riesgo de muerte en comparación con personas sin diabetes, ajustado por edad y sexo. (3) Las enfermedades cardiovasculares son la causa más frecuente de morbilidad y mortalidad en pacientes diabéticos. (3, 4) Aunque la mortalidad total y cardiovascular se redujo en las últimas décadas en individuos no diabéticos, esta tendencia fue más discreta en los diabéticos (incluso se registró un incremento de la mortalidad en las mujeres diabéticas). (5) Estas tendencias temporales -incremento de la prevalencia de diabetes y menor reducción de la mortalidad- probablemente explican el incremento del riesgo cardiovascular atribuible a la diabetes que se observó en el estudio Framingham. (6)
La relación entre la glucemia, la hemoglobina glicosilada (HbA1c) y la incidencia de eventos macrovasculares es positiva, continua y sin límites inferiores en diversos estudios observacionales. (7, 8) En el metaanálisis de Selvin y colaboradores, por cada incremento del 1% en la HbA1c, el riesgo de eventos cardiovasculares aumentó el 18%. (8)
Estos datos enfatizan la necesidad de tratamientos efectivos para la prevención cardiovascular en individuos con diabetes y sugieren que la reducción de la glucemia y la HbA1c a niveles similares a los de los no diabéticos podría evitar muertes prematuras y reducir la incidencia de complicaciones cardiovasculares mayores. Esta hipótesis se evaluó en ensayos clínicos aleatorizados (ECA) que compararon un régimen intensivo, dirigido a mantener los niveles de glucemia cercanos a valores no diabéticos con un tratamiento convencional, con el objetivo de evitar la hiperglucemia sintomática.
ESTUDIOS QUE EVALUARON LOS EFECTOS DEL CONTROL ESTRICTO DE LA GLUCEMIA SOBRE EVENTOS CARDIOVASCULARES
Seis ECA compararon la eficacia de diferentes regímenes de control intensivo de la glucemia (en general mediante drogas orales y múltiples dosis diarias de insulina) en comparación con un tratamiento menos intensivo (Tabla 1).
Tabla 1. Características de los estudios que compararon el tratamiento intensivo de la glucemia con el tratamiento convencional
El estudio UGDP incluyó 823 pacientes con diabetes tipo 2, que fueron asignados a cuatro ramas de tratamiento: control intensivo con insulina, insulina en dosis bajas, tolbutamida y placebo. (9) El estudio tuvo inicialmente, además, una rama tratada con fenformina, que se suspendió prematuramente por el desarrollo de acidosis láctica. También la rama tolbutamida concluyó antes de lo planeado debido a un exceso de mortalidad cardiovascular. Tras 13 años de seguimiento, no hubo diferencias significativas en la incidencia de eventos cardiovasculares entre los grupos de tratamiento intensivo, insulina en dosis bajas y placebo.
El estudio Kumamoto, realizado en Japón, aleatorizó 110 pacientes con diabetes tipo 2 a régimen intensivo con insulina o dosis habituales. (10) El objetivo fue evaluar los efectos del tratamiento intensivo sobre la incidencia o la progresión de complicaciones microvasculares (retinopatía y nefropatía). A los 8 años de seguimiento, el tratamiento intensivo se asoció con una reducción del 50% en la incidencia de retinopatía proliferativa y necesidad de fotocoagulación y del 60% en la incidencia de albuminuria > 30 mg/día. Durante el mismo período, 4 pacientes en el grupo tratamiento intensivo desarrollaron eventos cardiovasculares (muerte cardiovascular, infarto, accidente cerebrovascular, angina o claudicación intermitente) y 7 en el grupo tratamiento habitual.
En el ECA VA CSDM se incluyeron 153 pacientes con diabetes tipo 2, con el objetivo de evaluar la factibilidad de realizar un ensayo a gran escala para estudiar los efectos del tratamiento intensivo con insulina sobre el desarrollo de eventos cardiovasculares. (11) Al cabo de 27 meses de seguimiento, el 32% de los pacientes en el grupo control intensivo y el 20% en el grupo cuidado habitual desarrollaron eventos (p = 0,10).
El estudio UKPDS 33 aleatorizó 3.867 pacientes con diabetes tipo 2 de reciente diagnóstico a diferentes estrategias de tratamiento. (12) Los pacientes con sobrepeso fueron asignados a tratamiento intensivo con insulina o sulfonilureas o metformina o sólo dieta; los pacientes sin sobrepeso fueron aleatorizados a tratamiento intensivo con insulina o sulfonilureas o dieta sola. La mediana de seguimiento fue de 10 años. El tratamiento intensivo se asoció con una reducción del 25% en el riesgo de eventos microvasculares (p = 0,01); sin embargo, no hubo diferencias significativas entre los grupos en la incidencia de eventos cardiovasculares mayores.
El ECA ACCORD (13) incluyó 10.251 pacientes con diabetes tipo 2, hemoglobina glicosilada ≥ 7,5%, edad 40 a 79 años y evidencia de enfermedad cardiovascular o edad 55 a 79 años con otros marcadores de riesgo (aterosclerosis significativa, hipertrofia ventricular izquierda, albuminuria) o al menos dos factores de riesgo para enfermedad cardiovascular (dislipidemia, hipertensión, tabaquismo u obesidad). Los pacientes fueron aleatorizados a tratamiento intensivo con el objetivo de mantener una hemoglobina glicosilada < 6% o a tratamiento con objetivos habituales de hemoglobina glicosilada (7% a 7,9%). Tras un seguimiento medio de 3,5 años, el estudio se detuvo en forma prematura debido a un exceso de muertes en el grupo intensivo (5% versus 4%; HR 1,22; IC 95% 1,01 a 1,46; p = 0,04). Se observó reducción en la incidencia de infarto con el tratamiento intensivo (HR 0,76; IC 95% 0,62 a 0,92; p = 0,004), sin diferencias significativas en la incidencia de accidente cerebrovascular (HR 1,06; IC 95% 0,75 a 1,50; p = 0,74). (13) El resultado fue independiente del esquema utilizado en la reducción de la glucemia.
Finalmente, el ECA ADVANCE (14) incluyó 11.140 pacientes con diabetes tipo 2, de al menos 55 años y con antecedentes de enfermedad macrovascular o microvascular o al menos algún otro factor de riesgo cardiovascular mayor. Los pacientes fueron asignados a tratamiento intensivo basado en glicazida asociada con otras drogas según se requiriera para mantener una hemoglobina glicosilada menor del 6,5% o a control habitual. La mediana de seguimiento fue de 5 años. La incidencia del punto final primario, una combinación de eventos macrovasculares y microvasculares fue significativamente reducido por el tratamiento intensivo (HR 0,90; IC 95% 0,82 a 0,98%; p = 0,01), a expensas de los eventos microvasculares (HR 0,86; IC 95% 0,77 a 0,97; p = 0,01), sin efectos sobre la mortalidad (HR 0,93; IC 95% 0,83 a 1,06; p = 0,28), infarto (2,7% versus 2,8%, respectivamente) ni accidente cerebrovascular (3,8% en ambos grupos).
Con el objetivo de resumir la evidencia, los datos de los estudios aleatorizados se analizaron en forma combinada mediante un modelo de metaanálisis de efectos aleatorios. (15)
EFECTOS DEL CONTROL INTENSIVO SOBRE LA MORTALIDAD
El análisis combinado de los seis ECA demuestra que no existen diferencias significativas en términos de mortalidad entre el tratamiento intensivo de la glucemia y el control habitual (RR 1,03; IC 95% 0,90 a 1,17) (Figura 1).
Fig. 1. Efectos del control intensivo de la glucemia sobre la mortalidad.
EFECTOS DEL CONTROL INTENSIVO SOBRE EVENTOS CARDIOVASCULARES MAYORES
En la Figura 2 se muestran los efectos del tratamiento intensivo sobre eventos macrovasculares mayores. Los resultados del análisis conjunto de los datos muestran ausencia de efectos del tratamiento intensivo sobre la mortalidad cardiovascular (RR 1,12; IC 95% 0,87 a 1,45) y el accidente cerebrovascular (RR 1,05; IC 95% 0,90 a 1,21). Contrariamente a las tendencias negativas sobre otros puntos finales, el control estricto de la glucemia se asoció con una reducción modesta en la incidencia de infarto, del 14% (RR 0,86; IC 95% 0,76 a 0,96).
Fig. 2. Efectos del control intensivo de la glucemia sobre eventos macrovasculares y microvasculares y sobre la incidencia de hipoglucemia grave.
NEFROPATÍA Y EVENTOS ADVERSOS
En la Figura 2 muestra los efectos del tratamiento intensivo sobre el desarrollo de nefropatía como indicador de complicaciones microvasculares. Los resultados muestran que, aunque el tratamiento intensivo reduce significativamente el desarrollo o la progresión de proteinuria (RR 0,70; IC 95% 0,56 a 0,88), no hay diferencias significativas en la incidencia de insuficiencia renal o la necesidad de terapia de reemplazo renal (RR 0,74; IC 95% 0,48 a 1,14).
Como era de esperar debido a la utilización de un régimen intensivo hipoglucemiante, la incidencia de hipoglucemia grave que requiere intervención fue mayor en los pacientes asignados a control estricto (RR 2,22; IC 95% 1,60 a 3,09).
CALIDAD DE VIDA
En diversos estudios, tanto la presencia de diabetes y, sobre todo, de complicaciones microvasculares y macrovasculares se asocian con un deterioro significativo de los índices de calidad de vida. Sin embargo, ni el tratamiento intensivo ni el control estricto de la glucemia mejoran los indicadores de calidad de vida. En los mismos estudios, si bien el tratamiento intensivo no redujo la calidad de vida relacionada con la salud, es importante considerar que los episodios de hipoglucemia no se contemplaron en los análisis. (16-18)
CONCLUSIONES
¿El control estricto de la glucemia es un objetivo central en la prevención cardiovascular de los pacientes con diabetes tipo 2? No.
Los resultados combinados de los estudios disponibles demuestran que el tratamiento intensivo de la glucemia no reduce la mortalidad total o cardiovascular. Los datos sugieren un efecto modesto sobre la incidencia de infarto, mientras que el efecto es neutro sobre el accidente cerebrovascular.
¿La reducción en la incidencia de infarto es suficiente para indicar en forma sistemática un régimen intensivo de tratamiento de la glucemia? No.
Si bien el resultado del metaanálisis sugiere una reducción discreta en la incidencia de infarto, se deben considerar dos aspectos. Por una parte, el límite superior del intervalo de confianza del 95% está próximo a la unidad, de manera que el efecto real podría ser menor que el observado o incluso neutro. Por otra parte, los efectos en términos absolutos es pequeña, por lo que sería necesario tratar a 171 pacientes durante 5,4 años para prevenir un infarto no fatal (5,9 infartos evitados por cada 1.000 pacientes tratados; IC 95% 1,7 a 10). Por lo expuesto, este resultado debería considerarse más un generador de hipótesis que un efecto terapéutico para la toma de decisiones clínicas.
¿La reducción de los eventos microvasculares justifican la indicación del tratamiento intensivo en todos los pacientes? No.
En el metaanálisis, el efecto sobre la aparición o empeoramiento de la proteinuria fue altamente significativo; sin embargo, el control estricto de la glucemia no redujo la incidencia de insuficiencia renal o el requerimiento de terapia de reemplazo renal.
¿Los pacientes incluidos en los estudios aleatorizados de tratamiento intensivo representan a la población de pacientes diabéticos tipo 2 de la comunidad? Parcialmente.
En un estudio epidemiológico reciente, la edad de los pacientes en el momento del diagnóstico de diabetes tipo 2 es mayor que la de los pacientes incluidos en la mayoría de los ECA. (19) En la comunidad también es mayor la prevalencia de hipertensión, enfermedad coronaria y enfermedad renal cuando se realiza el diagnóstico.
En este contexto, un análisis de decisión demostró que la edad creciente y la presencia de comorbilidades y discapacidad funcional redujeron los beneficios potenciales esperados del tratamiento intensivo. (20) De esta manera, los estudios aleatorizados incluyeron pacientes diabéticos con mayores posibilidades de beneficiarse de la reducción intensiva de los niveles de glucemia; aun así, los resultados generales en términos de eventos macrovasculares fueron neutros.
¿El tratamiento intensivo de la glucemia es seguro? No.
En los ECA, la incidencia de hipoglucemia grave fue 2,2 veces mayor en los pacientes asignados a tratamiento intensivo, lo cual, en términos absolutos, significa un episodio cada 28,7 pacientes o 34,8 episodios por cada 1.000 pacientes tratados (IC 95% 17,1 a 59,6).
En estudios observacionales, la incidencia de hipoglucemia es mayor que la comunicada en los ECA y se relaciona directamente con la utilización de insulina y en forma inversa con el nivel de HbA1c. (21, 22)
De acuerdo con los datos actualmente disponibles no es posible considerar al control estricto de la glucemia un objetivo central del tratamiento de los pacientes con diabetes tipo 2.
En esta población, en la que las complicaciones cardiovasculares son frecuentes y constituyen las principales causas de morbilidad y mortalidad, los esfuerzos terapéuticos farmacológicos deberían orientarse hacia el control de la presión arterial, la reducción de los niveles de colesterol y el uso de aspirina, todas intervenciones que reducen la aparición de complicaciones y aún son subutilizadas en pacientes diabéticos. (19, 23-25)
RÉPLICA DEL AGONISTA
En estudios publicados recientemente, el control de la glucemia no ha demostrado una disminución significativa de los eventos cardiovasculares. Los dos estudios más importantes han sido ACCORD y ADVANCE con un seguimiento de 3,5 y 5 años, respectivamente. Sin embargo, cuando se revisan los estudios con seguimientos más prolongados, como UKPDS y DCCTEDIC, se observa que los pacientes que tuvieron inicialmente un control más estricto de la glucemia presentaron menos eventos cardiovasculares. Estos datos muestran lo complejo del tema y la necesidad de continuar con el seguimiento de los pacientes incluidos en los estudios ACCORD y ADVANCE. Como ya se ha mencionado, el control de la glucemia es importante en el manejo del paciente diabético, tratando de evitar la aparición de hipoglucemias y empleando fármacos hipoglucemiantes o normoglucemiantes seguros. Como cardiólogos clínicos también es fundamental que comprendamos que la diabetes es una enfermedad compleja y con frecuencia asociada con hipertensión arterial y dislipidemia. Por consiguiente, el control de la glucemia debe acompañarse de un manejo correcto de los factores de riesgo mayores que predisponen al desarrollo de la enfermedad aterosclerótica.
Dr. Ricardo Rey
RÉPLICA DEL ANTAGONISTA
Quisiera proponer una visión alternativa sobre algunos puntos de la exposición del Dr. Rey:
1. La discusión acerca del nivel de HbA1c que debería ser el objetivo terapéutico no es menor desde el punto de vista asistencial porque, si bien pocos pacientes alcanzan los objetivos en la práctica cotidiana, no alcanzarlo es un motivo de incremento de la medicación.
2. Los resultados de los tres últimos estudios no son discrepantes. Los datos del estudio VADT recientemente presentado no demuestran superioridad del tratamiento intensivo: muerte CV 2,1% versus 1,7%, infarto 6,1% versus 6,3%, insuficiencia cardíaca 5,3% versus 5,6%, amputación 0,4% versus 0,8%, fotocoagulación 8,8% versus 7,0%, insuficiencia renal 0,8% versus 1,2%, para el tratamiento intensivo y habitual respectivamente (todos no significativos).
Curiosamente, los resultados del estudio UDGP publicado en 1978 también son consistentes con los de estudios recientes.
3. La prevención de complicaciones microvasculares con el tratamiento intensivo se concentra en eventos de importancia relativa, dados los riesgos del tratamiento. No existen diferencias en la incidencia de ceguera, insuficiencia renal o muerte renal.
Finalmente, quisiera reflexionar sobre un aspecto adicional. De acuerdo con el conocimiento actual, es necesario replantear el papel real que la glucemia elevada desempeña en el riesgo cardiovascular de los pacientes con diabetes tipo 2. Una posibilidad podría ser que la glucosa no constituya un "efector" patogénico, sino un marcador de otras alteraciones, responsables finales del incremento del riesgo. Alternativamente, la glucemia podría ser un agresor directo. En este último caso, es posible que el papel que desempeña sea pequeño en comparación con otros factores de riesgo cardiovascular. O que, a pesar de tener un efecto perjudicial equivalente, los efectos negativos de las drogas disponibles para reducir la glucemia (debido a episodios de hipoglucemia, o por efectos adversos a través de otras vías reconocidas en todas las clases de drogas de uso actual) opaquen cualquier beneficio potencial del tratamiento hipoglucemiante intensivo.
Dr. Javier A. Mariani
Declaración de conflictos de intereses (Agonista) Disertante de Astra Zeneca, Bayer, MSD Argentina. Investigador de Pfizer, Astra Zeneca, Takeda.
Declaración de conflictos de intereses (Antagonista) Ninguno.
Agradecimiento (Antagonista)
Al Dr. Carlos Tajer, por la revisión crítica del manuscrito.
1. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352:837-53. [ Links ]
2. Stratton IM, Adler AI, Neil HA, Matthews DR, Manley SE, Cull CA, et al. Association of glycaemia with macrovascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ 2000;321:405-12. [ Links ]
3. Hanefeld M, Fischer S, Julius U, Schulze J, Schwanebeck U, Schmechel H, et al. Risk factors for myocardial infarction and death in newly detected NIDDM: the Diabetes Intervention Study, 11-year follow-up. Diabetologia 1996;39:1577-83. [ Links ]
4. Tuomilehto J, Qiao Q, Borch Johnsen Kbalkao B; for the DECODE study group. Glucose tolerance and mortality in the DECODE study: comparison of the WHO and the ADA diagnostic criteria. Diabetes 1999;48(Suppl 1):A165. [ Links ]
5. Khaw KT, Wareham N, Bingham S, Luben R, Welch A, Day N. Association of hemoglobin A1c with cardiovascular disease and mortality in adults: the European prospective investigation into cancer in Norfolk. Ann Intern Med 2004;141:413-20. [ Links ]
6. Glucose tolerance and mortality: comparison of WHO and American Diabetes Association diagnostic criteria. The DECODE study group. European Diabetes Epidemiology Group. Diabetes Epidemiology: Collaborative analysis Of Diagnostic criteria in Europe. Lancet 1999; 354:617-21. [ Links ]
7. Ong KL, Cheung BM, Man YB, Wong LY, Wat NM, Tan KC, et al. Treatment and control of diabetes mellitus in the United States National Health and Nutrition Examination Survey, 1999-2002. J Cardiometab Syndr 2006;1:301-7. [ Links ]
8. Holman RR, Paul SK, Bethel MA, Matthews DR, Neil HA. 10-year follow-up of intensive glucose control in type 2 diabetes. N Engl J Med 2008;359:1577-89. [ Links ]
9. ADVANCE Collaborative Group, Patel A, MacMahon S, Chalmers J, Neal B, Billot L, et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008;358: 2560-72. [ Links ]
10. Abraira C. Veterans Affaire Diabetes Trial Microvascular and Neuropathy result. 44Th EASD Annual Meeting. 10 september 2008. Rome, Italy. [ Links ]
11. Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein HC, Miller ME, Byington RP, Goff DC Jr, Bigger JT, Buse JB, et al. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med 2008;358:2545-59. [ Links ]
12. Chang JH, Tseng CF, Wang JY. Hypoglycemia-induced myocardial infarction: an unusual adverse effect of sulfonylureas. Int J Cardiol 2007;115:414-6. [ Links ]
13. Nissen SE, Wolski K. Effect of rosiglitazone on the risk of myocardial infartion and death from cardiovascular causes. N Engl J Med 2007;356:2457-71. [ Links ]
14. Gaede P, Lund-Andersen H, Parving HH, Pedersen O. Effect of a multifactorial intervention on mortality in type 2 diabetes. N Engl J Med 2008;358:580-91. [ Links ]
15. Brooks MM, Frye RL, Genuth S, Detre KM, Nesto R, Sobel BE, et al; Bypass Angioplasty Revascularization Investigation 2 Diabetes (BARI 2D) Trial Investigators. Hypotheses, design, and methods for the Bypass Angioplasty Revascularization Investigation 2 Diabetes (BARI 2D) Trial. Am J Cardiol 2006;97:9G-19G. [ Links ]
1. Disponible en http://www.cdc.gov/diabetes/pubs/pdf/ndfs_2007.pdf [ Links ]
2. http://www.cdc.gov/diabetes/statistics/prev/national/figage.htm [ Links ]
3. Roper NA, Bilous RW, Kelly WF, Unwin NC, Connolly VM; South Tees Diabetes Mortality Study. Cause-specific mortality in a population with diabetes: South Tees Diabetes Mortality Study. Diabetes Care 2002;25:43-8. [ Links ]
4. Moss SE, Klein R, Klein BE. Cause-specific mortality in a populationbased study of diabetes. Am J Public Health 1991;81:1158-62. [ Links ]
5. Gu K, Cowie CC, Harris MI. Diabetes and decline in heart disease mortality in US adults. JAMA 1999;281:1291-7. [ Links ]
6. Fox CS, Coady S, Sorlie PD, D'Agostino RB Sr, Pencina MJ, Vasan RS, et al. Increasing cardiovascular disease burden due to diabetes mellitus: the Framingham Heart Study. Circulation 2007;115: 1544-50. [ Links ]
7. Coutinho M, Gerstein HC, Wang Y, Yusuf S. The relationship between glucose and incident cardiovascular events. A metaregression analysis of published data from 20 studies of 95,783 individuals followed for 12.4 years. Diabetes Care 1999;22:233-40. [ Links ]
8. Selvin E, Marinopoulos S, Berkenblit G, Rami T, Brancati FL, Powe NR, et al. Meta-analysis: glycosylated hemoglobin and cardiovascular disease in diabetes mellitus. Ann Intern Med 2004; 141:421-31. [ Links ]
9. Knatterud GL, Klimt CR, Levin ME, Jacobson ME, Goldner MG. Effects of hypoglycemic agents on vascular complications in patients with adult-onset diabetes. VII. Mortality and selected nonfatal events with insulin treatment. JAMA 1978;240:37-42. [ Links ]
10. Shichiri M, Kishikawa H, Ohkubo Y, Wake N. Long-term results of the Kumamoto Study on optimal diabetes control in type 2 diabetic patients. Diabetes Care 2000;23:B21-9. [ Links ]
11. Abraira C, Colwell J, Nuttall F, Sawin CT, Henderson W, Comstock JP, et al. Cardiovascular events and correlates in the Veterans Affairs Diabetes Feasibility Trial. Veterans Affairs Cooperative Study on Glycemic Control and Complications in Type II Diabetes. Arch Intern Med 1997;157:181-8. [ Links ]
12. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes (UKPDS 33). UK Prospective Diabetes Study (UKPDS) Group. Lancet 1998;352:837-53. [ Links ]
13. Action to Control Cardiovascular Risk in Diabetes Study Group, Gerstein HC, Miller ME, Byington RP, Goff DC Jr, Bigger JT, Buse JB, et al. Effects of intensive glucose lowering in type 2 diabetes. N Engl J Med 2008;358:2545-59. [ Links ]
14. ADVANCE Collaborative Group, Patel A, MacMahon S, Chalmers J, Neal B, Billot L, Woodward M, et al. Intensive blood glucose control and vascular outcomes in patients with type 2 diabetes. N Engl J Med 2008;358:2560-72. [ Links ]
15. DerSimonian R, Laird N. Meta-analysis in clinical trials. Control Clin Trials 1986;7:177-88. [ Links ]
16. Jacobson AM. Impact of improved glycemic control on quality of life in patients with diabetes. Endocr Pract 2004;10:502-8. [ Links ]
17. Schiel R, Müller UA. Intensive or conventional insulin therapy in type 2 diabetic patients? A population-based study on metabolic control and quality of life (The JEVIN-trial). Exp Clin Endocrinol Diabetes 1999;107:506-11. [ Links ]
18. Quality of life in type 2 diabetic patients is affected by complications but not by intensive policies to improve blood glucose or blood pressure control (UKPDS 37). U.K. Prospective Diabetes Study Group. Diabetes Care 1999;22:1125-36. [ Links ]
19. Charlton J, Latinovic R, Gulliford MC. Explaining the decline in early mortality in men and women with type 2 diabetes: a populationbased cohort study. Diabetes Care 2008;31:1761-6. [ Links ]
20. Huang ES, Zhang Q, Gandra N, Chin MH, Meltzer DO. The effect of comorbid illness and functional status on the expected benefits of intensive glucose control in older patients with type 2 diabetes: a decision analysis. Ann Intern Med 2008;149:11-9. [ Links ]
21. Miller CD, Phillips LS, Ziemer DC, Gallina DL, Cook CB, El-Kebbi IM. Hypoglycemia in patients with type 2 diabetes mellitus. Arch Intern Med 2001;161:1653-9. [ Links ]
22. Zammitt NN, Frier BM. Hypoglycemia in type 2 diabetes: pathophysiology, frequency, and effects of different treatment modalities. Diabetes Care 2005;28:2948-61. [ Links ]
23. Cholesterol Treatment Trialists' (CTT) Collaborators, Kearney PM, Blackwell L, Collins R, Keech A, Simes J, Peto R, et al. Efficacy of cholesterol-lowering therapy in 18,686 people with diabetes in 14 randomised trials of statins: a meta-analysis. Lancet 2008;371:117-25. [ Links ]
24. Collaborative overview of randomised trials of antiplatelet therapy- I: Prevention of death, myocardial infarction, and stroke by prolonged antiplatelet therapy in various categories of patients. Antiplatelet Trialists' Collaboration. BMJ 1994;308:81-106. [ Links ]
25. Grossman E, Messerli FH, Goldbourt U. High blood pressure and diabetes mellitus: are all antihypertensive drugs created equal? Arch Intern Med 2000;160:2447-52. [ Links ]














