Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. v.77 n.3 Ciudad Autónoma de Buenos Aires mayo/jun. 2009
CONTROVERSIA
En todos los pacientes con foramen oval permeable y accidente cerebrovascular (stroke) criptogénico debe realizarse el cierre percutáneo
Horacio J. FaellaMTSAC, 1 (Agonista) Daniel J. PiñeiroMTSAC, 2 (Antagonista)
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
1 Jefe de Hemodinamia del Hospital de Niños "Prof. Dr. Juan P. Garrahan"
2 Profesor Titular de Medicina, Universidad de Buenos Aires
Primera Cátedra de Medicina, Hospital de Clínicas "José de San Martín", Universidad de Buenos Aires
Agonista
Horacio J. FaellaMTSAC, 1
La asociación entre cortocircuitos intracardíacos, stroke criptogénico y migrañas representan un área de investigación que puede tener implicaciones significativas para muchos pacientes y puede mejorar nuestra comprensión de dichos fenómenos.
En personas jóvenes, menores de 55 años, la existencia de un stroke de origen isquémico sin causas embolígenas del lado izquierdo del corazón debe llevar a pensar en la existencia de una embolia paradojal y, por lo tanto, explorar la presencia de un foramen oval permeable.
Sin embargo, debemos definir ambas situaciones.
STROKE CRIPTOGÉNICO
El diagnóstico de stroke criptogénico (SC) es un diagnóstico de exclusión. Ante un stroke de origen isquémico, determinado por tomografía computarizada (TC) o resonancia magnética nuclear (RMN), en personas jóvenes, debe descartarse su origen embólico del lado izquierdo del corazón: a) de la aurícula izquierda, ante la ausencia de arritmias paroxísticas o permanentes como fibrilación auricular o aleteo, y/o trombos en la orejuela izquierda, b) del ventrículo izquierdo, ante la ausencia de aneurismas y trombos, c) de la aorta ascendente, sin calcificaciones, d) de las arterias de cuello, sin obstrucciones y e) de los vasos intracerebrales. Sólo entonces debe investigarse la presencia de un foramen oval permeable mediante un eco-Doppler transcraneano o un ecocardiograma transesofágico con maniobra de Valsalva. (1)
FORAMEN OVAL PERMEABLE
Todos los mamíferos tienen un foramen oval permeable (FOP). Dado que el feto no puede respirar, el oxígeno de la sangre se obtiene a través de la placenta. Los mamíferos tienen un mecanismo para que la sangre oxigenada proveniente de la placenta pase desde la vena cava inferior a través del FOP hacia la aurícula izquierda (AI), luego al ventrículo izquierdo (VI) y a la aorta para finalmente irrigar el cerebro.
El FOP no es un agujero ni un espacio vacío como la comunicación interauricular, sino un trayecto con un flap para permitir el pasaje entre las aurículas en un solo sentido, de derecha a izquierda. Posteriormente al parto, después de que los pulmones se expanden, la presión en la AI excede a la de AD y presiona el septum primum contra el septum secundum y el cortocircuito de derecha a izquierda termina. En la mayoría de los seres humanos, el foramen oval se cierra definitivamente en el primer año de vida. Sin embargo, la ausencia de un tejido de fusión deriva en un FOP. Este foramen permanece permeable en un 25% de los adultos. (2-4)
A pesar de que el FOP se ha descripto hace muchos años, no se creía que podía tener implicaciones clínicas de importancia. Con el advenimiento de la ecocardiografía, se han comunicado ejemplos aislados de coágulos a lo largo del FOP cabalgando el septum interauricular. Si estos coágulos, de 1 a 3 mm de diámetro, pasan a la circulación pulmonar, provocan una pequeña embolia pulmonar que no tiene implicaciones clínicas; en cambio, si pasan a través del foramen y van hacia la circulación cerebral, los efectos son de un impacto devastador.
Deben existir dos condiciones necesarias para determinar la etiología de una embolia paradojal. La primera es la presencia de pequeños trombos venosos que pueden estar alojados en el FO mismo, en las venas de la pelvis o en el sistema venoso de los miembros inferiores. Sin embargo, su presencia es difícil de diagnosticar, ya sea con flebografía (sólo el 10%) o con RMN (20%). (5, 6) La segunda condición necesaria para una embolia paradojal es un cortocircuito de derecha a izquierda a través del FOP. Utilizando Doppler transcraneano con maniobra de Valsalva o prueba tusígena o mediante ecocardiografía transesofágica es posible diagnosticar el cortocircuito en casi el 70% de los casos en que éste existe.
La única forma en que una embolia paradojal debe considerarse como la etiología de un stroke es cuando una persona joven, menor de 55 o 60 años, sin factores de riesgo obvios predisponentes para stroke, presenta un comienzo súbito de déficit neurológico y un patrón de TC o RMN que diagnostica un accidente isquémico cerebral reciente. (7, 8)
EL DIAGNÓSTICO DE STROKE CRIPTOGÉNICO ES UN DIAGNÓSTICO DE EXCLUSIÓN
No debe haber otras anomalías estructurales en la RMN que puedan justificar los hallazgos neurológicos. Tampoco deben existir otras causas de fenómenos embólicos, como fibrilación auricular, estenosis mitral o aterosclerosis significativa de la aorta ascendente, de los vasos carotídeos o cerebrales.
Como parte de esta evaluación, debe efectuarse de rutina un ecocardiograma transesofágico con Doppler para evaluar el septum interauricular, tanto en reposo con solución salina agitada como con maniobra de Valsalva o prueba tusígena.
Una minoría de los pacientes, alrededor del 5%, manifiestan que su stroke ocurrió posteriormente a factores predisponentes, como viajes prolongados en avión o en automóvil. En otro 10% de los pacientes, los síntomas están asociados con un esfuerzo físico, como ir al baño o levantar un objeto pesado. Otro factor predisponerte es el embarazo por la posible presencia de trombosis venosa pelviana.
En todos los pacientes con stroke criptogénico deben descartarse estados de hipercoagulabilidad. La mayor condición prevaleciente de esta situación es la utilización farmacológica de estrógenos contenidos en las píldoras anticonceptivas o de reposición hormonal. El síndrome antifosfolipídico es otro factor para tener en cuenta. (7)
Existen otras condiciones en las que puede presentarse el stroke criptogénico atribuible a una embolia paradojal a través de un FOP, como es el caso del síndrome neurológico de descompresión en buceadores y el síndrome de platipnea-ortodesoxia.
Enfermedad neurológica descompresiva
Se debe a la formación de burbujas de nitrógeno en el sistema vascular proveniente de los tejidos en el momento en que el buzo asciende a la superficie. (9, 10) La incidencia de FOP está aumentada en los pacientes que desarrollan este tipo de enfermedad. Se ven al menos el doble de lesiones isquémicas cerebrales en buzos con FOP que en los que no lo tienen. El cierre percutáneo del FOP ha sido exitoso en la prevención de la recurrencia de la enfermedad del síndrome neurológico descomprensivo en buzos. (11)
Platipnea-ortodesoxia
Es un síndrome raro y poco comprendido; los pacientes desarrollan disnea e insaturación arterial en posición erecta. (12, 13) Esta enfermedad se debe a la acentuación ortostática de un cortocircuito de derecha a izquierda a través de una comunicación interauricular, generalmente un FOP. Este síndrome aparece en pacientes con enfermedad pulmonar grave, como neumonectomía, embolia pulmonar recurrente o enfermedad pulmonar obstructiva crónica. Las presiones pulmonares son normales. El mecanismo fisio-patológico se desconoce. El cierre percutáneo del FOP o la CIA demostró un aumento de la saturación arterial de oxígeno y mejoría de los síntomas respiratorios. (14)
Tratamiento
A pesar de los avances médicos en el tratamiento de las migrañas, muchos pacientes siguen sufriendo episodios frecuentes e incapacitantes. (15)
El 12% de la población (18% de mujeres y 6% de hombres) está afectada por migrañas. Las migrañas constituyen, además, un factor de riesgo para la aparición de stroke en pacientes jóvenes, especialmente en mujeres que toman anticonceptivos orales. (16)
El estudio epidemiológico más importante sobre la relación entre stroke criptogénico, FOP y migrañas fue publicado en 2002 por Lamy y colaboradores. (16) En 500 pacientes con stroke criptogénico, el 46% tenían un FOP y la migraña era dos veces más común entre los pacientes con FOP (28%) que en los que no lo tenían (14%). Varios estudios sugieren que el cortocircuito de derecha a izquierda con microembolias puede tener un papel importante en la etiología de la migraña. (17) Otra hipótesis es que el FOP permite el pasaje de derecha a izquierda de sustancias químicas que podrían actuar como gatillo para el desarrollo de la migraña en pacientes susceptibles. Si no tuvieran FOP, estas sustancias pasarían primero a través de los pulmones donde podrían degradarse, diluirse o metabolizarse. (17)
Diversos autores han descripto una disminución o la desaparición de las migrañas en pacientes a los que el FOP o la CIA se les cerró en forma percutánea. (18, 19)
Stroke criptogénico
El cierre percutáneo del FOP ha aparecido como una opción razonable ante el stroke criptogénico. Sin embargo, debe tenerse en cuenta que la sola presencia de FOP, aun acompañado de aneurisma del septum interauricular, no tiene indicación de cierre. (19)
En los Estados Unidos, la FDA ha autorizado el cierre del FOP ante la recurrencia de stroke criptogénico. Sin embargo, en Europa se indica el cierre del defecto ante el primer stroke. (18)
En nuestro país, las opiniones van de una a otra opción, de acuerdo con el criterio del médico de cabecera.
Otra de las dificultades que se presentan es quién es el médico de cabecera, si un clínico, un cardiólogo o un neurólogo. En general, tanto el clínico como el cardiólogo descartan con frecuencia la existencia del FOP; los neurólogos, en cambio, no siempre investigan esta posibilidad.
Nuestra posición ante el primer episodio de stroke criptogénico es explicarle al paciente las diferentes alternativas terapéuticas:
a) Tratamiento antiagregante para prevenir la aparición de un segundo stroke.
b) Tratamiento anticoagulante en el mismo sentido.
c) Cierre percutáneo del FOP.
d) Cierre quirúrgico (aunque no se aconseja por ser muy agresivo).
En cambio, existen situaciones en las que nuestro consejo médico está fuertemente orientado al cierre por cateterismo:
a) Stroke criptogénico recurrente.
b) Stroke criptogénico en pacientes con contraindicación para el tratamiento con antiagregantes o anticoagulantes.
c) Embolia pulmonar + FOP.
d) Stroke criptogénico en pacientes con hipercoagulabilidad.
e) Buzos profesionales que trabajan a gran profundidad + FOP.
f) Síndrome de platipnea-ortodesoxia.
g) Migrañas incoercibles e invalidantes.
Son necesarios estudios clínicos multicéntricos, aleatorizados, prospectivos que comparen el tratamiento médico con el cierre percutáneo del FOP para que éste se convierta en una indicación absoluta.
CIERRE PERCUTÁNEO DEL FOP
En nuestra experiencia hemos realizado el procedimiento en 45 pacientes, entre octubre de 2002 y abril de 2009, con edades comprendidas entre los 25 y los 59 años (mediana 42).
De ellos, 39 habían padecido stroke criptogénico, 2 eran buzos, 2 tenían síndrome de platipnea-ortodesoxia y 2 padecían migrañas; 25 eran mujeres y 20, hombres. Se produjo el cierre completo en todos, en dos pacientes con shunt residual; en un paciente se colocó un segundo dispositivo y otro tuvo un stroke recidivante, al que creemos que debe indicársele la colocación de un segundo oclusor.
CONCLUSIONES
1. El cierre del FOP en pacientes menores de 55 años con stroke criptogénico es un tratamiento alternativo al tradicional (antiagregantes o anticoagulantes) y a la cirugía.
2. Es necesaria la realización de estudios más profundos que demuestren que, en estos casos, el cierre por dispositivo es una indicación absoluta.
3. Stroke criptogénico (SC) o accidente cerebrovascular isquémico (ACVI) + FOP: antiagregantes o cierre por dispositivo.
4. SC o ACVI recurrente + FOP: cierre percutáneo del FOP.
5. SC o ACVI + FOP + aneurisma del septum interauricular (4%): cierre percutáneo.
6. SC o ACVI + FOP + trombosis venosa profunda: cierre percutáneo.
7. SC o ACVI + FOP + antecedentes de SC: cierre percutáneo.
Antagonista
Daniel J. PiñeiroMTSAC, 2
Los analfabetos del siglo XXI no serán aquellos
que no sepan leer y escribir, sino más bien aquellos
que no puedan aprender, desaprender lo aprendido
y volver a aprender.
A. TOFFLER
La presente controversia (del lat. controversia. discusión de opiniones contrapuestas entre dos o más personas) se refiere a la prescripción del cierre percutáneo del foramen oval permeable (FOP) en todo paciente con accidente cerebrovascular (stroke) (ACV) criptogénico (ACVC) que presente dicha "anormalidad" del septum interauricular (si bien el término criptogénico no está reconocido por la Real Academia de la Lengua Española, se puede encontrar "críptico": del gr. ![]() , oculto, enigmático). El interés del tema queda en evidencia cuando se recurre a Pubmed y se encuentran 154 citas en los últimos 5 años dedicadas a "FOP + ACVC".
, oculto, enigmático). El interés del tema queda en evidencia cuando se recurre a Pubmed y se encuentran 154 citas en los últimos 5 años dedicadas a "FOP + ACVC".
INTRODUCCIÓN
A modo de introducción debe señalarse que la expresión "En todos los pacientes con FOP y ACVC debe realizarse el cierre percutáneo" constituye una indicación categórica que, desde el punto de vista de las guías y los consensos médicos, correspondería a una recomendación de clase I ("debe", "se recomienda", "está indicado", "es útil o efectivo o beneficioso"). Tales recomendaciones deben basarse en la convicción de que el beneficio del tratamiento (eficacia, tolerabilidad) supera significativamente sus eventuales riesgos (efectos colaterales, interacciones, carcinogénesis, mutagénesis, efectos teratogénicos, disminución de la fertilidad, efectos durante el embarazo, sobredosis, contraindicaciones, etc.). Para ello se requieren evidencias científicas suficientes provenientes de varios ensayos clínicos controlados y al azar o de metaanálisis, en los que se evalúen múltiples estratos de la población en riesgo (sexo, edad, antecedentes, etc.) y que haya consistencia general en la dirección y la magnitud del efecto (nivel de evidencia A).
La indicación de un procedimiento puede ser autorizada por una necesidad singular. En este sentido, cabe mencionarse que la Food and Drug Administration (FDA) de los Estados Unidos aprobó en diciembre de 2001 el empleo de dispositivos de cierre percutáneo bajo una excepción humanitaria (humanitarian device exemption) para pacientes con ACVC recurrente debido a presunta embolia paradójica a través de un FOP en los que hubiese fracasado el tratamiento médico convencional. Esta excepción fue cancelada el 31 de octubre de 2006 y para aprobar el procedimiento se requieren evidencias provenientes de ensayos clínicos. (1)
A continuación expondré brevemente las razones por las que considero que, en el estado actual del conocimiento, la indicación imperiosa de que "en todos los pacientes con FOP y ACVC debe realizarse el cierre percutáneo" carece de evidencias suficientes que la justifiquen.
EL FORAMEN OVAL PERMEABLE
El foramen oval es una comunicación entre ambas aurículas situado en la parte inferior del septum interauricular, indispensable en la vida fetal y que persiste en aproximadamente 30% de los adultos. (2) (Figura 1).

Fig. 1. Septación auricular según Marino TA. Development of the cardiovascular system. (Modificado con permiso de: http://isc.temple.edu/marino/embryology/Heart98/heart_text.htm [consulta: 20 de mayo de 2008])
EL ACCIDENTE CEREBROVASCULAR CRIPTOGÉNICO
El National Institute of Neurologic Disease and Stroke (NINDS) Stroke Data Bank y su modificación en el Trial of ORG 10172 in Acute Stroke Treatment (TOAST) definen el ACVC como un infarto que no es atribuible a una fuente de cardioembolia definitiva, a ateroesclerosis de grandes arterias o a enfermedad de pequeñas arterias a pesar de una extensa evaluación vascular, cardíaca y serológica. (3)
Según Guercini y colaboradores, los motivos de que un ACV sea un ACVC son: (4)
1. La causa del ACV puede ser transitoria y reversible, de modo que el diagnóstico puede no haberse realizado en el momento oportuno. Son ejemplos de esta situación la fibrilación auricular paroxística, el vasoespasmo reversible y transitorio y la oclusión arterial embólica transitoria. (4)
2. Investigación inadecuada de las causas de ACV. En la Tabla 1 se resumen los procedimientos diagnósticos en el ACV. Según los autores, es imprescindible la realización de un electrocardiograma ambulatorio de 24 horas o un control electrocardiográfico ambulatorio de 7 días (event-loop recording), un Doppler transcraneano con contraste y un ecocardiograma transesofágico para disminuir la proporción de ACV de etiología desconocida. (4)
Tabla 1. Procedimientos diagnósticos en el ACV

La categoría ACVC incluye los ACV asociados con causas potenciales de embolia cardíaca como el foramen oval permeable (FOP) con aneurisma del septum interauricular (ASIA) o sin él, el ateroma del arco aórtico, los stands de la válvula mitral, los ACV asociados con anticuerpos antifosfolipídicos y los ACV con dos o más etiologías igualmente plausibles. Los ACVC representan el 30% a 40% de los ACV isquémicos. (2) Desde la óptica de la fisiopatología, el ACVC se asociaría con embolia paradojal secundaria a FOP u otras anormalidades del septum interauricular, embolia oculta secundaria a enfermedad ateromatosa, fibrilación auricular paroxística oculta u otras fuentes embolígenas cardíacas, trombofilia (anticuerpos antifosfolipídicos o neoplasias), enfermedad cerebrovascular preclínica o subclínica (intracraneana o extracraneana) o procesos inflamatorios (proteína C reactiva o infecciones crónicas). La tasa de recurrencia del ACVC es del 1,6% a la semana, del 3-4,2% al mes, del 5,6% a los tres meses, del 14-20% a los dos años y de alrededor del 33% a los cinco años. (2)
RELACIÓN DEL FORAMEN OVAL PERMEABLE Y EL ACCIDENTE CEREBROVASCULAR CRIPTOGÉNICO
La relación causal (criterios de causalidad de Arthur B. Hill: fuerza de asociación, gradiente o efecto dosis-respuesta, secuencia temporal, consistencia, coherencia, analogía, plausibilidad biológica, especificidad, evidencia experimental) del FOP con el ACV es controvertida. En efecto, en 2000, Overell y colaboradores publicaron un metaanálisis en el que concluyen que el FOP se asocia significativamente con ACV en pacientes menores de 55 años y advierten que se necesitan más estudios para determinar si existe asociación entre FOP y ACV en mayores de 55 años. (5) Recientemente, Alsheikh-Ali y colaboradores realizaron una revisión sistemática de 23 estudios caso-control que examinaron la prevalencia de FOP en pacientes con ACVC versus sujetos control con ACV de causa conocida. Estos autores concluyen que aproximadamente un tercio de los FOP descubiertos en pacientes con ACVC son sólo incidentales (accesorios, de menor importancia). (6) La American Academy of Neurology (AAN) considera que el FOP no se asocia con un aumento significativo del riesgo de ACV recurrente luego de un ACVC y que la combinación de FOP y ASIA posiblemente aumente el riesgo de ACV recurrente en pacientes con ACVC menores de 55 años. (2)
Cabe destacar que en los pacientes con ACVC y FOP, con ASIA o sin él, es raro (10% a 22%) encontrar la fuente embólica en las venas de los miembros inferiores. Ello se ha atribuido a que el émbolo es plaquetario y demasiado pequeño para ser objetivado por los métodos convencionales, a que el trombo se forma en los bordes del FOP o en el ASIA o a que la fuente embólica es sistémica (arterial). (2)
PREVENCIÓN SECUNDARIA EN EL PACIENTE CON ACCIDENTE CEREBROVASCULAR CRIPTOGÉNICO Y FORAMEN OVAL PERMEABLE
Las opciones terapéuticas para la prevención secundaria del ACV embólico en pacientes con ACVC asociado con FOP, ASIA o ambos incluyen el tratamiento médico con antiplaquetarios o anticoagulación y el cierre quirúrgico o percutáneo del defecto. Se revisan, a continuación, las evidencias bibliográficas disponibles que se consideran pertinentes:
1. El estudio del Patent Foramen Ovale and Atrial Septal Aneurysm Study Group mostró que los pacientes con ACVC tratados con aspirina 300 mg/día presentaban recurrencia del ACV a los cuatro años el 2,3% de los pacientes con FOP aislado, el 15,2% de aquellos con FOP y ASIA y el 4,2% de los pacientes sin FOP ni ASIA. (7)
2. El estudio PFO in Cryptogenic Stroke Study (PICSS) verificó que en los pacientes con ACVC tratados con aspirina o warfarina la recurrencia de ACV a 2 años de seguimiento era similar en aquellos con FOP (14,8%) en comparación con los pacientes sin FOP (15,4%), con FOP pequeño (18,5%) o grande (9,5%), en pacientes con FOP aislado (14,5%) o asociado con ASIA (15,9%) y en pacientes tratados con warfarina (16,5%) o aspirina (13,2%). (8)
3. Dearani y colaboradores, en una revisión de pacientes con ACVC y FOP a los que se les realizó el cierre quirúrgico del defecto observaron recurrencia del ACV en el 7% de los pacientes al año y en el 17% a los 4 años. (9)
4. Homma y colaboradores, en 28 pacientes con ACVC y FOP a quienes se les realizó el cierre quirúrgico del defecto, observaron recurrencia en 4 pacientes (19,5% a 13 meses de seguimiento), exclusivamente en mayores de 45 años. Los autores concluyeron que aunque el FOP es fácilmente reparable en pacientes con ACVC ello no previene consistentemente la recurrencia de eventos isquémicos, lo que ocurriría, con más frecuencia, en los pacientes de mayor edad. (10)
5. Khairy y colaboradores realizaron, en 2003, una revisión sistemática de la prevención secundaria de ACVC de todas las publicaciones en inglés con más de 10 pacientes y con un seguimiento mínimo de 1 año. Los autores incluyeron 10 estudios con cierre percutáneo del FOP (1.355 pacientes) y 6 estudios con tratamiento médico (895 pacientes). La incidencia anual de ACV recurrente fue del 0% al 4,9% en los pacientes tratados con cierre percutáneo y la incidencia de complicaciones mayores (muerte, sangrado con requerimiento de transfusiones, taponamiento cardíaco, necesidad de cirugía, embolia pulmonar masiva fatal) y menores (sangrado sin requerimiento de transfusiones, arritmias auriculares periprocedimiento, bloqueo auriculoventricular transitorio, fractura del brazo del dispositivo, embolia del dispositivo con recuperación con catéter, trombosis asintomática del dispositivo, necesidad de nuevo cateterismo, embolia aérea sintomática, elevación transitoria del segmento ST, fístula arteriovenosa, hematoma femoral) fue del 1,5% y del 7,9%, respectivamente. La incidencia anual de ACV recurrente fue del 3,8% al 12,0% en los pacientes tratados médicamente (antiagregantes y/o anticoagulantes). Los autores señalan que no puede inferirse la superioridad de alguno de los tratamientos, dado que los datos no son controlados, que las definiciones no están normalizadas y que existe una falta de equilibrio de las características basales de los pacientes (los pacientes tratados con cierre percutáneo del FOP tenían mayor proporción de ACV recurrentes, mientras que aquellos tratados médicamente tenían mayor edad, mayor proporción de hombres y mayor prevalencia de diabetes y de tabaquismo). Los autores subrayan en sus conclusiones la necesidad de contar con ensayos clínicos controlados y al azar. (11)
6. Windecker y colaboradores, en un estudio retrospectivo refieren que los pacientes con ACVC y FOP tratados con cierre percutáneo del FOP, seguidos durante 4 años, tuvieron menos eventos combinados (muerte, ACV y ACV transitorio) que aquellos tratados con antiplaquetarios (8,5% versus 28,3%; p = 0,03), pero un número similar respecto de los pacientes tratados con anticoagulación (8,5% versus 13,3%; p = 0,32). Los pacientes con más de un ACV y con cierre completo del FOP tuvieron menos ACV recurrentes y ACV transitorios que los tratados con antiplaquetarios (6,5% versus 42,6%; p = 0,.005), pero un número similar respecto de los tratados con anticoagulación (6,5% versus 17,9%; p = 0,18). (12)
7. Braun y colaboradores comunicaron, luego del cierre percutáneo del FOP en pacientes con ACVC, una incidencia anual de ACV recurrente del 0,6%, de ACV transitorio del 0% y de embolia periférica del 0,2%. La tasa de complicaciones fue del 0,24% (elevación del segmento ST, fístula arteriovenosa, ACV transitorio, desplazamiento del dispositivo). (13)
8. Spies y colaboradores estudiaron 403 pacientes a los que se les realizó el cierre percutáneo del FOP. La incidencia anual de ACVC previa fue del 3,1% y la posterior, del 2,0%. La tasa de complicaciones del procedimiento fue del 2,0%, de cortocircuito residual del 10,8%, de trombosis transitoria del dispositivo del 0,02% y de fractura del cable del 0,03%. (14)
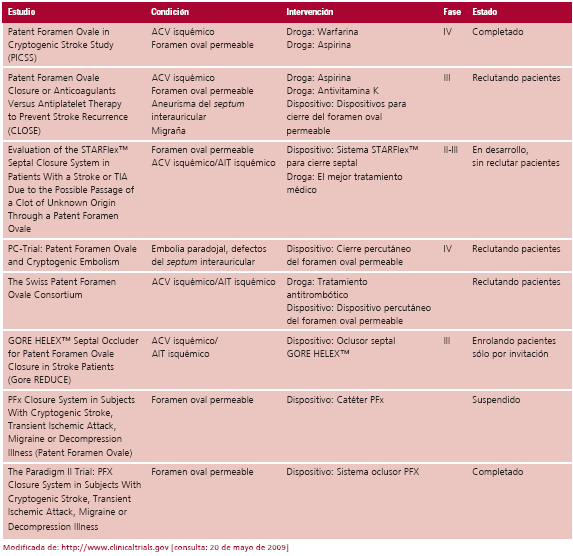
9. En el momento actual existen ocho ensayos clínicos registrados en ClinicalTrials.gov (registro de ensayos clínicos de los U.S. National Institutes of Health y la Food and Drug Administration) (Tabla 2). Dos de ellos se completaron, uno se suspendió y cinco se encuentran en curso. (15)
Tabla 2. Ensayos clínicos registrados en ClinicalTrials.gov (registro de ensayos clínicos de los U.S. National Institutes of Health y la Food and Drug Administration)
CONCLUSIONES
En mi criterio, no existen evidencias científicas adecuadas, provenientes de ensayos clínicos controlados y al azar o de metaanálisis, en los que se evalúen múltiples estratos de la población en riesgo y en los que haya consistencia general en la dirección y la magnitud del efecto (nivel de evidencia A), que justifiquen la indicación imperativa de que "en todos los pacientes con FOP y ACVC debe realizarse el cierre percutáneo" (indicación de clase I). Esta indicación sólo alcanzaría el nivel II. Aún debería definirse si el beneficio supera al riesgo (para lo cual se necesitan estudios adicionales con objetivos focalizados) y entonces sería razonable la realización del procedimiento (clase IIa) o si el beneficio supera marginalmente o es similar al riesgo (para lo cual se requieren estudios adicionales con objetivos amplios y/o registros de datos) y, consecuentemente, podría considerarse sólo como una opción terapéutica (clase IIb). Actualmente, ante un paciente individual con ACVC y FOP sólo cabe una evaluación juiciosa de la situación clínica, de las preferencias del paciente y de la evidencia disponible, lamentablemente, todavía insuficiente.
RÉPLICA DEL AGONISTA
Estoy de acuerdo con mi antagonista en que el título de la controversia, "En todos los pacientes con foramen oval permeable y stroke criptogénico debe realizarse el cierre percutáneo" constituye una afirmación que todavía no ha sido avalada por evidencias alcanzadas por ensayos clínicos controlados. A pesar de ello, considero, basado en mi experiencia personal y en la bibliografía, que el beneficio supera al riesgo.
No obstante, como afirma el Dr. Piñeiro, debe evaluarse clínicamente al paciente en forma individual y plantearle las diferentes alternativas, con sus beneficios y riesgos, como también mencionarle la falta de evidencias suficientes para llegar a un tratamiento consensuado.
Sin embargo, en los casos de stroke criptogénico recurrente a pesar del tratamiento antiagregante o anticoagulante, el FOP, si existiera, debe cerrarse en forma percutánea.
En los pacientes con stroke criptogénico y FOP asociado con aneurisma del septum interauricular, no me cabe ninguna duda en indicar el cierre percutáneo, ya que el riesgo de recurrencia de stroke aumenta significativamente.
La misma conducta es la adecuada en los casos de síndrome de platipnea-ortodesoxia, ya que el único tratamiento efectivo es el cierre del FOP.
En cambio, en el caso de las migrañas, la evidencia no es suficiente y nuevamente debemos evaluar al paciente individual, quien muchas veces toma la decisión del cierre percutáneo al haber seguido todo tipo de tratamiento en forma infructuosa.
Considero que debemos estar atentos a los diferentes ensayos clínicos en ejecución que nos darán una respuesta definitiva a nuestros interrogantes.
Dr. Horacio J. Faella
RÉPLICA DEL ANTAGONISTA
Celebro la amplia coincidencia, en lo esencial de la cuestión, con el Dr. Horacio Faella: "Son necesarios estudios clínicos multicéntricos, con asignación al azar prospectivos que comparen el tratamiento médico con el cierre percutáneo del FOP" (HJF). Mientras tanto, "actualmente, sólo cabe una evaluación juiciosa de la situación clínica, de las preferencias del paciente y de la evidencia disponible, lamentablemente, todavía insuficiente" (DJP).
Sin embargo, a fin de orientar las decisiones terapéuticas, es conveniente recurrir a las recomendaciones disponibles. En este sentido me parecen sumamente razonables las de la Société Française Neuro-Vasculaire (Albucher JF, Chaine P, Mas JL, Moulin T, Rodier G, Cohen A, et al. Consensus sur les indications de la fermeture endovasculaire du foramen ovale perméable après un accident ischémique cerebral. Rev Neurol (Paris) 2007;163:1127-9.):
1. El cierre endovascular del FOP no se recomienda en los pacientes que tienen un primer ACVC asociado con FOP aislado (sin ASIA), ya que, en los estudios disponibles, estos pacientes no tienen mayor riesgo de recidiva en comparación con pacientes que tienen ACVC no asociado con FOP.
2. El cierre endovascular del FOP podría considerarse, en pacientes menores de 55 años, en los siguientes casos:
a. FOP con ASIA o sin éste y ACVC recidivante bajo tratamiento anticoagulante bien conducido o contraindicación del mismo.
b. FOP con ASIA o sin éste y enfermedad tromboembólica venosa con alto riesgo de recidiva trombótica.
c. FOP con ASIA y negativa del paciente al tratamiento anticoagulante.
3. Cuando se considera el cierre endovascular del FOP, el paciente debe recibir la siguiente información:
a. La presencia de FOP aislado no se asocia con aumento del riesgo de recidiva.
b. La presencia de FOP y ASIA parece asociada con riesgo más elevado de recidiva en pacientes menores de 55 años.
c. El cierre del FOP no debería considerarse sino después de una recidiva del ACV bajo tratamiento anticoagulante bien conducido.
d. Ningún estudio demostró que este tratamiento sea más eficaz que el tratamiento antiplaquetario o anticoagulante.
e. La realización de este tratamiento no garantiza que el paciente esté exento de un nuevo ACV.
f. El cierre del FOP no exime de tratamiento antiplaquetario a largo plazo.
4. El paciente debe ser informado de las posibles complicaciones de este tratamiento.
5. El diagnóstico de ACVC debe confirmase en un "medio neurovascular".
6. El diagnóstico de certeza de FOP con ASIA o sin éste debe ser realizado por un equipo con experiencia.
7. El cierre de un FOP por cateterismo intervencionista debe ser realizado en una sala de cateterismo cercana a un centro de cirugía cardíaca por un médico adiestrado en técnicas de cateterismo intervencionista, especialmente en atravesar el septum interauricular. Se trata de un procedimiento que no se efectúa como urgencia si la indicación es un ACV. El cateterismo se realiza bajo profilaxis de la endocarditis infecciosa y con heparina. El cierre del FOP se asocia con tratamiento antiplaquetario a largo plazo.
8. La vigilancia del paciente después de cierre del FOP debe ser multidisciplinario y debe incluir al neurólogo y al cardiólogo.
En conclusión, pienso que, si bien "en no todos los pacientes con FOP y ACVC debe realizarse el cierre percutáneo", cabe destacar que, "en algunos pacientes con FOP y ACVC puede considerarse el cierre percutáneo".
Dr. Daniel J. Piñeiro
Declaración de conflicto de intereses (Agonista)
El autor declara que no presenta conflicto de intereses.
Declaración de conflicto de intereses (Antagonista)
El autor declara que no presenta conflicto de intereses.
1. Overell JR, Bone I, Lees KR. Interatrial septal abnormalities and stroke: a meta analysis of case control studies. Neurology 2000;55:1172-9. [ Links ]
2. Wahl A, Windecker S, Meier B. Patent foramen ovale: pathophysiology and therapeutic options in symptomatic patients. Minerva Cardioangiol 2001;49:403-11. [ Links ]
3. Hagen PT, Scholz DG, Edwards WD. Incidence and size of patent foramen ovale during the first decades of life: an autopsy study of 965 normal hearts. Mayo Clin Proc 1984;59:17-20. [ Links ]
4. Kerut EK, Norfleet WT, Plotnick GD, Giles TD. Patent foramen ovale: a review of associated conditions and the impact of physiological size. JACC 2001;38:613-23. [ Links ]
5. Lethen H, Flachskampf FA, Schneider R, Sliwka U, Köhn G, Noth J, et al. Frequency of deep vein thrombosis in patients with patent foramen ovale and ischemic stroke or transient ischemic attack. Am J Cardiol 1997;80:1066-9. [ Links ]
6. Cramer SC, Rordorf G, Maki JH, Kramer LA, Grotta JC, Burgin WS, et al. Increased pelvic vein thrombi in cryptogenic stroke: results of the Paradoxical Emboli from Large Veins in Ischemic Stroke (PELVIS) study. Stroke 2004;35:46-50. [ Links ]
7. Kedia G, Tobis J, Lee MS B. Patent foramen ovale: clinical manifestations and treatment. Rev Cardiovasc Med 2008;9:168-73. [ Links ]
8. Lechat P, Mas JL, Lascault G, Loron P, Theard M, Klimczac M, et al. Prevalence of patent foramen ovale in patients with stroke. N Engl J Med 1988;318:1148-52. [ Links ]
9. Barrat DM, Harch PG, Van Meter K. Decompression illness in divers: a review of the literature. Neurologist 2002;8:186-202. [ Links ]
10. Germonpre P, Dendale P, Unger P, Balestra C. Patent foramen ovale and decompression sickness in sports divers. J Appl Physiol 1998;84:1622-6. [ Links ]
11. Walsh KP, Wilmshurst PT, Morrison WL. Transcatheter closure of patent foramen ovale using the Amplatzer septal occluder to prevent recurrence of neurological decompression illness in divers. Heart 1999;81:257-61. [ Links ]
12. Seward JB, Hayes DL, Smith HC, Williams DE, Rosenow EC 3rd, Reeder GS, et al. Platypnea-orthodeoxia: clinical profile, diagnostic workup, management, and report of seven cases. Mayo Clin Proc 1984;59:221-31. [ Links ]
13. Sorrentino M, Resnekov L. Patent foramen ovale associated with platypnea and orthodeoxia. Chest 1991;100:1157-8. [ Links ]
14. Delgado G, Inglessis I, Martin-Herrero F, Yoerger D, Liberthson R, Buoanno F, et al. Management of platypnea-orthodeoxia syndrome by transcatheter closure of atrial communication: hemodynamic characteristics, clinical and echocardiographic outcome. J Invasive Cardiol 2004;16:578-82. [ Links ]
15. Mathew NT. Pathophysiology, epidemiology, and impact of migraine. Clin Cornerstone 2001;4:1-17. [ Links ]
16. Lamy C, Giannesini C, Zuber M, Arquizan C, Meder JF, Trystram D, et al. Clinical and imaging findings in cryptogenic stroke patients with and without patent foramen ovale: the PFO-ASA Study. Atrial Septal Aneurysm. Stroke 2002;33:706-11. [ Links ]
17. Sarchielli P, Alberti A, Vaianella L, Pierguidi L, Floridi A, Mazzotta G, et al. Chemokine levels in the jugular venous blood of migraine without aura patients during attacks. Headache 2004;44(10):961-8. [ Links ]
18. Azarbal B, Tobis J, Suh W, Chan V, Dao C, Gaster R. Association of interatrial shunts and migraine headaches: impact of transcatheter closure. J Am Coll Cardiol 2005;45:489-92. [ Links ]
19. Yew G, Wilson NJ. Transcatheter atrial septal defect closure with the Amplatzer septal occluder: five-year follow-up. Catheter Cardiovasc Interv 2005;64:193-6. [ Links ]
1. Information for physicians and patients on the withdrawal of two humanitarian device exemptions (HDEs) for patent foramen ovale (PFO) occluders. U.S. Food and Drug Administration Center for Devices and Radiological health. Disponible en: www.fda.gov/cdrh/ode/h000007-h990011withdraw.html (consulta: 20 de mayo de 2009). [ Links ]
2. Prabhakaran S, Elkind MSV. Criptogenic stroke. En: Kasner SE (Section Editor), Dashe JF (Deputy Editor) UpToDate 17.1. Disponible en: http://utdol.com/home/index.html (consulta: 20 de mayo de 2009). [ Links ]
3. Adams HP Jr, Bendixen BH, Kappelle LJ, Biller J, Love BB, Gordon DL, et al. Classification of subtype of acute ischemic stroke. Definitions for use in a multicenter clinical trial. TOAST. Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993;24:35-41. [ Links ]
4. Guercini F, Acciarresi M, Agnelli G, Paciaroni M. Cryptogenic stroke: time to determine aetiology. J Thromb Haemost 2008;6: 549-54. [ Links ]
5. Overell JR, Bone I, Lees KR. Interatrial septal abnormalities and stroke: a meta-analysis of case-control studies. Neurology 2000; 55:1172-9. [ Links ]
6. Alsheikh-Ali AA, Thaler DE, Kent DM. Patent Foramen Ovale in Cryptogenic Stroke. Incidental or Pathogenic? Stroke 2009 May 14. [Epub ahead of print] [ Links ]
7. Mas JL, Arquizan C, Lamy C, Zuber M, Cabanes L, Derumeaux G, et al. Recurrent cerebrovascular events associated with patent foramen ovale, atrial septal aneurysm, or both. N Engl J Med 2001;345:1740-6. [ Links ]
8. Homma S, Sacco RL, Di Tullio MR, Sciacca RR, Mohr JP; PFO in Cryptogenic Stroke Study (PICSS) Investigators. Effect of medical treatment in stroke patients with patent foramen ovale: patent foramen ovale in Cryptogenic Stroke Study. Circulation 2002;105: 2625-31. [ Links ]
9. Dearani JA, Ugurlu BS, Danielson GK, Daly RC, McGregor CG, Mullany CJ, et al. Surgical patent foramen ovale closure for prevention of paradoxical embolism-related cerebrovascular ischemic events. Circulation 1999;100:II171-5. [ Links ]
10. Homma S, Di Tullio MR, Sacco RL, Sciacca RR, Smith C, Mohr JP. Surgical closure of patent foramen ovale in cryptogenic stroke patients. Stroke 1997;28:2376-81. [ Links ]
11. Khairy P, O'Donnell CP, Landzberg MJ. Transcatheter closure versus medical therapy of patent foramen ovale and presumed paradoxical thromboemboli: a systematic review. Ann Intern Med 2003;139:753-60. [ Links ]
12. Windecker S, Wahl A, Nedeltchev K, Arnold M, Schwerzmann M, Seiler C, et al. Comparison of medical treatment with percutaneous closure of patent foramen ovale in patients with cryptogenic stroke. J Am Coll Cardiol 2004;44:750-8. [ Links ]
13. Braun M, Gliech V, Boscheri A, Schoen S, Gahn G, Reichmann H, et al. Transcatheter closure of patent foramen ovale (PFO) in patients with paradoxical embolism. Periprocedural safety and mid-term follow up results of three different device occluder systems. Eur Heart J 2004;25:424-30. [ Links ]
14. Spies C, Strasheim R, Timmermanns I, Schraeder R. Patent foramen ovale closure in patients with cryptogenic thrombo-embolic events using the Cardia PFO occluder. Eur Heart J 2006;27:365-71. [ Links ]
15. ClinicalTrials.gov. Disponible en: http://clinicaltrials.gov (consulta: 20 de mayo de 2009). [ Links ]














