Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. v.77 n.5 Ciudad Autónoma de Buenos Aires sept./oct. 2009
CARDIOPATÍA ISQUÉMICA
La glucemia en ayunas como predictor de mortalidad intrahospitalaria en pacientes con infarto agudo de miocardio sometidos a angioplastia primaria
Gerardo NauMTSAC, 1, Mariano Albertal2, Jorge ThiererMTSAC, Fernando BottoMTSAC, Fernando CuraMTSAC, Lucio Padilla1, Alfonsina Candiello1, Samir Jozami1, Jorge BelardiMTSAC
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
Instituto Cardiovascular de Buenos Aires
1 Departamento de Cardiología Intervencionista y Terapéuticas Endovasculares
2 Departamento de Investigación
Recibido: 28/05/2009
Aceptado: 31/07/2009
Dirección para separatas: Dr. Gerardo Nau Instituto Cardiovascular de Buenos Aires Departamento de Cardiología Intervencionista y Terapéuticas Endovasculares Blanco Encalada 1543 - Capital Federal e-mail: g_nau@yahoo.com
RESUMEN
Introducción
El pronóstico de los pacientes que sufren un infarto agudo de miocardio con supradesnivel del ST (IAMST) ha mejorado notoriamente, en particular como resultado de la terapia de reperfusión. A pesar de estos avances, los pacientes con diabetes mellitus (DM) constituyen un grupo de alto riesgo. La hiperglucemia en pacientes con IAMST se asocia con peor pronóstico, independientemente del diagnóstico previo de DM.
Objetivo
Evaluar el valor pronóstico de la glucemia en ayunas (GA) durante un IAMST tratado con angioplastia primaria.
Material y métodos
De 227 pacientes con diagnóstico de IAMST se excluyeron 31 con DM y 7 derivados para terapia de rescate tardío. Se registraron la glucemia en la admisión (GAd) y la GA; la población se dividió según la GA en: grupo A ≥ 110 mg/dl (hiperglucémicos) y grupo B < 110 mg/dl (normoglucémicos).
Resultados
La población en estudio quedó conformada por 189 pacientes. La edad fue de 62,1 ± 10,5 años, sexo masculino 82%, tabaquistas 40%, el tiempo dolor-balón fue de 2,75 horas (25- 75% intercuartiles 2-4,75), el porcentaje con clasificación de Killip & Kimball (KK) ≥ 3 fue del 12,1% y el 38% presentaron localización anterior. Se registraron 15 (7,9%) muertes intrahospitalarias, todas en pacientes hiperglucémicos. Por análisis multivariado, los predictores independientes de mortalidad intrahospitalaria fueron la edad (p = 0,048) y la GA como variable continua (p = 0,002). Para los eventos cardíacos mayores (muerte, reIAM e insuficiencia cardíaca), la clasificación de KK ≥ 3 (p = 0,001), la GA (p = 0,001) y el deterioro moderado/grave de la función sistólica (p = 0,016) fueron sus únicos predictores independientes. La GAd no resultó predictora independiente de muerte o de eventos cardíacos mayores.
Conclusiones
Los resultados del presente estudio sugieren que la GA posee valor pronóstico a corto plazo en pacientes no diabéticos que cursan un IAMST. La GA identifica tempranamente y en forma sencilla a una población de riesgo alto.
Palabras clave: Infarto del miocardio; Glucosa de la sangre; Angioplastia
Abreviaturas
CK Creatincinasa
CK-MB Creatincinasa-isoenzima MB
DM Diabetes mellitus
GA Glucosa en ayunas
GAd Glucosa en la admisión
IAM Infarto agudo de miocardio
IAMST Infarto agudo de miocardio con supradesnivel del ST
ICC Insuficiencia cardíaca congestiva
KK Killip & Kimball
ReIAM Reinfarto agudo de miocardio
RIC Rango intercuartil
SUMMARY
Fasting Glycemia as a Predictor of In-Hospital Mortality in Patients with Acute Myocardial Infarction Undergoing Primary Angioplasty
Background
The prognosis of patients with acute ST-segment elevation myocardial infarction (STEMI) has considerably improved, particularly due to reperfusion therapy. However, patients with diabetes mellitus (DM) constitute a high risk group. In patients with STEMI, hyperglycemia is associated with adverse prognosis, regardless of the previous diagnosis of DM.
Objective
To assess the prognostic value of fasting glycemia (FG) in patients with STEMI undergoing primary angioplasty.
Material and Methods
From a total of 227 patients admitted with STEMI, 31 patients with DM and 7 patients referred to rescue angioplasty were excluded. Glycemia at admission (GAd) and FG were registered; the population was divided according to FG: group A ≥110 mg/dl (hyperglycemic) and group B <110 mg/dl (normoglycemic).
Results
The study population comprised 189 patients. Mean age was 62.1±10.5years, 82% were men and 40% were current smokers; pain-to-balloon time was 2.75 hours (25-75% interquartile range: 2-4.75); 12.1% had a Killip & Kimball (KK) class ≥ 3, and 38% were anterior wall infarctions. Fifteen patients (7.9%) died during hospitalization; all deaths occurred in hyperglycemic patients. Multivariate analysis identified age (p=0.048) and FG (p=0,002) as independent predictors of mortality; KK class ≥ 3 (p=0.001), FG (p=0.001), and moderate to severe systolic dysfunction (p=0.016) were independent predictors of major cardiac events (death, reinfarction and heart failure). Glycemia at admission was not identified as an independent predictor of death or major cardiac events.
Conclusions
The results of the present study suggest that FG has a prognostic value in the short term in non diabetic patients with STEMI. Fasting glycemia is a simple tool for the early identification of a high risk population.
Key words: Myocardial Infarction; Glycemia; Primary Angioplasty
INTRODUCCIÓN
El pronóstico de los pacientes que sufren un infarto agudo de miocardio con supradesnivel del ST (IAMST) ha mejorado notoriamente, en particular como resultado de la terapia de reperfusión. (1, 2) A pesar de estos avances, los pacientes con diabetes mellitus (DM) constituyen un grupo de alto riesgo. (3) En estudios epidemiológicos se observó un aumento de complicaciones microvasculares y macrovasculares con niveles de glucemia menores que los definidos para el diagnóstico de DM ("intolerancia a la glucosa"). (4, 5)
De los pacientes sin diagnóstico de DM, hiperglucémicos al ingreso en el contexto de un IAMST, un 40% corresponden a intolerantes a la glucosa y un 25% son diabéticos sin diagnóstico. (6)
La hiperglucemia al ingreso se asocia con mayor morbimortalidad en el seguimiento a corto plazo, como también en el seguimiento alejado de pacientes no diabéticos. (7-9) Dicho pronóstico respondería a un compromiso aterosclerótico sistémico mayor y a deterioro hemodinámico secundario a menor reperfusión miocárdica y recuperación funcional. (7, 9, 10) Sin embargo, los valores de glucemia durante la admisión (GAd) se encuentran sujetos a múltiples variables, que hacen de ella un marcador poco específico.
Niveles elevados de glucosa en sangre se deben a la activación adrenérgica, así como a una incipiente falla de las células pancreáticas beta, que se pone en evidencia durante situaciones de estrés. Las alteraciones metabólicas, como el aumento de ácidos grasos y la hiperglucemia, producen un daño importante a nivel del miocardio isquémico. (11)
En este trabajo se investiga la relación de la glucemia en ayunas (GA) y la mortalidad de pacientes no diabéticos que cursan un IAMST sometidos a angioplastia primaria.
MATERIAL Y MÉTODOS
Durante el período comprendido entre enero de 1998 y diciembre de 2005 se incluyeron en forma consecutiva y prospectiva todos los pacientes con diagnóstico de IAMST dentro de las 24 horas de comenzados los síntomas a una base de datos dedicada al servicio de Cardiología Intervencionista y Terapéuticas Endovasculares del Instituto Cardiovascular de Buenos Aires. Se definió IAMST según el criterio del grupo TIMI (presencia de síntomas > 20 minutos asociados con nuevo ST supradesnivelado > 1 mV en dos o más derivaciones contiguas en asociación con un aumento de CK x2, CK-MB por sobre el valor normal o elevación de la troponina T (> percentil 99). El diagnóstico de reinfarto (reIAM) e insuficiencia cardíaca congestiva (ICC) se definió también según el grupo TIMI. Los pacientes recibieron tratamiento de reperfusión mediante angioplastia coronaria primaria. Se consideró reperfusión completa al evidenciarse una reducción en la sumatoria del segmento ST ³ 70% luego de 60 minutos de la revascularización al ingreso en la unidad coronaria.
Se excluyeron del análisis pacientes diabéticos conocidos, IAM periprocedimiento, reIAM y cirugía en el mes previo. El diagnóstico de DM se realizó en base al conocimiento previo del paciente o por recibir tratamiento con dieta, hipoglucemiantes orales y/o insulina. (4, 10)
Se recabó información sobre las dos cifras de glucemia obtenidas de los pacientes durante las primeras 24 horas de su ingreso. La GAd y la GA (dentro de las 8 a 12 horas del ingreso) se determinaron por el método de la glucosa-oxidasa.
Durante ese período no se realizaron correcciones con insulina regular. Previo al alta se evaluaron todos los pacientes mediante ecocardiografía transtorácica para determinar su función ventricular, los volúmenes ventriculares y la motilidad parietal.
Las glucemias de los pacientes sin diagnóstico previo de diabetes se clasificaron según el criterio de la Asociación Americana de Diabetes. Se definió hiperglucemia en ayunas cuando los niveles de glucosa plasmática eran ≥ 110 mg/dl. (4)
La población se dividió en dos grupos de acuerdo con el valor de la GA: grupo A ≥ 110 mg/dl (hiperglucémicos) y grupo B < 110 mg/dl (normoglucémicos).
Entre ambos grupos se compararon las características basales, angiográficas, terapéuticas y del procedimiento, así como las tasas de mortalidad y los eventos cardíacos mayores (muerte, reIAM, ICC) durante la internación.
Se realizó seguimiento clínico mediante historia clínica y/o llamado telefónico durante 6 meses luego del alta con el único propósito de identificar pacientes con nuevo diagnóstico de DM.
Análisis estadístico
Las variables categóricas se expresaron como porcentaje y las variables continuas como media y desviación estándar o mediana con su respectivo rango intercuartil 25-75% (RIC). Las comparaciones entre los dos grupos se realizaron mediante las pruebas de la t de Student y de chi cuadrado. La asociación de variables basales con eventos se expresaron a través de OR y su IC 95%. Las variables edad, sexo, IAM previo, número de derivaciones con elevación del segmento ST, resolución completa del segmento ST, insuficiencia renal crónica, enfermedad vascular periférica, CK, creatinina, glóbulos blancos, frecuencia cardíaca basal, tensión arterial sistólica basal, clasificación de Killip & Kimball (KK), función sistólica ventricular izquierda durante la internación junto con GAd y GA se evaluaron en un análisis de regresión logística simple. Todas las variables que obtuvieron un valor de p < 0,10 en la regresión logística simple se incluyeron en el análisis multivariado para identificar predictores independientes de mortalidad y morbimortalidad. Se consideraron diferencias significativas las variables con p < 0,05.
RESULTADOS
De 227 pacientes consecutivos con diagnóstico de IAMST, se excluyeron 31 diabéticos y 7 pacientes derivados para terapia de rescate tardío. Quedaron incluidos en el análisis 189 pacientes con datos clínicos y bioquímicos completos. En la Tabla 1 se detallan las características demográficas basales de la población global y según los niveles de glucemia en ayunas. El 21% tenía diagnóstico de infarto previo, el 12,1% había ingresado con grados avanzados de compromiso hemodinámico (KK ≥ 3), la mediana de la GAd fue de 132 mg/dl (RIC 113-165), mientras que la de la GA fue de 109 mg/dl (RIC 95-134). Las características del procedimiento se describen en la Tabla 2. El compromiso del vaso culpable presentó una distribución típica dentro de este tipo de población. El grado de reperfusión completa se encuentra en alrededor del 60% y la proporción de TIMI 3 final fue del 82,4% (véase Tabla 2).
Tabla 1. Características demográficas
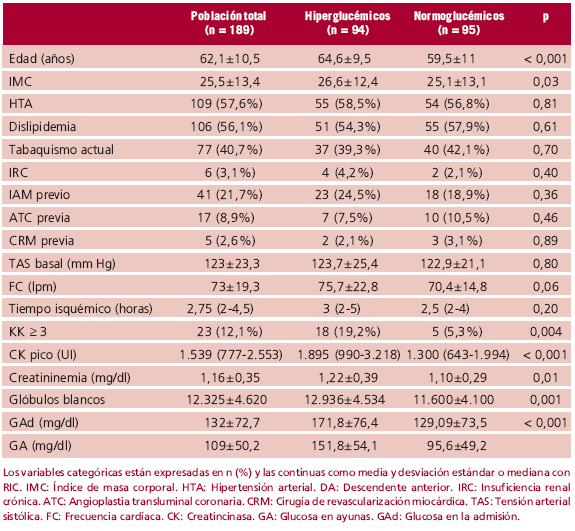
Tabla 2. Características del procedimiento y evolución clínica

Comparación basal y del procedimiento entre grupos
Los pacientes hiperglucémicos (n = 94, 49,7%) eran más añosos (p < 0,001) e ingresaron con peor KK que los normoglucémicos (p < 0,004; véase Tabla 1). Asimismo, los pacientes con GA > 110 mg/dl presentaron un pico enzimático mayor (p < 0,001) y peor función ventricular izquierda (p = 0,036; véase Tabla 2). Al final del procedimiento, este grupo evidenció una tasa menor de reperfusión completa (p < 0,01) y de proporción de flujo TIMI 3 que el grupo B (p = 0,03; véase Tabla 2).
Comparación de resultados clínicos intrahospitalarios entre grupos
Se observó una mortalidad del 7,9% (n = 15); todas las muertes ocurrieron en pacientes hiperglucémicos. Además, los pacientes fallecidos presentaron valores de GAd significativamente más elevados que el grupo de sobrevivientes (230 versus 130 mg/dl; OR 1,01, CI 95% 1,008-1,024; p < 0,01).
El grupo hiperglucémico presentó un porcentaje mayor de eventos cardíacos mayores, con una tasa mayor de ICC (p < 0,001) y de reIAM (p = 0,001) que el grupo B (véase Tabla 2).
Predictores de mortalidad y morbimortalidad intrahospitalaria
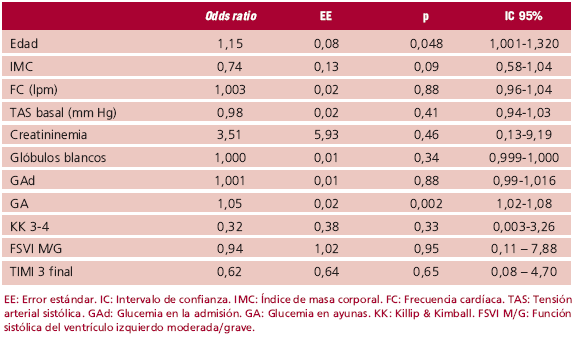
Se realizaron dos modelos de regresión logística con el objetivo de predecir la mortalidad intrahospitalaria mediante la evaluación de diversas variables clínicas, hemodinámicas y de laboratorio. Un primer modelo multivariado que incluyó solamente la GAd tuvo un área bajo la curva ROC de 0,92. En una segunda regresión logística se incluyó sólo la GA como variable continua, por pertenecer todos los fallecidos al grupo de GA ≥ 110 mg/dl, y se observó un área bajo la curva ROC de 0,97. Al incorporar simultáneamente al análisis multivariado la GA y la GAd, la segunda variable no resultó un predictor independiente de mortalidad. El análisis multivariado identificó al incremento de la edad (p = 0,048) y a la GA (p = 0,002) como variables predictoras independientes de mortalidad intrahospitalaria (Tabla 3).
Tabla 3. Modelo de predicción de mortalidad
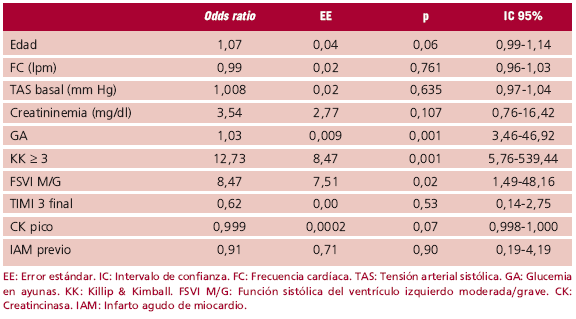
En un análisis multivariado para identificar variables predictoras de eventos cardíacos mayores, el incremento de la GA (p = 0,001), la presencia de KK ³ 3 al ingreso (p = 0,001) y función ventricular moderada a grave (p = 0,016) durante la internación resultaron predictores independientes (Tabla 4).
Tabla 4. Modelo de predicción de eventos cardíacos mayores
DISCUSIÓN
Son numerosos en la bibliografía los estudios de evaluación pronóstica de la glucemia en síndromes coronarios agudos. Sin embargo, se observa una gran heterogeneidad de poblaciones y definiciones. En primer lugar, no se cuenta con una definición de hiperglucemia en pacientes agudos. Esto se refleja en la diferencia pronunciada de pacientes con hiperglucemia por estrés en diferentes trabajos (desde un 3% a un 71%). (8) En este estudio, el porcentaje de hiperglucemia en ayunas, con un punto de corte en 110 mg/dl, fue del 50%. Si bien este porcentaje parece elevado, marcó una diferencia significativa de las dos poblaciones. Continuando con el problema en la diversidad de definiciones, la mayoría de los estudios publicados utilizan valores de glucemia obtenidos durante la admisión. (15-18) En estudios previos, como el de Ravid y colaboradores (19) y el de Soler y Frank, (20) se utilizó el valor de GA con un punto de corte de 144 mg/dl, lo que evidenció una prevalencia mayor de mortalidad. Sin embargo, vale destacar el mayor número de pacientes con diagnóstico de DM no reconocida previamente, el tipo de tratamiento empleado y la baja incidencia de reperfusión.
Asimismo, Zeller y colaboradores (21) estudiaron el valor pronóstico de la GA, con un punto de corte entre 110 mg/dl y 126 mg/dl, y constataron que la glucemia es predictora de shock cardiogénico, pero no de mortalidad. Sulleiman y colaboradores (12) compararon la GAd y la GA en 735 pacientes no diabéticos que cursaban un IAMST con diferentes formas de tratamiento (trombolíticos, ATC primaria, médico). Dividiendo a la población en terciles, la mortalidad a los 30 días fue significativamente mayor en los pacientes con hiperglucemia, tanto durante la admisión como en ayunas. En nuestro estudio se excluyeron los pacientes tratados con trombolíticos e infartos con una evolución de más de 24 horas y se analizaron únicamente pacientes intervenidos en forma percutánea, con una ventana dolor-balón relativamente corta. Estas características, además de la utilización de la GA, hacen que esta población sea homogénea y con menor potencial de variabilidad. Por lo tanto, la GA es una variable más potente y de menor dependencia, que determina un aumento del 5% de riesgo de muerte por cada 1 mg/dl de incremento. Varias hipótesis tratan de explicar la relación de hiperglucemia por estrés y los eventos adversos. Desde el punto de vista fisiopatológico, el aumento de catecolaminas y de cortisol provocarían resistencia a la insulina y, por lo tanto, una captación menor de glucosa por el tejido miocárdico. Ello lleva a una liberación de ácidos grasos que, además de tener un efecto tóxico directo, evitan la oxidación de la glucosa al imposibilitar su entrada en la célula. (22) El aumento de glucosa produce disfunción endotelial, mayor estrés oxidativo e hipercoagulabilidad. (23) Por otro lado, un estudio reciente demostró una asociación entre valores elevados de glucemia y oclusión de la arteria responsable con alto contenido trombótico luego de la infusión de trombolíticos. (24) En la presente experiencia, los pacientes hiperglucémicos sometidos a revascularización percutánea presentaron menor TIMI final y reperfusión eléctrica, no relacionado con el territorio cardíaco comprometido ni con el tiempo isquémico.
En el seguimiento a 6 meses de esta población se registró un 5% de pacientes con diagnóstico de DM y el 15,8% de intolerancia a la glucosa. El bajo porcentaje de pacientes con diagnóstico posterior de DM identifica a una población poco contaminada, ya que en estudios previos se observa un porcentaje mayor de pacientes diabéticos sin pesquisa hasta el evento. (25)
CONCLUSIONES
En el presente estudio, el estado de hiperglucemia en pacientes que cursan un IAMST y sometidos a angioplastia primaria demostró tempranamente y en forma sencilla que está asociado de manera independiente con la mortalidad intrahospitalaria. Se requiere entonces una definición pronóstica de hiperglucemia en esta población para poder estratificar mejor el riesgo y evaluar el beneficio a través del tratamiento precoz de las hiperglucemias durante la fase aguda. De esta forma se podrían obtener mejores resultados intrahospitalarios y promover un control estandarizado de las anormalidades metabólicas.
1. Effectiveness of intravenous thrombolytic treatment in acute myocardial infarction. Gruppo Italiano per lo Studio della Streptochinasi nell'Infarto Miocardico (GISSI). Lancet 1986;1:397-402. [ Links ]
2. Zijlstra F, Hoorntje JC, de Boer MJ, Reiffers S, Miedema K, Ottervanger JP, et al. Long-term benefit of primary angioplasty as compared with thrombolytic therapy for acute myocardial infarction. N Engl J Med 1999;341:1413-9. [ Links ]
3. Malberg K, Rydén L. Myocardial infarction in patients with diabetes mellitus. Eur Heart J 1988;9:259-64. [ Links ]
4. Report of the Expert Committee on the Diagnosis and Classification of Diabetes Mellitus. Diabetes Care 1997;20:1183-97. [ Links ]
5. Balkau B, Shipley M, Jarrett RJ, Pyörälä K, Pyörälä M, Forhan A, et al. High blood glucose concentration is a risk factor for mortality in middle-aged nondiabetic men. 20-year follow-up in the Whitehall Study, the Paris Prospective Study, and the Helsinki Policemen Study. Diabetes Care 1998;21:360-7. [ Links ]
6. Norhammar A, Tenerz A, Nilsson G, Hamsten A, Efendíc S, Rydén L, et al. Glucose metabolism in patients with acute myocardial infarction and no previous diagnosis of diabetes mellitus: a prospective study. Lancet 2002;359:2140-4. [ Links ]
7. Iwakura K, Ito H, Ikushima M, Kawano S, Okamura A, Asano K, et al. Association between hyperglycemia and the no-reflow phenomenon in patients with acute myocardial infarction. J Am Coll Cardiol 2003;41:1-7. [ Links ]
8. Capes SE, Hunt D, Malmberg K, Gerstein HC. Stress hyperglycaemia and increased risk of death after myocardial infarction in patients with and without diabetes: a systematic overview. Lancet 2000;355:773-8. [ Links ]
9. Cao JJ, Hudson M, Jankowski M, Whitehouse F, Weaver WD. Relation of chronic and acute glycemic control on mortality in acute myocardial infarction with diabetes mellitus. Am J Cardiol 2005; 96:183-6. [ Links ]
10. Marfella R, Siniscalchi M, Esposito K, Sellitto A, De Fanis U, Romano C, et al. Effects of stress hyperglycemia on acute myocardial infarction: role of inflammatory immune process in functional cardiac outcome. Diabetes Care 2003;26:3160-7. [ Links ]
11. Oliver MF, Opie LH. Effects of glucose and fatty acids on myocardial ischaemia and arrhythmias. Lancet 1994;343:155-8. [ Links ]
12. O'Sullivan JJ, Conroy RM, Robinson K, Hickey N, Mulcahy R. In-hospital prognosis of patients with fasting hyperglycemia after first myocardial infarction. Diabetes Care 1991;14:758-60. [ Links ]
13. Suleiman M, Hammerman H, Boulos M, Kapeliovich MR, Suleiman A, Agmon Y, et al. Fasting glucose is an important independent risk factor for 30-day mortality in patients with acute myocardial infarction: a prospective study. Circulation 2005;111:754-60. [ Links ]
14. Stranders I, Diamant M, van Gelder RE, Spruijt HJ, Twisk JW, Heine RJ, et al. Admission blood glucose level as risk indicator of death after myocardial infarction in patients with and without diabetes mellitus. Arch Intern Med 2004;164:982-88. [ Links ]
15. Timmer JR, van der Horst IC, Ottervanger JP, Henriques JP, Hoorntje JC, de Boer MJ, et al; Zwolle Myocardial Infarction Study Group. Prognostic value of admission glucose in non-diabetic patients with myocardial infarction. Am Heart J 2004;148:399-404. [ Links ]
16. Oswald GA, Smith CC, Betteridge DJ, Yudkin JS. Determinants and importance of stress hyperglycaemia in non-diabetic patients with myocardial infarction. Br Med J 1986;293:917-22. [ Links ]
17. Norhammar A, Tenerz A, Nilsson G, Hamsten A, Efendíc S, Rydén L, et al. Glucose metabolism in patients with acute myocardial infarction and no previous diagnosis of diabetes mellitus: a prospective study. Lancet 2002;359:2140-4. [ Links ]
18. Bolk J, van der Ploeg T, Cornel JH, Arnold AE, Sepers J, Umans VA. Impaired glucose metabolism predicts mortality after a myocardial infarction. Int J Cardiol 2001;79:207-14. [ Links ]
19. Ravid M, Berkowicz M, Sohar E. Hyperglycemia during acute myocardial infarction. A six-year year follow-up study. JAMA 1975;233:807-9. [ Links ]
20. Soler NG, Frank S. Value of glycosilated hemoglobin measurements after acute myocardial infarction. JAMA 1981;246:1690-3. [ Links ]
21. Brindisi MC, Dentan G, Laurent Y, Janin-Manificat L, et al. Impaired fasting glucose and cardiogenic shock in patients with acute myocardial infarction. Eur Heart J 2004;25:308-12. [ Links ]
22. Lopaschuk GD, Stanley WC. Glucose metabolism in the ischemic heart. Circulation 1997;95:313-5. [ Links ]
23. Taegtmeyer H, Mc Nulty P, Young ME. Adaptation and maladaptation of the heart in diabetes: Part I: general concepts. Circulation 2002;105:1727-33. [ Links ]
24. Pinto DS, Kirtane AJ, Pride YB, Murphy SA, Sabatine MS, Cannon CP, et al; CLARITY-TIMI 28 Investigators. Association of blood glucose with angiographic and clinical outcomes among patients with ST-segment elevation myocardial infarction (from the CLARITY-TIMI- 28 study). Am J Cardiol 2008;101:303-7. [ Links ]
25. Tenerz A, Lönnberg I, Berne C, Nilsson G, Leppert J. Myocardial infarction and prevalence of diabetes mellitus. Is increased casual blood glucose at admission a reliable criterion for the diagnosis of diabetes? Eur Heart J 2001;22:1102-10. [ Links ]














