Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. vol.78 no.5 Ciudad Autónoma de Buenos Aires set./oct. 2010
PRESENTACIÓN DE CASOS
Vasoespasmo coronario asintomático y arritmias ventriculares graves
Jorge Domingo Del Valle1, José J. Salazar González2, Teresa Blasco Peiró2, Cristina Moreno Ambroj2, Elisa Blanco González1, Ana I. Legazcue Goñi2, José G. Galache Osuna2, Antonio Asso Abadía2, Luis J. Placer Peralta3
Hospital Miguel Servet - Servicio de Cardiología. Zaragoza, España
1 Médico Interno Residente
2 Médico Adjunto
3 Jefe del Servicio
Recibido: 15/02/2010
Aceptado: 25/02/2010
Dirección para separatas: Dr. Jorge Domingo del Valle. Hospital Miguel Servet. Servicio de Cardiología. Paseo Isabel la Católica Nº 1-3, 50009 Zaragoza, España. e-mail: jorgecardio@hotmail.com
Declaración de conflicto de intereses: Los autores declaran que no poseen conflicto de intereses.
RESUMEN
El vasoespasmo coronario generalmente evoluciona con episodios de dolor torácico y elevación del ST. No obstante, existen casos de vasoespasmo sin dolor torácico con taquiarritmias ventriculares documentadas. Su incidencia se desconoce y debe incluirse en el diagnóstico diferencial de taquicardia o fibrilación ventricular idiopática. En esta presentación se describe el caso de un paciente con historia de dos cuadros sincopales sin cardiopatía estructural aparente. La monitorización electrocardiográfica continua objetivó episodios de elevación del ST que conducían a taquicardia ventricular polimorfa. Con el diagnóstico de vasoespasmo coronario asintomático se inició tratamiento con calcioantagonistas y se implantó un cardiodesfibrilador automático.
Palabras clave: Vasoespasmo coronario; Taquicardia ventricular; Cardiodesfibrilador implantable
Abreviaturas:
CDI Cardiodesfibrilador implantable
ECG Electrocardiograma
FV Fibrilación ventricular
TV Taquicardia ventricular
SUMMARY
Asymptomatic Coronary Artery Spasm and Severe Ventricular Arrhythmias
Coronary artery spasm usually results in episodes of chest pain and ST-segment elevation. However, it may occasionally occur in the absence of angina with documented severe ventricular arrhythmias. The incidence of this condition is unknown and should be included in the differential diagnosis of idiopathic ventricular tachycardia or fibrillation. We describe the case of a patient with a history of two episodes of syncope without apparent structural heart disease. Continuous ECG monitoring revealed the presence of episodes of ST-segment elevation leading to polymorphic ventricular tachycardia. Asymptomatic coronary artery spasm was diagnosed and treatment with calcium channel blockers was initiated; an implantable cardioverter defibrillator device was implanted.
Key words: Coronary Artery Spasm; Ventricular Tachycardia; Implantable Cardioverter Defibrillator
CASO CLÍNICO
Varón de 57 años con historia de hipertensión arterial y ex tabaquista que ingresa en nuestro hospital por dos cuadros sincopales sin factor desencadenante, con clínica previa de malestar general, debilidad en las extremidades inferiores y visión borrosa, sin referir dolor torácico. A su ingreso, la exploración física fue normal y el electrocardiograma (ECG) basal mostró bradicardia sinusal con intervalos de conducción y repolarización normales (Figura 1). Se inició un estudio cardiológico mediante ecocardiograma y ergometría, que se suspendió a los 14 minutos del protocolo de Bruce por cansancio físico, sin hallazgos en ninguna de estas pruebas. En el Holter de 24 horas se objetivó tendencia a bradicardia sinusal y episodios asintomáticos de elevación del segmento ST (Figura 2 a y b); se decidió la monitorización electrocardiográfica continua en espera de la realización de una coronariografía. La telemetría puso de manifiesto en los días posteriores episodios matutinos de elevación progresiva del segmento ST acompañados de cuadros presincopales, sin dolor torácico, con registro de taquicardias ventriculares (TV) polimorfas rápidas (Figura 3). El estudio electrofisiológico descartó otros mecanismos arrítmicos y la prueba de la flecainida fue negativa. La coronariografía mostró una lesión no significativa en la coronaria derecha en el segmento medio. No se realizaron pruebas de provocación de vasoespasmo.

Fig. 1. ECG basal de 12 derivaciones y tira de ritmo del paciente, en ritmo sinusal, con intervalos de conducción y repolarización sin alteraciones.

Fig. 2. Fragmentos del Holter de 24 horas, donde se observan: a) ritmo sinusal basal con tendencia a bradicardia, con segmento ST isoeléctrico, y b) episodios de elevación del ST transitorios, ninguno de los cuales derivó en arritmia ventricular.
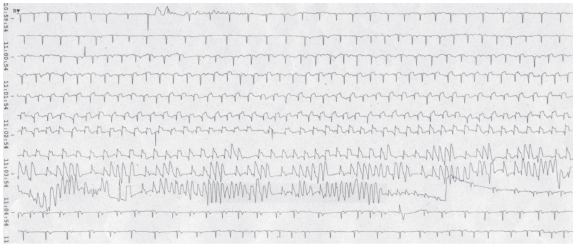
Fig. 3. Monitorización electrocardiográfica continua donde inicialmente se objetivan ritmo sinusal con ST isoeléctrico, con elevación progresiva con morfología de lesión subepicárdica y aparición de taquicardia ventricular polimorfa autolimitada, con salida en ritmo sinusal y normalización del segmento ST.
Con diagnóstico de vasoespasmo coronario sin dolor torácico y arritmias ventriculares polimorfas, se inició tratamiento con nifedipina y mononitrato de isosorbide; este último debió retirarse por cefalea intensa y se decidió el implante de un cardiodesfibrilador automático (CDI) programado con zona FV por encima de 200 latidos por minuto. El paciente fue dado de alta y reingresó a los 15 días por dos descargas del dispositivo mientras paseaba, asintomático. Mediante la interrogación del CDI se comprobó que ambas descargas eran apropiadas, con sendos episodios de TV polimorfa en zona FV (Figura 4). Se intensificó el tratamiento con nifedipina, a la que se le asoció verapamilo. Seis meses después, el paciente permanecía asintomático y sin presentar nuevos episodios de TV.
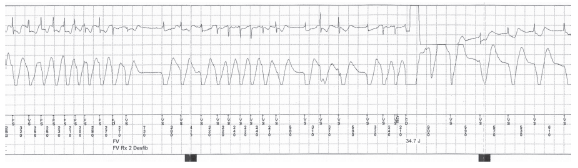
Fig. 4. Electrograma bipolar (arriba) y electrograma de morfología (abajo) registrado por el cardiodesfibrilador. Se objetivan rachas repetidas de TV polimorfa, algunas autolimitadas aunque con reinicio inmediato, generando finalmente detección en zona FV y terapia de 35 J eficaz.
DISCUSIÓN
El vasoespasmo coronario tiene un papel importante en la patogenia no sólo de la angina variante, sino también de la cardiopatía isquémica en general, incluida la muerte súbita cardíaca. (1) Generalmente ocurre en reposo, entre la medianoche y la madrugada, aunque puede inducirse con ejercicio leve en las primeras horas de la mañana, y es muy raro con ejercicio más intenso por la tarde. Las causas de esta variación circadiana permanecen sin aclarar.
Las manifestaciones principales son dolor torácico y cambios del segmento ST en el ECG. El dolor torácico es similar al de la angina de esfuerzo, aunque suele ser más intenso y prolongado y con mayor cortejo vegetativo. Sin embargo, hay que tener en cuenta que en ocasiones el vasoespasmo evoluciona sin dolor torácico. De hecho, la incidencia de isquemia miocárdica silente causada por vasoespasmo es incluso el triple de la de isquemia sintomática. Varios estudios han demostrado que el dolor anginoso es un mal indicador de la frecuencia con que tiene lugar una isquemia cardíaca significativa, con estimación insuficiente de ésta. (2) Respecto de la elevación del ST, su magnitud se correlaciona con el grado de isquemia. Las derivaciones afectadas suelen ser las mismas en cada ataque, lo cual indica que el vasoespasmo afecta siempre al mismo vaso. No obstante, algunos pacientes presentan simultáneamente elevación del ST en derivaciones con distinta localización; son pacientes con vasoespasmo multivaso y presentan: a) mayor prevalencia de coronarias sanas, b) mayor resistencia al tratamiento médico y c) mayor predisposición al desarrollo de arritmias graves. La arritmia ventricular más frecuente asociada con el vasoespasmo es la TV polimorfa, que puede degenerar en fibrilación ventricular (FV). Esta TV se ha documentado en pacientes con vasoespasmo asintomático (3) y aparece con mayor frecuencia cuando la elevación del ST ocurre en las derivaciones anteriores. Existe buena correlación entre el grado de elevación del ST y la incidencia de arritmias, fundamentalmente la TV polimorfa.
Es importante realizar pruebas diagnósticas ante la sospecha de vasoespasmo silente en presencia de síncope. (4) El vasoespasmo y los cambios ECG no suelen ocurrir durante el ejercicio, por lo que la ergometría tiene un valor limitado en este contexto. La acetilcolina y la ergonovina son sustancias capaces de inducir vasoespasmo y se usan como pruebas provocadoras mediante su inyección intracoronaria. La ergonovina no puede demostrar vasoespasmo en ambas coronarias, ya que en caso positivo es necesario el uso de nitroglicerina para revertir el efecto y por lo tanto no se puede provocar vasoespasmo en otra coronaria. La acetilcolina, por su corta vida media, es útil en el diagnóstico de vasoespasmo multivaso. Sin embargo, estas pruebas no son necesarias ni están recomendadas cuando se ha documentado el vasoespasmo espontáneamente, (5) como queda demostrado en nuestro caso, aunque sería muy interesante plantearlas en los casos de FV idiopática, donde no existen alteraciones electrocardiográficas y en los que pruebas complementarias como el ecocardiograma y la coronariografía son normales. Además, en el vasoespasmo asintomático deben considerarse otras causas de muerte súbita no aclarada. Ante la presunción diagnóstica de vasoespasmo coronario con arritmias graves completamos el estudio con la prueba de la flecainida para excluir el síndrome de Brugada y con un estudio electrofisiológico para excluir arritmias ventriculares inducibles.
El ataque agudo de vasoespasmo es muy sensible al uso de nitratos de acción rápida. El efecto de estas sustancias es breve y para la prevención de nuevos ataques deben usarse drogas con una duración de acción mayor. Los calcioantagonistas han demostrado una gran eficacia. Teniendo en cuenta que los ataques suelen ocurrir entre la medianoche y la madrugada, el tratamiento debería pautarse adaptado al horario nocturno, con aumento gradual de las dosis hasta las máximas toleradas. En el vasoespasmo multivaso, el tratamiento no debe suspenderse nunca, incluso en ausencia de síntomas, ya que la isquemia miocárdica silente ocurre con mucha frecuencia y el riesgo de desarrollo de arritmias letales siempre está presente. (1, 6) Los casos de vasoespasmo refractario al tratamiento pueden requerir la combinación de calcioantagonistas con nitratos de acción prolongada o la asociación con otro calcioantagonista. En el vasoespasmo no relacionado con enfermedad coronaria, los betabloqueantes pueden empeorar el cuadro debido al efecto alfa aislado, mediador de vasoespasmo.
No existen estudios con un número significativo de pacientes que hayan estudiado la eficacia del CDI en el vasoespasmo coronario con arritmias ventriculares y su indicación es controversial. (7) Se considera que el CDI puede resultar adecuado en pacientes: a) reanimados de una FV, b) con espasmo multivaso y arritmias ventriculares o c) que han presentado arritmias ventriculares y permanecen sintomáticos a pesar del tratamiento, ya que la eficacia de la medicación es limitada. Los calcioantagonistas y los nitratos reducen la incidencia de episodios, pero no existen garantías de ausencia de recurrencias de vasoespasmo que desencadenen arritmias graves. Se describieron casos de recurrencias años después del primer evento. El CDI es eficaz en estos pacientes, pero no en todos ellos, ya que se han documentado casos en los que la FV no fue revertida por el CDI debido a un mecanismo isquémico persistente. (7) Este hecho resalta la importancia de una terapia médica agresiva, independientemente de que se tome la decisión de implantar o no un cardiodesfibrilador. A pesar del tratamiento con calcioantagonistas, nuestro paciente continuó presentando episodios de vasoespasmo asintomáticos con desarrollo de TV polimorfas, por lo que defendemos el implante de un CDI a pesar de un tratamiento médico óptimo. (8, 9)
El vasoespasmo asintomático debe considerarse como una de las causas de muerte súbita arrítmica. Su incidencia se desconoce, pero debe incluirse en el diagnóstico diferencial de FV idiopática. Nuestro caso pone de manifiesto el fenómeno de elevación del segmento ST debido a vasoespasmo coronario y el inicio de arritmias ventriculares malignas. El tratamiento con calcioantagonistas, solos o asociados con nitratos, parece tener un buen pronóstico; sin embargo, existen grupos de pacientes que presentan un riesgo más elevado, como aquellos con vasoespasmo multivaso o vasoespasmo silente, y debe plantearse el implante de un CDI. (10)
1. Yasue H, Nakagawa H, Itoh T, Harada E, Mizuno Y. Coronary artery spasm- Clinical features, diagnosis, pathogenesis, and treatment. J Cardiol 2008;51:2-17. [ Links ]
2. Morrow DA, Gersh BJ, Braunwald E. Enfermedad arterial coronaria crónica. En: Braunwald E, editor. Heart Disease: A Textbook of Cardiovascular Medicine. 7th ed (en español). Vol 2. Philadelphia: Saunders; 2006. p. 1281-354. [ Links ]
3. Myerburg RJ, Kessler KM, Mallon SM, Cox MM, deMarchena E, Interian A Jr, et al. Life-threatening ventricular arrhythmias in patients with silent myocardial ischemia due to coronary artery spasm. N Engl J Med 1992;326:1451-5. [ Links ]
4. Chevalier P, Dacosta A, Defaye P, Chalvidan T, Bonnefoy E, Kirkorian G, et al. Arrhythmic cardiac arrest due to isolated coronary artery spasm: long-term outcome of seven resuscitated patients. J Am Coll Cardiol 1998;31:57-61. [ Links ]
5. Sovari AA, Cesario D, Kocheril AG, Brugada R. Multiple episodes of ventricular tachycardia induced by silent coronary vasospasm. J Interv Card Electrophysiol 2008;21:223-6. [ Links ]
6. Nakamura M, Takeshita A, Nose Y. Clinical characteristics associated with myocardial infarction, arrhythmias and sudden death in patients with vasospastic angina. Circulation 1987;75:1110-6. [ Links ]
7. Letsas KP, Filippatos GS, Efremidis M, Sideris A, Kardaras F. Secondary prevention of sudden cardiac death in coronary artery spasm: is implantable cardioverter defibrillator always efficient? Int J Cardiol 2007;117:141-3. [ Links ]
8. Arias MA, Sánchez AM, Fajardo A. Sudden cardiac death during Holter recording in a patient with vasospastic angina. Int J Cardiol 2007;118:e60-2. [ Links ]
9. Meisel SR, Mazur A, Chetboun I, Epshtein M, Canetti M, Gallimidi J, et al. Usefulness of implantable cardioverter-defibrillators in refractory variant angina pectoris complicated by ventricular fibrillation in patients with angiographically normal coronary arteries. Am J Cardiol 2002;89:1114-6. [ Links ]
10. Nishizaki M, Arita M, Sakurada H, Suzuki M, Ashikaga T, Yamawake N, et al. Polymorphic ventricular tachycardia in patients with vasospastic angina- Clinical and electrocardiographic characteristics and long-term outcome. Jpn Circ J 2001;65:519-25. [ Links ]














