Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Revista argentina de cardiología
versión On-line ISSN 1850-3748
Rev. argent. cardiol. vol.80 no.2 Ciudad Autónoma de Buenos Aires abr. 2012
PRESENTACIÓN DE CASOS
Paro cardiorrespiratorio prehospitalario. Desfibrilación de acceso público
Prehospital Cardiac Arrest. Public-Access Defibrillation
Simón SalzbergMTSAC, 1, Jorge G. Baulos, Horacio P. Díaz, Ivana Patiño2, Adrían CharaskMTSAC, Carolina Granada3
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
1 Hospital General de Agudos "Dr. Juan A. Fernández"
2 Clínica y Maternidad Suizo Argentina
3 Clínica Bazterrica
Recibido: 28/03/2011
Aceptado: 10/05/2011
Dirección para separatas:
Dr. Simón Salzberg Cerviño 3356 (1425) CABA Tel. 15-4470-1247
e-mail: dr.ssalzberg@gmail.com
RESUMEN
La enfermedad cardiovascular es la principal causa de muerte en países de concentración urbana como el nuestro. La mayoría de esas muertes se producirán en el ámbito prehospitalario y sólo una rápida respuesta con maniobras de resucitación cardiopulmonar y desfibrilación precoz puede lograr una sobrevida aceptable. En esta presentación se describe el caso de un individuo que sufrió un paro cardiorrespiratorio mientras circulaba por la vía pública y que fue rescatado exitosamente gracias a la desfibrilación precoz realizada con un desfibrilador externo automático. Se incluyen los registros gráficos del evento y se enfatizan consideraciones sobre la importancia del concepto de acceso público a la desfibrilación.
Palabras clave: Resucitación cardiopulmonar; Desfibrilación electrónica; Paro cardíaco.
Abreviaturas: AAS Ácido acetil salicílico
MCE Masaje cardíaco externo
ARM Asistencia respiratoria mecánica
PCR Paro cardiorrespiratorio
CMA Centro médico ambulatorio
RCP Resucitación cardiopulmonar
DEA Desfibrilador externo automático
TAC Tomografía axial computarizada
ECG Electrocardiograma
TV Taquicardia ventricular
FV Fibrilación ventricular
UCO Unidad coronaria
IAM Infarto agudo de miocardio
SUMMARY
Prehospital Cardiac Arrest. Public-Access Defibrillation
Cardiovascular disease is the leading cause of death in countries like ours with urban areas. Most of these deaths occur in the prehospital setting and a rapid response with cardiopulmonary resuscitation and early defibrillation are necessary to maximize survival. We describe the case of a subject who suffered a cardiac arrest while walking in the public thoroughfare and was successfully resuscitated with early defibrillation using and automated external defibrillator. The electrocardiograms obtained during the episode are included and the importance of the concept of public access defibrillation is emphasized.
Key words: Cardiopulmonary Resuscitation; Automated External Defibrillator; Cardiac Arrest.
INTRODUCCIÓN
El rescate exitoso de víctimas de un paro cardiorrespiratorio (PCR) en la vía pública sólo puede lograrse mediante una atención rápida y fundamentalmente con la desfibrilación precoz.
El entrenamiento de la comunidad en reanimación cardiopulmonar básica y el acceso público a un desfibrilador externo automático (DEA) permiten salvar vidas y evitar secuelas neurológicas incapacitantes.
En esta presentación se describen la ocurrencia de un caso de PCR en una zona muy transitada de la ciudad de Buenos Aires, la atención prehospitalaria, con registros gráficos del evento, y su derivación y tratamiento posterior en otra institución. Asimismo, se presenta una discusión pormenorizada del tema y se destaca la relevancia de implementar políticas de desfibrilación de acceso público.
CASO CLÍNICO
Una persona adulta de sexo masculino cae inconsciente en la vía pública, en una zona muy transitada de la ciudad de Buenos Aires, lo que permitió que en forma anónima y solidaria las personas que pasaban por allí pudieran dar aviso a un centro médico ambulatorio (CMA) que funciona en esa misma cuadra, poseedor de un DEA. El tiempo aproximado de demora desde el llamado hasta el arribo del personal médico fue de menos de 2 minutos.
Al llegar al lugar, encuentran a un paciente que presentó caída paulatina, sin traumatismo ni movimientos anormales, según refirieron testigos del hecho.
En el momento del examen, el paciente no responde, no respira y no tiene pulso. Se inician maniobras básicas de resucitación cardiopulmonar (RCP) entre dos operadores. Se solicita un DEA, que llega al tercer ciclo de masaje cardíaco externo (MCE). Se conecta el equipo, que detecta ritmo pasible de desfibrilación, por lo que realiza la descarga, como se muestra en la Figura 1.
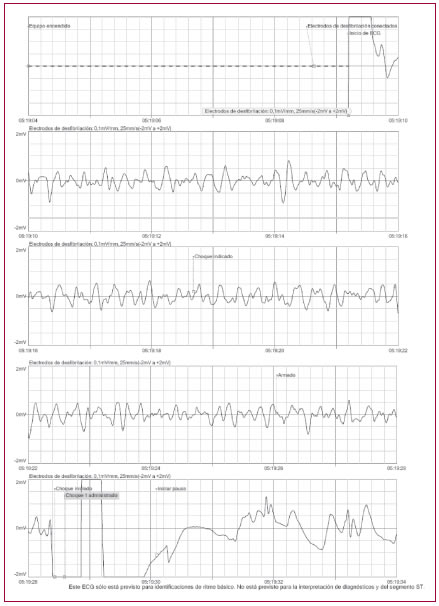
Fig. 1. Desde el encendido del DEA hasta la descarga.
Se reinicia MCE, se constata pulso carotídeo y se traslada al paciente a la sala de shock del CMA (Figura 2).

Fig. 2. Desde la descarga hasta el traslado al centro médico ambulatorio.
Signos vitales al arribo a la sala de shock: tensión arterial 120/60 mm Hg, frecuencia cardíaca 100 latidos por minuto y saturación de O2 94%. Presenta convulsiones tónico-clónicas generalizadas, por lo que se administra lorazepam 4 mg intravenoso en bolo. Evoluciona con episodios subintrantes que requieren sedación prolongada, para lo cual recibe apoyo ventilatorio inicialmente con Ambú y luego asistencia respiratoria mecánica (ARM).
ECG de ingreso: ritmo sinusal y elevación del ST de V2 a V4, compatible con infarto hiperagudo de miocardio anteroseptal. Se administra AAS por vía intravenosa y se realiza expansión con cristaloides por hipotensión arterial y se administran inotrópicos. Una vez estabilizado hemodinámicamente, el paciente es derivado a otra institución (alrededor de 90 minutos después del comienzo de los síntomas). Ingresa en la UCO de dicha institución en ARM, con requerimiento de inotrópicos y bajo sedación.
Examen físico en ARM: estertores crepitantes en ambos campos pulmonares. Perfusión periférica normal. Pupilas discóricas no reactivas (sedación).
TAC de cerebro: se informa hipodensidad mesencefálica compatible con isquemia del tronco.
ECG: supradesnivel del ST en cara anterior compatible con IAM hiperagudo. Se interpreta que el PCR fue secundario a un IAM.
Cinecoronariografía: oclusión aguda en el tercio medio de la arteria descendente anterior.
Se realiza una angioplastia en la arteria descendente anterior con implante de stent, sin recuperación de flujo anterógrado "no-reflow".
En la UCO se maneja con Swan-Ganz compatible con insuficiencia cardíaca (wedge 20 mm Hg, índice cardíaco 2,5 L/min e índice de trabajo sistólico moderado, 30 G/m2), sin signos de hipoperfusión clínicos o metabólicos (ácido láctico: 1,6 mM/L). Evoluciona favorablemente.
Ecocardiograma: acinesia extensa anteromedial, anteroapical, septal media y apical e inferoapical. Al 3.° día de ARM pudo evaluarse neurológicamente, con restitución ad integrum (la discoria era fija, secundaria a cirugía de cataratas); la extubación pudo realizarse recién al 8.° día debido a que presentó neumonía aspirativa por Citrobacter, que respondió al tratamiento con antibióticos. Actualmente se encuentra en seguimiento ambulatorio sin insuficiencia cardíaca ni trastornos neurológicos. Resonancia magnética de cerebro normal.
Tratamiento actual: enalapril 20 mg; atenolol 25 mg; rosuvastatina 20 mg; espironolactona 25 mg; aspirina 81 mg y vareniclina 2 mg. Ergometría: normal a 750 kgm.
DISCUSIÓN
Paro cardiorrespiratorio extrahospitalario
La enfermedad cardiovascular es la principal causa de muerte en la Argentina y en la mayoría de los países desarrollados. (1)
Se estima que el 25% de los individuos que sufrirán un IAM morirán por el evento. De ellos, un poco más de la mitad lo harán antes de llegar a un hospital. La gran mayoría de estas muertes serán a consecuencia de arritmias letales, como taquicardia ventricular (TV) o fibrilación ventricular (FV), y no por la extensión del daño miocárdico. Esto llevó a Claude Beck a acuñar en 1956 la frase "corazones demasiado sanos para morir".
La única forma de lograr una supervivencia aceptable es aplicando las maniobras de RCP en forma precoz, fundamentalmente masaje cardíaco externo y rápida desfibrilación.
La American Heart Association ideó hace ya muchos años el esquema denominado "Cadena de la Supervivencia", representando las acciones que deben llevarse a cabo (eslabones de la cadena) ante un PCR para alcanzar el objetivo de la RCP. Los eslabones son: 1) acceso precoz al sistema de emergencias, 2) maniobras de RCP tempranas, 3) desfibrilación precoz y 4) soporte avanzado (infusión de drogas, manejo avanzado de la vía aérea, etc.)
Las tasas de éxito en PCR prehospitalario por FV comunicadas en grandes ciudades como Chicago o New York son decepcionantes: menos del 2% de las víctimas retornan a la circulación espontánea sin secuelas neurológicas incapacitantes. La demora en la desfibrilación en esas urbes es superior a los 20 minutos.
En cambio, en otros sitios, como en aeropuertos o en casinos, se han logrado porcentajes elevados de sobrevida en pacientes que sufren un PCR por FV, quizá vinculado a la rápida atención y fundamentalmente a la desfibrilación precoz. (2, 3)
En 2002, Weisfeldt y colaboradores describieron un modelo de tres fases para las víctimas de PCR por FV: a) la fase eléctrica, los primeros 4 minutos, en la cual la desfibrilación es la maniobra más importante, b) la fase circulatoria, entre los 4 y los 10 minutos luego de comenzada la FV, donde el apoyo circulatorio, por intermedio del MCE es la terapéutica fundamental y c) la fase metabólica, luego de los 10 minutos, en la cual predomina el daño lesión-reperfusión y es necesario aplicar otras terapias (hipotermia, drogas, etc.). (4)
La probabilidad de desfibrilación exitosa disminuye con el tiempo de demora entre el comienzo del PCR y la desfibrilación. La FV tiende a convertirse en asistolia en pocos minutos. Es por ello que el mayor determinante del éxito en RCP es el tiempo de demora en efectuar la desfibrilación eléctrica. (5)
El entrenamiento en el uso de los desfibriladores manuales requiere conocimientos y destrezas que alcanzan unos pocos profesionales.
Los DEA son equipos pequeños, compactos, diseñados para ser operados por personas mínimamente entrenadas, para ser aplicados a un individuo que está inconsciente, no respira y no tiene signos de circulación (tos, movimientos) por más de 10 segundos. Una vez colocados los parches autoadhesivos en el tórax de la víctima, el DEA determina si está indicada o no la descarga, guiando al operador mediante instrucciones por voz.
En esta ocasión se utilizó el DEA Hearstat FR2+, Philips, que utiliza energía bifásica (exponencial truncada) programado para un primer choque con 150 joules.
En el caso que nos ocupa, la presencia de un DEA y personal entrenado cerca del escenario del PCR fue fundamental para la sobrevida del paciente.
El primer eslabón de la cadena de la supervivencia, el acceso precoz, se hizo en forma correcta: menos de 2 minutos desde el llamado hasta el arribo del personal capacitado en RCP. Se comenzó inmediatamente con el segundo eslabón (RCP precoz) estableciendo compresiones cardíacas apropiadas.
Dado que el PCR fue presenciado y llevaba menos de 5 minutos (en la fase eléctrica del PCR), se conectó el DEA al paciente detectándose ritmo pasible de desfibrilación (FV), por lo que el equipo solicita que se pulse la tecla de desfibrilación (tercer eslabón de la cadena de la supervivencia), la cual fue exitosa.
Creemos que se trata, pues, de un caso paradigmático que confirma que sólo con un programa de entrenamiento adecuado en maniobras de RCP a profesionales y legos y la distribución de DEA en lugares estratégicos (Acceso Público a la Desfibrilación) podremos evitar "corazones demasiado sanos para morir"
Acceso público a la desfibrilación
En la Argentina no existe a nivel nacional una ley que promocione la necesidad de entrenamiento en maniobras básicas de socorrismo y RCP, ni la provisión de DEA en lugares estratégicos a pesar de haberse presentado varios proyectos (avalados por distintas sociedades científicas) y en varias instancias (Cámara de Diputados de la Nación, entre otras).
Recientemente, en diciembre de 2010, la Legislatura de la ciudad de Buenos Aires sancionó con fuerza de ley (3665) la regulación de la actividad del socorrismo dentro del ámbito local. Dicha ley es un avance interesante hacia el logro de otra más abarcadora, a nivel nacional.
En nuestra región, países como Uruguay (ley 18.360 de 2008) y Brasil han avanzado notoriamente en su legislación.
Uruguay constituyó oficialmente su Consejo Nacional de Resucitación vinculado al Ministerio de Salud luego de haberse promulgado la ley nacional de desfibrilación de acceso público. Gracias a ello, en corto tiempo han sido resucitadas con éxito varias víctimas de PCR prehospitalario (una de ellos en un barco de una importante empresa de transporte de pasajeros que une Argentina y Uruguay) y que probablemente hubieran fallecido si no se hubiera prestado atención a una necesidad imperiosa como es el acceso público a la desfibrilación. También varios estados de Brasil (país federal con legislaturas estaduales como el nuestro) han aplicado políticas de desfibrilación de acceso público.
La acción de una comunidad entrenada en RCP básica y desfibrilación automática y la intervención de los sistemas sanitarios apoyados por una legislación acorde determinarán la posibilidad de una sobrevida adecuada y permitirán atenuar las consecuencias que producen las emergencias en general.
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
1. Writing Group Members, Lloyd-Jones D, Adams RJ, Brown TM, Carnethon M, Dai S, De Simone G, et al; American Heart Association Statistics Committee and Stroke Statistics Subcommittee. Heart disease and stroke statistics‑ 2010 update: a report from the American Heart Association. Circulation 2010;121:e46-e215. [ Links ]
2. Caffrey SL, Willoughby PJ, Pepe PE, Becker LB. Public use of automated external defibrillators. N Engl J Med 2002;347:1242-7. [ Links ]
3. Weaver WD, Peberdy MA. Defibrillators in public places‑ one step closer to home. N Engl J Med 2002;347:1223-4. [ Links ]
4. Weisfeldt ML, Becker LB. Resuscitation after cardiac arrest: a 3-phase time-sensitive model. JAMA 2002;288:3035-8. [ Links ]
5. Field JM, Hazinski MF, Sayre MR, Chameides L, Schexnayder SM, Hemphill R, Part 1: executive summary: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010;122(18 Suppl 3):S640-56. [ Links ]














