Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista argentina de cardiología
On-line version ISSN 1850-3748
Rev. argent. cardiol. vol.80 no.6 Ciudad Autónoma de Buenos Aires Nov./Dec. 2012
CARDIOLOGÍA INTERVENCIONISTA
Resultados hospitalarios y factores asociados con morbimortalidad del Registro Argentino de Angioplastia Coronaria (RAdAC)
Primary Outcomes and Morbi-mortality Associated Factors in the Coronary Angioplasty Argentine Registry - RAdAC
Alejandro CherroMTSAC, Carlos Fernández PereiraMTSAC, Ernesto Torresani?, Daniel O. Mauro?, Carlos A. InginoMTSAC, José A. G. ÁlvarezMTSAC, Raúl A. BorracciMTSAC *, Jorge G. Allin, Miguel A. MiceliMTSAC, Ricardo A. SarmientoMTSAC, en representación del grupo RAdAC
Consejo de Hemodinamia y Cardiología Intervencionista de la Sociedad Argentina de Cardiología (SAC), Federación Argentina de Cardiología (FAC), Colegio Argentino de Cardioangiólogos Intervencionistas (CACI) y Consejo Nacional de Residentes de Cardiología (CONAREC)
MTSAC Miembro Titular de la Sociedad Argentina de Cardiología
? Para optar a Miembro Titular de la Sociedad Argentina de Cardiología
*Bioestadística, Ciencias Biomédicas, Universidad Austral, Argentina.
Recibido: 21/01/2012
Aceptado: 03/07/2012
Dirección para separatas
Dr. Daniel O. Mauro Avda. Acoyte 930 - Piso 4° B Buenos Aires, Argentina Tel. +54 11 5409-9727 e-mail: dmauro@intramed.net
Declaración de conflicto de intereses
Los autores no tienen conflicto de intereses que declarar.
RESUMEN
Introducción En el Registro CONAREC V, de 1996, se recopilaron los resultados obtenidos con angioplastia transluminal coronaria (ATC) y posteriormente, durante 2005, se recabaron datos con similar metodología generándose el Registro CONAREC XIV. Desde entonces no se cuenta con datos nacionales generales en relación con la revascularización coronaria percutánea, por lo que la Sociedad Argentina de Cardiología, en conjunto con el CACI, la FAC y el CONAREC, implementó el Registro Argentino de Angioplastia Coronaria (RAdAC).
Objetivo Evaluar a escala nacional los resultados intrahospitalarios y la morbimortalidad de pacientes sometidos a ATC según los distintos escenarios clínicos.
Material y métodos En un período de 7 meses se incluyeron 1.905 pacientes en forma prospectiva y consecutiva en 67 centros de la Argentina. Se analizaron factores de riesgo, antecedentes cardiovasculares y cuadro clínico. La ATC se consideró programada, de urgencia y de emergencia, y se estimó el número de vasos enfermos y la intención de vasos a tratar y la cantidad y tipo de stents [convencionales (SC) y liberadores de droga (SLD)]. Se analizó el empleo de aterectomía, Cutting Balloon®, tromboaspiración, ultrasonido intravascular (IVUS), antiagregantes y balón de contrapulsación intraaórtico (BCIA). El éxito angiográfico se definió como lesión residual < 20% y flujo normal (TIMI 3).
Resultados La edad promedio fue de 63,8 años. Un total de 752 pacientes (39,5%) presentaban infarto agudo de miocardio (IAM) y 834 pacientes (43,8%) angina inestable (AI). Se utilizó acceso femoral en el 92,8% de los casos. El 44,3% de las intervenciones fueron programadas, el 37,8%, de urgencia y el 17,9%, de emergencia. Se implantaron 2.753 stents (1,4 por paciente) con 33,2% de SLD. El éxito primario fue del 97% y la mortalidad global observada, del 1,6%; la asociada con infarto ascendió al 3,2% (con ST 4,3%, sin ST 1,7%), la de AI fue del 0,8% y la de angina crónica estable, del 0,3%. Las variables asociadas con el óbito fueron shock cardiogénico, necesidad de BCIA, Killip y Kimball 3-4, ATC de emergencia, ATC del tronco, mala función ventricular, insuficiencia renal o diabetes, mayor número de vasos enfermos, mayor edad y fracaso de la ATC.
Conclusiones En nuestro medio, la mayoría de las ATC se realizan en síndromes coronarios agudos y casi exclusivamente por vía femoral, con éxito primario comparable a datos internacionales pero con menor utilización de SLD. El empleo de Rotablator®, Cutting Balloon®, tromboaspiración, IVUS y BCIA fue más bajo que el esperado, mientras que la edad, el shock cardiogénico, la emergencia y la ATC fallida resultaron factores asociados con mayor morbimortalidad.
Palabras clave: Infarto del miocardio; Angina inestable; Angioplastia; Stents; Factores de riesgo; Mortalidad.
ABSTRACT
Primary Outcomes and Morbi-mortality Associated Factors in the Coronary Angioplasty Argentine Registry - RAdAC
Background Percutaneous transluminal coronary angioplasty (PTCA) outcomes were compiled in the 1996 V CONAREC Registry, and in 2005, data collection was repeated using a similar methodology, giving rise to the XIV CONAREC Registry. As no general national PTCA results have been reported since, the Argentine Society of Cardiology, together with CACI, FAC and CONAREC carried out the Coronary Angioplasty Argentine Registry (RAdAC).
Objective The aim of this Registry was to evaluate intrahospital outcome and morbi-mortality of patients submitted to PTCA according to different clinical scenarios.
Methods One thousand nine hundred and five patients were prospectively and consecutively included in 67 centers of Argentina during a 7-month period. Cardiovascular risk factors and clinical history were analyzed. PTCA procedures were classified as: planned, urgent or emergent and the number of affected and intended-to-treat vessels, as well as the number and type of stents implanted [bare metal (BMS) or drug-eluting stents (DES)] were estimated. Use of atherectomy, Cutting Balloon?, thrombus aspiration, intravascular ultrasound (IVUS), antiplatelet drugs and intra-aortic balloon pump (IABP) was analyzed. Angiographic success was defined as residual lesion <20% and normal flow (TIMI 3).
Results Mean age was 63.8 years. A total of 752 patients (39.5%) presented with acute myocardial infarction (AMI) and 834 patients (43.8%) with unstable angina (UA). Femoral access was used in 92.8% of the cases. Overall, 44.3% of the interventions were planned, 37.8% were urgent and 17.9% emergent. A total of 2753 stents were implanted (1.4 per patient), 33.2% of which were DES. The primary success rate was 97% and overall mortality 1.6%: 3.2% associated to AMI, (4.3% STEMI and 1.7% non-STEMI), 0.8% to UA and 0.3% to chronic stable angina. Death-associated variables were: cardiogenic shock, need of IAPB, Killip-Kimball class 3-4, emergency PTCA, left main PTCA, ventricular function impairment, renal failure or diabetes, number of affected vessels, age and PTCA failure.
Conclusions In our setting, most PTCAs are performed in acute coronary syndromes, almost exclusively by femoral access, with primary success comparable to that of international reports, but employing less DES. Use of Rotablator?, Cutting Balloon?, thrombus aspiration, IVUS and IABP implementation was lower than expected, while age, cardiogenic shock, emergency and PTCA failure were factors associated with increased morbi-mortality.
Key words: Myocardial Infarction; Unstable angina; Angioplasty; Stents; Risk Factors; Mortality.
Abreviaturas
ACE Angor crónico estable
IAM Infarto agudo de miocardio
ACV Accidente cerebrovascular
IC Insuficiencia cardíaca
AI Angina inestable
IR Insuficiencia renal
ATC Angioplastia transluminal coronaria
IVUS Ultrasonido intravascular
BCIA Balón de contrapulsación intraaórtico
KK Clase funcional de Killip y Kimball
CACI Colegio Argentino de Cardioangiólogos
RAdAC Registro Argentino de Angioplastia Intervencionistas Coronaria
CONAREC Consejo Nacional de Residentes de Cardiología
SAC Sociedad Argentina de Cardiología
CRM Cirugía de revascularización miocárdica
SC Stent convencional
EPOC Enfermedad pulmonar obstructiva crónica
SCA Síndrome coronario agudo
FAC Consejo de Hemodinamia de la Federación
SLD Stent liberador de droga
INTRODUCCIÓN
La intervención coronaria percutánea fue introducida por Grüentzig en 1978. (1) La experiencia en el procedimiento y los avances tecnológicos han permitido notables mejoras en los resultados, posibilitando el tratamiento de lesiones más complejas y con mayor riesgo anatómico. (2, 3) Estudios aleatorizados y controlados mostraron que los stents liberadores de drogas (SLD) comparados con los convencionales (SC) presentan una reducción significativa de la reestenosis, (4, 5) lo que permitió ampliar aún más las indicaciones.
En 1996, el Consejo Nacional de Residentes de Cardiología realizó el Registro CONAREC V, (6) en el que se recopilaron los resultados obtenidos con angioplastia coronaria durante 6 meses en 1.295 pacientes consecutivos en centros con residencia de cardiología; se concluyó que el éxito y la morbimortalidad eran comparables a lo observado en la bibliografía. Posteriormente, durante el año 2005, con similar metodología se recabaron los datos de 1.500 pacientes, generándose el Registro CONAREC XIV. (7)
Desde entonces no contamos con datos nacionales generales en relación con la revascularización coronaria percutánea. Por tal motivo, el Consejo de Hemodinamia y Cardiología Intervencionista "Dr. Isaac Berconsky" de la Sociedad Argentina de Cardiología (SAC), en conjunto con el Colegio Argentino de Cardioangiólogos Intervencionistas (CACI), el Consejo de Hemodinamia de la Federación Argentina de Cardiología (FAC) y el Consejo Nacional de Residentes de Cardiología (CONAREC), implementó el Registro Argentino de Angioplastia Coronaria (RAdAC).
El objetivo fue recabar información relacionada con la revascularización percutánea en nuestro país, haciendo hincapié en las características de la población, los resultados intrahospitalarios, la modalidad de revascularización (tronco, bifurcación, múltiples vasos, etc.) tipos de stents utilizados y los factores asociados con morbimortalidad.
MATERIAL Y MÉTODOS
En mayo de 2010 se invitó a participar vía e-mail y/o telefónica a 146 Servicios de Cardiología Intervencionista acreditados por el CACI, a lo que respondió un total de 67 centros (45%) (véase Apéndice).
Se confeccionó una base de datos a completarse por Internet. La inclusión de cada paciente fue realizada por cada uno de los investigadores de los centros participantes y la información volcada fue confidencial.
Se incluyeron en forma prospectiva y consecutiva pacientes con enfermedad coronaria aguda o crónica, mayores de 21 años, tratados mediante angioplastia coronaria y que prestaran su consentimiento informado por escrito para participar en el registro. Dicho consentimiento fue revisado y aprobado previamente por el Comité de Ética de la SAC.
Se consignaron los siguientes factores de riesgo coronario: hipertensión arterial, diabetes, tabaquismo, extabaquismo, antecedentes familiares de coronariopatía, hipercolesterolemia y obesidad-sobrepeso.
Los antecedentes clínicos evaluados fueron: cirugía de revascularización miocárdica (CRM) o ATC previas, insuficiencia cardíaca (IC) y su clase funcional, insuficiencia renal (IR), vasculopatía periférica, infarto agudo de miocardio (IAM), accidente cerebrovascular (ACV) y enfermedad pulmonar obstructiva crónica (EPOC).
Para un mejor análisis, los procedimientos de ATC se dividieron en: a) programado, realizado en forma electiva, b) de urgencia, realizado dentro de las 24 horas del diagnóstico clínico de un síndrome coronario agudo (SCA) y c) de emergencia, realizado en el menor tiempo posible ante un cuadro de IAM o de angina inestable (AI) de alto riesgo.
La forma de presentación clínica se consideró según lo habitual como: angor crónico estable (ACE), AI o IAM supra-ST, infra-ST o indeterminado según correspondiera, consignándose la clase funcional (Killip y Kimball -KK-) en cada caso y el shock cardiogénico cuando estuviera presente.
Las pruebas funcionales fueron relevadas como realizadas o no. La troponina y la CK-MB se consignaron como no realizadas, positivas o negativas. La creatinina plasmática se expresó en mg/dl. La función del ventrículo izquierdo se consignó como no evaluada, normal, leve, moderada o grave.
En el informe angiográfico se hizo constar: a) la dominancia, b) los segmentos proximal, medio y distal con obstrucciones = 70% correspondientes a los vasos principales (coronaria derecha, descendente anterior y circunfleja), c) obstrucciones = 70% en ramas secundarias = 2 mm de coronaria derecha o circunfleja (descendente posterior y posteroventricular), de descendente anterior (primera diagonal y segunda diagonal) o de circunfleja (primera y segunda lateroventricular), d) obstrucciones = 70% en puentes venosos y/o mamarios y e) obstrucción = 50% en el tronco de la coronaria izquierda, distribución por sexo y los antecedentes clínicos se resumen en la Tabla 1. El tipo de angina al ingreso, el resultado de las pruebas funcionales para isquemia y la premura de la intervención se muestran en la Tabla 2. El 84,9% de las intervenciones se realizaron en el contexto de AI o IAM. Si bien es motivo de otra publicación, adicionalmente se analizaron los resultados del infarto por separado. La mortalidad global del IAM fue del 3,1%, 4,3% con ST y 1,7% sin ST. consignándose además el/los segmento/s comprometidos (proximal, medio y distal). La reestenosis intrastent también se señaló cuando comprometía la luz del vaso en un 70% o más. En todos los segmentos antes mencionados se consignó si fueron tratados o no.
Tabla 1. Características de la población (n = 1.905)

Tabla 2. Características clínicas al ingreso (n = 1.905)

Se cuantificó la cantidad de vasos coronarios enfermos por paciente y también la cantidad de vasos enfermos en el total de la población. Se consideró enfermedad en uno, dos o tres vasos en base a la presencia de obstrucciones = 70% en la coronaria derecha, la descendente anterior y/o la circunfleja y de más de tres vasos cuando además hubiera obstrucción en al menos una rama diagonal (de la descendente anterior), lateral (de la circunfleja), descendente posterior o posteroventricular (de la coronaria derecha o la circunfleja) con diámetro = 2 mm. Con igual sistemática se consignó la intención de tratamiento. En esta etapa se calculó y se consignó el puntaje SYNTAX. (8) La relación de vasos enfermos por paciente correspondió al cociente entre el número total de vasos enfermos y la cantidad total de pacientes, mientras que la relación de angioplastia o stenting por paciente correspondió a los cocientes entre el número total de angioplastias o stents usados y la cantidad total de pacientes.
Se analizó el número de vasos enfermos y vasos tratados por paciente durante la misma internación. Los que sólo recibieron tratamiento de un vaso a pesar de presentar lesiones múltiples se adicionaron a los pacientes con lesión de un solo vaso para el cálculo de porcentajes.
Se realizó un relevamiento del número y el tipo de stents utilizados por paciente según fueran convencionales o liberadores de droga y también de la cantidad total de stents en la población general. Debido a las diferentes características de los SLD en cuanto a su estructura metálica, polímero, droga, biodisponibilidad, etc., se hizo consignar el nombre comercial de cada uno.
Con respecto al empleo de clopidogrel y prasugrel, de uso habitual en estos procedimientos, se consignaron las dosis de carga y de mantenimiento para cada una de las drogas
. En relación con los aspectos técnicos del procedimiento, se consideraron: a) la vía de abordaje (radial, humeral o femoral), b) el uso de inhibidores IIb/IIIa (sí /no), c) la necesidad de balón de contrapulsación (sí/no), d) el empleo de IVUS (sí/no), e) la preparación de placa con Cutting Balloon® o Rotablator® (sí/no) y f) y la tromboaspiración (sí/no). Se consideró éxito angiográfico la obtención de una lesión residual < 20% con flujo normal (tipo TIMI 3).
Análisis estadístico
Las variables categóricas se expresaron como valores absolutos, porcentajes y relaciones, mientras que las cuantitativas, como media y desviación estándar y, eventualmente, con sus máximos, mínimos y rangos. La normalidad de las variables métricas se comprobó con la prueba de bondad de ajuste de K-S. La comparación estadística entre variables cualitativas se realizó con la prueba de chi cuadrado ajustada o no por Yates o con la prueba de probabilidad exacta de Fisher, según correspondiera. Por su parte, las variables cuantitativas se compararon con la prueba de la t de Student bajo los supuestos de normalidad e igualdad de varianzas. En estos casos, el valor significativo de p se estableció en 0,05 para pruebas de dos colas. Para el análisis multivariado de regresión logística se incorporaron todas las variables que en el análisis univariado tuvieron una significación estadística igual o menor de 0,05. Se usó el método condicional forward stepwise y se ajustó el modelo en base a la reducción del valor del logaritmo de la verosimilitud (-2 log likelihood). Se realizó una primera regresión con 1.905 pacientes, excluyendo las variables clase de KK y función ventricular, ya que el registro contenía datos ausentes de estas variables. Una segunda regresión con 366 pacientes incluyó también estas dos últimas. Para los cálculos se utilizó el paquete estadístico SPSS para Windows versión 11.5® (SPSS Inc., Chicago, Ill, USA).
RESULTADOS
Los resultados que se informan corresponden a 1.905 pacientes intervenidos entre el 1 de mayo de 2010 y el 30 de noviembre de 2010.
La edad promedio fue de 63,8 años (DE, 11,07; rango, 64, mínimo: 28, máximo: 92, distribución normal). La distribución por sexo y los antecedentes clínicos se resumen en la Tabla 1. El tipo de angina al ingreso, el resultado de las pruebas funcionales para isquemia y la premura de la intervención se muestran en la Tabla 2. El 84,9% de las intervenciones se realizaron en el contexto de AI o IAM.
Si bien es motivo de otra publicación, adicionalmente se analizaron los resultados del infarto por separado. La mortalidad global del IAM fue del 3,1%, 4,3% con ST y 1,7% sin ST.
El análisis univariado de las variables asociadas con mortalidad en la ATC del IAM fueron: existencia de shock cardiogénico al ingreso (OR: 44,5), necesidad de balón de contrapulsación intraaórtico (BCIA) (OR: 25,9), clase de KK 3-4 (OR: 18,7), ATC del tronco (OR: 11,4), IR (OR: 3,84), IAM con supra-ST (OR: 2,87), deterioro moderado a grave de la función ventricular izquierda (OR: 2,78), diabetes mellitus (OR: 2,64), mayor número de vasos enfermos del paciente, condición de éxito o no (OR: 35,7).
En el análisis multivariado, las variables asociadas fueron el uso de BCIA (OR: 9,57), la tromboaspiración (OR: 5,17) y el shock (OR: 41,6).
En la Tabla 3 se resumen los datos de la clase KK, de la función ventricular izquierda y de los marcadores bioquímicos al ingreso de aquellos de los que fueron informados los valores.
Tabla 3. Clase de Killip y Kimball, función ventricular izquierda y marcadores bioquímicos al ingreso

En la Tabla 4 se presenta el análisis descriptivo de los procedimientos realizados, el número de vasos tratados, la utilización y el tipo de stent, los accesos vasculares y procedimientos asociados y el uso de antiplaquetarios.
Tabla 4. Análisis descriptivo de los procedimientos realizados

Por su parte, los porcentajes de empleo de clopidogrel/ prasugrel corresponden a la indicación de dosis de carga previa a la angioplastia, mientras que el porcentaje que no recibió carga correspondió a pacientes que ya estaban bajo tratamiento antiagregante previo.
La relación entre el número de vasos enfermos y vasos tratados durante la internación se muestra en la Figura 1. Los porcentajes asociados indican que al 57,7% de quienes tenían lesión de dos vasos les fueron tratados los dos vasos, y así sucesivamente para el resto de los porcentajes. Del total de vasos tratados, el 45% correspondió a la descendente anterior, el 27% a la coronaria derecha, el 21% a la circunfleja y el 7% restante, al tronco o ramas diagonales.

Fig. 1. Relación entre el número de vasos enfermos y vasos tratados durante la internación. Los porcentajes asociados indican que al 57,7% de quienes tenían lesión de dos vasos les fueron tratados los dos vasos, y así sucesivamente para el resto de los porcentajes.
En la Tabla 5 se detallan los resultados hospitalarios en términos de mortalidad global y complicaciones mayores. Si bien la mortalidad global fue del 1,6%, la asociada con el infarto ascendió al 3,2%, mientras que en la AI fue del 0,8% y en la ACE, del 0,3%.
Tabla 5. Mortalidad y complicaciones mayores hospitalarias

El análisis univariado de factores asociados con la mortalidad hospitalaria se muestra en la Tabla 6.
Tabla 6. Análisis univariado de factores asociados con mortalidad hospitalaria de la angioplastia
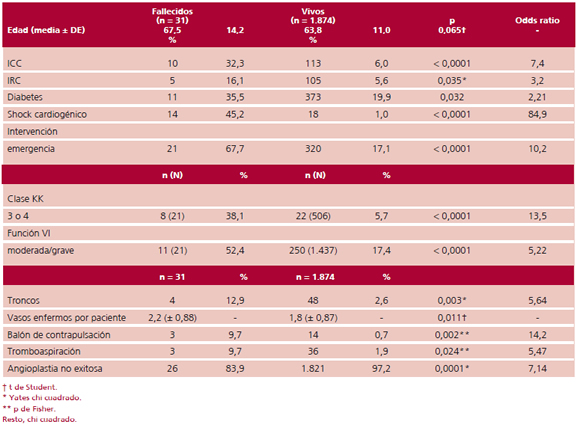
Las variables asociadas con óbito por orden de peso de acuerdo con los OR fueron: la existencia de shock cardiogénico al ingreso, la necesidad de BCIA, la clase KK 3-4, el tratamiento de emergencia, la presencia de insuficiencia cardíaca, la angioplastia del tronco, la necesidad de tromboaspiración, el deterioro moderado a grave de la función ventricular izquierda, la presencia de IR o de diabetes, el mayor número de vasos enfermos por paciente, la mayor edad y la condición de éxito o no.
En la Tabla 7 se muestra paso a paso el análisis multivariado de los factores asociados con mortalidad hospitalaria de la angioplastia. Este análisis de regresión logística incluyó todas las variables que en el análisis univariado tuvieron una significación estadística igual o menor de 0,05 y a la vez excluyó las siguientes combinaciones de posibles variables confundidoras: KK 4 con shock, KK 4 con contrapulsación aórtica y KK 4 con insuficiencia cardíaca. El mejor modelo que redujo el valor del -2 log likelihood e incrementó los coeficientes de determinación fue el que incluyó el shock, la clase KK y la emergencia.
Tabla 7. Análisis multivariado de los factores asociados con mortalidad hospitalaria de la angioplastia. Resumen de los coeficientes de los tres modelos sucesivos

DISCUSIÓN
Este Registro Argentino de Angioplastia Coronaria (RAdAC) se realizó en forma prospectiva durante 7 meses de 2010 e incluyó un número mayor de centros de hemodinamia que los registros anteriores realizados en nuestro país. Se logró además una muestra amplia y representativa de la realidad local al convocar a las principales entidades científicas que nuclean la especialidad a nivel nacional.
A diferencia de los registros CONAREC V (6) y CONAREC XIV, (7) en el RAdAC se incluyeron centros con y sin residencia en cardiología. Los factores de riesgo de mayor prevalencia resultaron la hipertensión arterial y la dislipidemia y tres de cada cuatro pacientes fueron hombres, coincidiendo con lo observado en los dos registros mencionados.
Respecto del Registro CONAREC XIV, (7) en el RAdAC fue mayor el número de angioplastias en pacientes con síndromes isquémicos agudos, mientras que la cantidad de pacientes con enfermedad de dos y tres vasos (55,5%) y la proporción de IAM supra-ST resultó similar a la de ese registro.
En cuanto a datos de otros países, los resultados globales observados en el RAdAC son comparables a los de los registros ACC-NCDR (The American College of Cardiology-National Cardiovascular Data Registry), NHLBI Dynamic Registry (The National Heart, Lung, and Blood Institute Registries), (9) RENAC (Registro Nacional de Angioplastia de Chile) (10) y el Registro Español de Hemodinámica y Cardiología Intervencionista. (11)
Del universo total de pacientes del RAdAC, solamente el 22,7% fue tratado con angioplastia de dos o tres vasos. Observando este dato con más detalle, vemos que en aquellos con enfermedad de dos vasos, el 57,7% recibió tratamiento de ambos, mientras que sólo el 15,1% de los pacientes con enfermedad de tres vasos recibieron una revascularización completa. Consideramos que estos datos corresponden a que la revascularización mediante ATC en la enfermedad de múltiples vasos muchas veces es incompleta debido a lesiones no tratables (oclusiones totales, vasos pequeños o ausencia de lechos distales) o simplemente por criterio clínico. Lo observado en el RAdAC coincide con la evidencia del Euro Heart Survey-PCI Registry sobre ATC de múltiples vasos en 4.400 pacientes con SCA sin compromiso hemodinámico. (12) Este trabajo demostró que no hubo diferencias en mortalidad intrahospitalaria entre la ATC de múltiples vasos y la ATC al vaso responsable, pero sí una tasa mayor de IAM no mortal periprocedimiento (8,8% vs. 1,8%) en la intervención múltiple. En un interesante trabajo de Bauer y colaboradores sobre este mismo registro (13) se compararon resultados de la ATC del vaso responsable versus ATC de múltiples vasos en pacientes con shock cardiogénico y tampoco demostró beneficios a favor de la intervención múltiple, concluyendo que sólo se emplea en la cuarta parte de los pacientes con shock y que la ATC adicional al vaso no culpable no se asoció con beneficios en la sobrevida.
En el RAdAC observamos un uso global de stents (94,7%) similar al del Registro CONAREC XIV, con un aumento de la utilización de stents farmacoactivos: 33,2% vs. 18,67%, respectivamente. Si bien es evidente un aumento en el empleo de este tipo de stents, la proporción resulta claramente inferior a la utilizada en los Estados Unidos y en Europa, donde actualmente supera el 85-90%. La proporción de SLD utilizados en el RAdAC recuerda el promedio (32%) observado en el registro europeo del año 2006. (14) En nuestro registro, la proporción de SLD utilizados (33,2%) apenas supera la suma de pacientes diabéticos (20,2%) y aquellos con reestenosis intrastent (9,8%), lo cual no debería sorprender, ya que éstas son las principales indicaciones aceptadas por las financiadoras de salud, generalmente basadas en el Programa Médico Obligatorio del Ministerio de Salud de la Nación. (15)
Llama la atención la escasa utilización de sistemas de tromboaspiración, Cutting Balloon®, aterectomía rotacional y de IVUS. Las razones que pueden ensayarse para esto son varias, pero se presume que principalmente se debe al incremento en la complejidad y la duración del procedimiento y a que el costo de los dispositivos no siempre es soportado por el sistema de cobertura de salud en nuestro medio, lo que limita su empleo.
Encontramos un 0,9% de empleo global de BCIA, en comparación con el 1,7% de ATC en shock cardiogénico. Sin duda, la utilización del BCIA no escapa de las consideraciones previas sobre el empleo de sistemas de tromboaspiración y preparación de placa. No obstante esto, si observamos datos recientes del registro NCDR (Estados Unidos) sobre 18.990 ATC con BCIA, (16) veremos en el análisis multivariado que la mortalidad intrahospitalaria cercana al 5% no varió entre los cuartiles de uso de BCIA por hospital (comprendían desde el 0% al 40% de empleo), sin haberse comprobado mejor evolución de los pacientes tratados en hospitales con mayor uso de BCIA respecto de aquellos en los que se empleó mucho menos. Esto apoyaría la utilización no sistemática de este dispositivo de asistencia circulatoria mecánica. También en concordancia, el registro Euro Heart Survey on PCI, (17) que involucró a 33 países, informó un empleo del BCIA de sólo el 25% durante la ATC en IAM con shock cardiogénico, sin que el empleo del balón se asociara con mejoría en la sobrevida.
La técnica radial aumentó levemente con respecto a registros previos, pero aún sigue siendo poco utilizada, salvo en algunos centros donde su empleo resulta más sistemático.
El éxito primario fue alto, 97%, y la utilización de antiagregantes como clopidogrel o prasugrel en dosis de carga fue menor que la esperada. Es probable que esto corresponda a la población con angina estable que llegó a la angioplastia con tratamiento antiagregante previo.
El empleo de inhibidores IIb/IIIa resultó escaso comparativamente con la cantidad de síndromes isquémicos agudos. Es posible que esto también corresponda a una cuestión de costos, como ya fuera mencionado.
Los estudios funcionales para determinar isquemia se hicieron en un porcentaje bajo de pacientes, y mayormente fueron realizados en quienes presentaron angina estable o infarto indeterminado.
La mortalidad observada en el IAM (3,2%) es menor que la comunicada en el Registro CONAREC XIV (8%) y que la observada en la Encuesta SAC 2005 en el IAM (9,6%). Es probable que estas diferencias se deban a una selección previa de los pacientes a quienes se les realizó ATC primaria. En este sentido, el Swedish Coronary Angiography and Angioplasty Registry (SCAAR), (18) sobre 3.284 pacientes, demostró una mortalidad a los 7 días del 3,5% cuando la arteria responsable del IAM se encontraba cerrada (dos tercios de los pacientes) y del 1,2% cuando el vaso se encontraba permeable; esto coincidió con el uso previo de hipolipemiantes, pretratamiento con heparina e inhibidores IIb/IIIa y edad menor de 80 años. Esta caracterización angiográfica no se tuvo en cuenta en el RAdAC.
La edad, el shock cardiogénico, la angioplastia de emergencia y el procedimiento no exitoso se asociaron significativamente con mayor mortalidad. Estos datos son similares a lo observado por Chuntao Wu y colaboradores, (19) quienes mediante un modelo de regresión logística sobre 46.090 angioplastias realizadas (año 2002) en 41 hospitales del estado de New York pudieron determinar 9 variables predictoras de mortalidad intrahospitalaria, y entre ellas los dos factores de riesgo asociados con un riesgo muy alto de muerte fueron el shock (OR 19,92, IC 95% 11,92% a 33,30%) y el IAM dentro de las 24 horas pre-ATC con trombosis del stent (OR 18,75, IC 95% 7,27% a 48,37%). En el RAdAC, a estas variables se agregan la ATC del tronco de la coronaria izquierda (práctica no frecuente en el año 2002) y el fracaso de la ATC.
El registro Percutaneous Coronary Intervention in Europe in 2006, (14) publicado en mayo de 2010, se realizó sobre 1.001.000 ATC en 23 países. El 70% fueron realizadas ad hoc. La enfermedad de múltiples vasos fue tratada en una sola sesión en el 15%, el 18% fueron IAM y el número de stent/angioplastia fue de 0,85. La tasa promedio de SLD fue del 32%, con gran disparidad entre países (Italia 88%, Bulgaria 1%). El uso del BCIA osciló entre el 0% y el 8,7%, con un promedio cercano al 1%. Algo similar ocurrió con el empleo del IVUS (1,2% promedio), donde llamativamente en 15 países, incluido el Reino Unido, fue igual o inferior al 1%. La mortalidad global observada alcanzó el 0,4%. En líneas generales, estos números coinciden con lo observado en el RAdAC, con excepción del porcentaje de IAM tratados, que en nuestro medio se duplica.
Si observamos datos de registros de otros países en desarrollo, Malasia publicó en 2011 un registro nacional de 3 años, (20) con 11.498 angioplastias realizadas en 10.602 pacientes, llamativamente con edad promedio baja, de 57 años, y alta incidencia de diabéticos (50%) y de IR (47%). No obstante ello, el éxito primario resultó idéntico al de nuestro registro (97%) y su mortalidad global fue del 1%. Lamentablemente, no menciona la proporción de procedimientos de urgencia, pero establece que esta condición, la mayor clase KK y la edad avanzada fueron los factores de peor pronóstico.
Limitaciones
A pesar de la protocolización, como en todo registro, los datos son aproximados. Las fuentes de error potencial incluyen la pérdida de validación externa de los datos crudos provistos por las diversas instituciones y el hecho de no ser aún representativo del universo total de angioplastias de nuestro país. No obstante, se procuró asegurar el registro más preciso de datos, vinculando a todas las sociedades científicas y para este primer corte del RAdAC se reunió un número significativo de casos. Consideramos como aporte principal del RAdAC el brindar información actualizada sobre el tratamiento con angioplastia en nuestro medio, con la inclusión de un número mayor de centros con y sin residencia en cardiología, a diferencia de los registros anteriores.
CONCLUSIONES
Respecto de registros anteriores, se observa un aumento de ATC en SCA con elevada tasa de éxito primario y baja mortalidad, más aún en procedimientos programados. La vía femoral resulta sin duda la más utilizada y el empleo de dispositivos para preparación de placa, tromboaspiración, IVUS y BCIA es más bajo que el esperado. La proporción de stents farmacológicos sigue en aumento, si bien es muy inferior a la de países del primer mundo. Los análisis univariado y multivariado confirman la edad, el shock cardiogénico, la ATC fallida y la emergencia como los factores asociados con morbimortalidad.
APÉNDICE
Centros asistenciales y médicos participantes agrupados por provincias
BUENOS AIRES, Clínica Constituyentes de Morón (Dr. Miguel Micelli, Dr. Antonio Scuteri, Dr. Martín Swistun), Clínica de las Mercedes (Dr. Daniel Mauro), Clínica IMA de Adrogué (Dr. Carlos Fernández Pereyra, Dr. Gastón Rodríguez Granillo), Clínica La Pequeña Familia (Dr. José M. Magni, Dr. Fernando Genna), Clínica San Nicolás (Dr. Roberto Fernández Viña, Dr. Oberdan Andrin), Hospital Carrillo (Dr. Miguel Micelli, Dr. Antonio Scuteri, Dr. Rodrigo Martín), Hospital El Cruce (Dr. Ricardo Sarmiento, Dr. Raúl Solernó, Dra. Ángeles Videla Lynch), Hospital Gral. de Agudos Gral. San Martín de La Plata (Dra. María C. Bayón, Dr. Marcelo Ventre, Dr. Diego Ríos), HIGA San José de Pergamino (Dr. Antonio Scuteri), Hospital Italiano Regional Sur de Bahía Blanca (Dr. Carlos Álvarez Iorio, Dr. Alejandro Álvarez, Dr. Pablo García Pacho), Hospital Privado del Sur de Bahía Blanca (Dr. Carlos Álvarez Iorio, Dr. Pablo García Pacho), Hospital Privado Ntra. Sra. de la Merced (Dr. Marcelo Ruda Vega, Dr. Juan Álvarez Sevillano), Hospital Pte. Perón de Avellaneda (Dr. Marcelo Cetera), Hospital Regional Español (Dr. Carlos Álvarez Iorio, Dr. Fernando Ordóñez, Dr. Pablo García Pacho), Instituto Cardiovascular Juncal (Dr. Carlos Gadda Thompson), Instituto Médico Agüero (Dr. Miguel Micelli, Dr. Antonio Scuteri, Dr. Martín Swistun), Instituto Médico Central de Ituzaingó (Dr. Alejandro Cherro, Dr. Raúl Solernó), Sanatorio del Pilar (Dr. Alejandro García Escudero), Sanatorio Modelo Quilmes (Dr. Ernesto M. Torresani, Dr. Guillermo R. Martino, Dr. Alejandro F. Moguilner).
CHACO, Cordis Instituto del Corazón (Dr. Manuel Sanjurjo, Dr. Oscar R.Codutti).
CIUDAD AUTÓNOMA DE BUENOS AIRES, CEMIC Instituto de Investigaciones (Dr. Jorge N. Wisner, Dr. Marcel G. Voos Budal Arrins), Hospital Naval de Buenos Aires (Dr. Rubén Kevorkian), Clínica Adventista de Belgrano (Dr. Alejandro Cherro, Dr. Ernesto M. Torresani), Clínica Bazterrica (Dr. Jorge H. Leguizamón, Dr. Gustavo J. Schipani), Clínica del Sol (Dr. Juan M. Ponce, Dr. Víctor Bernardi), Clínica y Maternidad Suizo Argentina (Dr. Juan R. Alderete, Dr. Luis M. De La Fuente), Hospital Alemán (Dr. José A. Álvarez, Dr. Jorge G. Allín), Hospital Británico (Dr. José A. Álvarez, Dr. Jorge G. Allín), Hospital Carlos G. Durand (Dra. Gloria Mohamed, Dr. César Lopardo, Dra. Sandra S. Zymerman), Hospital Churruca (Dr. Álvaro Bordenave, Dr. Sebastián Rizzone, Dr. Sergio Zolorsa), Hospital Español (Dr. Miguel Micelli, Dr. Antonio Scuteri, Dr. Martín Swistun), Hospital Santojanni (Dra. María Carolina Etcheverry), Hospital UAI (Dr. Juan J. Fernández, Dr. Juan F. Arellano), Instituto Sacre Coeur (Dr. Marcelo G. Pettinari, Dra. Amalia Descalzo), Policlínico Bancario (Dr. Daniel Omar Mauro), Policlínico del Docente OSPLAD (Dr. Jorge D. Entrerríos, Dr. Germán Cafaro), Clínica La Sagrada Familia (Dr. Alejandro Cherro, Dr. Marcelo Halac), Sanatorio de La Trinidad Palermo (Dr. Alejandro Palacios, Dr. Juan F. Arellano, Dra. María D. Coria), Sanatorio Franchín (Dr. Jorge H. Leguizamón, Dr. Gustavo Andersen), Sanatorio Mater Dei (Dr. Juan J. Fernández, Dr. Juan F. Arellano, Dra. María D. Coria), Sanatorio Otamendi (Dr. Alfredo Rodríguez, Dr. Gastón Rodríguez Granillo, Dra. Bibiana Rubilar), Sanatorio Santa Isabel (Dr. Jorge H. Leguizamón, Dr. Alejandro A. Fernández).
CÓRDOBA, Sanatorio Allende (Dr. Hugo Londero, Dr. Francisco Paoletti, Dra. María J. Cabrera Ferreyra), Unidad Cardiológica de Río Cuarto (Dr. Rubén Montiel Cocco, Dr. Mauro Paulino).
ENTRE RÍOS, Centro Médico San Lucas (Dr. Marcelo F. Menéndez), Cooperativa Médica Ltda. (Dr. Marcelo F. Menéndez), Hospital Justo José de Urquiza (Dr. Marcelo F. Menéndez), Sanatorio La Entrerriana (Dr. Oscar Birollo, Dr. Víctor Moles).
FORMOSA, Hospital de Alta Complejidad Juan D. Perón (Dr. Alejandro Ramiro Costello, Dr. Aldo Rodríguez Saavedra).
LA PAMPA, Clínica Modelo de Sta. Rosa (Dr. Fernando Nadal, Dr. Leonardo Novaretto), Sanatorio Santa Rosa (Dr. Fernando Nadal).
LA RIOJA, Hospital Regional Dr. Enrique Vera Barros (Dr. Juan C. Olmos, Dr. Roberto R. Vázquez).
MENDOZA, Clínica de Cuyo (Dr. Miguel A. Larribau), Hospital Español de Mendoza (Dr. Miguel A. Larribau), Sociedad Española de Socorros Mutuos (Dr. Gustavo Carosella, Dr. Gustavo Irusta).
MISIONES, Centro Integral de Cardiología IOT (Dr. Elías Eserequis, Dr. Raúl Roman).
RÍO NEGRO, Clínica Pasteur (Dr. Ricardo L. Moreno, Dr. Pablo Ferrari), Instituto Cardiovascular del Sur (Dr. Pedro L. Urdiales, Dr. José Pereyra), Instituto Cardiovascular Juan XXIII (Dr. Luis M. Flores, Dr. Diego Lavaggi).
SALTA, Hospital Privado Tres Cerritos (Dr. Miguel A. Farah).
SAN LUIS, Instituto Cardiovascular Villa Mercedes (Dr. Alfredo D. Bravo).
SANTA FE, Clínica de Nefrología y Enfermedades Cardiológicas (Dr. Oscar Birollo, Dr. Víctor Moles), Sanatorio Garay (Dr. José H. Vicario, Dr. Juan P. Berduc, Dr. Matías Dallo, Dr. Luis Gerardo, Dra. Milagros Capellutto), Sanatorio Plaza (Dr. Rubén Piraino, Dr. Cristian Calenta), Sanatorio Rosendo García (Dr. Diego Kirschmann, Dr. Emanuel Luchesi), Sanatorio San Gerónimo (Dr. Oscar Birollo, Dr. Víctor Moles).
TIERRA DEL FUEGO, Sanatorio San Jorge (Dr. Marcelo J. Cardone).
TUCUMÁN, Centro Privado de Cardiología (Dr. Pedro Gallardo Galeas, Dr. Ricardo M. Falú), Instituto de Cardiología de Tucumán (Dr. Federico Barbaglia).
Agradecimiento
A la Sra. Teresita Peiper, Secretaria de Consejos de la Sociedad Argentina de Cardiología por su esfuerzo y dedicación en la organización y la comunicación con los investigadores.
1. Gruntzig A. Transluminal dilatation of coronary-artery stenosis. Lancet 1978;1:263. [ Links ]
2. Bittl JA. Advances in coronary angioplasty. N Engl J Med 1996;335:1290-302. http://doi.org/dxc4h6 [ Links ]
3. Serruys PW, Kutryk MJ, Ong AT. Coronary-artery stents. N Engl J Med 2006;354:483-95. [ Links ] http://doi.org/dpb8cd
4. Stettler C, Wandel S, Allemann S, Kastrati A, Morice MC, Schömig A, et al. Outcomes associated with drug-eluting and bare-metal stents: a collaborative network meta-analysis. Lancet 2007;370:937-48. [ Links ] http://doi.org/bwztfn
5. Stone GW, Moses JW, Ellis SG, Schofer J, Dawkins KD, Morice MC, et al. Safety and efficacy of sirolimus and paclitaxel-eluting coronary stents. N Engl J Med 2007;356:998-1008. [ Links ] http://doi.org/bbzpcx
6. Baratta SJ, Ferroni F, Ho-Bang J, Gonzalez S, Mameluco G, Paredes FA y col, por investigadores CONAREC. CONAREC V. Encuesta sobre ATC coronaria en la República Argentina. Resultados generales. Fase intrahospitalaria. Rev Argent Cardiol 1998;66:43-53. [ Links ]
7. Linetzky B, Sarmiento R, Barceló J, Bayol P, Descalzo M, Rodríguez A y col. Angioplastia coronaria en centros con residencia de cardiología en la Argentina. Estudio CONAREC XIV - Área de Investigación de la SAC. Rev Argent Cardiol 2007;75:249-56. [ Links ]
8. Sianos G, Morel MA, Kappetein AP, Morice MC, Colombo A, Dawkins K, et al. The SYNTAX Score: an angiographic tool grading the complexity of coronary artery disease. EuroIntervention 2005;1:219-27. [ Links ]
9. Shaw RE, Anderson HV, Brindis RG, Krone RJ, Klein LW, McKay CR, et al. Development of a risk adjustment mortality model using the American College of Cardiology-National Cardiovascular Data Registry (ACC-NCDR) experience: 1998-2000. J Am Coll Cardiol 2002;39:1104-12. [ Links ] http://doi.org/frjrgp
10. Dussaliant G, Marchant E, Donoso H, Aninat M, Opazo M, Delgado J y col. Práctica contemporánea de ATC coronaria en Chile. Informe final del Registro Nacional de Angioplastia Coronaria (RENAC) 2001- 2002. Rev Med Chile 2004;132:913-22. [ Links ]
11. Hernández JM, Goicolea J, Durán JM, Augé JM. Spanish Registry on Cardiac Catheterization Interventions. 11th official report of the Working Group on Cardiac Catheterization and Interventional Cardiology of the Spanish Society of Cardiology (years 1990-2001). Rev Esp Cardiol 2002;55:1173-84. [ Links ]
12. Bauer T, Zeymer U, Hochadel M, Möllmann H, Weidinger F, Zahn R, et al. Prima-vista multi-vessel percutaneous coronary intervention in haemodynamically stable patients with acute coronary syndromes: Analysis of over 4.400 patients in the EHS-PCI registry. Int J Cardiol (in press) http://doi.org/fx7crf [ Links ]
13. Bauer T, Zeymer U, Hochadel M, Möllmann H, Weidinger F, Zahn R, et al. Use and outcomes of multivessel percutaneous coronary intervention in patients with acute myocardial infarction complicated by cardiogenic shock (from the EHS-PCI Registry). Am J Cardiol 2012;109:941-6. [ Links ] http://doi.org/fzd3vh
14. Moschovitis A, Cook S, Meier B. Percutaneous coronary interventions in Europe in 2006. EuroIntervention 2010;6:189-94. [ Links ] http://doi.org/b75wwm
15. Resolución 201/2002 del Ministerio de Salud Pública - Boletín Oficial de la República Argentina N° 29881 del 19 de abril de 2002. [ Links ]
16. Curtis JP, Rathore SS, Wang Y, Chen J, Nallamothu BK, Krumholz HM. Use and effectiveness of intra-aortic balloon pumps among patients undergoing high risk percutaneous coronary intervention: insights from the National Cardiovascular Data Registry. Circ Cardiovasc Qual Outcomes 2012;5:21-30. [ Links ] http://doi.org/fct5zm
17. Zeymer U, Bauer T, Hamm C, Zahn R, Weidinger F, Seabra-Gomes R, et al. Use and impact of intra-aortic balloon pump on mortality in patients with acute myocardial infarction complicated by cardiogenic shock: results of the Euro Heart Survey on PCI. EuroIntervention 2011;7:437-41. [ Links ] http://doi.org/bwwn6h
18. Kreutzer M, Magnuson A, Lagerqvist B, Fröbert O. Patent coronary artery and myocardial infarction in the era of primary angioplasty: assessment of an old problem in a new setting with data from the Swedish Coronary Angiography and Angioplasty Registry (SCAAR). EuroIntervention 2010;6:590-5. [ Links ] http://doi.org/dxb7ht1
19. Wu C, Hannan EL, Walford G, Ambrose JA, Holmes DR Jr, King SB 3rd, et al. A risk score to predict in-hospital mortality for percutaneous coronary interventions. J Am Coll Cardiol 2006;47:654-60. [ Links ] http://doi.org/bt2xsr
20. Ahmad WA, Ali RM, Khanom M, Han CK, Bang LH, Yip AF, et al. The journey of Malaysian NCVD-PCI (National Cardiovascular Disease Database-Percutaneous Coronary Intervention) Registry: A summary of three years report. Int J Cardiol 2011. http://doi.org/fwvpdb Epub ahead of print [ Links ]














