Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista argentina de cardiología
On-line version ISSN 1850-3748
Rev. argent. cardiol. vol.82 no.3 Ciudad Autónoma de Buenos Aires June 2014
ARTÍCULO ORIGINAL
Registro prospectivo de estrategias diagnósticas implementadas para tromboembolia venosa en servicios de medicina intensiva de Santa Fe
Prospective Registry of Diagnostic Strategies Applied on Venous Thromboembolism in Intensive Care Units of Santa Fe
Carlos A. Becker1, 2, Ricardo A. Fernández1, 2, Jorge Paolantonio2, Mario Lerman3, Enrique G. Ucedo4, Rafael Ávila1, Fernando F. Faccio2, Cristian E. Botta5, Néstor Carrizo5, Carla I. Obaid6, en representación de los investigadores del Registro de Tromboembolia Venosa en Servicios de Medicina Intensiva en Santa Fe
1 Hospital José María Cullen, Santa Fe
2 Sanatorio San Jerónimo, Santa Fe
3 Instituto del Diagnóstico, Santa Fe
4 Sagrada Familia, Santa Fe
5 Unidad Coronaria, Clínica de Nefrología y Enfermedades Cardiovasculares, Santa Fe
6 Sanatorio Garay Santa Fe
Dirección para separatas: Dr. Carlos A. Becker Pedro Ferré 872 (3000) Pcia. de Santa Fe e-mail:carlosalbertobecker@gmail.com
Recibido: 24/04/2013
Aceptado: 22/08/2013
Declaración de conflicto de intereses
Los autores declaran que no poseen conflicto de intereses.
RESUMEN
Introducción
La tromboembolia venosa es una enfermedad frecuente con una morbimortalidad elevada, que puede reducirse en forma drástica cuando la condición se reconoce y trata precozmente. Su diagnóstico tropieza con dos dificultades: la baja sospecha clínica y la complejidad de los recursos técnicos requeridos no siempre disponibles, lo que dificulta la aplicación de los algoritmos propuestos en las guías.
Objetivos
Evaluar las estrategias diagnósticas en los servicios de cuidados intensivos de la ciudad de Santa Fe ante la sospecha de tromboembolia venosa, identificar si se utiliza algún algoritmo diagnóstico y el grado de incertidumbre diagnóstica final.
Material y métodos
Se convocó a todos los servicios de cuidados intensivos para adultos de la ciudad de Santa Fe para la elaboración de un registro prospectivo, multicéntrico y observacional con el reclutamiento de los pacientes internados con sospecha de tromboembolia venosa [(trombosis venosa profunda (TVP) y/o tromboembolia pulmonar (TEP)].
Resultados
En un período de 3 meses y medio se internaron 3.042 pacientes en los 19 servicios de cuidados intensivos de la ciudad. Se sospechó tromboembolia venosa en 83 pacientes (50 TEP, 10 TVP y 23 TEP + TVP). El diagnóstico se confirmó en 25 (30,1%), se descartó en 33 (39,8%) y permaneció incierto en 25 (30,1%). La incertidumbre diagnóstica final fue del 25,7% en los servicios privados y del 66,6% en los públicos. La tasa de sospecha fue del 2,7% (rango 0,9% a 8,8%). No hubo empleo sistemático de guías clínicas ni de consensos conocidos.
Conclusiones
Este registro mostró un índice de sospecha global bajo para tromboembolia venosa, no se utilizaron los algoritmos diagnósticos propuestos en guías y consensos y el diagnóstico permaneció incierto en el 30,1%.
Palabras clave: Tromboembolismo; Diagnóstico; Epidemiología
ABSTRACT
Prospective Registry of Diagnostic Strategies Applied on Venous Thromboembolism in Intensive Care Units of Santa Fe
Introduction
Venous thromboembolism is a common disease with high morbidity and mortality which can be reduced drastically with early diagnosis and treatment. The diagnosis of venous thromboembolism faces two difficulties: the low clinical suspicion and the complexity of the technical resources required which are not always available, making it difficult to apply the algorithms recommended by the guidelines.
Objectives
The evaluate the diagnostic strategies used by the intensive care units in the city of Santa Fe when venous thromboembolism suspected, and to identify if any diagnostic algorithm is applied and the degree of final uncertain diagnosis.
Methods
A prospective multicenter and observational registry of patients hospitalized with suspicion of venous thromboembolism [(deep venous thrombosis (DVT) and/or pulmonary embolism (PE)] was elaborated by all the adult intensive care units.
Results
Over a three and a half-month period, 3042 patients were hospitalized in the 19 intensive care units of the city. Venous thromboembolism was suspected in 83 patients (50 PE, 10 DVT and 23 PE + DVT). The diagnosis was confirmed in 25 (30.1%), was ruled out in 33 (39.8%) and remained uncertain in 25 (30.1%). The final uncertain diagnosis was 25.7% in private centers and 66.6% in public hospitals. The index of suspicion was 2.7% (range 0.9% to 8.8%). The algorithms recommended by guidelines were not systematically used.
Conclusions
This registry showed a low global index of suspicion for venous thromboembolism, the algorithms recommended by guidelines were not used and the final uncertain diagnosis was 30.1%.
Key words: Thromboembolism; Diagnosis; Epidemiology
Abreviaturas
IP Investigador principal
SCI Servicios de Cuidados Intensivos
SI Subinvestigador
TEP Tromboembolia pulmonar
TEV Tromboembolia venosa
TVP Trombosis venosa profunda
UCO Unidad Coronaria
UTI Unidad de Terapia Intensiva
INTRODUCCIÓN
La tromboembolia venosa (TEV) es una enfermedad frecuente, con una morbimortalidad elevada cuando se complica con tromboembolia pulmonar (TEP). La TEP es responsable del 10% de los óbitos en internación y del 5% de la mortalidad de la población adulta. (1-6) El diagnóstico temprano y el tratamiento anticoagulante reducen drásticamente su mortalidad. (7, 8)
El diagnóstico de TEV tropieza con dos dificultades: (9) La primera es la frecuencia con que este diagnóstico no se sospecha clínicamente, aun en casos graves. Son frecuentes las series necrópsicas de pacientes hospitalizados que fallecieron por TEP sin que se sospechase premortem su presencia. (1-3, 10, 11). La segunda, las dificultades para abordar un diagnóstico con un nivel de certeza adecuado, tanto positivo como negativo, debido a que se requieren costosas tecnologías de estudio. La falta de disponibilidad de estos recursos a menudo hace que sean inaccesibles los algoritmos propuestos en las guías y revisiones, (12-16) reduciendo la posibilidad de alcanzar un diagnóstico preciso.
El objetivo del presente trabajo fue evaluar las estrategias diagnósticas aplicadas ante la sospecha de TEV en los Servicios de Cuidados Intensivos (SCI) públicos y privados de la ciudad de Santa Fe. A su vez, se intentó identificar los algoritmos utilizados en diferentes servicios, el nivel de certeza diagnóstica alcanzada y el tiempo requerido. Se convocó así a todos los SCI de una ciudad con más de 400.000 habitantes.
MATERIAL Y MÉTODOS
Se planificó un registro prospectivo, multicéntrico y observacional, reclutando todos los pacientes internados en SCI para adultos de la ciudad de Santa Fe con sospecha de TEV [trombosis venosa profunda (TVP) y/o TEP]. Se convocó a las Unidades Coronarias (UCO) y Unidades de Terapia Intensiva (UTI) de la ciudad, a fin de incluir a todos los pacientes con sospecha de TEV, internados por este motivo en SCI o que presentasen esta sospecha luego de su ingreso. El registro se planificó para un período de 3 meses, que podía prolongarse si se requerían más pacientes y la logística lo permitía.
Objetivos del registro
Primarios
- Estimar el número de casos con sospecha de TEV (TVP y/o TEP) y la tasa de sospecha (porcentaje de sospechados sobre el total de ingresos) en cada SCI y global para toda la ciudad de Santa Fe.
- Estimar el nivel de certeza alcanzado en el diagnóstico de TEV (confirmados, descartados e inciertos) según criterio del investigador principal del servicio.
- Estimar el porcentaje de casos con sospecha de TEP en los que se aplicó alguno de los algoritmos propuestos en las guías.
Secundarios
- Identificar las causas por las que no se alcanzó certeza diagnóstica en los casos inciertos.
- Estimar el tiempo demandado entre la sospecha diagnóstica y el diagnóstico final de certeza (confirmado o descartado).
- Identificar si se utilizó algún algoritmo diagnóstico propio (definido como una secuencia diagnóstica habitual para un servicio).
- Estimar la utilización espontánea de los puntajes de Wells y de Ginebra en los diferentes servicios.
- Comparar entre los servicios públicos y privados la tasa de sospecha, los métodos de estudio utilizados y los niveles de certeza alcanzados.
- Relevar la infraestructura disponible para diagnóstico de TEV en la ciudad y en cada institución pública y privada.
Los pacientes que ingresaron al SCI con el diagnóstico confirmado de TEV no fueron reclutados porque desvirtuarían el objetivo de evaluar el proceso diagnóstico. En los casos en que se sospechó TEP en el Servicio de Guardia de estas instituciones, el paciente siempre fue derivado a una UCO o UTI y el diagnóstico se hizo en estos servicios, reclutándose el paciente para el presente registro.
Paralelamente se registraron todos los pacientes internados en dichos servicios durante el período de estudio, documentando edad, sexo y diagnóstico de ingreso, identificados solo por las iniciales de su apellido y nombre, el servicio y la fecha de ingreso, todo bajo estricta confidencialidad.
Cada SCI designó un investigador principal (IP) y un subinvestigador (SI) a cargo de la logística y la coordinación local del trabajo. Se confeccionó una ficha ad hoc para cada paciente y paralelamente una planilla para el registro de todos los ingresos de cada servicio. Se planificaron encuentros quincenales con el IP y el SI de cada servicio y encuentros mensuales con todos los investigadores para analizar los resultados parciales hasta ese momento.
Los estudios diagnósticos solicitados se realizaron en cada institución de forma descentralizada.
A los investigadores se les sugirió adoptar el esquema que se presenta en la Tabla 10 de las Guías de la Sociedad Europea de Cardiología sobre criterios diagnósticos validados para TEP en pacientes hemodinámicamente estables, acorde con la probabilidad preprueba del paciente. (12)
Se determinó si se aplicaron algoritmos diagnósticos conocidos analizando la secuencia diagnóstica utilizada en la ficha de cada paciente y, a la vez, preguntándole explícitamente al IP del centro.
Se calcularon proporciones y riesgos con sus respectivos intervalos de confianza del 95%. Las variables continuas con distribución no normal se expresaron a través de su mediana y rango intercuartil. A las variables con distribución normal se les calculó la media y la desviación estándar y las comparaciones se realizaron con la distribución t. Las variables categóricas se expresaron en porcentaje y se compararon con la prueba de chi cuadrado o la exacta de Fisher según correspondiera. En todos los casos se consideró un nivel de significación a = 0,05. Todo el análisis estadístico se realizó con el software PASW Statistics 18.0.
RESULTADOS
El registro comenzó el 15 de septiembre de 2010 y finalizó el 31 de diciembre del mismo año (tres meses y medio), con la participación inicial de 17 de los 19 SCI de la ciudad de Santa Fe, incorporándose los dos restantes 30 días después.
En la Tabla 1 A y B se presentan los SCI, discriminados en UCO y UTI, en servicios públicos y privados, el número de camas de cada uno y el nivel de complejidad disponible en cada institución.
Tabla 1.
A. Servicios de Cuidados Intensivos de la ciudad de Santa Fe (tipo de servicio con su correspondiente número de camas)

B. Complejidad disponible de los 19 Servicios de Cuidados Intensivos ubicados en las 12 instituciones para internación a las que pertenecen

En nuestra ciudad había dos tomógrafos multicorte de 64 detectores durante el período de este registro, ambos fuera de las instituciones para internación. El único Servicio de Hematología que cuenta con dímero D cuantitativo por ELISA también está fuera de estas instituciones, pero cubre la atención hematológica de cuatro sanatorios (con 8 SCI).
Durante el período de reclutamiento ingresaron a cuidados intensivos 3.042 pacientes, comunicándose 83 sospechas de TEV. La tasa de sospecha global alcanzó el 2,7%, con un mínimo institucional del 0,9% hasta un máximo del 8,8% (Tabla 2). Los tres centros con mayor índice de sospecha fueron privados, dos UTI y una UCO. A su vez, el centro con menor índice de sospecha fue una UTI, también del sector privado. No hubo diferencias significativas en el índice de sospecha entre UCO y UTI (p = 0,577).
Tabla 2. Ingresos de pacientes en Servicios de Cuidados Intensivos, por mes y total, con identificación de sospecha de tromboembolia venosa. Estimación de la tasa de sospecha para cada servicio y global
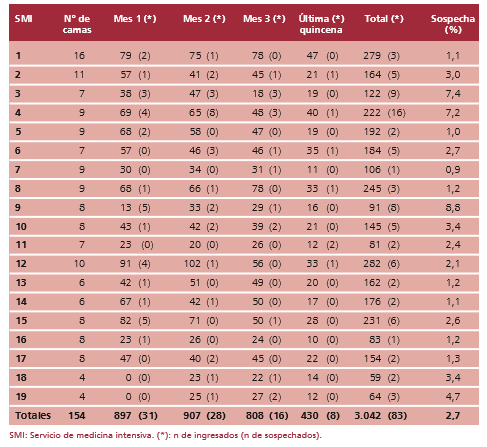
La edad media de los 83 pacientes fue de 64,3 años y la mediana, de 68 años (rango 14-91 años). El 74% de los casos sospechados correspondieron a mujeres. Este predominio femenino en la sospecha ocurrió en 13 de los 19 servicios. De los 83 casos sospechados, 50 fueron para TEP, 10 para TVP y 23 para TVP + TEP.
Se aplicó algún puntaje para estimar la probabilidad preprueba para TEP en 16 de los 73 pacientes con esta sospecha (21,9%); el más utilizado fue el de Wells (12 pacientes).
Según el criterio del IP de cada servicio, se confirmó el diagnóstico de TEV en 25 pacientes (30,1%), se descartó en 33 (39,8%) y permaneció incierto en 25 (30,1%) (Tabla 3). La incertidumbre diagnóstica (25/83) se debió en 5 casos a óbito del paciente antes de acceder a estudios diagnósticos, negativa del familiar para realizar estudios en un enfermo oncológico, imposibilidad de estudiar al paciente por sus condiciones (paciente obeso mórbido en asistencia respiratoria mecánica) en 3 casos, decisión del médico de cabecera del paciente en un caso, falta de infraestructura en 3 y sin causa explicitada en 12 casos. En los 5 fallecimientos antes de acceder a estudios diagnósticos, en 4 fue por inmediatez del paro cardiorrespiratorio y el quinto, un paciente tratado como TEP desde su ingreso, por dificultades para realizar un estudio angiográfico.
Tabla 3. Distribución de pacientes por UTI y UCO, según totales y sospechados, discriminándose en confirmados, descartados e inciertos

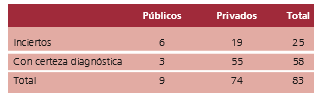
La incertidumbre diagnóstica final (Tabla 4) fue mayor en los SCI públicos [66% (6/9)] respecto de los privados [25,7% (19/74)] [(p = 0,023) OR 5,79 (IC 95% 1,12-33,03)].
Tabla 4. Incertidumbre diagnóstica según Servicios de Cuidados Intensivos públicos y privados
El tiempo requerido para definir un diagnóstico preciso a partir de la sospecha de TEV fue de 1,5 días (rango: 1 a 6 días) en los pacientes en los que se confirmó o descartó este diagnóstico.
El estudio diagnóstico más solicitado para los pacientes con sospecha de TEV (TVP y/o TEP) fue el eco-Doppler venoso en 50 de ellos (58,8%), seguido por el eco-Doppler cardíaco transtorácico en 31 pacientes (37,3%). El tercer lugar le correspondió al centellograma pulmonar de ventilación/perfusión con 21 casos (25,3%), seguido por la angiografía pulmonar con 12 (14,4%). En 8 pacientes (9,6%) se solicitó una tomografía doble helicoidal y en otros 8, dímero D. El dímero D fue indicado solo en dos servicios, en uno de ellos utilizando la prueba del látex y en el otro, ELISA (Tabla 5).
Tabla 5. Métodos diagnósticos solicitados ante sospecha de tromboembolia venosa

No se aplicó ninguno de los algoritmos diagnósticos publicados en las guías, tampoco se reconoció algoritmo propio de un servicio.
DISCUSIÓN
El presente registro tiene dos características particulares: incorporó pacientes con sospecha de TVP o TEP abordando como objetivo evaluar el proceso diagnóstico, a diferencia de las series habituales que incluyen solo pacientes con diagnóstico confirmado, como los estudios ICOPER y RIETE. (17, 18) En segundo término, al incluir todos los SCI de una ciudad de más de 400.000 habitantes, permite una estimación de la tasa de sospecha de TEV en los pacientes internados en UTI y UCO en esta ciudad.
No obstante, reconoce algunas limitaciones, como la inclusión de solo pacientes internados en SCI, un período de reclutamiento corto (3 meses y medio, 108 días) y además en primavera, factor estacional que podría condicionar una incidencia menor.
No se convocó a los servicios de internación fuera de los de cuidados intensivos porque no se disponía de logística que permitiese evitar omisiones en el reclutamiento de casos, sobre todo de aquellos con resultados finales negativos. Los SCI brindaban un modelo accesible, con posibilidad de incluir a todos los pacientes sospechados, asegurando la incorporación de todos los casos.
La tasa de sospecha resultó llamativamente baja (2,7%), con oscilaciones importantes entre los diferentes servicios (0,9%-8,8%) y si bien la más baja fue de una UTI del sector privado, cuando se agruparon todas las UTI del sector privado y se compararon con las dos UTI de hospitales públicos, estas últimas mostraron el menor índice de sospecha por grupos (1,0%).
Tres estudios de intervención de grandes dimensiones, prospectivos, doble ciego, aleatorizados, controlados contra placebo, diseñados para demostrar la eficacia de la profilaxis para TEV en pacientes internados de riesgo alto, contrastan en la incidencia reconocida en sus ramas placebo con la tasa baja de sospecha en nuestro registro y más aún si se compara con la incidencia de TEV diagnosticada. En el estudio MEDENOX, la incidencia de TEV en la rama placebo alcanzó el 14,9%, (19) en el PREVENT el 4,96% (20) y en el ARTEMIS el 10,5%. (21) Si consideramos la reducción en la incidencia de TEV lograda con la aplicación sistemática de profilaxis en estos trabajos, se alcanzaron el 5,3%, el 2,8% y el 5,6%, respectivamente. Nuestra incidencia de TEV fue del 0,8% (25 pacientes sobre 3.042 ingresos).
La baja incidencia de TEV en nuestro registro respecto de las informadas en estos tres estudios prospectivos podría atribuirse a las estrategias de búsqueda; en los tres trabajos prospectivos mencionados se efectuó una búsqueda sistemática de TEV, con una proporción elevada de casos asintomáticos tanto de TVP como de TEP. En nuestro registro se estudiaron solo los pacientes con sospecha clínica. Otra explicación posible es la distribución de patologías que motivaron las internaciones.
La sospecha clínica inadecuadamente baja se ha documentado incluso en las series necrópsicas citadas en la introducción, donde la mayoría de los casos fatales no fueron sospechados durante la internación por el médico tratante. (1-3, 10, 11)
La tendencia en nuestro registro a sospechar TEV más frecuentemente en mujeres concuerda con el trabajo de Beam y colaboradores, (22) quienes indicaron estudios diagnósticos para TEP con mayor frecuencia en mujeres, sin haber encontrado estos autores una hipótesis para esta diferencia de género. Tanto en este estudio como en el nuestro, este fenómeno se observó en la mayoría de los servicios participantes del registro.
No se aplicó ningún algoritmo diagnóstico propuesto en las guías y no se reconoció algoritmo propio de alguno de los servicios participantes.
Los investigadores de este registro, a su vez coordinadores en los respectivos SCI, conocían los algoritmos propuestos para el diagnóstico de TEP, descartándose esta causa como responsable de su no aplicación.
El estudio diagnóstico más solicitado fue el eco-Doppler venoso en 50 de ellos (58,8%), seguido por el eco-Doppler cardíaco transtorácico en 28 pacientes (32,9%). La utilización del eco-Doppler transtorácico como parte de la secuencia diagnóstica correspondió solo a algunos servicios.
La falta de utilización de la tomografía multicorte y de la tomografía helicoidal en este registro se debe al menos en parte a que: 1) ninguno de los dos tomógrafos multicorte disponibles en nuestra ciudad se encontraba en instituciones de internación, debiéndose trasladar al paciente fuera del SCI, 2) la falta de cobertura para esta práctica de los pacientes de hospitales públicos y de algunas obras sociales, 3) la sospecha de TVP sin TEP en algunos y 4) la baja probabilidad en otros, permitiendo descartar el diagnóstico mediante un dímero D cuantitativo por ELISA o con un centellograma pulmonar de ventilación/perfusión. Un grupo importante de pacientes candidatos para una tomografía deberían haberse estudiado con este método.
Se confirmó TEV en 25 de los 83 pacientes (30,1%), similar a lo comunicado por otros autores, que confirmaron el diagnóstico de TEP en el 24% a 35% de los pacientes sospechados. (23-28) El diagnóstico resultó incierto en el 30,1% (25 pacientes) de los casos sospechados, reconociéndose condiciones que dificultaron la realización de un diagnóstico preciso en 13 de ellos.
CONCLUSIONES
El presente registro expone una realidad preocupante al evidenciar, por un lado, un índice de sospecha llamativamente bajo y, a la par, estrategias diagnósticas inadecuadas, con disparidad de los recursos entre el sector público y el sector privado, con arbitraria e irregular utilización de dichos recursos. Esta situación motivó una propuesta superadora entre los participantes del registro para corregir la omisión en la sospecha, aplicar los algoritmos propuestos en las guías y optimizar los recursos disponibles.
APÉNDICE
1. Servicios de Cuidados Intensivos para adultos de la ciudad de Santa Fe (públicos y privados)*
UCO Hospital J. M. Cullen. UTI Hospital J. M. Cullen. UTI Hospital Iturraspe. UCO Instituto del Diagnóstico. UTI Instituto del Diagnóstico. UCO Sanatorio Garay. UTI Sanatorio Garay. UCO Sanatorio Mayo. UTI Sanatorio Mayo. UCO Clínica de Nefrología. UTI Clínica de Nefrología. UCO Sanatorio S. Jerónimo. UTI Sanatorio S. Jerónimo. UCO Sanatorio Santa Fe. UTI Sanatorio Santa Fe. UCO Sagrada Familia. UTI Sanatorio Americano. UTI Sanatorio Español. UTI Sanatorio Rawson.
* Este orden no corresponde al número asignado a cada centro en las Tablas ni al número de pacientes reclutados.
2. Registro de Tromboembolia Venosa en Servicios de Cuidados Intensivos de la ciudad de Santa Fe
Marcelo Abud, Mario Alarcón, Marcelo Arteaga, Walter Casali, Marcelino Díaz, Atilio Giavedoni, Roberto Giménez, José Lovecchio, Fernando Marotte, Carlos Massino, María F. Otrino, Ana Pérez, Daniela Paviolo, Luis Ranieri, Martín Sánchez, Fernando Scheggia, María L. Schueri, Bruno Strada, Mariana Zavalla.
Agradecimientos
Al Dr. Carlos D. Tajer, por la lectura crítica del trabajo, con sus valiosos aportes y sugerencias.
A la Lic. Elena Fernández de Carrera y al equipo del Área Estadística del Departamento de Matemática de la Facultad de Bioquímica y Ciencias Biológicas de la Universidad Nacional del Litoral por el análisis estadístico.
1. Lindblad B, Sternby NH, Bergqvist D. Incidence of venous thrombo-embolism verified by necropsy over 30 years. Br Med J 1991;302:709-11. http://doi.org/dtk9xm [ Links ]
2. Sandler DA, Martin J F. Autopsy proven embolism in hospital patients. Are we detecting enough deep vein thrombosis? J R Soc Med 1989;82:203-5. [ Links ]
3. Havig O. Deep vein thrombosis and pulmonary embolism. An autopsy study with multiple regression analysis of possible risk factors. Acta Chir Scand (Suppl) 1977;478:1-120. [ Links ]
4. Saeger W, Genzkow M. Venous thromboses and pulmonary embolism in post-mortem series: probable causes by correlations of clinical data and basic diseases. Path Res Pract 1994;190:394-9. http://doi.org/fkz9pq [ Links ]
5. Karwinsky B, Svendsen E. Comparison of clinical and postmortem diagnosis of pulmonary embolism. J Clin Pathol 1989;42:135-9. http://doi.org/dmc8g4 [ Links ]
6. Mordeglia F, Gandulla L, Bertorello M, O'Flaherty E, Gil M. Tromboembolismo pulmonar agudo: Estudio de 140 casos con comprobación necrópsica. Medicina (Bs As) 1977;32:112-26. [ Links ]
7. Dalen JE, Alpert JS. Natural history of pulmonary embolism. Prog Cardiovasc Dis 1975;17:259-70. http://doi.org/fwhvkc [ Links ]
8. Giuntini C, Di Ricco G, Marini C, Melillo E, Palla A. Epidemiology. Chest 1995;107(Suppl 1):3S-9S. http://doi.org/dvtqcf [ Links ]
9. Becker CA. Aspectos no resueltos en tromboembolia venosa. 6° Congreso Virtual de Cardiología por Internet 2009. Cetifac. [ Links ]
10. Rubinstein I, Murray D, Hoffstein V. Fatal pulmonary emboli in hospitalized patients: an autopsy study. Arch Intern Med 1988;148:1425-6. http://doi.org/fc2rkk [ Links ]
11. Nielsen HK, Bechgaard P, Nielsen P F, Husted SE, Geday E. 178 fatal cases of pulmonary embolism in a medical department. Acta Med Scand 1981;209:351-5. http://doi.org/dqzfps [ Links ]
12. The Task Force for the Diagnosis and Management of Acute Pulmonary Embolism of the European Society of Cardiology (ESC) Guidelines on the diagnosis and management of acute pulmonary embolism. Eur Heart J 2008;29:2276-315. http://doi.org/d6njpg [ Links ]
13. Consenso de Enfermedad Tromboembólica. Consenso Argentino SAC. Rev Argent Cardiol 2009;77:411-28. [ Links ]
14. Tapson V F. Acute pulmonary embolism. N Engl J Med 2008;358:1037-52. http://doi.org/bsf8vj [ Links ]
15. Agnelli G, Becattini C. Acute pulmonary embolism. Review. N Engl J Med 2010;363:266-74. http://doi.org/dmwj28 [ Links ]
16. Konstantinides S. Acute pulmonary embolism. N Engl J Med 2008;359:2804-13. http://doi.org/cd93f9 [ Links ]
17. Lobo JL, Zorrilla V, Aizpuru F, Uresandi F, García-Bragado F, Conget F, et al. Clinical syndromes and clinical outcome in patients with pulmonary embolism. Findings from the RIETE Registry. Chest 2006;130:1817-22. http://doi.org/fbnrfz [ Links ]
18. Goldhaber SZ, Visani L, De Rosa M for ICOPER Study Organization. Acute pulmonary embolism: clinical outcomes in the International Cooperative Pulmonary Embolism Registry (ICOPER). Lancet 1999;353:1386-9. http://doi.org/cgnq4s [ Links ]
19. Samama MM, Cohen AT, Darmon JY, Desjardins L, Eldor A, Janbon C, et al. A comparison of enoxaparin with placebo for the prevention of venous thromboembolism in acutely ill medical patients. N Engl J Med 1999;341:793-800. http://doi.org/d9hwpv [ Links ]
20. Leizorovicz A, Cohen AT, Turpie AG, Olsson CG, Vaitkus P T, Goldhaber SZ. Randomized, placebo-controlled trial of deltaparin for the prevention of venous thromboembolism in acutely ill medical patients. Circulation 2004;110:874-9. http://doi.org/bpsrwr [ Links ]
21. Cohen AT, Davidson BI, Gallus AS, Lassen MR, Prins MH, Tomkowski W, et al. Efficacy and safety of fondaparinux for the prevention of venous thromboembolism in older acute medical patients randomised placebo controlled clinical trial. BMJ 2006;332:325-9. http://doi.org/cwmvzf [ Links ]
22. Beam DM, Courtney DM, Kbarhel C, Moore CL, Richman PB, Kline JA, et al. Risk of thromboembolism varies, depending on category of immobility in outpatients. Ann Emerg Med 2009;54:147-52. http://doi.org/bh4wzz [ Links ]
23. Wicki J, Perneger T V, Junod A F, Bounameaux H, Perrier A. Assessing clinical probability of pulmonary embolism in the emergency ward. Arch Intern Med 2001;161:92-7. http://doi.org/fk4z7q [ Links ]
24. The PIOPED Investigators. Value of the ventilation/perfusion scan in acute pulmonary embolism. Results of the Prospective Investigation of Pulmonary Embolism Diagnosis (PIOPED). JAMA 1990;263:2753-9. http://doi.org/frv5tx [ Links ]
25. The PISA-PED Investigators. Invasive and noninvasive diagnosis of pulmonary embolism. Preliminary Results of the Prospective Investigative Study of Acute Pulmonary Embolism Diagnosis (PISA-PED). Chest 1995;107:33s-38s. http://doi.org/b6dcx8 [ Links ]
26. Sanson BJ, Lijmer JG, Mac Guillavry MR, Turkstra F, Prins MH, Büller HR. Comparison of a clinical probability estimate and two clinical models in patients with suspected pulmonary embolism. ANTELOPE-Study Group. Thromb Haemost 2000;83:199-203. [ Links ]
27. Musset D, Parent F, Meyer G, Maitre S, Girard P, Leroyer C, et al. Evaluation du Scanner Spirale dans l'Embolie Pulmonaire. Diagnostic strategy for suspected pulmonary embolism: a prospective multicenter outcome study. Lancet 2002;360:1914-20. http://doi.org/d3dt3b [ Links ]
28. Akram AR, Cowell GW, Logan LJA, Macdougall M, Reid JH, Murchison JT, et al. Clinicaly suspected acute pulmonary embolism: a comparison of presentation, radiological features and outcome in patients with and without PE. QJ Med 2009;102:407-14. http://doi.org/dhjrmn [ Links ]














